Многие люди хоть раз в жизни сталкивались с таким явлением, как боль в икроножной мышце. И чаще всего человек не обращает внимания на такие ощущения, списывая все это на длительную ходьбу, ношение высоких каблуков или просто на возникшую судорогу. В итоге визит к врачу откладывается, а неприятные и дискомфортные симптомы лишь усиливаются.
Боль в икроножной мышце может возникать в силу многих причин. Но в большинстве случаев такое явление свидетельствует о проблемах с сосудами, о воспалительных процессах, протекающих в мышечных тканях и о заболеваниях позвоночника. И чтобы не допустить развития серьезнейших осложнений, нужно знать какие истинные причины боли в икроножной мышце и что нужно делать, чтобы от нее как можно скорее избавиться.
Боль, появляющаяся в области икр нижних конечностей, характеризуется своей продолжительностью, пронзительностью и интенсивностью. Человек не может нормально ступить на больную ногу, а нестерпимый спазм отдает в стопу, лишая возможности двигаться. И продолжительность такого состояния составляет от нескольких секунд до нескольких минут.
Причины, провоцирующее это явление, могут быть абсолютно разные. Это могут быть нарушения неврологического характера, связанные с проблемами в мозговой деятельности либо с защемлением нерва в области голени. Также судорожное состояние в икрах возникает во время того, как в мышечной ткани скапливается большое количество молочной кислоты. Обычно такое происходит из-за повышенной физической нагрузки. Либо основная причина может быть заключена в растяжении мышцы.
Иногда боли в икроножных мышцах появляются из-за дефицита в организме таких минералов, как кальций, калий и магний. Чаще такой фактор может коснуться женщин во время беременности либо тех, кто долгое время сидит на жестких диетах. Гипоксия тоже провоцирует судороги и боль в икрах. А полученные травмы ног, при которых повреждаются нервные окончания, практически всегда вызывают болезненные приступы в области голени.
К патологическим причинам возникновения такой проблемы можно отнести:
- воспаление голени;
- варикозное расширение вен;
- венозная недостаточность;
- наличие большого количества тромбов;
- атеросклероз артерий на ногах;
- патологии позвоночника и нервных волокон;
- миозит и остеомиелит.
При варикозном расширении вен образуется застой крови, вены сильно набухают и за счет этого в ногах появляется тяжесть и боль. При венозной недостаточности часто развивается тромбофлебит и флеботромбоз.
Варикозное расширение провоцирует боль в икроножной мышце
При тромбофлебите развивается воспалительный процесс вен голени, провоцирующий отек нижних конечностей и точечная боль в икрах. А при флеботромбозе кожная поверхность ног краснеет, в области вен чувствуется сильное тепло и возникает болезненный спазм.
При остеохондрозе, межпозвоночной грыже и искривлениях позвоночника также появляются неприятные ощущения в икрах. А все потому, что основная нагрузка тела приходится на нижние конечности, вызывая воспаление в области икроножных мышц.
Когда речь идет о неврологических заболеваниях, тогда боль в ногах становится резкой, при этом возникают такие дополнительные симптомы, как жар и онемение в нижних конечностях. Болевой спазм начинается внезапно и так же быстро проходит.
При нарушении кровообращения нижние конечности затекают, а мышечные ткани начинают испытывать кислородное голодание. В итоге днем при ходьбе появляется боль в икрах, а ночью человека мучают сильные судороги. И чтобы вылечить такое состояние икроножной мышцы, сначала следует установить основной фактор, который и спровоцировал появление болезненного спазма.
Во время миозита происходит воспаление икроножной мышцы, что, безусловно, провоцирует и возникновение сильных болевых ощущений. Само явление при этом носит ноющий характер, но при движениях оно усиливается. А если попробовать прощупать икры, то в мышечной ткани можно обнаружить уплотнения в виде маленьких узелков. При остеомиелите, когда воспалительный процесс затрагивает костную ткань икр, боль становится продолжительной и постоянной.
Когда такое явление возникает только во время ходьбы, тогда это может быть симптомом остеохондроза или плоскостопия. Так что начинать лечение в таких случаях нужно с основного недуга.
Если же основная причина кроется в пораженных венах, то сразу же стоит обратиться к врачу-флебологу.
В зависимости от стадии заболевания он прописывает необходимые мази (Троксевазин) или гели (Фастум-гель, Лиотон). Эти средства наружного применения снимают неприятную симптоматику и дарят легкость ногам.
Мазь Троксевазин устранит боль в икре, если причина кроется в поражении вен
Дополнительно назначаются препараты для приема внутрь. Это Детралекс или Венарус, которые тонизируют венозные сосуды, уменьшают образование тромбов и восстанавливают нарушенное кровообращение. Когда боль, возникающая в икрах ног, связана с неврологией, тогда в основе лечения лежат физиопроцедуры и препараты обезболивающего воздействия.
Чаще всего боль в икроножной мышце застает человека врасплох. И чтобы снять это неприятное ощущение, стопы ног следует поставить на холодный пол, а сами икры начать интенсивно растирать. Можно использовать иголку, которой нужно аккуратно и неспешно покалывать область голеней. Этот метод позволяет восстановить нарушенное кровообращение и устранить возникший дискомфорт.
Если боль икры появилась на фоне полученной травмы, тогда нужно сразу принять удобное положение, минимизировать свою подвижность и вызвать скорую помощь, которая должна доставить человека в травмпункт. При очень сильной боли разрешается принять обезболивающее лекарство, а саму ногу лучше положить на любую возвышенность и в таком положении дождаться врачей.
Когда боль в икре возникает на фоне остеомиелита, тогда лечащим врачом назначается терапия, осуществляемая в стационаре. Сначала при помощи антибактериальных препаратов снимается воспалительный процесс. При этом для блокирования болезненных спазмов назначаются противовоспалительные нестероидные средства. А чтобы предотвратить дальнейшее распространение инфекции, врачом могут прописываться переливания элементов и плазмы крови. В завершении такого лечения, когда снято воспаление, пациенту рекомендуются физиопроцедуры, лечебный массаж и занятия специальной гимнастикой.
Если икра болит из-за заболеваний периферических нервов, то все лечение проводится под присмотром врача-невролога. Специалист прописывает обезболивающие лекарства и препараты, обладающие антибактериальными свойствами. А чтобы устранить боль, спровоцированную защемлением нерва, прописываются препараты, расслабляющие мускулатуру тела.
Препараты, расслабляющие мускулатуру тела, снимают и боль в икре
Если боль в икроножной мышце появляется как симптом при проблемах с позвоночником, тогда острые процессы лечатся блокадами и препаратами, снимающими воспаление. Дополнительно прописываются анальгетики, и назначается массаж.
Тромбофлебит, при котором человека также мучает боль в икрах, лечится комплексно. Это использование холодных спиртовых компрессов, которые прикладываются на пораженные участки. Также врач рекомендует наносить на икры мази противовоспалительного характера. Дополнительно могут прописываться лекарства, стимулирующие циркуляцию крови по венозным и мелким сосудам, а также антигистаминные средства, уменьшающие отечность.
Снять боль, устранить воспаление и уменьшить отечность тканей в домашних условиях сможет народная медицина. Можно сделать отвар, приготовленный из березовых листьев, бессмертника и семян моркови. Все компоненты берутся по половине столовой ложке. К ним нужно добавить зверобой, плодоножки вишни, череду и толокнянку, но уже в количестве полной столовой ложки. Ингредиенты смешиваются между собой и заливаются крутым кипятком.
Настаивается такой отвар в течение 12 часов. Когда он будет готов, в нем смачивается кусочек ткани, которая обматывается вокруг больной ноги. Повторять такую процедуру следует три раза в день.
Достаточно хорошо снимают боль компрессы из одуванчика. Использовать нужно листья этого растения, которые следует предварительно измельчить, а полученной массой обмазать икры ног. Сверху нужно повязать бинт или марлю, и оставить компресс на всю ночь.
Гусиная лапчатка обладает обезболивающим эффектом и снимает любой воспалительный процесс. Поэтому ее можно использовать для приготовления лечебных компрессов. Траву нужно измельчить, и пять ложек лапчатки залить небольшим количеством кипятка. Полученную смесь нужно выложить на марлю и такой компресс приложить к икрам на 30 минут.
Компресс из одуванчика снимает болезненный спазм в икрах
С задачей, как лечить боль в икроножных мышцах, могут справиться растирания, которые совершаются в области возникновения спазма. Для этих целей может использоваться настой из столетника и фикуса, который готовится на водке. Настаиваться раствор должен три недели, а натирать им ноги следует каждый день.
Снять сильную боль поможет растирание с применением куриного яйца. Для этого желток нужно отделить от белка, добавить к нему чайную ложку скипидара и столовую ложку яблочного уксуса. Все компоненты смешать между собой, хорошенько взбить их и таким составом растирать икры каждый раз, как только появляются болезненные спазмы.
Еще один эффективный рецепт, помогающий надолго забыть о дискомфорте и о боли в икрах, основан на растительном масле. Готовится лекарство легко. Нужно налить в стакан растительное масло, добавить к нему чайную ложку соли и подождать, пока она полностью раствориться. Полученным составом нужно каждый вечер натирать голени и стопы, надевая потом сверху теплые носки. Через полчаса ноги промываются водой и нужно сразу ложиться в постель. И если несколько раз сделать такую процедуру, то о спазмах в икрах можно будет забыть.
Устранить боль и судороги в икроножной мышце поможет настой, приготовленный из каштанов (50 г) и 200 мл водки. Настаивать раствор следует три недели, после чего его можно использовать в лечебных целях.
Чтобы минимизировать риск появление икроножной боли, необходимо соблюдать некоторые рекомендации. Нужно сократить употребление кофеина и сахара. Отказаться нужно от таких вредных привычек, как распитие алкогольных напитков и курения. Каждые полгода следует пропивать витаминный и минеральный комплекс.
Рацион должен быть составлен таким образом, чтобы основную часть в нем занимали продукты, богатые магнием и калием. Можно начать проводить закаливания и обливать ноги прохладной водой, особенно если перед этим был принят горячий душ. Такие простые рекомендации помогут укрепить икроножную мышцу, тонизировать сосуды и избавить от судорог и болей в этой части тела.
Сильная, колющая или резкая боль, возникающая в икроножной мышце, может свидетельствовать о различных патологиях и нарушениях. И если такое явление приобрело систематический характер и регулярно беспокоит человека, тогда обязательно нужно нанести визит врачу. А после общего обследования и постановки диагноза будет назначено необходимое лечение.
источник
Икроножная мышца принадлежит к категории двуглавых и расположена на фронтальной части голени. Благодаря ей человек может стоять, ходить, бегать, подниматься на носки, делать приседания. Давайте детально разберемся, в каких случаях могут болеть икроножные мышцы и какие симптомы возникают при этом.
Икроножные мышцы часто отзываются болезненными ощущениями. Это происходит по ряду совершенно разнообразных причин: заболевания, усталость ног, неправильное питание. В любом случае, такое отклонение всегда требует внимания и эффективного лечения.
Боли, которые ощущаются в области икроножных мышц встречаются очень часто. На их появление влияете достаточно большое количество факторов. Так же разнится и степень самой боли. Для того, чтобы точно понять причину появившейся боли, следует тщательно изучить основные проблемы данной части тела.
Во время ходьбы ноги в икрах могут болеть потому что:
- Вы дали чрезмерную нагрузку мышцам — так часто происходит как у профессиональных спортсменов, так и у тех, кто начинает заниматься спортом. Такая боль исчезает только тогда, когда тело привыкает к определенному уровню нагрузки
- Вы малоактивны и малоподвижны — что провоцирует в случае резкой нагрузки характерную боль, которая в свою очередь возникает потому, что мышца не получает необходимого количества кислорода (вернее, кровеносные сосуды, расположенные в ней) и переживает недостаточность. По этой же причине в ней накапливается достаточное количество токсинов
- Ваши нижние конечности страдают варикозом — это заболевание затрудняет отток крови в венах. По этой причине она застаивается и в следствие провоцируется чрезмерное венозное давление. Такое давление способно влиять на нервные окончания, расположенные в мышцах и тем самым вызывать боль. Такая боль, к сожалению, носит постоянный характер
- Ваши нижние конечности страдают атеросклерозом — это воспалительное заболевание, которое проявляется утолщением стенок кровеносных сосудов. Не редко атеросклероз может провоцировать и закупорку вен, что приводит к летальному исходу. Данное заболевание характеризуется ноющей мышечной болью во время ходьбы и регулярным замерзанием ног
- У вас имеется воспаление седалищного нерва — боль от этого воспаления вполне может локализировать ощущения в мышцах ног
- У вас имеется невралгия — которая захватывает мышцы ног, в том числе и икры. Возникнуть болевые ощущения могут по разным причинам: резкое движение, неудачное движение, сквозняк, последствие пережитых ранее заболеваний. Такая боль периодично и проходит спустя время
- У вас имеется миозит — заболевание мускулатуры, как последствие перенесенных других заболеваний или паразитов. Миозит характеризуется сильными болями в мышцах и не редко приводят к полной атрофии
- У вас наблюдается остеомиелит — заболевание, возникающее в детстве и проявляющееся как инфекция костных тканей
- У вас хронические судороги — они появляются потому, что вы часто переутомляете свои мышцы
При возникновении любой из перечисленных болей, следует обратиться к врачу за подробной консультацией, чтобы он назначил необходимое лечение и смог исключить возможность серьезных заболеваний.
Не редко болезненное состояние ног дополняется еще и неприятной отечностью. В таких случаях следует внимательно изучить все причины возникновения таких неприятных симптомов и найти им достойное решение. Отечность может случиться у абсолютно любого человека и тому служит ряд причин:
- Употребление большого количества слишком соленой пищи и последующее употребление большого количества воды. Соль задерживает в мышечных тканях воду, не выпуская ее из организма. Так и выглядит отечность
- Нарушение водно-солевого баланса в организме. Такое нарушение приводит к частым отечностям потому, что организму не хватает воды
- Беременность женщины часто приводит к тому, что тело накапливает большой запас жидкости.
К другим причинам появления отечности на ногах и в области икроножных мышц является наличие таких заболеваний, как:
- Сердечная недостаточность. Это заболевание часто взывает отечность нижних конечностей. Опознать его достаточно просто — отечность начинает появляться на щиколотке и постепенно поднимается вверх. Не стоит считать, что такая отечность может захватывать только левую ногу, ведь она очень часто проявляется на обоих ногах. Характерной особенностью такой отечности является оставшаяся ямка, которая очень видна при надавливании на ногу. Особенно четко данная отечность проявляется к наступлению вечера
- Лимфадрема. Данное заболевание очень часто поражает именно нижние конечности и основной ее симптом — отечность в области икр. В данном случае жидкость скапливается в лимфатических сосудах. Человек, который переживает данное заболевание испытывает так же особую тяжесть в ногах и даже иногда ощущение распирание конечностей. Такая отечность появляется в районе голеностопа и поднимается вверх по ноге. Такая отечность появляется вечером и имеет особенность исчезать под утро
- Почесная недостаточность. Если у человека наблюдается данное заболевание, его почки не работают в нормальном режиме, что и приводит к застою жидкости в организме и провоцирует отечность. Такая отечность имеет характерную особенность появляться в любой части тела, но больше всего ей подвластны нижние конечности. Такая отечность может появляться и днем и ночью и избавиться от нее можно только лишь тогда, когда тело избавиться от лишней жидкости
- Варикоз. Как уже говорилось, варикоз провоцирует плохой отток крови в венах, что и приводит к повышенному давлению и отечности так же. Замечено, что отечность в большей мере проявляется под вечер и большее ее количество концентрируется именно на левой ноге
- Тромбофлебит. Данное заболевание характеризуется ассиметричной отечностью в разных частях тела, что очень легко заметить визуально. Сопровождаться такая отечность может повышением температуры и неприятными ощущениями во время ходьбы.
Далеко не один человек замечал за собой особенность ощущать боль в мышцах после занятий спортом. Это же касается и икроножных мышц. Так часто случается у спортсменов и людей, которые хотят заниматься спортом, но не умеют давать правильную нагрузку ногам.
Характерная боль в мышцах появляется чаще всего спустя один-два дня после самой тренировки. Причиной тому является частичное повреждение мышечных клеток во время напряжения и их последующее восстановление спустя время.
Сила и интенсивность появляющихся болей зависит только от того, насколько сильной была ваше тренировка. Учтите, что чем чаще вы будете давать нагрузку мышцам, тем реже у вас будут вообще появляться неприятные ощущения. Так же следует заметить, что мышечная боль становится менее ощутимой и не такой сильной во время роста мышц. Именно по этой причине многие бодибилдеры вообще забыли что это такое.
Уменьшить боль в икрах после тренировки помогут такие способы:
- Разминка, которую вы будете осуществлять каждый раз перед занятием спортом. Принцип действия ее очень прост — разминка позволяет улучшать кровообращение, что доставляет большее количество полезных веществ в мышечные ткани
- Контрастный душ — что так же положительно влияет на кровоток и общее кровообращение, которое в свою очередь позволяет быстрее восстанавливаться икроножным мышцам
- Массаж — который способен расслабить мышцу и одновременно улучшить кровообращение
- Сон днем — удивительно, но такой способ положительно влияет на все процессы в организме и тем самым косвенно помогает мышцам восстанавливаться после тренировки
Самая частая судорога та, что возникает в ночное время. Причинами такого неприятного ощущения могут быть различные факторы, от самой простой нехватки в организме витаминов, до наличия в организме серьезного и сложного заболевания.
Самая обычная судорога может длиться от нескольких секунд и может продолжаться до целых пятнадцати минут к ряду. Чаще всего такая боль возникает совершенно внезапно и все время во время судороги мышцы находятся в твердом и даже «каменном» состоянии.
- Резкая боль захватывает не только икру, но вполне может захватить и мышцы ступни
- Это может происходить при перенапряжении ноги, а может совершенно неожиданно во сне, когда нога находится в спокойном положении
- Замечено, что чем старше становится человек, тем чаще у него проявляется данная особенность — переживать судорогу мышц
Судорога, которая появляется во сне, естественно нарушает сон. Обычно человек резко просыпается и хватается за больное место, стараясь устранить боль.
Судороги в ночное время могут появляться по разным причинам:
- У вас имеется неврологическое заболевание ,которое имеет особенность проявляться судорогами в ночное и дневное время
- Ваш организм испытывает дефицит минеральных веществ, в частности — кальция и фосфора. Во время сна нарушается и замедляется процесс кровообращения и именно поэтому приток полезных элементов затрудняется
- Плохое кровообращение у пожилых людей круглые сутки — причина частых судорог во сне
- Еще одна причина — прием лекарственных препаратов, которые так же негативно влияют на процесс кровообращения
- Люди, у которых нарушен обмен веществ
- Люди, принимающие мочегонные препараты
- Слишком большая нагрузка на мышцы перед сном
- Беременность
Отечность и болезненные ощущения в икроножных мышцах — частый симптом при беременности, особенно если дата родов уже не «за горами».
Существует несколько причин по которым женщины часто чувствуют данное неприятное ощущение, находясь в положении:
- растущий плод и вместе с ним растущее тело ,которое увеличивается в объемах и весе дает двойную нагрузку на ноги, причем за короткий отрезок времени — это оказывает давление на нижние конечности, провоцирует отечность и боль
- в следствии того, что вес женщины увеличивается и меняет свой центр тяжести происходит отечность и чрезмерная нагрузка на ноги
- уменьшается естественная эластичность связок, что приводит к болевым ощущениям икр
- не редко беременность провоцирует появление на ногах варикоза — за ведет за собой болевые ощущения
- плод давит на нижнюю полую вену и провоцирует появление болевых ощущений на нижних конечностях
- возможно так же защемление седалищного нерва — отсюда и боль
- во время беременности в организме женщины происходит нарушение нормального водно-солевого обмена, в следствии чего в нем не хватает кальция и фосфора
- во бремя беременности происходит значительное изменение гормонального фона, что так же ведет к перестройкам и нехваткам полезных веществ в организме
Облегчить болевые ощущения и избежать неприятной боли помогут:
- ношение только комфортной и легкой обуви, где нога будет расслаблена
- ношение специальных компрессов и эластичных бинтов
- пребывание в горизонтальном состоянии и возможность не стоять долго на ногах
- регулярное принятие контрастного душа и ванночек для ног
- ежедневная утренняя зарядка и вечерняя легкая гимнастика, улучшающая кровообращение
- спокойные виды спорта или плавание
Избавиться от ночных судорог при беременности поможет достаточное употребление в пищу продуктов с высоким содержанием кальция и фосфора.
В тот момент, когда вас застала боль в икрах, необходимо знать о способах ее удаления, чтобы можно было дальше продолжить свою нормальную жизнедеятельность. Существует ряд простых, но действенных домашних приемов, уменьшающих отечность и устраняющих болевые ощущения:
Важно знать, что если боль вас преследует вот уже длительное время и вам не удается ее ни коем образом устранить, то следует незамедлительно обратиться за консультацией к специалисту. Только настоящий врач сможет прописать вам ряд действенных препаратов или кремов, которые в вашем отдельном случае будут эффективны.
Советы по устранению боли и отечности в ногах:
- Попробуйте носить регулярно или одевать хотя бы на ночь специальные компрессионные гольфы или чулки
- Откажитесь от обуви на высокой платформе или каблуках если вас регулярно мучают боли и судороги в икрах
- Запишитесь на сеанс к специалисту, который будет делать вам регулярный массаж икроножных мышц
- Часто делайте для ног контрастный душ, обливание или ванночки
- Если у вас «сидячая» работа, старайтесь как можно чаще устраивать себе простые прогулки или разминки
- Сбалансируйте свой рацион питания, включите в него как можно больше той пищи, что содержит витамин Е, фосфор и кальций
- Боль, которая возникает в икроножных мышцах у мужчин чаще всего появляется из-за переутомления. Мужская специфика работы, труда и образа жизни позволяет им всегда находиться в движении и часто выполнять тяжелую работу
- Вся нагрузка, которую берет на себя мужчина, отражается на состоянии его ног, так как именно икроножные мышцы отвечают за упор туловища. В следствии чего, мужчина перенапрягает мышцы и они отзываются у него болью спустя время
- Снять неприятные ощущения с ног поможет расслабляющий массаж и горячая ванна
- После этого рекомендуется нанести на кожу ряд вспомогательных препаратов — мази и кремы глубокого действия, проникающие в ткани и оказывающие спазмолитическое действие
Если у женщины регулярно появляется боль в области икроножных мышц, это может быть свидетельством того, что она ведет неправильный образ жизни:
- Ее мышцы слишком слабы и не способны выдержать ни вес, ни нагрузку. Если так и есть, необходимо ежедневно осуществлять небольшую нагрузку на ноги: ходить пешком, подниматься по лестнице, устраивать пробежки
- Часто икры болят от того, что женщина носит очень неудобную обувь — каблуки, шпильки и платформы. Нога находится в постоянном напряжении. Необходимо срочно пересмотреть всю свою обувь и регулировать нагрузку на ноги, носить комфортную обувь или мало передвигаться в неудобной обуви пешком
- Еще одна причина болевых ощущений в ногах для женщины — избыточный вес. Так же он влияет на то, что ноги у женщины отекают и не дают возможность нормально передвигаться. В таком случае следует соблюдать режим питания, диету, чаще двигаться и выпивать норму воды в день, чтобы организм не задерживал в теле лишнюю жидкость
Причины боли в ногах и икрах у ребенка могут быть самыми разнообразными:
- Это могут быть боли, связанные с ростом — то есть ребенок увеличивается в размерах, буквально тянется в длину и мышцы просто оказываются не готовыми к такому скачку. Проще говоря, такая боль — причина быстрого роста тканей: мышечной и костной
- По этой же причине боли могут быть ночными ,ведь днем ноги получали хороший кровоток, а ночью он замедлился и ограничил поступление полезных микроэлементов. Такую боль легко можно устранить не сильным поглаживанием, чтобы улучшить кровоток или мягким массажем
- Боли могут возникать в следствии наличия многих патологических заболеваний развития у ребенка: сколиоз, плоскостопие, остеохондроз. В таких случаях происходит смещение центра тяжести — это влияет на то, что вес тела полностью не ложится на ноги и они болят
- Заболевания эндокринной системы так же влияют на то, что ребенок чувствует боли в области икроножных мышц. Все происходит потому, как почки могут показывать сбои работы, щитовидная железа. У ребенка может быть сахарный диабет. Все эти болезни нарушают минеральный состав крови, которая должна питать мышцы микроэлементами
- Нейроциркулярная дистония ограничивает физическую активность ребенка, что приводит к тому, что мышцы не разработаны и не могут выдержать всю нагрузку тела
- Врожденные патологии сердечно-сосудистой системы, которые нарушают в организме нормальное кровообращение
Другие причины возникновения проблем и болезненных ощущений в области икроножных мышц могут быть физические нагрузки ,а так же несбалансированное питание.
В некоторых случаях особенное сильное и эффективное лечение может оказать народная медицина:
- Компресс из молодых листьев березы — для этого необходимо собрать листья, обдать их крутым кипятком и наложить на икры, обернув бинтом. Держать такой компресс необходимо несколько часов как минимум
- Компресс из свежих листьев одуванчика — один из самых эффективных и действенных способов. Для этого необходимо нарвать листья, мелко их растолочь и наложить на икры, обернуть ноги следует плотной тканью. Такой компресс держится целую ночь
- Помогает так же растирка из листьев фикуса, Для этого листья нарезают заливают водкой и настаивают неделю. После этого ежедневно натирают средством больные ноги
- Так же можно использовать настойку каштана, которую нужно заранее приготовить: литровая банка полностью засыпается каштанами и заливается водкой. Такой растиркой протираются больные ноги
- Растирать ноги так же советуют яблочным уксусом — это помогает разогреть мышцы и ослабить в них болевые ощущения
- Помогут так же ежедневные солевые ванночки, которые необходимо устраивать для ног перед сном. Лучше всего использовать морскую соль, растворенную в теплой воде
- Такие же полезные ванночки можно делать для ног, добавляя в них настойку пижмы
Снять боль в икроножных мышцах помогут такие препараты, как:
- Панангин — (можно заменить на «Аспаркам») — в данном препарате содержится достаточное количество магния и калия, которые способны оказывать профилактику судорог на нижних конечностях и устранять болевые ощущения
- Витамин Д и Магний В6 — в чистом виде или минеральный комплекс способен оказывать профилактическое влияние на мышечную и костную ткань, устраняя неприятные ощущения
- Наружные препараты (мази и кремы): Троксевазин, Вазокетом, Диосмин, Венофлебин
В любом случае, прописать действенное лечение и назначить ряд эффективных препаратов способен только процессиональный врач с достаточным опытом работы. Только он сможет четко обозначить причину ваших болей и понять природу их появления. Лечить боль и отечность нужно всегда, если это игнорировать — вы сможете добиться осложнений работы организма.
Много интересных статей читайте на нашем сайте.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Причины, наиболее часто вызывающие боли в икрах ног, весьма разнообразны:
1. Болезни венозных сосудов:
- острый тромбоз вен;
- посттромботический синдром;
- варикозное расширение вен.
2. Патология артериальных сосудов:
- атеросклероз;
- облитерирующий эндартериит.
3. Поражение нервных стволов, иннервирующих нижние конечности.
4. Заболевания икроножных мышц:
- острые миозиты;
- хронические миозиты (профессиональные, паразитарные, а также хронические миозиты, вызванные другими причинами).
5. Болезни окружающих тканей:
- артриты голеностопного и коленного суставов;
- остеомиелит большеберцовой или/и малоберцовой кости;
- воспаление кожи или/и подкожной клетчатки голени;
- надрыв или разрыв ахиллова сухожилия.
6. Патология позвоночника:
- остеохондроз;
- травмы позвоночного столба;
- хронические заболевания позвоночника;
- опухоли, туберкулез позвоночного столба и др.
7. Сахарный диабет.
Таким образом, боль в икрах ног – один из самых распространенных симптомов. Иногда она вызвана невинными причинами, например, переутомлением мышц после непривычной физической нагрузки. Но нередко данный симптом свидетельствует о тяжелой патологии, такой как атеросклероз, сахарный диабет, опухоль позвоночника.
В одних случаях боль в икрах ног не требует немедленного врачебного вмешательства (варикозное расширение вен), а в других – несвоевременное обращение за специализированной помощью может привести к преждевременной смерти (острый тромбоз вен голени).
Основные правила дифференциальной диагностики боли в икрах ног желательно знать не только врачам-специалистам, но и всем пациентам, чтобы иметь общее представление о том, как срочно, и к каким специалистам следует обратиться за помощью.
Боль в икрах ног наиболее часто возникает при заболеваниях венозных сосудов, таких как:
1. Тромбоз глубоких вен голени, посттромботическая болезнь.
2. Варикозное расширение поверхностных вен.
При остром нарушении кровотока в венах голени развивается отек конечности, нервные окончания сдавливаются, что приводит к возникновению болевого синдрома. При хроническом нарушении кровообращения механизм возникновения болевого синдрома более сложен, поскольку возникают хронические нарушения питания тканей в пораженной области, накапливаются токсические вещества, нередко присоединяется воспалительный процесс.
При подозрении на заболевания сосудов венозного русла обращаются к хирургу. На ранних стадиях, как правило, назначают консервативное лечение.
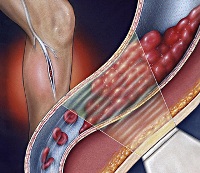
Дело в том, что тромбы, образовавшиеся в глубоких венах голени, могут отрываться, и с током крови попадать в сердце, а оттуда – в артериальные сосуды легочного круга кровообращения. Достаточно крупные фрагменты тромба способны закупоривать артерии и артериолы, вызывая тяжелое осложнение – тромбоэмболию легочной артерии, во многих случаях приводящую к гибели больного. Таким образом, тромбоз глубоких вен голени является потенциально опасным для жизни состоянием.
Поэтому при малейшем подозрении, что боль в икрах вызвана образованием тромбов в глубоких венах голени, следует обратиться к врачу и пройти дополнительное обследование. Показан строгий постельный режим, поскольку малейшая физическая нагрузка способна вызвать отрыв фрагментов тромба. Особенно опасны первые дни возникновения патологии, когда тромботические массы еще не организовались.
Дополнительными симптомами тромбоза глубоких вен голени являются:
- стойкий отек голени, сопровождающийся постоянным чувством тяжести в ногах;
- кожа на пораженной конечности кажется глянцевой, четко проступает рисунок поверхностных вен;
- боль в пораженной икре распространяется по внутренней поверхности голени вниз к стопе, и вверх к бедру;
- тыльное сгибание стопы вызывает или усиливает боль.
В некоторых случаях в диагностике могут помочь данные анамнеза – часто тромбоз глубоких вен голени возникает после длительной вынужденной иммобилизации, наступившей в результате травм, тяжелых заболеваний или хирургических вмешательств. Возникновению патологии способствуют онкологические заболевания (особенно раклегких, желудка и поджелудочной железы), длительный прием оральных контрацептивов. Нередко тромбоз глубоких вен голени возникает в послеродовой период.
Пусковыми механизмами развития тромбоза внутренних вен голени чаще всего становятся бактериальная инфекция, травма голени, физическое или нервное перенапряжение.
При подтверждении диагноза пациента помещают в хирургический стационар, назначают строгий постельный режим с приподнятым положением голени и вводят препараты, способствующие рассасыванию тромба.
Приблизительно в 90% случаев исхода острого тромбоза глубоких вен голени развивается хроническая патология – посттромботическая болезнь.
В результате вторичных изменений в стенках вен наблюдается повышенная склонность к повторному тромбообразованию. Хроническое нарушение местного кровообращение приводит к быстрой утомляемости, отекам пораженной конечности – сначала нестойким, а затем устойчивым, с развитием болезненных уплотнений в подкожно-жировой клетчатке, и гиперпигментацией внутренней поверхности голени. На поздней стадии развития заболевания возникают трофические язвы, плохо поддающиеся лечению. В таких случаях рекомендована хирургическая коррекция, восстанавливающая кровоток в пораженной голени.
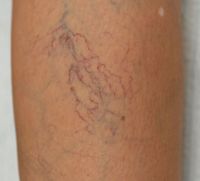
Варикозное расширение вен относится к категории болезней с наследственной предрасположенностью. Развивается данная патология, как правило, после 20 лет, и чаще встречается у женщин.
На ранних стадиях пациентов беспокоит исключительно косметический дефект, а в стадии декомпенсации болезнь проявляется тяжестью в ногах, быстрой утомляемостью, упорной распирающей болью в икрах ног и ночными судорогами. В дальнейшем, вследствие хронического нарушения кровообращения, развивается дерматит внутренней поверхности голени в нижней и средней трети, образуются плохо заживающие трофические язвы.
Боль в икрах ног при патологии артерий и артериол — острая, сильная, иногда невыносимая. Болевой синдром связан с острой или хронической ишемией (недостатком поступления крови). Ткани при поражении приводящих сосудов страдают от дефицита питательных веществ и кислорода — в результате развиваются деструктивные процессы, вплоть до гангрены.
При подозрении на артериальную недостаточность обращаются к врачам хирургического профиля, лучше всего к специалистам по сосудистой хирургии.
Острая окклюзия артерий нижних конечностей характеризуется внезапным прекращением кровотока в пораженном сосуде. Причинами острой окклюзии артерии нижних конечностей чаще всего бывает ее тромбоз.
Образование тромба может быть вызвано:
1. Повреждением артериальной стенки вследствие хронического заболевания (атеросклероз, облитерирующий эндартериит) или травмы сосуда (механическая, электротравма, обморожение, повреждение сосуда при медицинских манипуляциях).
2. Изменения состава крови при лейкозах, тяжелых хронических заболеваниях, вследствие введения медицинских препаратов.
3. Нарушением кровообращения при спазме сосуда, шоковых реакциях, после операций на артериальных стволах.
Реже встречаются эмболии артерий нижних конечностей – закупорка сосуда фрагментом тромба, атеросклеротической бляшки, опухолевой ткани при онкологических заболеваниях и т.п.
Боль в икрах ног при окклюзии артериальных сосудов — острая, жгучая, сопровождается выраженным отеком конечности, ее похолоданием. В дальнейшем, вследствие кислородного голодания тканей, развиваются расстройства чувствительности и паралич пораженной конечности. Затем возникает мышечная контрактура (отсутствие пассивных движений) и начинается гангрена. Таким образом, вне зависимости от причины возникновения, окклюзия артериальных сосудов нижней конечности относится к острым патологиям, требующим немедленной медицинской помощи (реканализация пораженного сосуда, или ампутация).
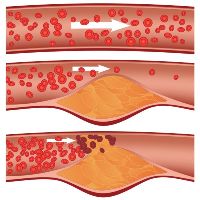
Атеросклероз – хроническое системное поражение артериальных сосудов, развивающееся, как правило, после 40 лет у лиц с наследственной предрасположенностью к нарушениям липидного обмена (близкие родственники страдали от инфарктов, инсультов, перемежающейся хромоты). Чаще болеют мужчины в возрасте 50-60 лет. Способствуют развитию атеросклероза такие заболевания, как гипертония и сахарный диабет. Часто у больных с хронической артериальной недостаточностью нижних конечностей, вызванной атеросклерозом, встречаются и другие проявления этого заболевания (ишемическая болезнь сердца, нарушения мозгового кровообращения).
Облитерирующий эндартериит – заболевание невыясненной этиологии. Предполагается, что большую роль в его возникновении играет наследственная предрасположенность, профессиональные вредности (частое переохлаждение конечностей), курение и вирусные заболевания. Чаще болеют женщины. Развивается патология в молодом возрасте (до 40 лет).
Кроме того, при атеросклерозе поражаются, как правило, крупные сосуды, а при облитерирующем эндартериите – артериолы.
Поэтому при атеросклерозе у большинства больных пульс в подколенной ямке не прощупывается, а у каждого пятого пациента возникают трудности при определении пульса на бедренной артерии.
Вследствие поражения мелких артериальных сосудов, где быстрее наступает полное закрытие просвета, для облитерирующего эндартериита более характерно раннее появление ночных болей в икрах.
Боль в икрах ног при атеросклеротическом поражении сосудов нижних конечностей и облитерирующем эндартериите бывает двух типов: болевые приступы при острой ишемии (перемежающаяся хромота) и постоянные боли вследствие проявления хронической недостаточности кровообращения. В обоих случаях мучительная боль часто сопровождается судорогами.
Перемежающаяся хромота характеризуется появлением сильной, иногда нестерпимой боли при ходьбе. Характерная особенность болевого синдрома – боль заставляет пациента замирать на месте, и проходит через 2-3 минуты пребывания в покое. По величине физической нагрузки, способной вызвать приступ, судят о степени поражения сосудов. В тяжелых случаях приступ вызывают 50 метров спокойной ходьбы по ровной поверхности. При атеросклеротическом поражении артерий конечностей длительное время боль в икрах ног в покое отсутствует, что свидетельствует о достаточной компенсации кровообращения.
Боли в покое возникают при выраженной декомпенсации кровообращения, и беспокоят чаще ночью (пациенты жалуются, что не могут уснуть). Характерный признак – боль стихает при опускании конечности с постели (в таком положении улучшается кровоток).
Как правило, возникновение ночных болей и болей в покое сопровождается проявлением других признаков хронической артериальной недостаточности на пораженной конечности:
- выпадение волос;
- дегенеративные изменения ногтевых пластинок;
- атрофия мышечной ткани;
- побледнение конечности при поднятии вверх, и появление застойной гиперемии при опускании;
- некробиотические проявления, от образования плохо заживающих язв до гангрены.
Наиболее часто миозит икроножных мышц возникает в результате травмы или сильного перенапряжения. Другие распространенные причины острого воспаления мышц – инфекционные, преимущественно вирусные заболевания и переохлаждение. Диагностика в таких случаях не вызывает затруднений, поскольку данные анамнеза однозначно указывают на причину. Болевой синдром в таких случаях — достаточно интенсивный, и приводит к временной нетрудоспособности.
Хронический миозит нередко возникает как следствие его острой формы. Отдельно следует выделить профессиональные миозиты, связанные с хронической повышенной нагрузкой на икроножные мышцы. Особенно опасно в этом отношении постоянное статистическое напряжение мышц, вызванное неудобной позой ноги (водители, стоматологи).
При миозитах болевой синдром может носить различный характер – боли могут быть постоянными или эпизодическими, ноющими или стреляющими, тупыми или мучительно острыми. Как правило, боль возникает в так называемых пусковых триггерных точках, и усиливается при их раздражении. Провоцируют болевой синдром переохлаждение, резкие движения, пальпация триггерных зон. Снимает или ослабляет боль покой, горячий компресс на триггерную зону.
Боль в икрах ног возникает также при трихинеллезе – паразитарном поражении мышц. Чаще всего трихинеллы попадают в организм при употреблении зараженного свиного мяса, не подвергнутого достаточной кулинарной обработке.
Первые симптомы в виде нарушений деятельности желудочно-кишечного тракта (тошнота, рвота, диарея) появляются уже через несколько дней после заражения. Затем присоединяется лихорадка и миалгии. Характерно поражение нескольких групп мышц (особенно часто поражаются глазодвигательные, челюстные, межреберные и мышцы конечностей).
При групповых вспышках заболевания диагностика трихинеллеза не вызывает затруднений. Но нередко встречаются и единичные случаи заражения, когда первый приступ заболевания воспринимается как обычное пищевое отравление. Тогда через некоторое время болезнь возвращается новым, как правило, более слабым приступом болей в мышцах. Помощь в диагностике могут оказать такие признаки? как поражение характерных для трихинеллеза групп мышц и наличие лихорадки.
При подозрении на воспалительный процесс в мышцах обращаются к невропатологу. Если есть основания заподозрить, что причиной боли в икрах ног является трихинеллез, то лечащим врачом следует выбрать инфекциониста.
Так, зажатие седалищного нерва при спазматических сокращениях грушевидной мышцы (нередкое осложнение остеохондроза позвоночника) приводит к развитию синдрома грушевидной мышцы. Данная патология характеризуется жгучими болями и парестезиями на переднебоковой поверхности голени. В дальнейшем может развиться слабость икроножных мышц и нарушение чувствительности.
Более часто боль в икрах ног встречается при сочетанном поражении нескольких нервов – полиневритах. Кроме болевого синдрома для полиневритов характерно снижение чувствительности, парестезии, а также двигательные и трофические нарушения в иннервируемой области. В тяжелых случаях полиневриты могут приводить к нарастающей слабости и дистрофии иннервируемых мышц, вялым параличам, появлению грубых дистрофических изменений, вызванных нарушением трофики тканей (дерматиты, незаживающие язвы и др.)
Полиневриты, приводящие к болевому синдрому в икрах ног, могут иметь разное происхождение:
1. Сахарный диабет.
2. Хроническая алкогольная интоксикация.
3. Инфекционные заболевания:
- дифтерия;
- дизентерия;
- тиф;
- малярия;
- лептоспирозы;
- вирусный мононуклеоз;
- вирусные гепатиты.
4. Дистрофические изменения, связанные с недостатком питания тканей (онкологическая патология, цирроз печени, алиментарное голодание, состояние после удаления желудка).
Сахарный диабет и алкоголизм являются наиболее распространенными причинами полиневритов, вызывающих боль в икрах ног. Данные заболевания имеют специфичный признак – появление резкой боли при надавливании на икру.
Основной лечащий врач при полиневритах – невропатолог. При сахарном диабете необходима консультация эндокринолога, при алкогольных полиневритах – психиатра. Если полиневрит возник в результате инфекционного заболевания, то консультантом будет инфекционист, а в случае онкологической патологии – онколог. При состоянии после удаления желудка необходима консультация хирурга.
Боль в икрах ног при поражении окружающих тканей имеет сложный механизм развития. Это, прежде всего, отраженная боль, возникающая в соседней области и отдающая в икру. Однако определенное значение в возникновении боли имеют нарушения кровообращения, вызванные патологическим процессом в смежных тканях. Кроме того, нередко имеет место развитие реактивного воспаления в прилегающих к пораженной ткани областях.
Наиболее часто причинами боли в икрах ног становятся такие заболевания соседних тканей, как:
- остеомиелит большеберцовой или/и малоберцовой кости;
- патология коленного сустава или/и голеностопного сустава;
- надрыв или разрыв ахиллова сухожилия;
- воспалительные поражения кожи или/и подкожной клетчатки голени.
Диагностика патологий окружающих тканей, вызывающих боль в икрах ног, как правило, не вызывает затруднений, поскольку имеет место болевой синдром и соответствующие видимые патологические изменения в пораженных тканях.
При остеомиелите, воспалительных заболеваниях кожи и/или подкожной клетчатки, разрыве ахиллова сухожилия, лечащий врач – хирург. Артриты конечностей лечит терапевт.
Довольно часто болевой синдром непосредственно в районе поражения позвоночного столба отсутствует, или выражен незначительно, а боли в конечностях являются ведущим симптомом. Однако диагностику сильно облегчает тот факт, что боль непосредственно в икрах ног редко бывает изолированной, и можно определить ее характерное распространение по ходу седалищного нерва (боковая и задняя поверхность бедра, латеральная поверхность голени, иногда тыльная поверхность стопы и большого пальца).
Кроме того, боль при корешковом синдроме имеет следующие особенности:
- усиление при кашле и чихании;
- усиление в ночной период;
- связь болевого синдрома с движениями в позвоночнике, при этом определенные движения могут ослаблять или усиливать боль.
Наиболее частая причина корешкового синдрома – остеохондроз поясничного отдела позвоночника. Особенно сильные боли возникают при выпадении межпозвоночного диска. Такое осложнение остеохондроза нередко возникает при резком чрезмерном физическом усилии, особенно при поднятии тяжестей. Статистически наиболее часто подобный диагноз врачи ставят в летний отпускной период, когда горожане начинают заниматься непривычным для них физическим трудом (весьма характерно, что такие же статистические данные регистрируются и за рубежом, так что корешковый синдром при выпадении диска некоторые западные исследователи окрестили болезнью каникулярного времени).
Кроме того, боль в икрах ног при корешковом синдроме нередко возникает после травм поясничного отдела позвоночника. Особенно характерны в этом случае мучительные ночные боли, иногда сопровождающиеся судорогами икроножных мышц.
Более редкие причины отраженной боли в икрах ног – опухолевое или туберкулезное поражение позвоночного столба и различные хронические заболевания позвоночника, приводящие к развитию корешкового синдрома (деформирующий спондилоз и спондилоартроз, болезнь Бехтерева).
Лучший лечащий врач при поражениях позвоночника – вертебролог (доктор, специализирующийся исключительно на заболеваниях позвоночного столба). Если нет возможности обратиться к узкому специалисту, то придется задействовать нескольких врачей: при остеохондрозе — невропатолога и хирурга, при болезни Бехтерева – невропатолога и ревматолога, при опухолях позвоночника – невропатолога и онколога.
Частое осложнение сахарного диабета – синдром диабетической стопы. В основе механизма возникновения данной патологии лежат сразу несколько факторов, вызванных длительным повышением уровня глюкозы в крови:
1. Поражение артериальных сосудов среднего и мелкого калибра, и возникающая в результате хроническая артериальная недостаточность.
2. Полиневрит.
3. Развитие инфекционно-воспалительных процессов на фоне нарушенной трофики (хронические язвы и т.п.).
Таким образом, боль в икрах ног при сахарном диабете может быть вызвана артериальной недостаточностью, в таких случаях она усиливается при ходьбе. Кроме того, болевой синдром в икрах ног может иметь приступообразный характер неврогенного происхождения. И наконец, боли в икрах могут быть вызваны инфекционно-воспалительными процессами на коже и подкожной клетчатке голени.
Сахарный диабет лечит эндокринолог. При выраженном полиневрите необходима консультация невропатолога. При тяжелом синдроме диабетической стопы – невропатолога и хирурга.

В ситуации с болью в икрах имеется еще один аспект – это неотложные состояние, требующие немедленного медицинского вмешательства для спасения жизни, признаком которых может быть боль в икрах. Если имеются признаки такого неотложного состояния, то следует вызывать «Скорую помощь» или на собственном транспорте в срочном порядке добираться до ближайшей больницы.
Ниже мы рассмотрим, в каких случаях боль в икрах должна рассматриваться как признак неотложного состояния, когда следует вызывать «Скорую помощь», а когда является симптомом длительно текущего заболевания, требующего визита к доктору в плановом порядке. Именно для таких неопасных для жизни состояний, протекающих с болью в икрах, мы приведем рекомендации, к какому врачу обращаться в поликлинику.
Итак, неотложными состояниями, при возникновении которых следует вызывать «Скорую помощь», являются тромбоз глубоких вен и закупорка (окклюзия, непроходимость) артерий голени. Эти состояния проявляются какими-либо из следующих симптомов: стойкий отек голени, тяжесть в ногах, четко видимый рисунок вен на глянцевой поверхности кожи икры, холодная наощупь кожа, сильная боль в голени. С течением времени может развиться врачу-флебологу (записаться), ангиологу (записаться), сосудистому хирургу (записаться) или общему хирургу (записаться).
Если у человека имеется видимая сеточка вен на ногах и выпирающие венозные узлы с возможным сочетанием с распирающей болью в икрах, усталостью, тяжестью в ногах и судорогами по ночам, то это свидетельствует о варикозном расширении вен, и в таком случае следует обращаться к врачу-флебологу или ангиологу. Если же попасть к этим специалистам по каким-либо причинам невозможно, то следует обратиться к хирургу.
Если человека беспокоят периодические очень сильные боли в икрах, возникающие при ходьбе, заставляющие останавливаться на несколько минут (перемежающаяся хромота) и сопровождающиеся судорогами, или постоянные боли в ногах, уменьшающиеся при свешивании голеней с кровати, то это может свидетельствовать об атеросклерозе или облитерирующем эндартериите, и в таком случае следует обращаться к врачу-ангиологу или сосудистому хирургу. Если попасть к этим специалистам невозможно, то следует обращаться к флебологу или общему хирургу.
Если боль в мышцах появляется внезапно на фоне повышения температуры тела, тошноты, рвоты, поноса и возникает после употребления свинины, кабанятины, медвежатины, оленины, подвергшейся недостаточной кулинарной обработке (сырое мясо, вяленое мясо, бифштексы с кровью и т.д.), то заподазривается трихинеллез, и в таком случае следует обращаться к врачу-инфекционисту (записаться). Наиболее часто при трихинеллезе боль возникает в мышцах ног, челюстных, глазодвигательных и межреберных мышцах.
Если боль в икрах возникает периодическими приступами, носит характер мучительной, сильной, тянущей, рвущей или жгучей, сочетается с парестезиями (ощущение бегания «мурашек» по коже, онемение и т.д.), слабостью мышц и, возможно, дерматитами и трофическими язвами, то подозревается неврогенный характер боли (неврит или полиневрит), и в таком случае следует обращаться к врачу-неврологу. Если невриты и полиневриты обусловлены различными заболеваниями (сахарный диабет, алкоголизм и т.д.), то врач-невролог дополнительно направляет человека на консультацию к соответствующему специалисту, и дальнейшее лечение проводится совместно.
Если боль в икрах ног сочетается с болями и нарушением подвижности голеностопного или коленного сустава, то речь идет о заболевании этих суставов, поэтому в таком случае следует обращаться к врачу-ревматологу (записаться) или, в его отсутствие, к терапевту (записаться). В зависимости от выраженности патологического процесса в суставе ревматолог может направить на консультацию к ортопеду (записаться), мануальному терапевту (записаться), специалисту по лечебной физкультуре и т.д.
Если боль в икрах обусловлена наличием воспалительного очага на коже или в подкожной клетчатке (например, фурункул, гидраденит, гнойник, покрасневшая, болезненная и припухлая кожа на некотором участке голени и т.д.) и возможно сочетается с повышенной температурой тела и общим недомоганием, то следует обращаться к врачу-хирургу.
Когда боль в голени сочетается с сильной и острой болью, а также наличием прощупываемого руками провала в области ахиллова сухожилия (по задней поверхности икры от пятки и до границы нижней трети голени), невозможностью натянуть стопу на себя и встать на носочки, то речь идет о повреждении ахиллова сухожилия, и в таком случае следует обращаться к врачу-травматологу (записаться) или хирургу.
Если появляется боль в голени резкого, сверлящего, рвущего, распирающего характера, усиливающаяся при движениях, возникающая после травмы, ранения или инфекционного процесса в организме, сочетающаяся с отеком, краснотой и напряженностью кожи над зоной болезненности, а также существенным ухудшением общего самочувствия с появлением температуры, слабости, головной боли и т.д., то это свидетельствует об остеомиелите, и в таком случае следует в кратчайшие сроки обратиться к врачу-травматологу или хирургу, причем желательно сразу прийти в приемный покой больницы и госпитализироваться для последующего лечения.
Если боль локализуется не только в икрах, но также ощущается по боковой и задней поверхности бедра, тыльной стороне стопы и большого пальца, усиливается при кашле, чихании, совершении движения в позвоночнике (наклон, поворот и т.д.) и по ночам, иногда сочетается с судорогами, то это свидетельствует о корешковом синдроме и требует обращения к врачу-вертебрологу (записаться) или неврологу. Кроме того, можно обращаться к остеопату (записаться) или мануальному терапевту. Если у докторов этих специальностей возникнет подозрение, что корешковый синдром спровоцирован не обычной причиной, а редким заболеванием (например, болезнью Бехтерева, туберкулезом, опухолью и т.д.), то они направят человека на консультацию к врачам других специализаций, например, к ревматологу, онкологу (записаться) и т.д.
Поскольку боль в икрах ног может появляться на фоне различных заболеваний и состояний, то врач назначает разные анализы и обследования в каждом конкретном случае в зависимости от того, какая именно патология подозревается. Понять, какие обследования и анализы нужны в том или ином случае боли в икрах ног – просто. Для этого нужно оценить сопутствующую симптоматику, так как это позволит предположить диагноз.
Когда у человека возникают постоянные или периодические очень сильные боли в икрах, провоцирующиеся ходьбой даже по ровной поверхности и заставляющиеся останавливаться на несколько минут, чтобы болевое ощущение успокоилось (перемежающаяся хромота), уменьшающиеся в покое и при свешивании голеней с кровати или стула вниз, сочетающиеся с похолоданием кожи конечности, побледнением кожи при подъеме ног и покраснением при их опускании – врач заподазривает атеросклероз, облитерирующий эндартериит или синдром Рейно, и назначает следующие анализы и обследования:
- Выслушивание тонов сердца стетофонендоскопом;
- Измерение артериального давления;
- Определение пульсации артерий ног;
- Биохимический анализ крови (холестерин, триглицериды, липопротеины высокой и низкой плотности);
- Артериография сосудов;
- Ангиография (магнитно-резонансным или мультиспиральным томографическим методом) (записаться);
- УЗИ сосудов (записаться) соответствующего участка тела;
- Допплерография сосудов соответствующего участка тела;
- Реовазография соответствующего участка тела (позволяет оценить скорость кровотока);
- Термография;
- Капилляроскопия;
- Лазерная допплеровская флоуметрия:
- Функциональные пробы (записаться) (холодовая, термометрическая, Гольдфлама, Шамовой, паранефральная или паравертебральная блокада поясничных ганглиев).
Сначала врач осматривает ноги для выявления характерных изменений на икрах, измеряет артериальное давление, определяет пульсацию артерий на нижних конечностях, выслушивает тоны сердца, после чего, в первую очередь, назначает УЗИ сосудов, допплерографию, артериографию и реовазографию, поскольку эти исследования позволяют в большинстве случаев поставить диагноз. Если после проведенных первоочередных исследований остаются сомнения, то при подозрении на атеросклероз назначается ангиография, при подозрении на синдром Рейно – лазерная допплеровская флоуметрия и холодовая проба, при подозрении на облитерирующий эндартериит – функциональные пробы (кроме холодовой), термография и капилляроскопия.
Когда у человека присутствует боль в икрах на фоне варикозного расширения вен, которое легко диагностируется по характерным видимым глазом сосудистым звездочкам, сеточкам вен и выбухающим венозным узлам под кожей голени, сочетающимся с усталостью, тяжестью в ногах и судорогами по ночам, то врач для оценки степени тяжести нарушений кровотока назначает ангиосканирование и допплерографию сосудов. Если полученных данных недостаточно, то дополнительно производится рентгенологическая ангиография и реовазография. Кроме того, врач обязательно назначает анализ крови на свертываемость, чтобы определить риск тромбозов.
- Осмотр и ощупывание болезненного участка мышц шеи;
- Анализ крови на ревматоидный фактор (записаться);
- Общий анализ крови.
Чаще всего врач назначает только общий анализ крови и производит ощупывание больного участка с целью выявить уплотнения, так как именно это и позволяет поставить диагноз в сочетании с характерными клиническими симптомами и историей развития заболевания. Анализ крови на ревматоидный фактор назначается только при подозрении на ревматическую природу заболевания, когда миозит на фоне проводимого лечения на проходит.
Когда боли в мышцах (икроножных, челюстных, глазодвигательных и межреберных) появляются после употребления свинины, кабанятины, медвежатины, оленины, подвергшейся недостаточной кулинарной обработке (сырое мясо, вяленое мясо, бифштексы с кровью и т.д.), вместе с повышением температуры тела, тошнотой, рвотой и поносом, врач заподазривает трихинеллез и назначает следующие анализы и обследования:
- Микроскопия остатков употребленного людьми в пищу мяса (если это возможно);
- Биопсия (записаться) икроножной или дельтовидной мышцы с последующим изучением полученного материала под микроскопом с целью обнаружения личинок трихинелл;
- Анализ крови на наличие антител (записаться) к трихинеллам методами ИФА или РНГА;
- Кожная аллергическая проба (записаться) на трихинелл;
- Общий анализ крови;
- Общий анализ мочи.
Врач всегда в обязательном порядке назначает общий анализ крови и мочи, а также микроскопию остатков мяса (если, конечно, это возможно). Кроме того, если заболевание продолжается менее двух недель, то назначается биопсия икроножной и дельтовидной мышцы с изучением их под микроскопом, в ходе которого между мышечными волокнами пытаются обнаружить личинок трихинелл. Если таковые обнаружены, то другие анализы не назначаются, так как в этом нет необходимости, поскольку диагноз трихинеллеза полностью подтверждается. Если же заболевание продолжается более двух недель, то вместо биопсии назначают анализ крови на наличие антител к трихинеллам и кожную аллергическую пробу. Если эти анализы положительны, то диагноз также считается подтвержденным.
Когда боль в икрах приступообразная, причем имеет мучительный, сильный, тянущий, рвущий или жгучий характер, сочетается с парестезией (ощущение бегания «мурашек» по коже, онемение и т.д.), слабостью мышц, возможно с дерматитами и трофическими язвами, то врач заподазривает неврит или полиневрит, и в таком случае назначает следующие анализы и обследования:
- Функциональные неврологические пробы;
- Электронейрография;
- Электромиография (записаться);
- Метод вызванных потенциалов.
Для определения того, какой именно нерв воспален, проводятся функциональные неврологические пробы, которые заключаются в том, что врач предлагает совершить различные простые движения ногой, пальцами стопы и т.д. В зависимости от того, какие движения может совершить человек, а какие не может, определяется пораженный нерв. Далее для определения степени повреждения нервной передачи назначаются какие-либо из следующих методов – электронейрография, электромиография, метод вызванных потенциалов. Причем врач может использовать какой-либо один метод, либо комбинацию из двух, либо все три.
- Общий анализ крови;
- Анализ крови на ревматический фактор и С-реактивный белок;
- Анализ крови на уровень мочевой кислоты;
- Цитологический и микробиологический анализ синовиальной жидкости;
- Рентген или компьютерная томография пораженного сустава;
- Магнитно-резонансная томография пораженного сустава (записаться);
- Артрография пораженного сустава;
- Артроскопия пораженного сустава (записаться);
- УЗИ сустава (записаться);
- Термография сустава.
Обычно сначала назначают общий анализ крови, анализы крови на ревматический фактор, С-реактивный белок, мочевую кислоту, а также УЗИ и рентген пораженного сустава (записаться). При наличии технической возможности рентген заменяют компьютерной томографией. Данные этих обследований позволяют выяснить, идет ли речь об артрите или артрозе и, в зависимости от этого, назначить дополнительные анализы. Так, если выявлен артроз, то для оценки состояния некостных структур (связок, сухожилий, хрящей) сустава, назначается магнитно-резонансная томография. А если выявлен артрит, то производится анализ синовиальной жидкости, артрография и артроскопия. При технической возможности в качестве дополнительных методов обследования при артрите, позволяющих оценить состояние и степень функциональной активности тканей, назначается термография и магнитно-резонансная томография.
Когда боли в ногах связаны с видимым глазом воспалительным очагом на коже или подкожной клетчатки голени (например, фурункул, гидраденит, гнойник, покрасневшая, болезненная и припухлая кожа на некотором участке голени и т.д.), возможно сочетающемся с общим недомоганием и повышенной температурой тела, то врач назначает следующие анализы и обследования:
- Осмотр и ощупывание воспаленного участка;
- Общий анализ крови;
- Общий анализ мочи;
- Анализ крови на титр АСЛ-О (записаться);
- Бактериологический посев отделяемого воспалительного очага;
- Иммунограмма (записаться).
В обязательном порядке производится осмотр и ощупывание воспалительного очага, назначается общий анализ крови и мочи, а также бактериологической посев отделяемого для определения возбудителя, провоцирующего инфекционный процесс, и его чувствительности к антибиотикам. Анализ крови на титр АСЛ-О назначается только при рожистом воспалении, и он заменяет посев отделяемого. То есть при роже не делают бактериологический посев отделяемого, а производят анализ крови на титр АСЛ-О. Иммунограмма назначается только в случае длительного, затяжного течения процесса, который не заканчивается выздоровлением, несмотря на проводимое лечение.

Если боль в голени сочетается с сильной болью и провалом в области ахиллова сухожилия (по задней поверхности икры от пятки и до границы нижней трети голени), прощупываемого руками, а также с невозможностью натянуть стопу на себя или встать на носочки, врач ставит диагноз разрыва сухожилия. Обычно в таком случае какие-либо обследования и анализы не назначаются, так как диагноз очевиден по результатам осмотра и ощупывания. В некоторых случаях, если у врача имеются сомнения, для подтверждения диагноза разрыва ахиллова сухожилия назначается УЗИ или магнитно-резонансная томография.
Когда боль в голени носит резкий, сверлящий, рвущий или распирающий характер, усиливается при движениях, возникает после травмы, ранения или инфекционного процесса в организме, сочетается с отеком, краснотой и напряженностью кожи над зоной болезненности, а также существенным ухудшением общего самочувствия с появлением температуры, слабости, головной боли и т.д., врач заподазривает остеомиелит, и для подтверждения своей клинической гипотезы назначает либо рентген, либо компьютерную томографию, либо магнитно-резонансную томографию. Другие исследования, как правило, не проводятся, так как диагноз остеомиелита обычно вполне очевиден и на основании клинических симптомов.
Когда боли ощущаются человеком не только в икрах, но также по боковой и задней поверхности бедра, тыльной стороне стопы и большого пальца, причем они усиливаются при кашле, чихании, в ночное время, при движениях в позвоночнике (наклоны, поворот и т.д.), иногда сопровождаются судорогами – врач заподазривает корешковый синдром и назначает следующие анализы и обследования:
- Неврологическое обследование (врач просит пациента принять различные позы, совершить определенные движения, по которым судит о том, какой корешок защемлен, как сильно и т.д.);
- Выявление точек в области позвоночника, при нажатии на которые возникает сильная боль (триггерные точки);
- Выявление зон сниженной чувствительности, парезов мышц;
- Электронейромиография (записаться);
- Рентген позвоночника (записаться) в двух проекциях;
- Компьютерная томография позвоночника;
- Магнитно-резонансная томография позвоночника (записаться).
Чтобы успешно проводить лечение боли в икрах ног — следует, прежде всего, выявить причину возникновения боли и, по возможности, устранить ее.
При острых сосудистых нарушениях необходимо экстренное хирургическое (острая артериальная недостаточность) или консервативное (острый тромбоз глубоких вен голени) лечение в стационаре.
При хронической сосудистой недостаточности, в случае безуспешности консервативного лечения и наличия серьезных осложнений, таких как образование плохо заживающих язв и т.п., показана хирургическая коррекция сосудистого дефекта.
Хирургическое вмешательство необходимо также при некоторых патологиях позвоночника (опухоли, выпадение межпозвоночных дисков, сопровождающееся тяжелыми неврологическими нарушениями).
Нередко радикально устранить причину, вызвавшую боль в икрах ног, не удается, но поддерживающее консервативное лечение основного заболевания (инсулиновая терапия при диабете, эластические чулки и щадящий режим при варикозном расширении вен) помогают ослабить, а в отдельных случаях полностью устранить болевой синдром.
Несмотря на разнородность причин, вызывающих боль в икрах ног, есть общие для всех заболеваний рекомендации, позволяющие значительно улучшить общее состояние больного:
1. Борьба с избыточным весом (снижение веса улучшает кровоток в конечностях, уменьшает нагрузку на позвоночник, смягчает симптомы сахарного диабета второго типа, благотворно действует на нервную систему).
2. Отказ от курения и алкоголя.
3. Щадящий режим для конечностей (следует избегать длительного статического напряжения мышц голени).
4. Полноценное питание. Следует ограничить употребление соли, поскольку соль способствует задержке жидкости в организме и возникновению отеков на ногах.
5. Правильный режим труда и отдыха. Неспешные прогулки на свежем воздухе. Здоровый сон.
источник