Кожный зуд, жжение, покраснение, отек – внешние проявления аллергической реакции. В мире около 40% взрослых и детей страдают от аллергии. Сегодня в аптеках продаются десятки наименований противоаллергических препаратов в различных формах выпуска. Однако народная медицина также может предложить множество эффективных и безопасных способов избавиться от аллергической реакции в домашних условиях.
Лекарственные травы действуют мягко, помогают устранить симптомы аллергии быстро и без побочных эффектов.
Из высушенных цветков ромашки делают примочки к пораженным участкам кожи, а также готовят лечебные настои для приема внутрь.
- 3 ст. л. сухих цветков залить небольшим количеством горячей воды и перемешать. Дать настояться несколько минут.
- Теплую кашицу завернуть в марлю и приложить к раздражению, зафиксировать бинтом.
- Через 2 часа снять повязку.
Процедуру можно повторять несколько раз в день.
- В термосе 1 ст. л. (1 фильтр-пакет) аптечной ромашки залить 1 стаканом кипятка.
- Оставить для настаивания на полчаса.
- Процедить.
Принимать по 1 ст. л. 3 раза в день.
Этим настоем можно смазывать раздражения при помощи ватного диска несколько раз день. Средство останавливает распространение высыпаний, снимает покраснение.

Крапива – ценное лекарственное растение, ее отвар быстро избавляет от раздражения на коже (если только покраснение не вызвано самой крапивой).
- 3-4 ветки свежесобранной крапивы вымыть и мелко нарезать.
- Сложить зелень в кастрюлю и залить 2 литрами холодной воды.
- Поставить на плиту и закипятить.
- Снять емкость с огня, укутать одеялом и дать настояться 12 часов.
- Процедить.
Пить отвар по 1 стакану несколько раз в день ежедневно до полного выздоровления.
Детям также можно давать средства из крапивы при аллергических реакциях, однако дозы лекарства должны быть минимальными.
Как сделать настой крапивы для детей:
- 2 ст. л. сушеных листьев залить 1 стаканом кипятка, закрыть крышкой.
- Дать настояться в течение 1 часа.
- Процедить.
Для лечения аллергической реакции 2 раза в день давать по 1-2 ст. л. настоя в теплом виде. Если ребенку не нравится вкус лекарства, его можно растворять в воде, некрепком чае.
Настойка из зверобоя – это эффективное народное и профилактическое средство против аллергии на коже.
- Банку объемом 1 л заполнить наполовину свежими соцветиями зверобоя. Трава должна быть хорошо утрамбована.
- Залить зверобой водкой до самого верха емкости, закрыть банку крышкой.
- Поставить в темное место для настаивания на 3 недели.
- Процедить и убрать для хранения в холодильник.
Пить настой по 1 ч. л. 2 раза в день утром и вечером, пока настойка не кончится. Курс длится около 2 месяцев. После курса приема сезонная аллергия отступит на несколько лет.
Настой череды особенно эффективен при аллергии у детей.
- 4 ст. л. аптечной череды залить 0,5 л кипятка.
- Укутать емкость теплым полотенцем и оставить для настаивания на 1 час.
- Процедить.
Чистый отрез марли или бинта смочить в настое и приложить к раздражению на полчаса. Для лечения аллергии на лице можно делать примочки при помощи ватного диска.
Настой череды также используют как профилактическое противоаллергическое средство – его пьют ежедневно на постоянной основе вместо чая или кофе. Через 1 год регулярного употребления аллергические реакции возникают намного реже.
Настой перечной мяты охлаждает кожу, уменьшает отек, снимает зуд, осветляет красные пятна.
- 10 г сухих листьев перечной мяты залить 100 мл кипятка.
- Укутать емкость полотенцем и оставить для настаивания на полчаса.
- Процедить и остудить.
Смазывать раздраженные участки настоем 3-5 раз в сутки.
Ванночки с травами от аллергии применяют обычно для лечения маленьких детей.
Хорошо зарекомендовал себя следующий сбор для купания:
- 1 часть аптечной ромашки;
- 1 часть череды;
- 1 часть коры дуба;
- 2 части листового зеленого чая.
Этот сбор помогает снять неприятные симптомы аллергии, устраняет потницу и опрелости у грудничка.
- 5 ч. л. сбора поместить в стеклянную банку объёмом 2-3 л.
- Залить сбор 1 л холодной воды.
- На паровой бане довести содержимое емкости до кипения и кипятить 10 минут.
- Остудить и процедить.
Вылить отвар в ванну и купать в ней ребенка в течение 10-15 минут.
Лекарственное средство на основе лука снижает интенсивность аллергической реакции, предотвращает возникновение осложнении.
- 1 средняя луковица;
- 1 ч. л. свежевыжатого сока лимона;
- 1 ч. л. меда.
- Луковицу очистить и пропустить через мясорубку.
- Отжать сок при помощи марли.
- Смешать луковый сок с остальными ингредиентами.
Принимать по 1 ч. л. после ужина. Курс лечения – не менее 7 дней.
Алоэ – настоящее спасение от аллергии. Сок этого растения смягчает кожу, снимает зуд, способствует скорейшему восстановлению кожных покровов.
- Несколько нижних листьев растения срезать и положить в холодильник на 3-4 дня.
- Помыть листья и пропустить через мясорубку.
- Отжать сок через марлю.
Протирать раздражения соком алоэ несколько раз в сутки.
Чтобы быстро избавиться от аллергии на коже, следует воспользоваться народным средством с мумие.
Как приготовить лекарство:
- 5 таблеток мумие растолочь до получения порошка.
- Растворить порошок в 1 стакане теплой кипяченой воды.
Смазывать раздражения при помощи ватного диска несколько раз в день до полного исчезновения признаков аллергии.
Сельдерей быстро справляется с зудом и раздражениями, его применяют для терапии аллергической крапивницы.
Лечить раздражение при помощи сельдерея очень просто – необходимо выпивать 3 раза в день по 1 ст. л. сока из стеблей этого растения.
Кожный зуд – самый неприятный симптом аллергии, который может сопровождаться красными пятнами. Существует целый ряд простых народных рецептов, которые помогают быстро устранить зуд у взрослых и детей.
Если из-за аллергии у ребенка чешется все тело, следует приготовить лечебное средство из листьев брусники. Листья богаты витаминами и биологически-активными веществами, брусничный отвар успокаивает зуд, не вызывая побочных эффектов у малыша.
- 10-15 свежих листьев брусники промыть и положить в стеклянную емкость.
- Залить листья 500 мл воды и кипятить на водяной бане 15 минут.
- Дать настояться 2 часа и процедить.
Давать ребенку отвар по 30-50 мл 3 раза в день перед приемом пищи.
Корень солодки содержит в себе природные стероидные вещества, которые очень быстро устраняют раздражение на коже малыша, избавляют от зуда.
Как приготовить лекарство:
- 1 ст. л. (или 1 фильтр-пакет) корня солодки залить стаканом кипятка.
- Поставить емкость на водяную баню и кипятить содержимое 15 минут.
- Процедить отвар и довести его объем до 200 мл чистой водой.
Протирать отваром раздражения на коже ребенка несколько раз в сутки.
Овес увлажняет кожу, устраняет шелушения и кожный зуд у маленьких детей.
- 100 г овсяных хлопьев размолоть в кофемолке до состояния муки.
- Растворить овсяную муку в ванне.
- Искупать ребенка в ванне в течение 10 минут.
- Ополоснуть тело малыша теплой водой.
После процедуры нельзя вытирать кожу ребенка привычным способом – рекомендуется бережно промокнуть кожные покровы мягким полотенцем.
Корень девясила помогает успокоить зуд и жжение, укрепляет иммунитет.
- В термосе 1 ст. л. корней девясила залить 1 стаканом кипятка.
- Дать настояться 3 часа.
- Процедить.
Пить настой ежедневно 3 раза в день за 20 минут до еды. Курс приема – 2 недели.
Мазь на основе этого растения успокаивает кожу, снимает покраснение, заживляет, устраняет неприятные ощущения.
- 2 ст. л. высушенных цветков донника растереть в порошок.
- Смешать порошок с 50 г вазелина до получения однородной массы.
Смазывать раздражения мазью 2-3 раза в день.
Пятна и сыпь – симптомы сильной аллергической реакции. Если на коже появилась аллергия в виде красных пятен и чешется, следует приготовить лекарственное средство из лопуха. Это растение обладает сильными противоаллергическими свойствами, устраняет кожный зуд, укрепляет организм.
Как приготовить лекарство:
- Собрать молодые листья растения.
- Замочить лопух в холодной воде на сутки.
- Пропустить листья через мясорубку и отжать сок при помощи марли.
Принимать по 1 ст. л. 3-4 раза в сутки, а также протирать соком раздраженные участки кожи не менее 3 раз в день. Курс лечения – 1 неделя, при необходимости можно пройти несколько курсов лечения с перерывами в 7-10 дней.
При любых проявлениях аллергической реакции следует записаться к терапевту, дерматологу или аллергологу. Врач сможет выявить причины аллергии и назначит лечение.
Необходимо немедленно обращаться за медицинской помощью при возникновении симптомов:
- удушье;
- тошнота, рвота;
- расстройство пищеварения;
- повышение температуры тела;
- боли в суставах;
- отек Квинке;
- анафилактический шок.
Перед применением того или иного народного средства следует сначала проконсультироваться с врачом. Лечить детскую аллергию народными методами без консультации с педиатром категорически не рекомендуется. Также следует убедиться в отсутствии аллергии на компоненты лечебного средства, нанеся немного состава на запястье на 30 минут.
источник
Любая неожиданно появившаяся сыпь на лице у взрослого – это веский повод для обращения к врачу. Ведь помимо банального раздражения кожи, вполне может быть, что это аллергия, иногда требующая безотлагательного лечения. Как правило, высыпания покрывают и кожу лица, и отдельные участки тела, а в тяжелых случаях аллергические высыпания наблюдаются по всему телу и сопровождаются сильным зудом.
Аллергия – это специфическая реакция организма на раздражающие факторы, в числе которых:
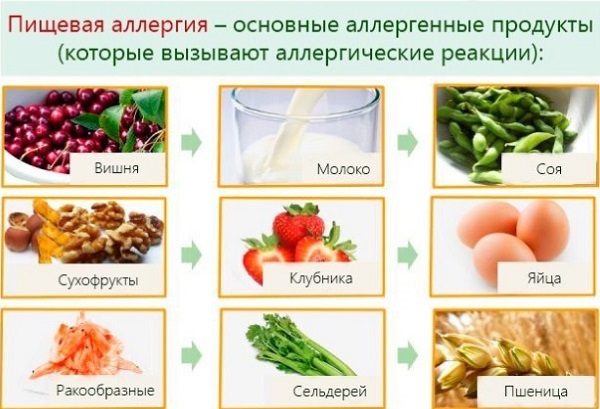
- некоторые продукты питания, особенно – мед, шоколад, цитрусовые, куриный белок, молоко и молочные продукты, орехи (в этом случае высыпания чаще всего появляются только на лице);
- лекарства;
- плесневые грибки;
- химические препараты, очень часто – бытовая химия;
- пыльца растений;
Иногда индивидуальная непереносимость возникает на холод и ультрафиолет.
Аллергическая сыпь может выглядеть по-разному и отличаться следующими особенностями:
- у высыпаний нет четкой формы, они напоминают пятна с размытыми краями;
- интенсивность и цвет также различны – от розового до ярко-красного;
- пораженные участки очень раздражены, нередко отечны;
- в некоторых случаях наблюдается шелушение кожи;
- для пищевой аллергии характерны высыпания на лице: мелкая красная сыпь покрывает щеки и область вокруг рта;
Обращаем ваше внимание, что при контактном дерматите, высыпания будут только на участках непосредственно контактирующих с аллергеном. К примеру, аллергические прыщи будут сыпать на руках при контакте с бытовой химией. А если аллергеном были шерстяные брюки, то отреагирует аллергической реакцией только кожа на ногах. Другие виды аллергической сыпи могут наблюдаться в любых местах.
Аллергические высыпания на коже могут проявиться в нескольких формах:
- В виде крапивницы, ее отличительная особенность – волдыри по всему телу или на локализованных участках, сопровождающиеся покраснением и зудом.
- Развившимся отеком Квинке. Очень опасное состояние, требующее срочной медицинской помощи и госпитализации! Характеризуется внезапным и резким отеком кожи, слизистых, подкожной клетчатки. Внимание! Иногда при отеке Квинке может стремительно нарастать удушье. Незамедлительно вызывайте скорую!
- Экземы. Заболевание дает о себе знать воспалительным процессом верхних слоев кожи, имеет нервно-аллергическую этимологию. Высыпания полиморфной природы, т.е. очень разнообразны. Сопровождается зудом, имеет длительное течение и рецидивирующий характер.
- Атопический дерматит. Для него характерно появление эритемы с выраженным покраснением участков кожи, отличительная особенность – отек, дальнейшее высыпание не вскрывающихся волдырей. Иногда волдыри могут самопроизвольно лопаться и образовывать мокнущие эрозии.
Аллергическая сыпь на лице или теле – один из симптомов, характерных для индивидуальной непереносимости того или иного вещества. В число сопутствующих симптомов входят:
- покраснение и/или слезоточивость глаз;
- сухой кашель;
- светобоязнь;
- кожный зуд;
- насморк и чихание.
Для аллергии не характерна высокая температура, это бывает крайне редко, если в процесс вовлекается инфекция. К примеру, при расчесывании укусов на коже происходит инфицирование ранок. При действительно аллергическом характере высыпаний общее состояние нормальное и беспокоят только сопутствующие симптомы. В редких случаях может быть тошнота или рвота.
Аллергическая сыпь у взрослых, безусловно, требует лечения. Поэтому не откладывайте визит к врачу и не считайте аллергию безобидной болезнью, поскольку:
- отсутствие должного лечения может повлечь серьезные осложнения, в числе которых бронхиальная астма и другие;
- правильно диагностировать ваше состояние сможет только врач;
- для выявления аллергенов требуется лабораторное исследование – анализ крови или кожные пробы;
- в виде аллергической сыпи проявляются укусы клещей, контакт с которыми произошел 2-4 недели назад, в этом случае отсутствие медикаментозного лечения приведет к развитию болезни Лайма;
- возможно, у вас так проявилось дерматологическое заболевание, на начальных этапах лишай, экзема и псориаз могут «маскироваться» под аллергическую сыпь, и если процесс запустить, то в дальнейшем лечение не будет таким эффективным, как на начальной стадии;
Традиционная медицина применяет несколько методов для лечения аллергии:
- Элиминация аллергена, а проще говоря, исключение аллергена. Если это невозможно, контакт с раздражающими факторами необходимо свести к минимуму. Эта методика предполагает использование гипоаллергенных диет. Но этот способ работает не во всех случаях. Так, если аллергия возникла на моющее средство, для предотвращения в дальнейшем появления высыпаний, можно работать в перчатках. А если аллергеном выступает цветочная пыльца, применение этого метода затруднительно.
- Иммунотерапия. Предполагает применение инъекций микродоз аллергена. Иногда используются в форме подъязычных капель. Для полного излечения от аллергии требуется прохождение длительного терапевтического курса, в результате которого в организме происходит выработка «противоядия» к аллергену.
- Применение медикаментозных антигистаминных средств. Возможно лечение аллергической сыпи препаратами для местной терапии – мазями, гелями, спреями («Тридерм», «Пимафукорт» и др.). Обычно они назначаются в комплексе с препаратами для внутреннего применения – «Тавегилом», «Супрастином», «Лоратадином». В отдельных случаях специалист может назначить успокоительные препараты – таблетки валерианы или пустырника, «Новопассит» и другие.
В домашних условиях можно использовать народные средства от красных точек, они бывают как для наружного применения, так и для приема внутрь. Однако приступать к использованию народной медицины можно только после консультации врача, иначе можно только усугубить ситуацию.
Если у вас появилась аллергическая сыпь, до обращения к врачу можно сделать следующее. Охлажденным отваром лаврового листа (1-2 листика на 1 ст. воды) обработайте пораженную кожу. Это должно снять воспаление и зуд.
Для компрессов на кожу, пораженную аллергическими высыпаниями, рекомендуется использовать свежий укропный сок , разведенный водой.
Сыпь на лице у взрослого исчезнет, если пораженную кожу в течение дня протирать ватой, смоченной в кефире . В промежутках рекомендуется умывать лицо ромашковым отваром , отварами череды или шалфея . Готовить отвар из расчета 1 ст. ложка лекарственного сырья на 200 мл воды.
При несильных высыпаниях можно использовать крем с ромашкой . Хорошее нейтральное средство для раздраженной кожи – любой детский крем .
Иногда помогают протирания содовым раствором, приготовленным из расчета 1,5 ч. ложки соды на 1 ст. теплой воды.
При долго не проходящей сыпи, рекомендуется прием крапивного отвара . Для этого цветки крапивы (верхушки) 3 ст. ложки засыпьте в термос и залейте двумя стаканами кипятка. Отвар должен настояться не менее двух часов. Затем его нужно процедить. Принимать по половине стакана 4-5 раз в день. Средство хорошо очищает кровь от токсинов.
Для лечения аллергических высыпаний народная медицина издавна применяет мумие . Вам понадобится 1 г целебного вещества и 1 л воды. Мумие нужно растворить в теплой кипяченой воде. Ежедневно рекомендуется выпивать 100 мл раствора, норма дается для взрослого человека. При сильной аллергии прием настоя можно увеличить до 200 мл. Лечение – курсовое, 20 дней. Можно применять мумие и местно: для протирания сыпи на лице и теле. Раствор готовится из расчета 1 г мумие на 100 мл воды.
Попробуйте заменить привычные чай и кофе отваром череды . Народная медицина рекомендует длительный прием этого средства, который может продолжаться от года до нескольких лет. Чай из череды готовится так же, как и обычный чай. Отвар необходимо выпивать сразу же. Для заваривания используйте траву, высушенную в темном месте. Аптечные пакетированные травы менее эффективны.
Высыпания аллергической природы рекомендуется протирать соком каланхоэ, разведенным тремя частями воды.
Старайтесь избегать контакта с аллергеном. Так, если у вас аллергия на пыль, в обязательном порядке делайте ежедневную влажную уборку помещения. Исключите из рациона продукты, провоцирующие появление аллергии, придерживайтесь диеты, рекомендованной аллергологом.
Прежде, чем применять для лечения аллергии то или иное средство, всегда консультируйтесь с лечащим врачом. А снять или уменьшить симптомы аллергии вам помогут простые народные средства.
источник
Сыпь – изменение цвета кожных покровов и слизистых, сопровождаемое появлением красных, розовых, белых и желтоватых пятен, пузырьков, бляшек и трещин, — может быть вызвана разными факторами.
Характерные пятна появляются при раздражении кожи потом, при определенных инфекциях (например, ветрянке, кори, микозах), гормональных сбоях (акне, розацеа), аутоиммунных заболеваниях (красная волчанка), нарушениях кроветворения (тромбоцитопения).
Одной из причин высыпаний является также истинная или ложная аллергия. Аллергические высыпания на коже у взрослых составляют 20% всех проявлений аллергии у человека.
Аллергический дерматит или дерматоз — воспалительная реакция покровов, возникающая как очередная стадия развития аллергической реакции. Аллергодерматоз, как и другие проявления аллергии, является следствием повышенной чувствительности (сенситивности) иммунной системы к какому-либо белковому аллергену или гаптену – химическому раздражителю, способному связываться с собственными белками организма.
Сенситивность повышается в следующих случаях:
- генетическая предрасположенность;
- нарушения иммунитета;
- нервное истощение, стресс;
- детский и пожилой возраст;
- столкновение с облигатными (явными) аллергенами, вызывающими реакцию у значительной части населения.
Отличительные особенности высыпаний при аллергии:
- Пятна не имеют четкой формы и границ.
- Аллергическая сыпь имеет склонность к слиянию и разрастанию.
- Локализация высыпаний тяготеет к области лица, живота, предплечий и голеней, внешней стороне локтей и коленей. Реже встречаются поражения груди, спины, ягодиц и паха.
- Аллергические реакции на коже всегда сопровождаются зудом.
- Сочетание пятен, узелков и волдырей с шелушением кожи.
В зависимости от индуцирующего фактора и механизма развития кожная аллергия подразделяется на несколько нозологических форм.
Простая реакция проявляется только местно в результате попадания на кожу раздражающего вещества или аллергена, развиваясь в период до суток. При замедленном прогрессировании ответа на раздражитель формируется аллергический тип контактного дерматита, который может обнаружиться на любом участке тела спустя недели и даже годы.
После прекращения воздействия раздражающего фактора недомогание проходит бесследно.
Контактный дерматит показывает все симптомы, характерные для аллергической сыпи:
- общее покраснение кожи и отдельные высыпания;
- отечность в месте контакта;
- зуд;
- пузырьки и язвы, мокнутие кожи при их разрыве;
- эрозия кожи на подживших участках (шелушение, корочки, сухость, утолщенные бляшки).
Крапивная сыпь в большинстве случаев возникает в ответ на попадание раздражителя внутрь или наружно и сопровождается увеличением титра иммуноглобулина Е. При ложной форме воспаление провоцируется непосредственно медиатором ацетилхолином.
Уртикария часто бесследно проходит самостоятельно через 1-2 суток, что не дает возможности определить причину раздражения. Иногда крапивница сопутствует аутовоспалительным заболеваниям.
Раздражение сопровождается общей аллергической реакцией с характерными внешними симптомами:
- повышенный пульс;
- слабость и головокружение;
- крупные приподнятые плоские волдыри от бледно-розового до красного цвета, похожие на последствия ожога крапивой; полностью исчезают после излечения;
- отечность;
- зуд и иногда жжение.
Атопический дерматит (диффузный нейродермит, старые названия — детская экзема и кожный диатез) – хроническая, генетически обусловленная гиперчувствительность к аллергенам, имеющая склонность к рецидивам и вторичным инфекциям. Атопический дерматит занимает до 40% всех случаев аллергической кожной сыпи.
Патология обычно локализуется в области лица и рук, на наружной стороне локтевых сгибов и проявляется в раннем детстве. Часто рецидивирующие аллергические высыпания на коже у взрослых (например, в форме экзем) – это последствия атопии. При длительном течении недуг сопровождается ухудшением психологического состояния.
Симптомы атопии разнообразны:
- цвет пятен в зависимости от фазы болезни варьируется от бледно-розового (по тону светлее, чем здоровые участки) до ярко-красного;
- сухость, шершавость и шелушение кожи, мокнутие появляется только на 3 фазе;
- выраженный зуд, усиливающийся ночью;
- высыпания разных размеров и форм;
- отечность кожи вследствие расчесов;
- изменение текстуры и обезвоживание кожи даже вне обострений;
- образование плотных участков после окончания острой фазы;
- иногда дерматит сопровождается жидким стулом, кашлем и болью в горле.
Экзема — деструкционные явления в верхнем слое кожи (чаще на лице и руках), провоцируемые реактивными изменениями в иммунной системе. Данное расстройство часто возникает вне действия непосредственного аллергена, а иногда появляется на запущенных стадиях более легких форм кожной аллергии. При влажном течении болезнь склонна осложняться вторичной инфекцией.
- общая воспалительная реакция организма;
- сильный зуд;
- обширные высыпания разных видов;
- выделение серозного содержимого после вскрытия волдырей;
- эрозия кожи на месте лопнувших пузырьков;
- сочетание сухих и мокнущих участков.
Токсикодермия (токсико-аллергический дерматит) – острое аллергическое воспаление кожи и слизистых.
- в легкой форме – «крапивные» или (реже) угреподобные пятна на коже;
- обширные сливающиеся пятна разной формы и размеров с розовыми или красными краями;
- симметричное расположение пятен на конечностях;
- волдыри;
- при отравлении йодом и бромом – синевато-красные бляшки.
Тяжелые формы аллергической реакции на разнообразные раздражители, одним из симптомов которых может стать сыпь. Эти заболевания характеризуются острым течением и намного более опасными проявлениями, чем кожные высыпания, поэтому необходимо незамедлительно обращаться за медицинской помощью при наблюдении любого из сопровождающих признаков.
| Заболевание | Симптомы |
| Отек Квинке |
|
| Синдром Лайелла (эпидермальный некролиз, ожоговый кожный синдром) |
|
| Синдром Стивена-Джонсона |
|
Аллергические высыпания на коже у взрослых могут развиваться стремительно или вяло, но течение болезни при всех видах сыпи включает определенный порядок стадий. Каждая последующая фаза не является обязательной, а при благоприятном прогнозе болезнь должна завершиться еще до состояния некроза.
Легкая стадия:
- зуд (при хроническом дерматите зуда нет);
- «крапивные» пятна;
- общее покраснение кожи (гиперемия).
Средняя (эритематозная) стадия:
- эритема – локальные покраснения кожи;
- слияние пятен;
- усиление зуда;
- отечность;
- возможно образование сухих шелушащихся участков и заживление.
Аллергодерматоз на первых 2 стадиях может пройти без дополнительного лечения при исключении выявленного раздражителя; для уменьшения зуда достаточно противовоспалительных наружных средств.
Средняя (буллезная) стадия:
- зуд может сменяться жжением и болью;
- появляются волдыри, из которых истекает экссудат;
- на месте лопнувших пузырьков образуются язвы, которые могут подсыхать и формировать шелушащиеся уплотненные участки.
Тяжелая стадия, некротическая (обычно наступает при контакте с едким веществом или при развитии токсикодермии):
- большая площадь кожных высыпаний;
- незаживающие язвы;
- сильная болезненность;
- возможна рвота;
- высокая температура тела;
- признаки анафилактического шока;
- после заживления – рубцевание.
- На разных участках тела появляются пятна нечетких очертаний от розового до темно-красного цвета.
- Возможен зуд.
- Иногда наблюдается отечность.
- Возможно шелушение на месте высыпаний.
- Сыпь может сопровождаться появлением пузырьков с жидкостью и волдырей.
- После прорыва папул кожа «мокнет», образуются язвы.
- На месте излившихся пузырьков могут формироваться плотные шершавые участки.
Причиной развития этого вида раздражения является непосредственный физический контакт с веществом:
- косметические средства и бытовая химия;
- одежда из синтетики или пигмент, использованный при окраске ткани;
- лекарства и пищевые продукты;
- некоторые металлы.
В изрядном количестве случаев причины реакции остаются невыясненными, особенно если крапивница исчезает спустя краткое время.

Среди частых причин реакции:
- укусы насекомых;
- одежда из шерсти;
- переливание крови;
- вирусное инфицирование;
- редкие случаи – реакция на контакт с водой, давление, холод, ультрафиолет, вибрацию, тепло;
- переизбыток медиатора воспаления ацетилхолина (при стрессе, физической нагрузке, перегреве, инфицировании и снижении иммунитета).
До Х Международной классификации болезней (МКБ-10) болезнь именовалась «нейродермитом», что отражало ее связь с нервными процессами. Несмотря на то, что атопия считается «детской» болезнью, ее рецидивы возможны на протяжении всей жизни человека.
И если у детей к обострению дерматита приводят в основном дисбактериоз, погрешности питания или введение в меню новых продуктов, то взрослые чаще страдают от проявлений болезни из-за отклонений в работе нервной и гормональной систем.
Атопический дерматит провоцируется широким спектром раздражителей:
- микроскопические клещики, обитающие в бытовой пыли, пухо-перьевых спальных принадлежностях, на коже и шерсти домашних животных;
- продукты питания;
- корма домашних животных (запах, мелкие частицы);
- медикаменты;
- антибиотикотерапия и вакцинация;
- укусы насекомых;
- экологические факторы;
- стресс; расстройства центральной и вегетативной нервной системы;
- нарушения режима дня, недостаток сна;
- дистрофия;
- снижение иммунитета (в том числе при инфицировании);
- нарушения пищеварения и неправильное питание;
- болезни обмена веществ.
Так как эта болезнь часто является следствием нелеченной атопии, ее инициаторами выступают те же раздражители:
- продукты питания;
- косметика и бытовая химия;
- пылевые клещи;
- цветочная пыльца.
Неаллергические причины:
- стресс, депрессия;
- эндокринные нарушения;
- расстройство метаболизма.
- медикаменты, в том числе наружные – основной и наиболее частый фактор;
- витамины (особенно В и РР);
- пищевые продукты (особенно содержащие аллергенные белки, а также пищевые добавки);
- бытовая химия и косметические средства;
- зубные протезы;
- инсектициды;
- производственные (чаще никель, кобальт, бром), отравляющие и другие химические средства.
Для определения аллергена и назначения лечения врачу часто бывает достаточно осмотра и разговора с пациентом на первом приеме, однако при невыясненном раздражителе применяется более расширенная диагностика.
- Визуальный осмотр.
- Анамнез (сбор сведений о рационе, образе жизни, приеме медикаментов и другие детали) – важный этап, необходимый для выявления аллергена.
- Аллергопробы (аппликационные и капельные тесты) на коже необходимы для идентификации аллергена. На внутреннюю сторону предплечья наносятся до 20 капель различных аллергенов. Через 15 минут врач анализирует состояние покровов под образцами с целью выявления аллергена. По способу нанесения пробы подразделяются на виды: капельные, аппликационные,скарификационные (с помощью процарапывания).
- Прик-тест – более точный вариант накожных проб, выявляющий немедленный гиперчувствительный ответ. Проводится с помощью микроигл подкожно.
- Патч-тест. Аллергены накладываются на кожу с помощью пластырей и выдерживаются до 2 суток. Этот метод необходимо для диагностирования аллергии замедленного действия.
- Общий анализ крови и мочи. ОАК необходимо для установления аллергической природы высыпаний, в пользу которой может свидетельствовать повышенное содержание эозинофилов.
- Биохимический анализ крови необходим для выявления сопутствующих патологий.
- Иммуноглобулиновые тесты призваны выявить отклонения в содержании общего иммуноглобулина Е или специфические антитела при невозможности проведения кожного теста.
- Бактериальный посев (для исключения инфекции; при появлении гнойников – для идентификации вторичной флоры и составление антибиотикограммы).
- Гистологическое исследование. Забор тканевых образцов проводится под местной анестезией и иногда необходим для исключения болезней кожи неаллергенной природы (опухолей, микоза, туберкулеза).
- При подозрении на поражение внутренних органов проводится УЗИ.
Стоимость отдельных видов диагностики:
| Учреждение | Стоимость метода, руб | ||||
| Аллергопробы (общая панель 10 видов) | Прик-тест | Патч-тест (patch test) | Иммуноглобулин IgE общий | Индивидуальные IgE | |
| Гемотест | 4000 | — | — | 590 | 660 |
| Инвитро | 4000 | — | — | 610 | 630 |
| Институт аллергологии и клинической иммунологии, г. Москва | 5000 | 500 | 600 | 425 | 500 |
| Онклиник | 3500 | 400 | 500 | 420 | 610 |
Аллергические высыпания на коже у взрослых – заболевание, с которым работают дерматологи, аллергологи и иммунологи. Однако для купирования острых проявлений патологии обычно достаточно посещения врача общей практики, терапевта (педиатра) или семейного врача, который подберет терапию первой помощи, назначит предварительные анализы и направит к более узкому специалисту.
По результатам диагностики может потребоваться консультация невролога, эндокринолога и гастроэнтеролога.
Кожные высыпания, особенно наблюдающиеся впервые, — серьезный повод для обращения к врачу. Разные виды аллергодерматоза, требующие вариативного подхода к терапии, очень схожи между собой по внешним проявлениям и иногда вызывают трудности при диагностике даже у медиков.
Кроме того, аналогичные явления на коже могут стать следствием нарушений в гормональной или нервной системе, расстройством обмена веществ, признаком доброкачественных или раковых процессов. Квалифицированный специалист сможет дифференцировать болезнь и подобрать индивидуальный курс.
Немаловажным аргументом в пользу профессионального лечения является склонность патологии к рецидивам, поэтому пациенты, которые наблюдаются у аллерголога, имеют возможность не только устранить острое проявление дерматоза, но и выявить индивидуальный аллерген, разработать курс длительного лечения и ознакомиться с методами профилактики.
Большую опасность представляет самостоятельное применение антигистаминных медикаментов, особенно гормональных средств, которое может повлечь снижение иммунитета, повышение артериального давления, вызвать язвенную болезнь желудка и психические изменения.
Перед назначением сильнодействующих препаратов врач проверяет пациента на наличие хронических заболеваний, например, в ЛОР-органах, а также на возможные отклонения в работе сердечно-сосудистой системы. Детский или пожилой возраст, беременность, сопутствующие заболевания заметно меняют дозировку и форму рекомендованного лекарства.
Практикующие специалисты своевременно получают доступ к информации о фармацевтических новинках и вместо устаревшего средства подберут препарат нового поколения с минимумом побочных эффектов. В случае возникновения рецидивов в дальнейшем рекомендованное лечение можно будет использовать самостоятельно.
Аллергические высыпания на коже у взрослых, проявившиеся как реакция на слабый индивидуальный аллерген, могут стать ключевым стимулом к пересмотру образа жизни или рациона, идентификации вредоносного вещества в предметах или средствах, которые используются в повседневной жизни, привести к более осознанному отношению к своему здоровью.
Общая информация о пищевых и бытовых аллергенах, а также сведения о своем организме, полученные на приеме врача, часто помогают будущим родителям снизить риск рождения детей с аллергией или отсрочить ее проявление на более поздний возраст.
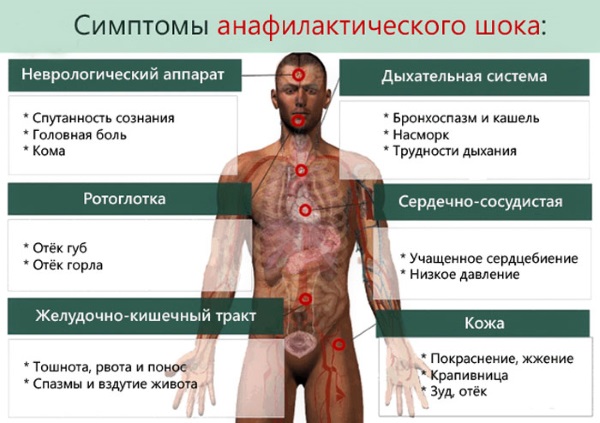
Поводом для вызова срочной медицинской помощи должны стать признаки развивающегося анафилактического шока:
- внезапно возникшее сильное ощущение тревоги и паника;
- слабость и снижение давления;
- головокружение, головная боль; спутанность и потеря сознания;
- ухудшение зрения и слуха;
- покалывание в коже;
- чувство жара или озноб;
- удушье, стесненность дыхания, боль в грудной клетке;
- отек гортани, языка, нижней части лица;
- расширение зрачков;
- сердечная боль;
- тахикардия (усиленный пульс);
- снижение давления;
- тошнота и рвота;
- судороги; пена у рта;
- непроизвольное мочеиспускание и дефекация.
Характерная, легко узнаваемая особенность перечисленных симптомов – их внезапность и быстрое нарастание интенсивности.
Среди методов предупреждения аллергодерматитов наиболее действенным считается здоровый образ жизни и рациональное питание.
Кроме этого, профилактике и ослаблению рецидивов способствуют некоторые другие меры:
- Избегать самолечения. При необходимости начать лечение новым средством начать с малых доз, особенно следующими препаратами: кортикостероиды, сульфаниламиды, антигистамины, антибиотики, барбитураты.
- При покупке нового косметического средства провести кожный тест на аллергию на локтевом сгибе.
- Соблюдать осторожность при введении в меню ребенка новых продуктов и при знакомстве с новым медицинским препаратом, средством по уходу за кожей, новой маркой подгузников и стирающих средств.
- По возможности использовать одежду и постельное белье из натуральных тканей, мебель из массива, бытовые чистящие средства и косметику с пометкой «эко».
- Регулярно проводить влажную уборку и проветривание помещений.
Поддержание иммунитета:
- меры по избеганию заражения инфекционными заболеваниями, в том числе сезонными респираторными инфекциями;
- избавление от вредных привычек (курения, алкоголизма);
- разработка и следование сбалансированному рациону, своевременное питание;
- периодический прием курсов витаминов и микроэлементов;
- поддержание режима дня и полноценного сна.
Основную нагрузку при снятии острых симптомов аллергических высыпаний на коже у взрослых несет медикаментозное лечение, главным компонентом которого оказываются антигистаминные и гормональные средства. Эти препараты, назначаемые наружно и (иногда) в виде таблеток или инъекций, эффективно и быстро купируют боль, зуд, отеки, покраснение и останавливают эрозию кожи.
Однако с ними же связано и наибольшее количество побочных реакций и отложенных действий на эндокринную, сердечную и другие важные системы организма. Поэтому все сильнодействующие средства экстренной помощи при кожной аллергии назначаются по возможности краткими курсами, после которых наступает черед глубокой диагностики состояния иммунитета и мер по его восстановлению.
Если после снятия выраженных симптомов лечение прекращается, а взаимодействие с аллергеном – нет, то наиболее вероятно возвращение болезни. Систематическое и длительное применение стероидных и противовоспалительных медикаментов при таком подходе повышает риск нежелательных последствий, а эффект привыкания может снизить их эффективность.
Для хронических процессов, к которым относятся обнаруженный в детстве атопический дерматит и экземы, на первый план выступает недопущение рецидивов, а для этого необходим пересмотр режима питания и образа жизни. Полное или максимально возможное исключение контактов с аллергеном (элиминация аллергена) – наиболее действенный, но труднодостижимый способ навсегда избавиться от кожной аллергии.
Обеззараживание места воспаления проводится перед наложением основного лечебного средства. Обработка асептическими препаратами продолжается до исчезновения симптомов.
Популярные дезинфектанты для профилактической и легкой санации:
- перманганат калия или анилиновые красители (от 50 руб.);
- борная кислота (15-80 руб.);
- Драполен – антисептик нежной консистенции, не вызывающий привыкания и способствующий восстановлению эпидермиса (от 286 руб.).
Наружные средства при присоединении бактериальной инфекции (появлении гноя):
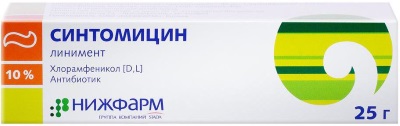
- Синтомициновая мазь 10% (47 руб.);
- Ихтиоловая мазь 10-20% (64-87 руб.).
Антибиотикотерапия (при вторичном инфицировании мокнущих участков — пиодермии) – назначается при недостаточности более легких средств и продолжается от 6 до 12 недель.
- Эритромициновая мазь 2% (от 87 руб.);
- Метронидазол крем или гель 0,75-1% (87-100 руб.);
- Тетрациклиновая мазь 3% (38 руб.);
- Левомеколь (около 100 руб.);
- Левомицетин (от 20 руб.).
Иногда назначают курс таблетированных антибиотиков по 200 мг в сутки, а после исчезновения симптомов – 4 недели по 100 мг:
- Моноциклин (от 500 руб.);
- Доксициклин (от 20 руб.).
Антигистаминная терапия в основном заключается в наложении местных мазей, кремов или эмульсий, призванных снять зуд, отечность, покраснение и боль. Также могут быть назначены внутренние медикаменты перорально или в виде инъекций.
Наружные антигистаминные средства могут использоваться до 2 недель. Действующее средство накладывается на пораженный участок 2-3 раза в сутки.
- Дермалекс – негормональное противовоспалительное средство, снимающее раздражение и способствующее заживлению кожи; быстро снимает симптомы при атопическом и контактном дерматите и экземе (от 500 руб.);
- Лостерин – комплексный препарат, оказывающий мягкий эффект на воспаленную кожу. Дополнительными эффектами Лостерина являются антисептическое действие, увлажнение и усиление регенерации (от 327 руб.);
- Фенистил-гель (от 385 руб.);
- Псилобальзам (от 241 руб.);
- Эриус (в среднем 500 руб.);
- Циндол (67 руб.);
- Салициловая мазь 4% (от 27 руб.);
- Цинковая мазь 10% (от 26 руб.).
Противовоспалительные пероральные средства часто используются в дополнение к наружным аппликациям. Их эффективность и быстродействие зависят от группы, к которой относится препарат, а также от индивидуальных особенностей организма. Курс приема обычно длится около недели.
Противовоспалительные средства 3 поколения – наиболее безопасные и эффективные современные препараты, действие которых основано не только на подавлении гистаминовых рецепторов (клеточных образований, ответственных за реакцию с медиаторами воспаления), но и на непосредственном влиянии на воспалительный процесс.
Эти вещества не распадаются на токсичные элементы в печени, не затрагивают работу нервной и сердечно-сосудистой системы и постепенно вытесняют с фармацевтического рынка устаревшие гистаминовые блокаторы.
Популярные препараты:
- Телфаст (500-900 руб.);
- Фексофенадин (около 200 руб.).
Блокаторы 2 поколения не оказывают седативного эффекта, действуют быстро, сохраняют активность до 3 суток и практически не вызывают толерантности. Безопасность их использования зависит от особенностей обмена веществ конкретного пациента и в редких случаях оказывается низкой.
Препараты обычно назначаются курсом по 10 мг в сутки до 5 дней (пациентам с почечными болезнями – по 5 мг 1 раз в 1-2 дня).
Наилучшие результаты в клинической практике показывают следующие медикаменты:
- Зиртек (аналоги – Цетрин, Цетиризин, Зодак) – высокоэффективное средство, быстро снимающее кожные проявления аллергии и имеющее пролонгированное действие; разрешено к применению беременными и людьми с почечной недостаточностью. Стоимость препарата – от 214 руб;
- Кларитин (лоратадин) – от 225 руб.
Антигистаминные препараты 1 поколения считаются устаревшими, поскольку обладают широким списком негативного побочного действия, кратковременной активностью и вызывают привыкание, однако не теряют своей эффективности и сегодня.
Основное достоинство этих блокаторов – максимальное быстродействие (эффект наступает обычно в течение 15 минут). Большинство медикаментов этой группы можно приобрести в аптеке без рецепта по небольшой стоимости.
- Тавегил (от 152 руб.) – довольно сильный блокатор, часто оказывающий выраженное, но обратимое угнетающее влияние на сердце, дыхание и нервную систему; отпускается из аптек без рецепта, но имеет довольно высокую цену; назначается по 1 мг 2 раза в сутки;
- Супрастин (от 133 руб.) – классический блокатор гистаминовых рецепторов; выпускается с нескольких формах, быстро снимает раздражение, хорошо выводится, но вызывает сонливость и оказывает токсическое действие на печень, почки и кровеносную систему;
- Димедрол (от 13 руб.) – эффективный и недорогой препарат бюджетного сегмента, основной недостаток которого – сильное угнетающее действие сердечного ритма, а также развитие толерантности при повторном приеме.
- Глюконат или хлорид кальция; бромистый натрий, аскорбиновая кислота в физрастворе с глюкозой призваны снизить сенсибилизацию (стоимость 10 ампул колеблется в пределах 200 руб.);
- Супрастин (хлоропирамин) – 155 руб. за 5 ампул;
- Димедрол (дифенгидрамин) – быстро снимает воспаление, оказывает сильный седативный и противорвотный эффект; используется для внутримышечного и внутривенного введения при аллергозах различной этиологии (цена от 21 руб.);
- Тавегил (300 руб).
Гормональное лечение при аллергодерматозах включает наружные аппликации, иногда – прием пероральных медикаментов, ингаляции или инъекции (внутривенные и внутримышечные). При любой форме введения стероидов необходимо соблюдать дозировки, частотность приема, не выходить за максимальные рамки курса и соблюдать режим постепенной отмены.
Аллергические высыпания на коже у взрослых хорошо поддаются лечению стероидными средствами, однако следует помнить, что такая терапия лишь снимает внешние признаки воспаления, не снижая степень гиперсенситивности иммунной системы.
Наружные глюкокортикоидные средства (мази, кремы, лосьоны) можно применять только в тяжелых случаях острого или хронического течения после консультации с врачом.
Как правило, срок использования таких препаратов ограничен 3-4 неделями, а область применения не должна охватывать открытые раны, трофические язвы, участок около губ (из-за риска усиления роста волос), слизистые и слишком большую площадь тела. Все гормональные мази наносятся тонким слоем 1 раз в сутки.
«Слабые» средства с минимальной дозировкой слабоактивного стероидного вещества:
- Гидрокортизон мазь 1% (аналоги – Дексаметазон, Ацетат гидрокортизона – около 20-40 руб., Локоид – 300-367 руб.);
- Преднизолон мазь 0,5% — 46 руб. (аналоги – Дексаметазон – 18 руб., Медопред – от 130 руб.) – в 4 раза превышает кортизон по эффективности.
Активные вещества этих мазей – кортикостероиды 1 группы – почти не проникают в кровь и имеют малую системную абсорбцию, однако максимальный курс лечения не должен превышать 2 недель, а отменять препарат необходимо постепенно.
Гормональные мази умеренной активности:
- Афлодерм – щадящий препарат, обладающий хорошей переносимостью даже при применении на нежных участках кожи (около 500 руб.);
- Латикорт – популярный дерматологический препарат, комплексно снимающий все острые проявления раздражения, но показывающий более обширное системное действие, особенно на тонкой коже (от 138 руб.);
- Лоринден – обладает выраженной активностью и почти не проникает в нижние слои кожи (379 руб.);
- Фликсотид; Дерматоп; Кортейд; Фторокорт (250-650 руб.).
Синтетические кортикостероиды 2 группы применяются на острых стадиях аллергодерматозов, особенно в условиях истечения экссудата (мокнутия), могут непродолжительно применяться беременными под контролем врача и обычно переносятся хорошо.
Сильнодействующие стероидные мази:
- Адвантан (метилпреднизолон) и его аналоги (Стерокорт; Метипред; Депо-Медрол) быстро останавливают развитие реакции, снимают неприятные ощущения и предотвращают дегенерацию кожи. Препарат выпускается в жидкостной и жирной консистенции, что позволяет выбирать его форму в зависимости от типа дерматоза (сухой или мокнущий). Несмотря на высокую эффективность, преднизолоновые средства активно влияют на гормональный фон организма и дают сильную побочную реакцию при вирусных инфекциях и сниженном иммунитете. Цена от 466 руб.
- Элоком – глюкокортикостероидный препарат, назначаемый при неинфекционных аллергических процессах. Средство быстро снимает проявления воспаления, однако вызывает изменение гормонального фона у 6-8% пользователей. Наибольшее количество побочных эффектов обнаружено у мази Элоком. Цена – 70-90 руб.
- Целестодерм – глюкокортикоидный препарат в форме легкого крема. Средство дает быстрый эффект, но иногда вызывает «привыкание». Цена от 231 руб.
- Кутивейт; Белодерм; Момат; Флуцинар (150-300 руб).
Очень сильные кортикостероиды с глубоким проникновением:
Такие препараты должны назначаться только врачом, использоваться не более 3 суток и отменяться с постепенным снижением дозировки.
У пациентов, подвергавшихся длительному (более 4 недель) лечению препаратами глюкокортикоидов 4 группы, часто отмечаются выраженные побочные эффекты (атрофические явления на коже, синдром Кушинга, ослабление барьерных функций покровов, толерантность и рецидивы).
Комбинированные кортикостероиды:
- Оксикорт – комбинированный препарат гидрокортизона, усиленный тетрациклиновым антибиотиком. Спрей справляется с воспалением, зудом, отечностью, подавляет аллергический ответ и уничтожает бактериальную флору. Эффективность препарата довольно высокая, средство быстро снимает симптомы даже при запущенных случаях дерматита, однако при грибковом осложнении его применять нельзя. Цена от 447 руб.
- Акридерм (бетаметазон) – противовоспалительное средство глюкокортикоидного ряда, способное справиться как с хроническими проявлениями дерматитов и дерматозов, так и с острыми реакциями. Препарат эффективен при экземе, аллергодерматозе, атопии, крапивнице. Акридерм выпускается в различных формах, есть варианты с антибактериальными и антимикотическими компонентами. Бетаметазон обладает высокой эффективностью, однако имеет выраженные побочные эффекты при завышенных дозировках или применении на обширных участках тела. Цена от 90 руб.
- Тридерм – комбинированное противогрибковое и антибактериальное средство на основе бетаметазона. Курс лечения составляет около 3 недель, дальнейшее использование препарата может привести к гормональным сбоям и возникновению резистенции к возбудителям. Цена от 691 руб.
Пероральные кортикостероиды быстро снимают острые симптомы дерматоза, приступы астмы и анафилактического шока, могут назначаться в качестве замещения инъекций. Преднизолон в таблетках используется для лечения вялотекущих экзем и аллергозов, острой аллергической реакции, приступов астмы, псориаза. Курс для взрослых составляет 20-30 мг в сутки 3-14 дней. Цена 105 руб.
Ингаляции и инъекции гормональных средств применяются для купирования анафилаксии и генерализованной крапивницы, должны проводиться под наблюдением врача и сопровождаться дополнительным введением витаминов и минералов:
- Преднизолон в ампулах – инъекционная форма для быстрого снятия сильных проявлений дерматозов, хорошо действует при неотложных состояниях (до 3 степени шока); для купирования острого аллергоза иногда достаточно 1 введения (цена от 16 руб.);
- Синактен – очищенная суспензия глюко- и минералокортикоидов для внутримышечного введения; отличается хорошей переносимостью (цена от 2200 руб.);
- Гумактид – препарат кортикотропина для внутримышечного и капельного внутривенного введения; иногда применяется для замещения терапии кортикостероидами (цена от 1011 руб.).
Регенераторы кожи относятся к дополнительной терапии острых воспалений, а также используются при хронических дерматитах (контактном, атопическом, экземе). Как правило, это препараты строительных белков и витаминов, которые борются с последствиями эрозий и должны назначаться в связке с основным лечебным направлением (антигистаминным или гормональным).
Целесообразно начинать аппликации заживляющих средств после завершения стадии мокнутия. Регенерирующие мази при некротическом дерматите и обширных язвах позволяют предотвратить дегенеративные изменения кожи.
- Пантенол (Пантодерм или Бепантен) – мягкое гипоаллергенное средство, которое содержит пантотеновую кислоту – основной стимулятор регенерации покровных тканей. Препараты на ее основе хорошо зарекомендовали себя при лечении самых разнообразны поражений кожи – от всех видов дерматозов до ран, ожогов и обморожений. Стоимость препаратов от 80 до 800 руб. в зависимости от производителя.
- Липикар – эмолент на основе масел, хорошо восстанавливающий защитный липидный слой кожи. Препарат настоятельно рекомендуется при хронических дерматитах и атопии, а также для заживления рубцов и кератинизированных участков. Цена от 930 руб.
- Топикрем – средство для восстановления водного баланса поврежденной и сухой кожи на основе молочной кислоты и октопирокса. Нежная консистенция эмульсии хорошо воспринимается воспаленной кожей, склонной к сухости, и позволяет действующим веществам эффективно проникать через ороговевшие участки. Препарат назначается при экземе и всех видах дерматитов. Цена 900-2000 руб.
- Скин-кап – комплексное противовоспалительное и асептическое средство на основе активированного цинка. Препарат относится к щадящим и требует нескольких аппликаций для проявления эффекта. Цена от 900 руб.
- Солкосерил – лизат из крови телят, содержащий комплекс активных веществ для заживления и регенерации кожи. Препарат назначается при мокнущих язвах и эрозии, хорошо действует на слизистой, предотвращает ороговение, но может привести к обезвоживанию сухих участков. Аналогами Солкосерила выступают Актовегин и Эплан. Цена от 400 руб.
Седативные, снотворные и антидепрессанты используются для ослабления стрессового фактора, провоцирующего обострения аллергодерматитов, а также для снятия психологического дискомфорта, вызванного болезнью.
Лечение натуральными препаратами назначается курсами по 3 недели с перерывами на 2 недели, синтетическими (Адаптол) – не более 14 дней:
- валериана (от 25 руб.);
- пустырник (от 31 руб.);
- Тенотен (от 274 руб.);
- Афобазол (от 378 руб.);
- Новопассит (от 203 руб.);
- Персен (от 276 руб.);
- Валемидин (от 105 руб.);
- Адаптол (от 600 руб.).
Сорбирующие вещества применяются для детоксикации при пищевой аллергии, дающей реакцию на кожу. Все сорбенты принимаются перед едой в количестве, зависящем от массы тела, и запиваются большим объемом воды. Курс лечения обычно составляет 8-10 дней.
- Энтеросгель (от 368 руб.);
- Полисорб (от 120 руб.);
- Активированный уголь (от 30 руб.) – наиболее дешевый и популярный препарат (перед приемом таблетки необходимо истолочь в порошок).
Для всестороннего воздействия на воспаление при аллергии часто назначаются некоторые вспомогательные средства.
- Мочегонные и слабительные необходимы для очищения от аллергенов и снятия отеков.
- Препараты витаминов А, С и Е помогают снизить проницаемость клеточных стенок, тем самым уменьшая отечность и наполнение волдырей жидкостью.
- Антиаллергенная и гипосолевая диета.
- Прокалывание крупных пузырей на буллезной стадии.
- Создание щадящих условий (исключающих стрессы, нагрузку, температурные перепады).
- Гипосенсибилизирующая иммунотерапия – длительное введение микродоз аллергена подкожно (инъекции) или сублингвально (в виде капель под язык).
- Физиотерапия: УФ-облучение, магнитотерапия, электрофорез препаратами кальция и магния, Лидазой и новокаином, лазеротерапия, бальнеотерапия, криотерапия.
- Гирудотерапия.
- Психотерапия. Поскольку в развитии обострений атопического дерматита и экзем во взрослом возрасте одно из первостепенных значений приобретают психогенные факторы, немаловажным этапом лечения и профилактики может стать психологическая помощь, психоанализ, аутотренинг и методики работы с соматопсихотипом.
- Иглоукалывание. Гипноз. Массаж.
Аллергические высыпания на коже у взрослых хорошо реагируют на лечение методами старинной и народной медицины, которые включают как наружные, так и внутренние приемы:
- Облепиховое масло. Аптечную выжимку или сок свежих ягод можно накладывать на пораженные места в смеси с водой или детским кремом в соотношении 1:1 до прекращения зуда.
- Сок чистотела и огурца используется для подсушивания мокнущих участков. Смесь готовится как в предыдущем случае.
- Настои и отвары трав используются для приготовления ванн и протираний. Сухая смесь берется в количестве 4 ст.л. и заливается холодной водой; через 12 часов настой необходимо прокипятить и накладывать на больное место остывшим. Можно использовать давящую повязку. Для ванн настой разбавляется водой в соотношении 1:10. Сырье: фиалка трехцветная, зверобой, ромашка, череда, крапива, мелисса, корни лопуха, багульник, березовые почки, календула, чистотел, тмин.
- Ванны с отваром овса и льна от зуда. Способ приготовления: 200 г семян томить на медленном огне в 1 л воды в течение часа. Ванны принимаются вне мокнущей фазы через день.
- Ванны и протирания с отваром дубовой коры помогают на мокнущей стадии. Способ приготовления аналогичен рецепту с травами.
- Сок сельдерея внутрь используется от зуда. Принимать необходимо по 2 ч.л. перед едой.
- Персиковое и оливковое масло помогают от шелушения и ороговения кожи. Пораженные участки смазываются и помещаются под повязку на ночь.
- Березовый деготь – старинное средство от мокнущего дерматита. Мазь накладывается под повязку на ночь.
- Сок сырого картофеля помогает на мокнущих и зудящих дерматитах. Натертый на терке клубень картофеля накладывается на полчаса под бинт.
- Прополис 10%. Пораженные места смазываются настойкой на полчаса, затем средство необходимо смыть теплой водой.
- Уксусная или лимонная вода применяются от зуда. Кислота разводится водой в соотношении 1:1 и накладывается в виде примочек или выливается в ванну.
- Томатный сок с водой 2:1 действует аналогично и используется в виде протираний.
Мокнущие стадии дерматитов опасны развитием вторичной инфекции и серьезными деструктивными изменениями кожного покрова. При остром течении аллергии возможно возникновение бронхиальной астмы и анафилактического шока.
Аллергические заболевания на коже у взрослых – серьезное отклонение, которое сигнализирует о развитии патологического воспаления в организме. Оставшись без лечения, аллергия приводит к интоксикации организма и ослаблению иммунитета. Экзема и псориаз – это последствия невылеченного атопического дерматита, которые могут проявляться в течение всей жизни и значительно снижать ее качество.
10 самых распространенных причин аллергии кожи:
Фрагмент передачи «Жить здорово» о крапивнице:
источник