Болезнь Крона начинается вследствие аутоиммунных процессов в кишечнике. Перед тем, как начать лечение болезни Крона народными методами, обязательно посоветуйтесь с врачом. При болезни Крона человек теряет вес, слабеет, его часто лихорадит. Иммунитет борется с собственным организмом. Болезнь Крона носит хронический характер, и при отсутствии лечения, через несколько лет может привести к тяжелым осложнениям. Многие поклонники нетрадиционной медицины утверждают, что с помощью лекарственных растений или других снадобий можно полностью излечиться от болезни Крона, которая квалифицирована врачами как неизлечимая.
Проводить лечение болезни Крона народными средствами следует с большой осторожностью и обязательно под наблюдением специалиста. Травяные настои, отвары, мази и другие средства помогут вам избавиться от повышенного газообразования, вздутия, снимут воспаление и сильные боли. По сравнению с медицинскими препаратами, народные средства содержат меньше токсинов, более благотворно влияют на организм и имеют незначительные побочные эффекты. Вместе с тем, лечение травами, если бесконтрольно и наугад принимать приготовленные из них лекарства, способно нанести непоправимый вред. Одни растения содержат природные яды, другие являются сильными аллергенами, третьи опасны при передозировке.
К лекарственным растениям, помогающим побороть симптомы болезни Крона, можно отнести:
Настои, отвары трав и сборов весьма эффективны для устранения болезни Крона.
- чистотел;
- корень окопника;
- иссоп (применяется исключительно свежим);
- подсолнух;
- тысячелистник;
- шалфей;
- шелуха лука.
Настои и отвары при болезни Крона можно изготавливать из каждой по отдельности или комбинируя несколько сразу. Есть несколько эффективных сборов, которые нетрудно приготовить в домашних условиях. Сбор из мяты, ромашки, тысячелистника и шалфея хорошо помогает при коликах. Можно принимать профильтрованный настой из ромашки, мяты перечной, тмина и валерианы. Против воспаления кишечника и колик при болезни Крона поможет сбор из ромашки, золототысячника и шалфея, если принимать его достаточно долго. Прекрасным средством считается спиртовой настой, приготовленный из только что распустившихся цветов подсолнуха. Их положить в стеклянную банку и залить спиртом или водкой. Через 2 недели можно начинать лечение. Чайная ложка настойки разводится в половине стакана воды и выпивается перед завтраком и ужином.
Семена подорожника могут помочь при нарушении перистальтики кишечника. Достаточно съесть натощак горсть таких семян и запить их стаканом кипяченой воды. Разбухая в кишечнике, семена давят на его стенки, тем самым стимулируя их сокращения (перистальтику). Семена льна обладают обволакивающими и противовоспалительными свойствами. Настой — чайная ложка льняных семян на стакан кипятка — принимается за час до еды и перед сном. При болезни Крона такой настой защищает слизистую от любых, даже самых незначительных травм, которые может нанести прием пищи. Воспаленная слизистая очень чувствительна и восприимчива.
Хорошее аптечное средство — это масло облепихи. Его каждый день пить по 3 столовых ложки утром, до этого не завтракая. Облепиховое масло — кладезь витаминов, также известно своими противовоспалительными и бактерицидными свойствами. Курс лечения для каждого индивидуален. Средство применяют непрерывно до наступления стойкого улучшения.
Чтобы лечить постоянное воспаление, лучше всего сделать масло шиповника в домашних условиях. Для этого нужно купить качественное рафинированное оливковое масло. Спелые собранные плоды шиповника помять скалкой, заполнить ими любую стеклянную емкость. Все это залейте оливковым маслом и оставьте на 2 недели. Процедив, можно начинать лечение. Прием средства при болезни Крона (доза — 40−50 гр) происходит по такой схеме: утром натощак, потом за час до обеда, вечером — через 2 часа после ужина. Желательно ничего больше не кушать.
Другое название лечебной закваски — фермент на чистотеле по Болотову. Для качественной закваски вам понадобятся:
Закваска на чистотеле применяется для терапии болезни Крона.
- трехлитровая посуда с кипяченой водой или сывороткой;
- 200 гр сахара (1 стакан);
- 15 гр качественной свежей домашней сметаны;
- стакан мелко нарезанного чистотела (значения не имеет, какое сырье выбудете использовать — высушенное или свежее).
Сахар засыпьте в жидкость. Добавьте сметану. Чистотел заверните в мешочек из тонкой ткани и опустите в жидкость. Чтобы он не всплывал, утяжелите чем-нибудь. Только не используйте для груза материалы, которые могут окисляться. Прикройте посуду полотенцем или салфеткой. Закваска для созревания должна постоять в теплоте не меньше 10 дней. Слейте получившийся настой — он уже готов к применению. Сырье можно повторно залить сладкой водой со сметаной (это можно делать трижды). При повторной заливке, во время настаивания, обязательно снимайте плесень. Средство выпивают за раз полстакана, 2 раза в день за 20−30 минут до еды.
Глина состоит из минералов группы каолинита. Зеленый цвет обуславливается наличием ионов двухвалентного железа. Такая глина богата магнием, кальцием, фосфором, кобальтом и селеном. Для улучшения состояния при заболевании, нужна чайная ложка зеленой глины, разведенной в стакане воды. Средство готовится вечером, а выпивается утром, за 20 минут до еды. Предварительно взболтайте.
Березовый гриб чага считается чуть ли не панацеей от множества болезней. Иногда он вырастает просто огромным, подпитываясь березовым соком и теми веществами, которыми богато само дерево. Нужно отметить присутствие в нем биологически активных составляющих и микроэлементов, которые улучшают деятельность организма и всех его систем. Исходя из этого, грибом можно лечить кишечник, принимать средства из него для профилактики и лечения онкологии. Для прекращения процесса воспаления на слизистой кишечника, пить чай из березового гриба. Для этого тело гриба постарайтесь натереть на терке, заварите его в термосе и оставьте на сутки. Заваривать «густой» чай: на часть грибной стружки 5 частей воды. Такое средство можно принимать не нормировано. Идеальная доза где-то полстакана за раз.
Лечебный эффект голодания заключается в полном отказе от приема пищи или в соблюдении жесткой диеты определенное время. Его сторонники считают, что голодание способно очистить организм, прежде всего желудочно-кишечный тракт. Если желудок пустой, запускается механизм самоочищения и восстановления.
Некоторые специалисты с уверенностью говорят, что голод — не лучшее средство для излечения болезней. «Шлаки» в организме — это миф. В официальной медицине не существует понятие «зашлакованности». Если человек прибегает к такой исключительной мере, это следует делать под наблюдением врача, так как последствия могут быть печальными, особенно при многодневном отказе от пищи. Длительное голодание способно вызвать стресс, ощущение постоянного дискомфорта. Что касается кратковременного голода, то он даже полезен при расстройствах, болях в кишечнике или желудке.
источник
Заболевания желудочно-кишечного тракта поражают практически каждого второго жителя планеты. Патологии значительно усложняют процесс жизнедеятельности человека, особенно это касается болезни Крона. Терапия, направленная на излечение поражения отделов ЖКТ, объединяет прием медикаментов и соблюдение строгой диеты. Лечение болезни Крона народными средствами также допустимо, что приводит к улучшению общего состояния организма.
Данное заболевание — хронические воспалительные процессы, поражающие кишечный отдел. Патология может затронуть любую часть органа, но чаще всего встречается в нижнем отделе тонкой кишки.
Симптоматика заболевания включает следующий перечень:
- снижение массы тела на фоне ухудшения аппетита, нарушения пищеварения (отсутствует полноценная всасываемость кишечника);
- острые спазмы кишечного отдела, вздутие и повышенное газообразование;
- продолжительная диарея;
- возникновение кровотечений, язв, кишечная непроходимость, абсцессы.
Игнорирование симптомов болезни Крона, несвоевременное обращение к врачу приведет к осложнениям:
- анальные трещины, свищи, развитие онкологии;
- застой фекалий;
- сужение просвета кишечника;
- перитонит.
Патология чаще всего поражает людей пожилого возраста, подростков. Признаки заболевания изначально выступают в качестве легкого недомогания. Постепенно болезнь может развить воспалительные процессы глаз.
Возникновение воспаления кишечника происходит из-за косвенных неблагоприятных факторов. Если в семье кто-то страдает аутоимунным заболеванием, генетическая предрасположенность увеличивает риск развития недуга.
Причиной возникновения болезни Крона, помимо наследственности, становится список следующих факторов:
- постоянные стрессовые ситуации;
- негативное душевное состояние (психологические травмы, пессимизм, потери);
- неблагоприятная экологическая обстановка;
- аллергия на молочные и хлебобулочные изделия.
Важно! Испытание стресса негативно сказывается на кишечнике, раздражая его, вызывая спазмы. Вследствие этого организм недополучает важную долю полезных микроэлементов.
Любое заболевание желудочно-кишечного тракта требует строго соблюдения диеты. Правильное питание является обязательным звеном успешного лечения болезни, позволяющим сбалансировать общее состояние.
При воспалении кишки следует придерживаться перечня правил:
- частое дробное питание маленькими порциями;
- увеличение потребления белков за счет уменьшения количества углеводов и жиров;
- употреблять продукты, богатые калием, кальцием;
- обильное питье;
- включение в рацион нежирных бульонов.
Пациент строго исключает острые, пряные, жареные, копченые, маринованные, жирные, кислые продукты питания. Также запрещены квас, алкоголь, вареные яйца, свежие овощи с высокой кислотностью, мороженое, виноградный сок. Принимать следующие продукты следует с осторожностью: перловая, пшенная каши, бобовые, белокочанная капуста, кукурузная мука, черный хлеб.
Перед тем как приступать к избавлению от недуга, требуется обязательная консультация врача и ряд диагностических исследований. Пациенту следует пройти эндоскопическое обследование с биопсией, рентген с применением бария, УЗИ.
Лечение болезни Крона народными методами имеет широкое применение среди населения. Однако стоит учитывать, что прием подобных средств – это неполноценная терапия, а всего лишь часть комплексного подхода, направленного на улучшение общего состояния.
Важно! Полностью исцелиться от болезни Крона невозможно, потому что патология носит хроническую форму.
Народные методы лечения болезни Крона включают прием настоек, масел, отваров. Определенные растения обладают свойствами, позволяющими облегчать симптоматику воспаления кишечника.
Целебные свойства трав при болезни Крона направлены на устранение дискомфорта в области брюшной полости. Наличие богатого состава, полезных микроэлементов помогают повысить всасываемость кишечника.
Лечение травами предполагает в первую очередь использование шалфея. Растение обладает свойствами антисептика, обезболивает, дезинфицирует.
Действенные рецепты выглядят следующим образом:
- взять 20 г измельченных подсушенных листьев, залить стаканом кипятка. Настаивать жидкость в течение трех часов. Принимать настой следует по 100 мл 4 раза в сутки;
- одну столовую ложку высушенного шалфея залить стаканом кипятка, варить десять минут. Отвару дать настояться полчаса, пить по большой ложке процеженного продукта трижды в день.
Широкое применение в народной медицине получил тысячелистник. Растение успешно облегчает воспалительные процессы, постигшие кишечный отдел.
Эффективны следующие рецепты:
- половину стакана высушенных цветков залить литром воды, кипятить десять минут. Затем следует настоять не меньше двадцати минут, процедить и пить по 150-200 мл 3-4 раза в сутки;
- приготовление настоя потребует собрать 20 г сушеных лепестков и залить стаканом спирта (70%). Держать смесь в темном прохладном месте в течение двух недель. Принимать настойку следует по тридцать капель, разведенных стаканом кипяченой воды четырежды в сутки.
Практически не имеет противопоказаний аптечная ромашка. Растение обладает мощным противовоспалительным действием, распространено при заболеваниях всего желудочно-кишечного тракта.
Популярны следующие способы применения травы при заболевании Крона:
- по тридцать капель спиртового настоя, разведенного стаканом воды, пить три раза в сутки;
- одну столовую ложку измельченного высушенного продукта залить кипятком, настаивать от одного до трех часов. Прием лекарства осуществляется по одному стакану перед трапезой.
Лечение народными средствами включает применение комплекса целебных растений. Объединенные лечебными продуктами травы помогают устранить признаки болезни Крона. Изготовленные из растительных смесей настои и отвары оказывают комплексное воздействие на организм.
Наибольшую популярность в народе получили следующие рецептуры:
- по одной чайной ложке шалфея, ромашки, золототысячника залить стаканом кипятка. Настаивать смесь необходимо тридцать минут, затем процедить. Принимать полученный напиток следует по одной ложке шесть-восемь раз в сутки. Длительность приема составляет три месяца, в течение которых дозировка уменьшается постепенно до одной чайной ложки три раза в день. Лекарство поможет избавить от спазмов, кишечных колик;
- берутся в равных пропорциях мята, валериана, тмин, цветки ромашки. На столовую ложку смеси взять 300 мг кипятка, настаивать один час. Настойку процедить и выпивать по половине стакана трижды в сутки;
- среди травяных отваров высокая эффективность у рецептуры: плоды аниса и горчицы взять по 20 г, в два раза меньше берут тысячелистник, кору крушины, 30 г — корень солодки. Требуется взять две чайные ложки сбора, залить стаканом кипятка, держать на огне десять минут. Напиток процеживают, пьют дважды в день по половине стакана;
- тысячелистник, ромашка, мята, шалфей берутся одинаковыми долями и перемешиваются. Чайная ложка сбора заливается стаканом крутого кипятка, держать до полного остывания. Пить полученный настой рекомендуется четыре раза в день, разделив приготовленный объем на равные части.
Прием перечисленных сборов проходит на протяжении длительного времени. Правила употребления предписывают принимать внутрь на голодный желудок, завершая часом до сна.
Высокая эффективность при лечении болезни Крона достигается благодаря приему растительных масел. Продукцию можно купить в аптеке либо изготовить самостоятельно.
Масло облепихи часто встречается на аптечных прилавках. Уникальное средство пациенту следует принимать по 50 мл ежедневно натощак. Трапезу можно начинать спустя два часа после употребления препарата. Терапия облепиховым маслом продолжается до исчезновения симптомов недуга.
Масло шиповника предпочтительнее изготовить самостоятельно. Изготавливайте и настаивайте масло из свежих плодов растения. Необходимо собрать шиповник по объему литровой банки, разложить на столе и давить любым удобным приспособлением. Раздавленные плоды поместите в двухлитровую тару (банку), залейте 1,5 л оливкового либо подсолнечного масла.
Смесь тщательно перемешивается, плотно закрывается, и процесс настаивания длится две недели. Полученный продукт процедить и пить по столовой ложке трижды в сутки. Первые два приема выполняются за час до завтрака и обеда. Крайнее потребление производится спустя два часа после последнего приема пищи.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
Автор: Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Диагностикой и лечение болезни Крона занимается врач-гастроэнтеролог. Он назначает все необходимые диагностические исследования, на основании результатов которых подбирает те или иные лечебные мероприятия. При необходимости (в случае развития осложнений) гастроэнтеролог может направить пациента на консультацию к специалистам из других областей медицины.
В процессе диагностики и лечения болезни Крона может понадобиться консультация:
- Иммунолога – для определения характера и степени нарушения функций иммунной системы.
- Гепатолога – при повреждении печени и развитии желчекаменной болезни.
- Нефролога – при повреждении почек и развитии мочекаменной болезни.
- Гематолога – при развитии анемии, когда возникает необходимость в переливании пациенту эритроцитов или других препаратов крови.
- Инфекциониста – при выявлении признаков кишечной инфекции либо при выделении патогенных микроорганизмов из кала.
- Хирурга – при развитии осложнений, требующих хирургического лечения (например, при прободении стенки кишечника, при массивном кишечном кровотечении).
- Дерматолога – при наличии осложнений со стороны кожных покровов.
Лекарственная терапия является основным лечебным методом, позволяющим замедлить прогрессирование воспалительного процесса и привести заболевание к стадии ремиссии, а также предотвратить развитие рецидивов (повторных обострений). Также всем пациентам в период обострения назначается заместительная терапия поливитаминными препаратами, так как из-за нарушения всасывания в кишечнике многие витамины не поступают в организм в необходимом количестве.
Лечение болезни Крона медикаментами
|
|
Хирургическое лечение заключается в удалении поврежденного участка ЖКТ и наложении анастомоза (то есть сшивании образовавшихся концов пищеварительной трубки между собой). Сразу стоит отметить, что данный метод не приводит к излечению заболевания, а лишь временно устраняет его клинические проявления (повторное поражение других отделов ЖКТ наблюдается у большинства пациентов, которым была выполнена операция). Именно поэтому, а также из-за высокого риска развития послеоперационных осложнений хирургическое лечение сегодня назначается только с целью устранения опасных для жизни осложнений болезни Крона.
Абсолютными показаниями к операции являются:
- Прободение кишечной стенки, сопровождающееся выходом каловых масс в брюшную полость и развитием перитонита (воспаления брюшины).
- Массивное кишечное кровотечение.
- Кишечная непроходимость.
- Переход воспалительного процесса на мочевыводящие пути (образование свищей).
Операция выполняется под общим наркозом (пациент спит, ничего не ощущает и не запоминает). После разреза передней брюшной стенки производится выявление и устранение проблемы (ушивание сосуда, удаление поврежденного участка кишечника, удаление свищей и так далее). После наложения анастомоза брюшную полость промывают растворами антисептиков, устанавливают дренажи (резиновые трубки, по которым будет оттекать образующаяся в послеоперационном периоде воспалительная жидкость) и ушивают рану.
В послеоперационном периоде проводится весь комплекс лечебных и профилактических мероприятий, показанных пациентам с болезнью Крона.
Народная медицина предлагает использовать травы и другие растения, которые могут положительно влиять на выраженность воспалительного процесса в пищеварительном тракте, а также на общее состояние пациента. Стоит помнить, что болезнь Крона является серьезным заболеванием, несвоевременное и неадекватное лечение которого может привести к смертельным осложнениям. Вот почему лечение народными препаратами нужно всегда согласовывать с лечащим врачом.
Для лечения болезни Крона может применяться:
- Клизма с отваром из корня алтея. Для приготовления отвара 4 столовые ложки измельченного сырья нужно залить 1 литром воды, довести до кипения и кипятить в течение 3 – 5 минут, после чего охлаждать в течение 2 часов. Применять в теплом виде для промывания кишечника 1 – 2 раза в сутки. Оказывает местное противовоспалительное действие, что эффективно при болезни Крона толстого кишечника.
- Настой тысячелистника. Входящие в состав данного растения эфирные масла и дубильные вещества обуславливают его противовоспалительное, противоаллергическое, ранозаживляющее и антибактериальное действие, что обуславливает эффективность препарата как во время обострения заболевания, так и в период ремиссии. Для приготовления настоя 5 ложек измельченного сырья нужно залить 500 миллилитрами теплой кипяченой воды и греть на водяной бане (не доводя до кипения) в течение 15 – 20 минут. Процедить и принимать в теплом виде по 2 – 3 столовые ложки за 30 минут перед каждым приемом пищи.
- Настой из цветков аптечной ромашки. Данное растение обладает спазмолитическим (устраняет спазм мускулатуры кишечника), противовоспалительным, антибактериальным и ранозаживляющим действием. Готовить настой следует непосредственно в день применения. Для этого 2 столовые ложки сырья нужно залить 1 стаканом горячей кипяченой воды и греть на водяной бане в течение 20 минут. После охлаждения принимать внутрь по 1 – 2 столовые ложки 3 – 4 раза в день за 30 минут перед едой. Также полученный настой может быть использован для промывания кишечника (в виде клизмы).
- Настой травы чистотела. При применении внутрь оказывает противовоспалительное и противобактериальное действие на уровне слизистой оболочки желудка и кишечника. Также обладает выраженным иммунодепрессивным и цитостатическим эффектом (то есть угнетает образование лейкоцитов и их разрушение в очаге воспаления, что уменьшает активность воспалительного процесса). Помимо этого, оказывает определенное спазмолитическое действие на уровне мышечного слоя ЖКТ, желчевыводящих и мочевыводящих путей. Для приготовления настоя 4 столовые ложки измельченного сырья нужно залить 400 мл кипяченой воды и греть на водяной бане в течение 15 минут. После этого охладить до комнатной температуры, процедить и добавить еще 100 мл теплой кипяченой воды. Принимать внутрь по 2 столовые ложки 3 – 4 раза в день пред едой.
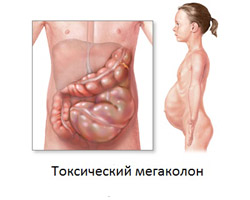
Болезнь Крона может осложниться:
- прободением кишечной стенки;
- образованием свищей;
- образованием абсцессов;
- массивным кишечным кровотечением;
- кишечной непроходимостью;
- токсическим расширением толстой кишки (токсическим мегаколоном);
- озлокачествлением;
- остеопорозом.
Прободение кишечной стенки
Может развиваться в результате разрушения воспалительным процессом всех слове кишечной стенки (слизистого, мышечного и серозного). Выделяющиеся при этом в брюшную полость каловые массы и патогенные микроорганизмы приводят к развитию перитонита (воспаления брюшины – тонкой серозной оболочки, выстилающей внутреннюю поверхность брюшных стенок и органов брюшной полости). Брюшина обладает очень высокой всасывающей способностью, поэтому попадающие на нее токсические вещества очень скоро поступают в кровоток, что приводит к развитию тяжелых системных реакций (повышению температуры тела более 40 градусов, обильному потоотделению, ознобу, выраженному лейкоцитозу и повышению скорости оседания эритроцитов). Диагностирование прободения кишечной стенки или перитонита требует срочного выполнения операции, во время которой поврежденный участок кишечника удаляется, брюшная полость очищается от каловых масс и промывается растворами антисептиков и антибиотиков.
Образование свищей
Свищи представляют собой патологические каналы между пораженным участком кишечника и другим органом или тканью. Происходит это из-за того, что воспалительный процесс разрушает все слои кишечной стенки и переходит на орган, который непосредственно прилежит к пораженному участку кишечника (это может быть мочевой пузырь, брюшная стенка, другая петля кишечника и так далее). Результатом такого патологического сообщения может стать переход каловых масс из полости кишечника в другие органы и ткани, что является показанием для хирургического лечения (удаления свища и очистки органа, загрязненного каловыми массами).
Образование абсцессов
Абсцессом называется ограниченная полость, заполненная гнойными массами. При болезни Крона абсцессы обычно образуются в перианальной области и являются следствием развития гноеродной инфекции. Благодаря активности иммунной системы очаг инфекции ограничивается (вокруг него скапливается множество лейкоцитов, которые формируют своеобразную капсулу, препятствующую дальнейшему распространению инфекции). Далее нейтрофилы (разновидность клеток иммунной системы) начинают мигрировать в очаг инфекции и поглощать (уничтожать) гноеродные микроорганизмы, что и приводит к образованию гноя.
При обнаружении абсцесса показано его вскрытие (в условиях стерильной операционной), удаление гнойных масс и промывание образовавшейся полости растворами антисептиков (например, раствором фурацилина в концентрации 1:5000).
Массивное кишечное кровотечение
Повреждение крупного кровеносного сосуда может привести к профузному кишечному кровотечению. Такое состояние требует экстренной операции с целью спасения жизни пациента. После разреза передней брюшной стенки в первую очередь находится и пережимается кровоточащий сосуд, после чего производится удаление поврежденного участка кишечника.
Кишечная непроходимость
Причиной кишечной непроходимости могут стать характерные для болезни Крона спайки (разрастания рубцовой ткани в полости кишечника). Клиническая картина кишечной непроходимости определяется уровнем перекрытия просвета кишечника. Если поражен тонкий кишечник, в течение некоторого времени будут выделяться каловые массы и газы. При поражении конечных отделов толстого кишечника кал и газы не выделяются вообще, живот пациента вздувается, становится резко болезненным. При осмотре и пальпации (прощупывании) можно определить чрезмерно сильные перистальтические волны до места обструкции (перекрытия просвета) и полное отсутствие перистальтики после него. Отсутствие эффективности от консервативных мероприятий (промываний кишечника) является показанием к срочной операции.
Токсическое расширение толстой кишки
Данное состояние характеризуется воспалительным повреждением всех слоев кишечной стенки на определенном участке толстого кишечника, что приводит к нарушению регуляции его тонуса, чрезмерному расслаблению мышечных волокон и расширению пораженного отдела. Перистальтическая активность кишечника полностью пропадает, в результате чего каловые массы скапливаются в растянутых петлях. Через несколько часов после начала заболевания нарушается барьерная функция перерастянутой кишечной стенки, в результате чего токсические вещества из просвета кишки начинают всасываться в кровоток. Это обуславливает появление симптомов тяжелой интоксикации (повышение температуры тела более 38 градусов, увеличение частоты сердечных сокращений более 120 в минуту, мышечные и головные боли и так далее).
При клиническом обследовании выявляется выраженный метеоризм (вздутие живота, развивающееся из-за скопления газов в растянутых петлях кишечника), защитное напряжение мышц живота и полное отсутствие шума перистальтики. Подтвердить диагноз позволяет обзорная рентгенография брюшной полости, при которой определяются расширенные петли толстого кишечника, заполненные газами.
Если в течение суток после установления данного диагноза консервативное лечение (включающее применение антибиотиков, гормональных противовоспалительных и детоксикационных препаратов) не дает положительных результатов – показано оперативное лечение (удаление пораженного участка толстой кишки).
Озлокачествление
Нарушение активности иммунной системы в сочетании с длительно прогрессирующим воспалительным процессом на уровне кишечной стенки создает благоприятные условия для образования злокачественных (опухолевых) клеток. Процесс озлокачествления характеризуется уменьшением выраженности болей, нарушением пищеварения (частыми поносами и запорами) даже во время ремиссии основного заболевания. При рентгенологическом исследовании брюшной полости может определяться опухолевидное образование, перекрывающее просвет кишечника. Инвазивные методы исследования (биопсия – прижизненное удаление части ткани с целью исследования ее клеточной структуры) противопоказаны, так как во время забора материала опухолевые клетки могут попасть в поврежденные кровеносные сосуды и распространиться по всему организму.
При выявлении опухоли на ранних стадиях показано хирургическое лечение – удаление злокачественного новообразования и нормальной ткани кишечника на расстоянии нескольких сантиметров в обе стороны от него, а также удаление регионарных лимфатических узлов (в которые могли проникнуть опухолевые клетки). При развитии метастазов (распространении опухолевых клеток в другие органы и ткани) показана химиотерапия и симптоматическое лечение.
Остеопороз
Данным термином обозначается хроническое заболевание, характеризующееся нарушением обменных процессов в костях, что приводит к уменьшению их прочности. Причиной остеопороза при болезни Крона является нарушение кишечного всасывания микроэлементов (кальция, магния, фосфора, фтора) и витаминов (Д, А, С, Е), необходимых для нормального роста, развития и функционирования костной ткани.
Основными клиническими проявлениями остеопороза являются патологические переломы костей, возникающие при воздействии незначительных нагрузок (которые в норме не вызывают никаких повреждений). Лечение заболевания основывается на полноценном и сбалансированном питании (содержащем все необходимые микроэлементы и витамины). Если это невозможно (например, при поражении начальных отделов тонкого кишечника), данные вещества должны вводиться в организм парентерально (внутривенно или внутримышечно, минуя желудочно-кишечный тракт).

Тем не менее, не стоит забывать, что болезнь Крона относится к хроническим аутоиммунным заболеваниям, протекающим с поражением не только желудочно-кишечного тракта, но и других органов и систем. Вот почему обоим супругам крайне важно на этапе планирования беременности пройти тщательное обследование, выявить всевозможные органные нарушения и провести их заблаговременную коррекцию.
Влияние болезни Крона на зачатие
В период ремиссии способность женщины к зачатию практически не нарушена. Трудности могут наблюдаться при развитии осложнений самого заболевания или в результате проводимого ранее лечения. Например, развитие спаечного процесса в брюшной полости (часто наблюдающееся после оперативного лечения болезни Крона) может привести к сдавливанию маточных труб, что сделает процесс зачатия невозможным. В данном случае рекомендуется вначале провести лечение имеющихся осложнений, после чего попытаться зачать ребенка снова.
Влияние болезни Крона на мужской организм
Наличие данного заболевания обычно не отображается на способности мужчины зачать ребенка (даже в период обострения). Однако при планировании беременности мужчине следует обратиться к врачу с целью пересмотра и возможного изменения проводимого лечения. Дело в том, что сульфасалазин (противовоспалительный препарат, часто применяющийся для лечения и профилактики рецидивов болезни Крона) оказывает угнетающее действие на процесс синтеза мужских половых клеток в яичках, что может стать причиной олигоспермии (уменьшения количества эякулята) и мужского бесплодия.
Решение данной проблемы заключается в замене сульфасалазина на другой противовоспалительный препарат минимум за месяц до предполагаемого зачатия. Также за три месяца до зачатия обоим партнерам следует прекратить прием иммунодепрессантов и цитостатиков (метотрексата, азатиоприна и других препаратов из данной группы), так как они оказывают токсическое воздействие на половые клетки и делают беременность невозможной.
Какие сложности могут возникнуть во время вынашивания плода?
Множеством проведенных в данной области исследований установлено, что если зачатие произошло в период ремиссии заболевания, вероятность его обострения во время вынашивания плода не превышает 30%. Причиной обострения при этом может быть воздействие на женский организм предрасполагающих факторов (при нарушении диеты, при развитии кишечных инфекционных заболеваний, при курении и так далее) либо отказ от приема профилактического лечения (многие женщины, боясь навредить ребенку отказываются принимать любые медикаменты). Важно отметить, что возможные последствия при обострении заболевания во время беременности являются куда более опасными, чем последствия от приема профилактических доз противовоспалительных препаратов.
Обострение заболевания во время вынашивания плода является неблагоприятным прогностическим признаком. Помимо недостатка питательных веществ (из-за нарушения их всасывания в кишечнике) и анемии (являющейся следствием частых кишечных кровотечений) в материнском организме образуются и циркулируют иммунные комплексы, которые могут повреждать кровеносные сосуды в различных органах, в том числе и в плаценте. Данное состояние ухудшается еще и тем, что беременной женщине нельзя назначать весь спектр противовоспалительных препаратов (включающий цитостатики и иммунодепрессанты). Вот почему при активной форме болезни Крона риск спонтанного аборта или рождения мертвого плода значительно возрастает.
Если во время родов заболевание находится в полной ремиссии, метод родоразрешения определяется в зависимости от имеющихся осложнений. Так, например, наличие спаечного процесса в брюшной полости или в области малого таза является абсолютным показанием для родоразрешения путем кесарева сечения. Если же начало заболевания отмечалось относительно недавно, если болезнь протекала в легкой форме и не сопровождалась развитием осложнений, возможно рассмотрение вопроса о родоразрешении через естественные родовые пути.
Если в третьем триместре беременности отмечается повышенная активность воспалительного процесса, это также является показанием к операции кесарева сечения. Если в этом периоде развиваются осложнения, представляющие опасность для жизни матери (кишечное кровотечение, прободение кишечника), вопрос об их оперативном лечении решается медицинской комиссией и самой пациенткой индивидуально в каждом конкретном случае.

Вторичная профилактика болезни Крона включает:
- Устранение факторов риска. Пациенту следует соблюдать диету на протяжении всей жизни (в частности, следует отказаться от продуктов, раздражающих слизистую оболочку кишечника и часто вызывающих развитие аллергических реакций). Также таким пациентам рекомендуется отказаться от курения и своевременно и полноценно лечить инфекционные заболевания кишечника.
- Профилактическое применение лекарств. С профилактической целью назначаются те же медикаменты, которые используются для лечения обострений заболевания, однако в меньших дозах (месалазин по 2 грамма в сутки, метотрексат в дозе 25 мг, применяемый ежедневно в течение 3 – 4 месяцев и так далее). Профилактическое лечение назначается повторными курсами с определенной периодичностью, что должно обеспечить стойкую ремиссию заболевания на протяжении всей жизни больного.
- Регулярные консультации гастроэнтеролога. Даже если у пациента развилась полная ремиссия заболевания, ему рекомендуется посещать врача и проходить необходимые обследования хотя бы 1 раз в год (чтобы вовремя выявить признаки возможной активации патологического процесса). При появлении симптомов заболевания, а также в течение первого года после хирургического лечения болезни Крона посещать гастроэнтеролога следует каждые 3 – 6 месяцев.
- Своевременное лечение рецидивов заболевания. При появлении первых признаков болезни Крона (даже на фоне приема профилактических доз противовоспалительных препаратов) следует как можно скорее обратиться к врачу, который проведет необходимые обследования и назначит курс лечения, чтобы вовремя предотвратить прогрессирование воспалительного процесса и повреждение тканей кишечной стенки.

Качество жизни людей с болезнью Крона определяется:
- Временем начала заболевания. Чем раньше появились первые клинически симптомы, тем больше вероятность агрессивного течения заболевания и неблагоприятного исхода.
- Выраженностью клинических проявлений. Частые обострения заболевания, сопровождающиеся выраженным повреждением кишечника и других органов, являются неблагоприятным прогностическим признаком.
- Временем начала лечения. Чем раньше пациент начнет принимать лекарственные препараты, тем меньшее количество тканей будет повреждено воспалительным процессом и тем благоприятнее будет прогноз.
- Эффективностью проводимого лечения. Если на фоне приема всего спектра лекарств (противовоспалительных препаратов, иммуносупрессоров и так далее) активность воспалительного процесса не уменьшается (или уменьшается незначительно), прогноз неблагоприятен.
- Степенью сотрудничества пациента. Этот момент является крайне важным, так как если пациент не будет строго следовать инструкциям врача, будет прерывать лечение и подвергать себя воздействию факторов риска (продолжит курить, не будет соблюдать диету), прогноз для него может быть весьма печальным (вплоть до смертельного исхода из-за развившихся осложнений).
Основными причинами смерти пациентов с болезнью Крона являются:
- профузное (массивное) кишечное кровотечение;
- токсический мегаколон;
- острая кишечная непроходимость;
- развитие злокачественной опухоли;
- прободение кишечника и развитие перитонита;
- послеоперационные осложнения (кровотечения, инфекции и так далее).
источник
На сегодняшний день медики не могут со стопроцентной уверенностью назвать точную причину, по которой развивается заболевание. Однако существует перечень факторов, способных спровоцировать патологию. Предполагается, что на организм подобным образом могут влиять бактерии либо вирусы, пищевой антиген патологического иммунного ответа.
Также специалисты считают, что болезнь зарождается в кишечнике под влиянием аутоантигенов, находящихся на кишечных стенках. Однако учитывая, что положительный эффект наступает после приема антибактериальных препаратов, именно инфекционная теория является наиболее верной. Теперь рассмотрим основные факторы риска для развития болезни. К ним относят:
- Генетическую предрасположенность, поскольку заболевание достаточно часто диагностируют у близнецов либо братьев, в случае кровной родственной связи заболевание выявляется в 19% всех случаев.
- Возрастную категорию – несмотря на то, что патология может развиться вне зависимости от возраста, чаще всего страдают пациенты в возрасте от 15 до 35 лет. На детей, возраст которых не превышает 18 лет, приходится порядка 10% случаев.
- Половую принадлежность.
- Имеет значение раса пациентов, их этническая принадлежность, поскольку наиболее широко патология распространена среди белых пациентов.
- На развитие болезни влияет курение, увеличивающее риск его формирования и способное ухудшить состояние пациента.
- Опасность развития заболевания возрастает при удалении аппендикса, однако при этом снижается вероятность формирования язвенного колита.
Болезнь Крона носит хронический характер, в ее течении возможны рецидивы и ремиссии, однако если игнорировать лечение, из практически незаметных симптомы могут перетекать в непрерывные и в итоге возникает опасность летального исхода. Признаки, указывающие на наличие заболевания, изменяются в соответствии с его локализацией в желудочно-кишечном тракте. Чаще всего отмечаются:
- болезненные ощущения в животе, обычно внизу справа;
- расстройство стула (диарея);
- потеря массы тела;
- жар;
- возникновение тошноты, перетекающей в рвоту;
- суставные боли, скованность, поражение спины, возможность аномальных утолщений пальцев конечностей и их расширения на кончиках;
- поражения кожного покрова – развиваются отечности, опухоли, язвенные поражения на участках, расположенных достаточно далеко от толстой кишки;
- кровопотеря, источником которого является прямая кишка;
- в глазах могут развиваться воспалительные процессы, при этом патологии сетчатки возможны, но диагностируются достаточно редко. Если у пациента наблюдается артрит и вызванные им осложнения, возрастает риск глазных патологий;
- появление язв в ротовой полости;
- увеличивается вероятность развития псориаза.
При легкой форме патологии болевые ощущения, возникающие в области живота, минимальны, а могут и вовсе отсутствовать. Пациент чувствует себя достаточно хорошо, что в высокой степени отвечает действительности. Осложнения, если они и имеются, расположены вне желудочно-кишечного тракта. При пальпации живота твердые массы не обнаруживаются, при анализе крови уровень эритроцитов близок к нормальным показателям, свищи, абсцессы и прочие хронические проявления отсутствуют.
Тяжелая форма патологии характеризуется частыми испражнениями, возникают болезненные ощущения в животе, количество кровяных телец снижено, самочувствие больного ухудшается. При этом необходимо понимать, что традиционный способ лечения, включающий хирургические мероприятия и использование фармацевтических препаратов, может дать собственные осложнения, зачастую достаточно серьезные.
Для адекватной ферментации берут 3 литра молочной сыворотки, 200 г сахара, 15 г хорошей домашней сметаны, 200 г измельчённого чистотела или 300 г свежего растения.
- сахар растворяется в воде;
- чистотел, помещённый в салфетку из марли, погружается в раствор сахара. Марля не должна не разворачиваться и всплывать. Для этого – к ней прикрепляется серебряная чайная ложка в качестве грузика. Серебро обладает дополнительными лечебными свойствами, но при отсутствии грузика из серебра – можно взять мельхиор ;
- добавляется сметана (200 мл), после этого бутыль накрывается двухслойной салфеткой из марли, которая фиксируется к горлышку бутыли.
После этого сосуд настаивается 15 дней в тепле. Готовую закваску сливают не более литра, а вместо неё в бутыль доливают соответственное количество воды с сахаром. Во время настаивания плесень, появляющуюся на поверхности, нужно убирать, а содержимое бутыли – перемешивать раз в 2 дня. Принимается по 100 мл за час до еды 3 раза в день.
Диета при болезни Крона включает в себя блюда и продукты, приготовленные на пару или отварные, в жидком или перетёртом виде, с умеренным содержанием соли. Принимать пищу следует четыре раза в день, желательно в одно и то же время.
При болезни Крона к употреблению рекомендованы следующие продукты:
- Чай или какао.
- Хлеб пшеничный, сухарики.
- Нежирная рыба.
- Нежирный творог.
- Ацидофилин.
- Яйца всмятку (не более одного в день), омлет.
- Суп с вермишелью, рисом или манкой, нежирный бульон.
- Нежирная телятина, говядина, рыба.
- Протёртые каши из риса, гречки, овса, макароны, вермишель.
- Зелень, отварная тыква, кабачки.
- Фруктовые кисели, пюре или варенье.
- Фруктово-ягодные или овощные соки и напитки, отвар из плодов шиповника.
Если вам диагностировали болезнь Крона, обратите внимание, что вам запрещено употреблять в пищу жирные, солёные, копчёные, маринованные, консервные продукты, а также колбасу, мороженое, газировку, грибы, бобовые, др.
- несбалансированный рацион – переизбыток острой, жареной, жирной пищи, обработанных продуктов, сахара, алкоголя, кофеина;
- хронический стресс;
- лекарственные средства – противозачаточные таблетки, антибиотики, нестероидные препараты (ибупрофен, напроксен, диклофенак натрия);
- вирусы, грибковые инфекции, бактериальное заражение;
- курение;
- возраст до 30 лет;
- генетическая предрасположенность – до 20% больных энтеритом имеют близких родственников с тем же диагнозом (у таких людей выявлен мутоген NOD2);
- иммунологические факторы – сниженный клеточный иммунитет, повышенная концентрация Т-лимфоцитов.
Болезнь Крона (МКБ-10 присвоила заболеванию код К50) представляет собой неспецифическое гранулематозное воспаление различных частей кишечника. Впервые симптоматику недуга описал в 1932 году американский гастроэнтеролог Б. Крон, в честь которого, собственно, и была названа болезнь.
Из-за некой схожести в клинической картине недуг нередко путают с колитом. Болезнь Крона тем не менее имеет ряд отличий. Для начала стоит заметить, что механизмы ее развития все еще не до конца выяснены. На фоне колита воспалительный процесс поражает только слизистые оболочки толстой кишки. В то же время воспаление при болезни Крона может располагаться на любом участке пищеварительного тракта, начиная от ротовой полости, заканчивая прямой кишкой. Патологический процесс сначала поражает слизистую оболочку, но затем может распространяться на всю стенку с дальнейшим формированием свищей.
Язвенный колит и болезнь Крона — разные заболевания, несмотря на то что порой сопровождаются примерно теми же симптомами. Колит хорошо поддается медикаментозному лечению. От болезни Крона избавиться невозможно.
В большинстве случаев патология развивается в молодом возрасте. Нередко диагностируют болезнь Крона у детей. Хроническая диарея, нарушения процессов пищеварения, снижение аппетита в таком случае могут привести к задержке роста и физического развития.
Почему развивается болезнь Крона? Причины, к сожалению, на сегодняшний день точно неизвестны. Исследователи тем не менее имеют несколько теорий:
- Считается, что имеет место наследственная предрасположенность. Такое утверждение подтверждено лабораторно. Если рассматривать болезнь Крона у детей, то у 70 % маленьких пациентов хотя бы один родитель страдает от того же заболевания.
- Некоторые врачи склоняются к гипотезе, свидетельствующей о том, что подобных недуг имеет инфекционное происхождение. На сегодняшний день считается, что болезнь Крона развивается на фоне проникновения в организм вируса кори и микобактерии паратуберкулеза. Разумеется, далеко не у всех людей инвазия подобными микроорганизмами вызывает воспаление в кишечнике, это случается лишь при воздействии тех или иных факторов риска.
- Некоторые исследователи считают, что болезнь Крона имеет аутоиммунное происхождение. По тем или иным причинам иммунная система человека начинает выделять антитела, которые атакуют клетки собственного организма, в данном случае слизистые оболочки кишечника. Именно так развивается воспалительный процесс.
Врачи выделяют несколько факторов риска, при наличии которых вероятность развития болезни Крона (или рецидива при уже имеющемся заболевании) значительно увеличивается. Список их довольно внушительный:
- курение, которое не только провоцирует развитие подобного воспалительного процесса, но и значительно ухудшает его течение;
- неконтролируемый прием противовоспалительных нестероидных препаратов или их резкая отмена (эффективными считаются такие лекарства, как «Нурофен», «Ибупрофен», «Диклофенак»);
- длительный прием гормональных контрацептивов (дольше пяти лет без перерыва);
- негативное воздействие окружающей среды (например, считается, что у жителей индустриальных зон, а также районов с экстремальными климатическими условиями данный недуг развивается чаще);
- неправильная диета также может спровоцировать развитие недуга (употребление пищи с высоким содержанием жиров);
- пищевые аллергии, например, непереносимость глютена или лактазная недостаточность также повышают риск развития болезни Крона;
- умственное или физическое перенапряжение, постоянные стрессы, эмоциональное истощение — все это сказывается на работе иммунной системы, что является потенциально опасным.
Как свидетельствует статистика, европейцы более подвержены подобному заболеванию, чем представители других национальностей. Несмотря на то что порой воспалительный процесс иногда развивается в пожилом возрасте, в большинстве случаев его диагностируют у молодых людей (до 30 лет).
Диета при болезни Крона крайне важна, ведь на фоне воспаления нарушаются процессы пищеварения. Очень важно насытить организм полезными веществами и энергетическими субстратами, при этом не создавая нагрузок на кишечник.
Болезнь Крона – хроническое заболевание желудочно-кишечного тракта воспалительного характера. При болезни Крона воспалительный процесс развивается во внутренней слизистой оболочке и подслизистых слоях стенки желудочно-кишечного тракта. Поражаться может слизистая на любых участках: от пищевода до прямой кишки, но наиболее часто встречается воспаление стенок конечных отделов тонкого кишечника (подвздошная кишка).
Заболевание протекает хронически, с чередованием острых приступов и ремиссий. Первые признаки болезни (первый приступ), как правило, возникают в молодом возрасте – у лиц 15-35 лет. Патология встречается одинаково часто как у мужчин, так и у женщин. Выявлена генетическая предрасположенность к болезни Крона – если родственники прямой линии страдают этим заболеванием, риск развития его возрастает в 10 раз. Если болезнь диагностирована у обоих родителей, заболевание у таких больных возникает ранее 20 лет в половине случаев. Риск развития болезни Крона повышается при курении (практически в 4 раза), отмечается связь заболевания с оральной контрацепцией.
Кисели лучше всего варить на крахмале, а овсяную кашу – запаривать. Диетическим считается мясо птицы, кролика, нутрии, а также телятина.
Исключайте известные аллергены, а лучше – проведите кожные пробы и установите, на что у вас может быть аллергическая реакция.
Кроме этого – желательно наблюдать характер стула после дефекации. При появлении алой крови или изменении цвета кала на чёрный – немедленно обратитесь к врачу за консультацией.
Таким образом, народные методы лечения болезни Крона направлены на улучшение качества жизни больного и могут сочетаться с назначениями врача. Для предупреждения возможных осложнений и уменьшения вероятных лекарственных взаимодействий – проконсультируйтесь с лечащим врачом о целесообразности того или иного метода.
При начальных стадиях заболевания – больные учатся не есть провоцирующие продукты, а при тяжёлых формах болезни Крона – боятся даже думать о еде из-за болей, непроходимости и вздутия кишечника. По этой причине – диета необходима с первого дня заболевания.
Питаться необходимо мелкими дробными порциями 6-8 раз в день.
Пища должна соответствовать следующим критериям:
- не быть горячей или холодной;
- не быть грубой, раздражающей кишечник. Исключаются сухари, орехи, семечки, чёрствый хлеб и грубые (неслизистые) каши – перловка и т.п. Предпочтение отдаётся вязким блюдам – овсяной каше, киселям;
- исключается жирная, солёная, жареная, копчёная пища, консервы, пища со сложным белком – варёные яйца, кальмары, креветки, грибы. Желательно исключить аллергены, кислые фрукты, соки;
- исключаются продукты, вызывающие избыточное газообразование – соя, горох, фасоль, капуста, свежая выпечка и т.п;
- никаких бульонов на мясе – экстрактивные вещества раздражают слизистую. Супы варим только овощные, отварное мясо (фрикадельки), добавляем в суп на последнем этапе уже готовым;
- белков в пище при этом – должно быть много, т.к. от этого зависит скорость заживления трещин кишечника. Рекомендуется протёртое диетическое мясо, котлеты на пару, печёная морская рыба;
- противопоказан любой алкоголь, курение. Эти вредные привычки ускоряют разрушение стенки кишечника, создают условия для поражения желудка и пищевода, ускоряют сужение сегментов кишечника.
При своевременно начатом и адекватно проводимом лечении иногда удается добиться стойкой ремиссии заболевания. В случае позднего обращения к врачу и длительного прогрессирования воспалительного процесса возможно развитие ряда осложнений со стороны кишечника и других органов.
Болезнь Крона может осложниться:
- прободением кишечной стенки;
- образованием свищей;
- образованием абсцессов ;
- массивным кишечным кровотечением;
- кишечной непроходимостью;
- токсическим расширением толстой кишки (токсическим мегаколоном);
- озлокачествлением;
- остеопорозом .
Может развиваться в результате разрушения воспалительным процессом всех слове кишечной стенки (слизистого, мышечного и серозного). Выделяющиеся при этом в брюшную полость каловые массы и патогенные микроорганизмы приводят к развитию перитонита (воспаления брюшины – тонкой серозной оболочки, выстилающей внутреннюю поверхность брюшных стенок и органов брюшной полости).
тела более 40 градусов, обильному потоотделению,
). Диагностирование прободения кишечной стенки или перитонита требует срочного выполнения операции, во время которой поврежденный участок кишечника удаляется, брюшная полость очищается от каловых масс и промывается растворами антисептиков и
Образование свищейСвищи представляют собой патологические каналы между пораженным участком кишечника и другим органом или тканью. Происходит это из-за того, что воспалительный процесс разрушает все слои кишечной стенки и переходит на орган, который непосредственно прилежит к пораженному участку кишечника (это может быть мочевой пузырь, брюшная стенка, другая петля кишечника и так далее).
Образование абсцессовАбсцессом называется ограниченная полость, заполненная гнойными массами. При болезни Крона абсцессы обычно образуются в перианальной области и являются следствием развития гноеродной инфекции. Благодаря активности иммунной системы очаг инфекции ограничивается (вокруг него скапливается множество лейкоцитов, которые формируют своеобразную капсулу, препятствующую дальнейшему распространению инфекции).
При обнаружении абсцесса показано его вскрытие (в условиях стерильной операционной), удаление гнойных масс и промывание образовавшейся полости растворами антисептиков (например, раствором фурацилина в концентрации 1:5000).
Массивное кишечное кровотечениеПовреждение крупного кровеносного сосуда может привести к профузному кишечному кровотечению. Такое состояние требует экстренной операции с целью спасения жизни пациента. После разреза передней брюшной стенки в первую очередь находится и пережимается кровоточащий сосуд, после чего производится удаление поврежденного участка кишечника.
Кишечная непроходимостьПричиной кишечной непроходимости могут стать характерные для болезни Крона спайки (разрастания рубцовой ткани в полости кишечника). Клиническая картина кишечной непроходимости определяется уровнем перекрытия просвета кишечника. Если поражен тонкий кишечник, в течение некоторого времени будут выделяться каловые массы и газы.
При поражении конечных отделов толстого кишечника кал и газы не выделяются вообще, живот пациента вздувается, становится резко болезненным. При осмотре и пальпации (прощупывании) можно определить чрезмерно сильные перистальтические волны до места обструкции (перекрытия просвета) и полное отсутствие перистальтики после него. Отсутствие эффективности от консервативных мероприятий (промываний кишечника) является показанием к срочной операции.
Токсическое расширение толстой кишкиДанное состояние характеризуется воспалительным повреждением всех слоев кишечной стенки на определенном участке толстого кишечника, что приводит к нарушению регуляции его тонуса, чрезмерному расслаблению мышечных волокон и расширению пораженного отдела. Перистальтическая активность кишечника полностью пропадает, в результате чего каловые массы скапливаются в растянутых петлях.
Через несколько часов после начала заболевания нарушается барьерная функция перерастянутой кишечной стенки, в результате чего токсические вещества из просвета кишки начинают всасываться в кровоток. Это обуславливает появление симптомов тяжелой интоксикации (повышение температуры тела более 38 градусов, увеличение частоты сердечных сокращений более 120 в минуту, мышечные и головные боли и так далее).
При клиническом обследовании выявляется выраженный метеоризм (вздутие живота, развивающееся из-за скопления газов в растянутых петлях кишечника), защитное напряжение мышц живота и полное отсутствие шума перистальтики. Подтвердить диагноз позволяет обзорная рентгенография брюшной полости, при которой определяются расширенные петли толстого кишечника, заполненные газами.
Если в течение суток после установления данного диагноза консервативное лечение (включающее применение антибиотиков, гормональных противовоспалительных и детоксикационных препаратов) не дает положительных результатов – показано оперативное лечение (удаление пораженного участка толстой кишки).
ОзлокачествлениеНарушение активности иммунной системы в сочетании с длительно прогрессирующим воспалительным процессом на уровне кишечной стенки создает благоприятные условия для образования злокачественных (опухолевых) клеток. Процесс озлокачествления характеризуется уменьшением выраженности болей, нарушением пищеварения (частыми поносами и запорами) даже во время ремиссии основного заболевания.
При рентгенологическом исследовании брюшной полости может определяться опухолевидное образование, перекрывающее просвет кишечника. Инвазивные методы исследования (биопсия – прижизненное удаление части ткани с целью исследования ее клеточной структуры) противопоказаны, так как во время забора материала опухолевые клетки могут попасть в поврежденные кровеносные сосуды и распространиться по всему организму.
При выявлении опухоли на ранних стадиях показано хирургическое лечение – удаление злокачественного новообразования и нормальной ткани кишечника на расстоянии нескольких сантиметров в обе стороны от него, а также удаление регионарных лимфатических узлов (в которые могли проникнуть опухолевые клетки).
ОстеопорозДанным термином обозначается хроническое заболевание, характеризующееся нарушением обменных процессов в костях, что приводит к уменьшению их прочности. Причиной остеопороза при болезни Крона является нарушение кишечного всасывания микроэлементов (кальция, магния, фосфора, фтора) и витаминов (Д, А, С, Е), необходимых для нормального роста, развития и функционирования костной ткани.
Основными клиническими проявлениями остеопороза являются патологические переломы костей, возникающие при воздействии незначительных нагрузок (которые в норме не вызывают никаких повреждений). Лечение заболевания основывается на полноценном и сбалансированном питании (содержащем все необходимые микроэлементы и витамины).
Причины развития болезни Крона окончательно не определены. Согласно самой распространенной теории, в возникновении заболевания основную роль играет патологическая реакция иммунитета на кишечную флору, пишу, поступающую в кишечник, другие субстанции. Иммунная система отмечает эти факторы как чужеродные и насыщает стенку кишечника лейкоцитами, в результате чего возникает воспалительная реакция, эрозия и язвенное поражение слизистой. Однако, достоверных доказательств эта теория не имеет.
Факторы, способствующие развитию болезни Крона:
- генетическая предрасположенность;
- склонность к аллергиям и аутоиммунным реакциям;
- курение, злоупотребление алкоголем, лекарственными средствами;
- экологические факторы.
Осложнениями болезни Крона могут быть следующие состояния.
- Изъязвление слизистой, прободение кишечной стенки, кровотечение, выход каловых масс в брюшную полость.
- Развитие свищей в соседние органы, брюшную полость, на поверхность кожи. Развитие абсцессов в стенке кишечника, просветах свищей.
- Анальная трещина .
- Рак толстой кишки .
- Похудание вплоть до истощения, нарушения обмена вследствие недостаточности всасывания питательных веществ. Дисбактериоз , гиповитаминозы .
Заболевание Крона по характеру симптомов в медицине разделяют на острое, подострое, хроническое. Каждый из видов имеет неспецифические проявления, но они помогают установить стадию развития патологии. Признаки болезни Крона по формам:
- Острая. Болезнь имеет яркое начало: диарея (понос), растет температура тела, в нижнем правом сегменте живота появляется боль. Эти симптомы часто неверно принимаются за воспаление аппендицита, апоплексии яичника, что приводит к операции. Ошибку диагностики обнаруживают во время оперирования.
- Подострая. Развивается истощение больного (снижается быстро вес), присутствует невыраженная диарея, схваткообразные боли любой локализации.
Чаще остальных встречается хроническая форма. Развитие симптомов происходит постепенно, медленно, что удерживает человека от обращения в клинику. Признаки данной формы следующие:
- несколько раза за день понос (не обязательно каждый день), при обострении состояния частота увеличивается до 6 раз;
- вздутие живота;
- в кале может присутствовать кровь;
- в разных отделах живота схваткообразные боли, которые усиливаются после еды, становятся слабее после испражнения;
- усталость, слабость;
- пропадает аппетит;
- температура поднимается до 38 градусов по Цельсию, при гнойных осложнениях этот показатель может быть выше;
- вокруг ануса могут образовываться мацерации кожи, развиваются трещины;
- постепенно теряется вес из-за плохого усвоения пищи в кишечном отделе.
Воспалительные заболевания кишечника порой имеет внекишечные проявления. Патологию характеризуют следующие симптомы этого вида:
- боль в глазах, области крестца, правом подреберье;
- снижение остроты зрения;
- пожелтение кожных покровов, склер;
- рост температуры, рвота;
- уменьшение подвижности, боль в крупных суставах;
- язвы в полости рта;
- узловатая эритема – на коже проявляется сыпь (гнойнички) или красные болезненные узелки, которые становятся затем фиолетовыми, потом бурыми и желтыми.
Как свидетельствует статистика, в 80% случаев воспалительный процесс локализуется в тканях тонкого кишечника, в частности в области подвздошной кишки. Тем не менее патология может поражать прямую кишку, равно как и любые другие отделы пищеварительной трубки.
Недуг сопровождается рядом симптомов, интенсивность проявления которых зависит от степени распространения воспалительного процесса и глубины его проникновения.:
- Практически все пациенты с подобным диагнозом страдают от поносов. Дело в том, что поражение слизистых оболочек сказывается на процессах пищеварения, а также вызывает спазмы мускулатуры кишечника. Это и приводит к образованию жидкого стула.
- Воспалительный процесс сопровождается симптомами интоксикации. Температура тела повышается примерно до 37-38 градусов. Пациенты страдают от постоянной слабости, повышенной утомляемости.
- К перечню симптомов относят спазмы и боли в животе. Дело в том, что воспаление и изъязвление слизистых оболочек кишечника сказывается на перистальтике. Пищевые массы не могут нормально передвигаться по кишечнику, что приводит к появлению дискомфорта. Иногда неприятные ощущения переходят в интенсивную боль. К вышеперечисленным симптомам относят также сильную тошноту и рвоту.
- Язвенное поражение слизистых оболочек нередко сопровождается появлением кровяных прожилок в каловых массах. Но стоит отметить, что иногда следы крови нельзя заметить — подтвердить их наличие можно лишь во время лабораторного анализа.
- Слизистые оболочки ротовой полости также нередко покрываются небольшими язвочками.
- Из-за тошноты, болей и диареи аппетит пациента ухудшается, в результате чего он начинает резко терять вес.
- У взрослых пациентов недуг иногда осложняется воспалительными поражениями суставов, кожи и глаз.
- Возможно воспаление тканей печени и желчных протоков.
- Если имеет место образование свища в прямой кишке, то возможно появление болей в области заднего прохода, которые усиливаются во время физического напряжения или дефекации.
При болезни Крона слизистая толстой кишки воспалена, покрыта поверхностными изъязвлениями, что вызывает
- боль в животе,
- примеси крови и слизи в кале,
- диарею , часто сопровождаемую болями при дефекации.
Кроме того, часто наблюдаются общее недомогание, потеря аппетита и похудение.
Наличие болезни Крона можно заподозрить при постоянных или ночных поносах, боли в животе, кишечной непроходимости, похудании, лихорадке, ночной потливости.
Поражаться может не только толстая, но и тонкая кишка, а также желудок, пищевод и даже слизистая оболочка рта.
Встречаемость свищей при болезни Крона составляет от 20 до 40 %.
Часто развиваются сужения кишки с последующей кишечной непроходимостью, псевдополипоз.
Болезнь Крона — это рецидивирующее или непрерывнотекущее заболевание, которое в 30% случаев дает спонтанное затихание без лечения.
Бывает, что больные жалуются на боли в различных отделах живота, вздутие, нередко рвоту.
Это вариант заболевания с преимущественным развитием синдрома тонкокишечной недостаточности, протекающий с поражением тонкой кишки.
Наиболее часто воспаляется подвздошная кишка и следующий за ней участок толстой кишки. Симптомы зависят от того, какие отделы тракта поражены:
- диарея – при умеренном воспалении до 4-6 дефекаций в день, тяжелом – более шести. Потеря жидкости опасна дегидратацией, дисбалансом электролитов;
- спазмы кишечника – воспаление и изъязвление слизистой препятствуют нормальному перемещению пищи, каловых масс по тракту, провоцируя боль и судороги;
- тошнота, рвота – образующаяся в кишечнике рубцовая ткань воспаляется, отекает, блокируя пути, по которым следует пища. Снижается аппетит, тревожат желудочные боли, развивается кислотный рефлюкс;
- лихорадка – провоцируют её инфекция и воспалительный процесс;
- хроническая усталость – из-за обезвоживания, недоедания, анемии;
- кровянистый стул – оттенок крови может меняться от ярко-красного до темно-коричневого. Более яркий цвет указывает на то, что проблема в нижнем отделе тракта, темный – в верхнем;
- образование язв – во рту, желудке, анусе, пищеводе;
- потеря веса – связана и с отсутствием аппетита, и с плохой усвояемостью питательных веществ;
- воспаление перианальной области – образование свищей, ран, зуд в области ануса, геморрой;
- конъюнктивит;
- афтозный стоматит;
- моноартрит, ангиит;
- воспаление желчных протоков, печени, цистит, пиелонефрит.
- отвар из целебных трав – одно из древнейших методов терапии. В нашем случае берут равные доли ромашки лекарственной, шалфея и золототысячника. Травы выдерживаются на водяной бане 5-10 минут, затем отстаиваются до полного охлаждения, процеживаются. Отвар употребляется по столовой ложке каждые два часа. Полный курс лечения составляет 3 месяца. Оказывает антисептическое, антибактериальное, вяжущее, дубящее действие. Является хорошей профилактикой осложнений болезни Крона, таких как прободающие язвы (свищи);
- тёплый анисовый чай. 5 г сухого или 12 г зелёного аниса заливается кипятком (стакан). Настаивается 10 минут, затем процеживается и охлаждается до 35 С. Пьётся в течении дня, в любом разумном количестве. Применяют при выраженном вздутии – уменьшает газообразование ;
- спиртовая настойка из подсолнуха. Берутся майские шляпки подсолнуха (не раскрывшиеся), мелко рубятся и заливаются медицинским спиртом из расчёта 50 г на 100 мл спирта, закрывается крышкой, настаивается неделю. После этого – шляпки отжимаются от остатков спирта, и полученную эссенцию используют для лечения. Принимается ежедневно по 30 капель, разбавляя перед этим в стакане воды за 15 минут до еды. Оказывает анальгезирующее действие. Это средство используют при сужении кишечника, афагии (страх перед самим процессом питания) для снижения боли при прохождении пищи через спровоцированный сегмент кишки. Принимают до 6 раз в сутки. Применять не разбавляя – опасно (и больно);

- семя яйцевидного подорожника (блошиное семя – Plantago psyllium) является прекрасным слизистым слабительным. Применяется при запорах, т.к. не только стимулирует перистальтику (разбухает, механически раздражая кишечник), но и облегчает прохождение каловых масс, защищая своей слизью слизистую оболочку;
- шелуха репчатого лука кипятится час на медленном огне, вода не доливается. Отвар остывает, употребляется по 100 мл 5-6 раз в сутки в острый период заболевания. Кверцитин, содержащийся в отваре, теоретически снижает болевой синдром у больного;

- отвар из соцветий и листьев шалфея. Используется сухой шалфей, заливается полулитром воды, доводится до кипения и отваривается 10 минут на слабом огне, настаивается около получаса, затем процеживается. Принимается по стакану до 5 раз в сутки. Если данная манипуляция приносит облегчение – срок употребления не лимитирован;
- корень окопника. Корень берут свежий – моют, измельчают и заливают водой комнатной температура из расчёта 100 г на литр воды. Настаивается в тёмном месте 9 часов, затем процеживается. Жмых снова заливают, но уже кипятком, остужают и смешивают с первым настоем. Принимается по 15 мл за 20 минут до еды. Курс лечения – 2 месяца. Повторить курс можно через 2 недели;

- трава иссопа. Используется свежая трава – измельчается, и заливается водой из расчёта 40 г на 1 л воды, доводится до кипения и настаивается 5 минут. Затем отвар процеживается и охлаждается. Если у вас есть только сухое сырьё – настаивайте не менее 20 минут. Пьётся 2 раза в сутки по стакану. Принимают курсами по 14 дней с недельным перерывом между ними.
- листья чистотела (настой). Свежие листья (3-4) заливаются стаканом кипятка и настаиваются 10-15 минут.
- Масло облепихи. Предлагается пить его натощак по 3 столовых ложки каждый день за 2 часа до еды непрерывно.
- слизь из семени льна. Хорошее противовоспалительное средство при обострении. Семена льна (чайная ложка) заливаются кипятком (200 мл) и настаиваются 30 минут, помешивая. Полученную слизистую массу принимают за час до еды. Обладает выраженным обволакивающим, восстанавливающим действием;
- масло шиповника. Готовится из свежих плодов, которые разминаются скалкой, домашним прессом или другим подходящим способом. Полученную массу складывают в толстостенную бутыль на 2 л. Затем в неё заливается полтора литра рафинированного масла (подсолнечного или оливкового). Бутыль закрывают крышкой и взбалтывают. Бутылка хранится в тёмном месте 14 дней. Масло процеживается и употребляется перед едой, за 20-30 минут. Кроме смягчающего действия, ускоряет заживление язв и трещин кишечника.
- истощение, вызванное на фоне ослабленного аппетита и ухудшения всасываемости кишечника;
- длительная диарея;
- острые боли в кишечнике;
- при осложнении: кровотечения, хронические абсцессы, непроходимость кишечника, фистулы, язвы.
Кишечные проявления заболевания: диарея (при тяжелом течении частота дефекаций может мешать нормальной деятельности и сну), боль в животе (выраженность в зависимости от степени тяжести заболевания), расстройство аппетита и снижение веса. При выраженном изъязвлении стенки кишечника возможно кровотечение и обнаружение крови в кале. В зависимости от локализации и интенсивности кровь может обнаруживаться ярко-алыми прожилками и темными сгустками. Нередко отмечается скрытое внутреннее кровотечение , при тяжелом течении потери крови могут быть весьма значительны.
При длительном течении возможно формирование абсцессов в стенке кишки и свищевых ходов в брюшную полость, в соседние органы (мочевой пузырь, влагалище ), на поверхность кожи (в районе ануса). Острая фаза заболевания, как правило, сопровождается повышенной температурой, общей слабостью.
Внекишечные проявления болезни Крона: воспалительные заболевания суставов, глаз ( эписклерит , увеит ), кожи ( пиодермия , узловатая эритема ), печени и желчевыводящих путей. При раннем развитии болезни Крона у детей отмечают задержку в физическом и половом развитии.
- Перфорация. Происходит вытекание содержимого кишечника в свободную полость брюшины из-за язвенных дефектов. Сопровождается осложнение перитонитом, что становится причиной для срочной операции
- Абсцесс, инфильтрат в брюшной полости. Патология становится последствием предыдущего осложнения болезни Крона.
- Кишечная непроходимость. Для этого заболевания данный признак является специфическим, часто появляется при поражении тонкой кишки. Просвет сужается и нарушает пассаж пищи (перистальтику).
- Токсическая дилатация. При этом осложнении происходит выраженное расширение кишки, которое возникает редко. Развитие данной патологии болезни Крона может быть вызвано колоноскопией, противодиарейными средствами.
- Редко случаются кишечные кровотечения.
- Частым осложнением становится парапроктит (вокруг прямой кишки воспаляется жировая клетчатка с гноем), анальные трещины, свищи. Узнайте подробнее о парапроктите – лечение , симптомы и формы заболевания.
Инвалидность при болезни Крона может быть поставлена только в некоторых случаях. Основанием при данной патологии становятся следующие условия:
- возникли осложнения;
- потеря трудоспособности из-за патологии;
- заболевание протекает тяжело даже при лечении;
- не удается подобрать терапию.
- Воспалительный процесс порой распространяется на большие участки, проникает в подслизистые оболочки и мышечные слои, что приводит к образованию язв и рубцов на внутренней поверхности кишечника.
- Недуг приводит к отеку слизистых оболочек, в результате чего просвет кишечника сужается, а иногда и закрывается полностью. Так развивается кишечная непроходимость — пища перестает продвигаться по пищеварительному тракту. Иногда пациентам в подобном состоянии требуется экстренная операция.
- Как уже упоминалось, воспалительный и язвенный процесс нередко распространяется на более глубокие слои кишечника. Повреждение мышечного слоя нередко приводит к образованию свищей — каналов, которые соединяют полость пищеварительного тракта с другими близлежащими органами.
- В наиболее тяжелых случаях изъязвление тканей приводит к прободению кишечной стенки, что сопровождается массивным кровотечением. Кроме того, при перфорации каловые массы попадают в брюшную полость, что приводит к воспалению.
- Недуг порой сопровождается образованием анальной трещины, которую нужно лечить. Дело в том, что появление подобных повреждений сопровождается сильной болью. Трещина также может быть воротами для бактериальной инфекции.
- Болезнь Крона у взрослых пациентов (старше 50 лет) повышает риск развития рака кишечника, в частности прямой кишки. Именно поэтому людям с подобным диагнозом рекомендуют периодически сдавать анализы и проходить процедуру колоноскопии. Чем раньше будет диагностирована онкологическая болезнь, тем больше шансов на успешное лечение.
- Боли в животе, диарея и прочие неприятные симптомы нередко приводят к снижению аппетита. Кроме того, порой нарушаются процессы усвоения питательных веществ в кишечнике. Все это может привести к резкому снижению веса, развитию анемии и авитаминозов.
- Стоит сказать, что лечение болезни Крона у взрослых и детей включает в себя прием препаратов, которые в той или иной мере угнетают активность иммунной системы. Именно поэтому пациенты более подвержены различным инфекционным заболеваниям. Кроме того, повышается риск развития некоторых онкологических патологий, например рака кожи или лимфомы.
Диагностика болезни Крона основана на данных рентгенологического и эндоскопического исследования с биопсией, которые выявляют воспалительное поражение одного или нескольких участков желудочно-кишечного тракта, обычно распространяющееся на все слои кишечной стенки.
О воспалении кишечной стенки свидетельствуют лейкоциты в кале. При поносе (в начале заболевания или при рецидиве) кал исследуют на возбудителей кишечных инфекций, простейших, яйца гельминтов и клостридий.
В диагностике болезни Крона важная роль принадлежит рентгенологическим исследованиям с контрастированием (ирригоскопия с двойным контрастированием, исследование пассажа бария, интубационная энтерография — исследование тонкой кишки с барием, который вводят через назогастральный зонд в двенадцатиперстную кишку).
Сцинтиграфия с мечеными лейкоцитами позволяет отличить воспалительное поражение от невоспалительного; ее используют в тех случаях, когда клиническая картина не соответствует данным рентгена.
Эндоскопия верхних или нижних отделов желудочно-кишечного тракта (при необходимости — с биопсией) позволяет подтвердить диагноз и уточнить локализацию поражения.
При колоноскопии у больных, перенесших операцию, можно оценить состояние анастомозов, вероятность рецидива и эффект лечения, проводимого после операции.
Биопсия может подтвердить диагноз болезни Крона, в частности отличить ее от неспецифического язвенного колита, исключить острый колит, выявить дисплазию или рак.
Диагностируют недуг целым комплексом исследований и анализов:
- анализ крови на гемоглобин, лейкоциты, тромбоциты, СОЭ;
- тест на болезнь Крона – определение в крови антигенов к Saccharomyces cerevisae;
- анализ кала на присутствие шигелл, клебсиелл, сальмонелл, клостридий, туберкулёзной палочки, дизентерии, гельминтов и других возбудителей;
- выявление белка кальпротектина в кале, высокий уровень белка говорит об интенсивном кишечном воспалении;
- уточнит диагноз исследование эндоскопом толстой и подвздошной кишки с ведением видеозаписи и взятием образцов тканей;
- биоптат для гистологии берут из разных сегментов кишечника и тщательно просматривают срезы под микроскопом;
- проглатывание капсулы с микрокамерой, которая проходит по всему ЖК . Помогает определить болезнь Крона в тонком отделе;
- рентгенологические снимки с контрастным веществом.
Широко используются в диагностике болезни Крона ультразвуковое обследование, компьютерная и магниторезонансная томография. Благодаря новым методам исследования выявляют величину, место расположения абсцессов, свищей, сужений, увеличенных лимфоузлов.

Лабораторные методы исследования: общий анализ крови, в котором отмечаются воспалительные изменения, возможна анемия, как следствие регулярных внутренних кровотечений; копрограмма, исследование кала на скрытую кровь. Иногда применяют капсульную эндоскопию пищеварительного тракта – пациент глотает капсулу с мини-видеокамерой и передатчиком. Камера фиксирует картину в пищеварительном тракте по мере продвижения.
Для подтверждения диагноза исследуют кровь, кал, проводят колоноскопию, компьютерную томографию, УЗИ, эндоскопию с биопсией, МРТ кишечника, видеокапсульную эндоскопию, ирригоскопию, ректороманоскопию.
Неосложненный гранулезный энтерит лечат с применением:
- глюкокортикоидов – метилпреднизолона, преднизолона. При длительном использовании этих препаратов не исключено развитие гиперкортицизма, гормонозависимости;
- салицилатов – месалазалина, сульфасалазина. Возможен оральный прием или местное применение (в виде суппозиториев, ректальной пены, суспензии);
- топических стероидов (будесонида);
- иммунодепрессантов – метотрексата, азатиоприна, меркаптопурина;
- антибиотиков – метронидазола, рифаксимина, ципрофлоксацина;
- генно-инженерных препаратов – адалимубаба, инфликсимаба, этанерцепта, голимубаба.
Альтернативные методы включают:
- лечение кислородом,
- трансплантацию живых бактерий от донора,
- плазмоферез,
- внедрение стволовых клеток.
Тяжелое течение болезни требует хирургического вмешательства. Операция не ведет к полному выздоровлению, её цель – устранить возникшие осложнения.
К обостряющим симптомы продуктам относятся: пряности, жареная пища, молоко, свежий хлеб, газированные напитки, алкоголь, кофе, продукты с глютеном, гидрогенизированные жиры, сладости.
Подщелачивает организм, выводит токсины, нормализует выработку инсулина, повышает усвояемость полезных соединений рацион, состоящий из низкогликемических продуктов, здоровых жиров, умеренного количества клетчатки, качественного белка.
При обострении меню должно базироваться на овощных супах (допускается добавление протертого мяса), слизистых кашах. Разрешены паровые тефтели, котлеты, омлет, кисель, отвар шиповника, желе (из черники, черемухи, груш), сливочное масло, протертый творог, некрепкий чай.
При улучшении самочувствия рацион дополняется тушеными овощами, рыбой, макаронами твердых сортов, печеными яблоками, натуральным джемом, вареньем, ягодами, нежирным сыром (если лактоза не вызывает непереносимости).
При болезни Крона питаться можно только дробно, переедание чревато вздутием живота, коликами, расстройством желудка. Из-за диареи требуется постоянно восполнять утраченную жидкость. Кроме воды полезны травяные чаи (успокаивает тракт ромашка, шалфей, зверобой, золотысячник).
У каждого человека гранулематозный энтерит проявляется по-разному. Ведение дневника питания поможет выявить и в дальнейшем избегать продуктов-триггеров. Следить также необходимо за влиянием на самочувствие других факторов (стрессов, окружающей среды).
Повышенное напряжение ухудшает пищеварение, провоцирует судороги, кишечные спазмы.
Расслабиться помогут упражнения на растяжку, когнитивная терапия, йога, ведение дневника, глубокое дыхание, медитация, прогулки, ароматерапия, иглорефлексотерапия.
Помимо пробиотических продуктов (натурального йогурта, кефира, темпе, мисо, квашеных овощей, натто, мягких сыров), поддержать иммунную функцию, улучшить поглощение минералов, пищеварение помогут биодобавки с лакто- и бифидобактериями.
5) Дополнительные средства:
- красный вяз – уменьшает раздражение, способствует заживлению тканей. Биодобавка содержит вещества, при взаимодействии с жидкой средой приобретающие консистенцию геля. Субстанция обволакивает слизистую горла, ротовой полости, желудка, кишечника, препятствуя её повреждению;
- куркумин – помогает бороться с диареей, уменьшает газообразование. Эффективен куркуминоид и при язвенном колите, раке толстой кишки;
- глутамин – препятствует повышенной проницаемости, гибели эпителиальных клеток, оздоравливает микрофлору кишечника;
- омега-3 жиры – купируют воспаление, сокращают число рецидивов;
- поливитамины, минеральные добавки – из-за того, что пища не успевает пройти нормальную обработку в желудочно-кишечном тракте, отдать питательные вещества, а также из-за низкой усвояемости элементов, для предотвращения анемии, витамины и минералы принимать необходимо дополнительно (выявить дефицит помогут специальные тесты).
Болезнь Крона из-за рецидивирующего течения требует постоянного наблюдения. На диспансерный учет желательно становиться в специализированном центре. Самолечение чревато непроходимостью кишечника, внутренним кровотечением, перфорацией кишки.
При выявлении характерных признаков гранулематозного энтерита (крови в фекалиях, хроническом поносе) обращаться нужно к гастроэнтерологу. В зависимости от симптомов могут понадобиться консультации иммунолога, гематолога, инфекциониста, колопроктолога, нефролога, хирурга, дерматолога, гепатолога.
Из-за отсутствия точных данных касательно возбудителя заболевания проводить специальные тесты возможности нет. При подозрении на заболевание Крона в лабораторных анализах могут быть выявлены следующие отклонения:
- анемия;
- снижение уровня общего белка;
- анализ крови при болезни Крона покажет присутствие белка кальпротектина, который указывает на опухолевые, воспалительные патологии кишечника;
- воспаление (увеличение числа лейкоцитов при снижении количества лимфоцитов).
При выявлении данных отклонений могут быть назначены инструментальные исследования, которые помогут подтвердить заболевание. Болезнь Крона может быть обнаружена при помощи:
- Колоноскопии. Исследование толстой кишки при помощи инструмента, который напоминает зонд. Камера, встроенная в трубку, передает изображение на экран, что помогает выявить патологию на поверхности слизистой оболочки и стенках кишечника. Рассматриваемый участок характеризуется язвенными дефектами, можно взять биопсию для изучения.
- Гастродуоденоскопии. Метод исследования очень похож на описанный выше, но используется прибор для осмотра желудка, пищевода, двенадцатиперстной кишки.
- Эндокапсульной колоноскопии. Человек глотает небольшую пилюлю с камерой, которая проходит через весь кишечник, делает снимки, которые потом изучают врачи. Плюс методики в том, что можно осмотреть отдел тонкого кишечника и весь пищеварительный тракт.
- Компьютерной томографии. Помогает найти осложнения (инфильтрат, абсцесс).
- Исследования кишечника контрастом. Человек пьет барий, который под действие рентгеновских лучей «подсвечивает» трещины на слизистой кишечника, сужения прохода.
- УЗИ. Используется для выявления перитонита (жидкости в брюшной полости), это характерное осложнение болезни Крона.
- МРТ с контрастом. В роли последнего выступает обычная вода, которую ввели в кишечник. Исследование помогает определить степень поражения, диагностировать свищевые ходы, увеличение лимфоузлов.
- Электрогастроэнтерографии. Помогает исследовать моторную функцию кишечника.
Сразу же стоит сказать, что патологию нельзя диагностировать на основе общего осмотра и даже лабораторных анализов. Болезнь Крона сопровождается слишком неспецифическими симптомами. Нарушения, возникающие на фоне патологии, могут свидетельствовать о самых разнообразных заболеваниях.
Инструментальная диагностика болезни Крона включает в себя несколько процедур:
- Обязательно проводится колоноскопия. С помощью специального оптического оборудования врач осматривает слизистых оболочки толстого кишечника. Если были обнаружены участки воспаления, то одновременно проводится биопсия.
- Гастродуоденоскопия — диагностическая процедура, во время которой специалист может осмотреть внутренние поверхности пищевода, желудка и двенадцатиперстной кишки.
- Информативной является рентгенография с применением контрастных веществ. На снимках врач может увидеть сужение просвета кишки, определить наличие трещин и эрозий.
- Компьютерная томография проводится в том случае, если есть подозрение на образование абсцессов и некоторых других осложнений.
- С помощью ультразвукового оборудования специалист может выявить скопление свободной жидкости в брюшной полости (это распространенное осложнение, развивающееся на фоне болезни Крона).
- Проводится и электрогастроэнтерографическое исследование. Такая процедура помогает оценить моторную активность тех или иных отделов кишечника.
- Магнитно-резонансная томография с применением контраста помогает определить наличие свищей и увеличения лимфатических узлов, а также оценить степень повреждения слизистых оболочек кишечника.
К сожалению, специфических профилактических средств не существует, равно как и препаратов, способных полностью излечить недуг. Тем не менее, соблюдая некоторые правила, можно снизить риск развития такой патологии, как болезнь Крона, а также уменьшить количество рецидивов при уже имеющейся проблеме:
- Крайне важным является правильное, сбалансированное питание.
- Периодические людям рекомендуют принимать витаминные комплексы — это помогает нормализовать обмен веществ, укрепить иммунную систему.
- Человеку нужен полноценный сон, своевременный отдых, правильный режим работы.
- Важно избегать стрессов, так как именно на их фоне развиваются обострения. Специалисты также рекомендуют развивать стрессоустойчивость, например регулярно заниматься дыхательной гимнастикой, йогой и прочими подобными практиками.
- Крайне важно отказаться от алкоголя (или хотя бы свести его количество к минимуму) и курения.
- Не стоит забывать о физической активности. Регулярное выполнение легких упражнений помогает укрепить иммунную систему, нормализует работу кишечного тракта, повышает устойчивость к стрессам.
Соблюдение таких простых правил помогает снизить количество рецидивов. При своевременной диагностике, правильно проведенной терапии и коррекции питания прогнозы для пациентов благоприятные. Избавиться от недуга на сегодняшний день невозможно, но можно достичь длительной ремиссии.
Поскольку причины заболевания неизвестны, патогенетическое лечение не разработано. Терапия направлена на уменьшение воспаления, приведение состояния пациента к продолжительной ремиссии, профилактика обострений и осложнений. Лечение болезни Крона – консервативное, проводится врачом-гастроэнтерологом или проктологом. К хирургическому вмешательству прибегают только в случае угрожающих жизни осложнений.
Всем больным прописана диетотерапия. Назначают диету №4 и ее модификации в зависимости от фазы заболевания. Диета помогает уменьшить выраженность симптоматики – диареи, болевого синдрома, а также корректирует пищеварительные процессы. У больных с хроническими воспалительными очагами в кишечнике присутствуют нарушения всасывания жирных кислот. Поэтому продукты с большим содержанием жиров способствуют усилению диареи и развитию стеатореи (жирный стул).
В диете ограничено употребление продуктов, оказывающих раздражающее действие на слизистую пищеварительного тракта (острые, копченые, жареные продукты, высокая кислотность пищи), алкоголя, газированных напитков, злоупотребления кофе. Рекомендован отказ от курения. Применяется дробное питание – частые приемы пищи небольшими порциями согласно режиму. При тяжелом течении переходят на парентеральное питание.
Фармакологическая терапия болезни Крона заключается в противовоспалительных мерах, нормализации иммунитета, восстановлении нормального пищеварения и симптоматической терапии. Основная группа препаратов – противовоспалительные средства. При болезни Крона применяют 5-аминосалицилаты (сульфазалин, месазалин) и препараты группы кортикостероидных гормонов (преднизолон, гидрокортизон). Кортикостероидные препараты используются для снятия острых симптомов и не назначаются для длительного применения.
Для подавления патологических иммунных реакций применяют иммунодепрессанты (азатиоприн, циклоспорин, метотрексат). Они уменьшают выраженность воспаления за счет снижения иммунного ответа, выработки лейкоцитов. В качестве антицитокинового средства при болезни Крона применяют инфликсимаб. Этот препарат нейтрализует белки-цитокины – факторы некроза опухоли, которые нередко способствует эрозии и язвам стенки кишечника. При развитии абсцессов применяют общую антибактериальную терапию – антибиотики широкого спектра действия (метронидазол, ципрофлоксацин).
Симптоматическое лечение осуществляют антидиарейными, слабительными, обезболивающими, кровоостанавливающими препаратами в зависимости от выраженности симптомов и степени их тяжести. Для коррекции обмена больным назначают витамины и минералы. Хирургическое лечение показано при развитии свищей и абсцессов ( вскрытие абсцессов и их санация, ликвидация свищей ), образовании глубоких дефектов стенки с продолжительными обильными кровотечениями, не поддающемся консервативной терапии тяжелом течении заболевания ( резекция пораженного участка кишечника).
На ранних стадиях вылечить заболевание можно, но при переходе в хроническое состояние придется соблюдать диету, принимать медикаменты постоянно. Есть три метода, как лечить болезнь Крона, которые используются одновременно, чтобы добиться максимальной эффективности. Терапия во время беременности осложнена. Вылечить патологию помогут такие этапы:
- терапия заболевания медикаментозными средствами;
- симптоматическое лечение осложнений, что часто приводит к хирургическому вмешательству;
- соблюдение диеты.
Основное направление терапии заключается в приеме медикаментов. Лекарства от болезни Крона подбираются так, чтобы эффективно воздействовать на всех возможных возбудителей патологии. Это связано с невыясненной причиной появления заболевания. Используются следующие группы лекарств:
- Антибиотики (Метронидазол, Ципрофлоксацин).
- Витамин D.
- Производные аминосалициловой кислоты (Месалазин, Сульфасалазин).
- Иммуносупрессоры (Метилпреднизолон, Азатиоприн, Преднизолон, Метотрексат).
- Антитела к фактору некроза опухолей (Адалимумаб, Инфликсимаб, Голимумаб).
- Противодиарейные медикаменты (Имодиум, Лоперамид). Назначают при условии отсутствия в кале крови и негативного результата бактериологического исследования.
- Пробиотики (Линекс, Бифиформ, Бифидум-бактерин).
Хирургическое лечение болезни Крона, как правило, применяется, если изменение образа жизни, диета и медикаментозная терапия не помогли. Больше 50% всех больных этим заболеванием переносят минимум 1 операцию по удалению части кишечника. Даже при таком агрессивном решении проблемы возможен риск рецидива болезни.
Лечить данное заболевание только народными способами нельзя. Их применяют в качестве параллельной помощи основному курсу лечения. Травы при болезни Крона помогают облегчить состояние больного, уменьшить боль, снять симптомы, которые проявляются периодически. Можно применять такие варианты народного лечения:
источник

