Серозоцеле – это скопление серозной жидкости в полостях. Серозоцеле в широком смысле слова может быть в любом отделе брюшной или другой полости. В настоящее время под термином серозоцеле чаще понимают жидкостное доброкачественное образование в области малого таза. Возникновение такого перитониального кистозного новообразования может быть связано с перенесенным оперативным лечением, острым воспалением придатков матки, пельвилперитонитом, эндометриозом. Серозоцеле имеет округлую или овальную форму. Его диаметр обычно составляет от 1 до 25 см. Консистенцию, тургор новообразования можно определить во время диагностических и лечебных вмешательств. Чаще консистенция тугоэластичная. Серозоцеле может быть многокамерным или однокамерным, то есть иметь одну или несколько полостей. Стенки образования представлены спайками.Полость серозоцеле заполнена желтоватой опалесцирующей жидкостью. Объем жидкости может достигать 500-100 мл.
Серозоцеле относится к числу сложно диагностируемых новообразований малого таза. Симптомы серозоцеле малоспецифичны. По жалобам отличить серозоцеле, опухоли яичников и кисты яичников практически невозможно. Это образование может существовать почти бессимптомно, а может приводить к развитию синдрома хронической тазовой боли. Больную могут беспокоить боли в области спины, поясницы, внизу живота, которые беспокоят ежедневно, усиливаются после переохлаждения, физической работы, стрессов. Часто наблюдаются явления дисменореи – болезненные менструации, сопровождающиеся снижением трудоспособности. Также могут быть боли во время полового акта при глубоком введении мужского полового члена во влагалище. Интенсивность боли может быть такой сильной, что многие пациентки вынуждены отказываться от интимных отношений. В целом, постоянные болевые ощущения приводят к истощению нервной системы, снижению иммунитета, трудоспособности. Для того чтобы уточнить диагноз, назначаются инструментальные методы обследования. Ультразвуковое исследование малого таза при серозоцеле достаточно информативно. Характерно отсутствие четкой капсулы, неравномерные контуры кистозной структуры при визуализации с помощью ультразвука. При повторном ультразвуковом исследовании может быть значительное изменение формы образования, что тоже является симптомом серозоцеле. Если диагноз вызывает затруднение, иногда приходится проводить диагностическое вмешательство – лапароскопию, то есть осмотр полости малого таза с помощью введенного через проколы специального лапароскопического оборудования. Технические трудности могут быть связаны с наличием спаечного процесса в брюшной полости.
Если симптомы серозоцеле отсутствуют, больную не беспокоят боли в области малого таза, то лечение не требуется. В этом случае необходимо регулярное наблюдение у гинеколога. Обычно один раз в полгода повторяется ультразвуковое исследование органов малого таза. Если имеется выраженное увеличение объема серозоцеле или синдром хронической тазовой боли, то, скорее всего, потребуется хирургическое вмешательство. Минимальным оперативным вмешательством является пункционная биопсия серозоцеле. Под контролем ультразвука врач вводит иглу в полость образования и удаляет содержащуюся там жидкость. Тем самым мгновенно уменьшается сдавление окружающих тканей, а значит, исчезает болевой синдром. Пункции надо повторять при повторном скоплении жидкости. Содержимое серозоцеле исследуют в лаборатории. С помощью иммуноферментного анализа и бактериологических посевов определяют как бактериальную флору с определением чувствительности к антибиотикам, так и вирусную, грибковое поражение, хроническую урогенитальную инфекцию и антитела к микобактерии туберкулеза. При выявлении возбудителя назначается специфическое лечение. Остальным женщинам после пункции серозоцеле показана противовоспалительная терапия. Возможны более обширные хирургические вмешательства по показаниям, создающие постоянный дренаж области серозоцеле или убирающие спайки малого таза. Консервативное лечение серозоцеле может быть назначено гинекологом как альтернатива оперативному методу. Терапия строится на использовании противовоспалительных, противоспаечных препаратов и физиолечении. Для противовоспалительного эффекта назначаются нестероидные противовоспалительные средства в виде инъекций, свечей или таблеток. Для консервативной терапии спаечного процесса в малом тазу используют ферментные средства – гиалуронидазу и другие. Из физиотерапии обычно выбирают электростимуляцию, магнитотерапию и фонофорез.
Иногда больные прибегают к методам нетрадиционной медицины. Лечение серозоцеле народными средствами обычно малоэффективно. Можно сочетать назначения лечащего врача и альтернативные методы лечения. Так широко применяется лечение отваром корня бадана в течение четырех недель. Отвар готовится из 50-100 г растительного сырья, настаивается, а затем используется для спринцевания и внутрь. Возможно применение настойки марииного корня до еды внутрь три раза в день в течение месяца. Еще одно лекарственное растение для лечения серозоцеле – трава моринда лимононосная. Ее можно использовать как в виде настоек, так и в виде порошка внутрь. Лечение серозоцеле народными средствами включает в себя и гирудотерапию, то есть применение медицинских пиявок. Процедуры гирудотерапии назначаются повторными курсами несколько раз в год.
Сочетание серозоцеле и беременности потребует особенно внимательного отношения акушера-гинеколога. Серозоцеле больших размеров может приводить к сдавлению органов малого таза, нарушать кровоснабжение яичников, матки, труб. Иногда это образование может становиться причиной бесплодия. В таком случае проводится хирургическое лечение. Если беременность уже наступила, то серозоцеле крупных размеров может вызывать выраженный болевой синдром и, иногда, сдавление беременной матки, привести к осложнениям во время беременности. В этом случае возможно проведение пункционной биопсии образования с целью уменьшения его объема. Впервые выявленное во время беременности серозоцеле может быть пропунктировано еще и с диагностической целью (в том числе для исключения инфекционного процесса в малом тазу). Небольшие серозоцеле не являются противопоказанием к беременности и проведению процедуры экстракорпорального оплодотворения и имплантации эмбрионов.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
источник
Хирургические операции, особенно по удалению внутренних органов или их фрагментов, редко обходятся без побочных эффектов и некоторых осложнений. К последним относится и такое неприятное явление, как серозоцеле. Что это такое? Этим термином называют скопление серозной жидкости под кожей. Чаще всего оно образуется на месте хирургического разреза либо там, откуда удалили часть ткани. Серозоцеле не всегда появляется сразу — иногда пациент замечает нарастание уплотнения лишь спустя некоторое время после медицинской процедуры. В таких случаях может пройти несколько недель, прежде чем опухание станет действительно заметным.
Жидкость может начать скапливаться в одном месте даже после несложной хирургической операции. Чаще всего, однако, серозоцеле малого таза, фото которого не слишком привлекательны, и некоторые другие виды рассматриваемой патологии развиваются после длительного и масштабного вмешательства в строение организма, включающего удаление или нарушение структуры большого объема тканей.
Хирурги помещают внутрь и вокруг операционной раны специальные трубки для отвода лишней жидкости. Как правило, такая профилактическая мера позволяет предотвратить появление серозоцеле. В целях повышения эффективности профилактики дренажные трубки остаются зафиксированными на теле пациента в течение нескольких часов и даже нескольких дней после операции.
Даже если процедура дренажа была выполнена высококвалифицированными врачами, через полторы-две недели пациент может заметить припухание кожи вокруг операционной раны. Это не значит, что специалисты подошли к своей работе с небрежностью; возможно, сказались индивидуальные особенности организма, из-за которых началось скопление серозной жидкости.
Большинство пациентов хирургов до операции даже не подозревают о том, что им может угрожать серозоцеле. Что это такое, отчего происходит и как лечится — всю ключевую информацию люди узнают уже после развития осложнения.
Чаще всего серозная жидкость скапливается на месте разреза после следующих операций:
- Контурная пластика тела, включая липосакцию и подтяжку груди, ягодиц, бедер или рук.
- Увеличение груди или мастэктомия.
- Герниопластика (пластика грыжи).
- Абдоминопластика.
Некоторые обстоятельства значительно повышают вероятность послеоперационного возникновения серозоцеле малого таза. Разумеется, не все пациенты, находящиеся в группе риска, будут стопроцентно подвержены рассматриваемому осложнению, однако следует иметь в виду, что потенциальную опасность представляют следующие факты:
- проведение обширной полостной операции;
- нарушение структуры большого объема тканей во время процедуры;
- прошлые случаи возникновения серозоцеле после хирургического вмешательства.
Что это такое по внешнему виду? В большинстве случаев скопление серозной жидкости выглядит как набухшее уплотнение, схожее с большой кистой. Прикосновение к нему может вызвать слабую боль или неприятные ощущения. При формировании подобного шишкообразного уплотнения часто отмечаются прозрачные выделения из операционной раны. Если выделения приобретают другой оттенок или запах либо становятся кровянистыми, это означает, что в рану попала инфекция.
В редких случаях возникновения серозоцеле лечение народными средствами или полное отсутствие терапии может привести к кальцинозу, и тогда на месте шишки образуется твердый узел.
Хотя серозоцеле само по себе является осложнением, развившимся после хирургической операции, оно также может повлечь другие осложнения, основанные на самой природе скопившейся жидкости. Чаще всего пациенты страдают от периодического выделения серозной жидкости на поверхность кожи. Выделяемое вещество должно быть прозрачным либо содержать незначительные следы крови. Если вы заметили у себя симптомы инфекции, возможно, серозоцеле переросло в абсцесс, требующий своевременного профессионального лечения. Абсцесс практически никогда не проходит сам по себе. Более того, он может значительно увеличиться в размерах, вызвать болевой синдром и стать причиной серьезного дискомфорта. Заражение инфекцией существенно сказывается на самочувствии пациента.
Как правило, лишь в редких случаях люди страдают от тяжелых или затяжных последствий возникновения серозоцеле. Что это такое, как распознать ухудшение своего состояния и когда следует поспешить на прием к специалисту? Будьте очень внимательны к своему самочувствию и немедленно обратитесь за скорой медицинской помощью, если заметите у себя следующие симптомы:
- выделения из шишкообразного уплотнения приобрели белый цвет или стали больше похожи на кровь;
- температура тела выше 38 градусов;
- вокруг серозоцеле распространяется покраснение кожи;
- уплотнение быстро набухает и увеличивается в объеме;
- боль становится интенсивнее;
- опухший участок стал заметно теплее на ощупь;
- увеличилась частота сердечных сокращений.
Кроме того, необходимо как можно скорее обратиться за помощью к профессионалам, если вследствие опухания операционная рана открылась либо если вы заметили, что из нее начал выделяться гной. Чаще всего больные с ослабленной иммунной системой страдают именно от этих осложнений серозоцеле.
Незначительные уплотнения маленьких размеров обычно не нуждаются в специфической терапии. Организм человека способен самостоятельно перераспределить излишек жидкости в течение нескольких недель или нескольких месяцев.
Прием лекарственных препаратов не поможет жидкости рассосаться быстрее, однако некоторые специалисты рекомендуют своим пациентам приобрести обычные болеутоляющие средства, продающиеся в аптеках на условиях безрецептурного отпуска. Наиболее популярным препаратом является «Ибупрофен». Он способствует снижению болевых ощущений и дискомфорта, а также эффективно борется с воспалением, вызванным серозоцеле.
Лечение народными способами крайне не рекомендуется, так как примочки из лекарственных трав и другие средства нетрадиционной медицины способны вызвать заражение операционной раны вредоносными микроорганизмами и привести к ее инфицированию. Если вы готовы рискнуть, можете попробовать принимать отвар из корня бадана на протяжении месяца или настойку марьиного корня и травы моринды лимонолистной.
Уплотнения больших размеров следует показать специалисту. Если серозоцеле значительно выросло в объеме или вызывает боль, возможно, нужно будет установить дренажную трубку и выкачать скопившуюся серозную жидкость. В некоторых случаях очаг опухания удаляют полностью, для этого потребуется провести простейшую хирургическую операцию.
При проведении ряда процедур хирурги устанавливают специальные дренажные системы для отвода избыточной жидкости. Этой меры обычно бывает достаточно для предотвращения развития серозоцеле. Тем не менее никто не застрахован от возникновения непредвиденных осложнений после хирургического вмешательства, и потому желательно заранее обсудить с лечащим врачом все детали операции и вероятность появления серозоцеле. Что это такое, лечение какими методами поможет избавиться от напасти и какие меры профилактики можно предпринять самостоятельно — обо всем этом специалист непременно вам расскажет.
Следует уделить особое внимание и такому вопросу, как необходимость ношения компрессионного белья. Это особая медицинская одежда, сконструированная для того, чтобы способствовать скорейшему заживлению кожи и тканей. Применение компрессионного белья позволит значительно снизить риск развития серозоцеле.
Эти простые профилактические меры помогут предотвратить формирование серозоцеле после хирургической операции. Однако если подкожное набухание все-таки началось, будет нелишним посетить врача и уточнить, не нужно ли вам предпринимать какие-то действия для пресечения возможных осложнений. Если специалист не назначит конкретных методов лечения, не беспокойтесь: чаще всего серозоцеле проходит самостоятельно.
Если вы ведете активный образ жизни и регулярно занимаетесь спортом, после перенесенной хирургической операции вам, скорее всего, придется пересмотреть свое расписание тренировок. Следуйте указаниям врача или просто воздержитесь от выполнения силовых упражнений хотя бы в течение недели после окончания процедуры. Даже если вы полностью осушили серозоцеле методом дренажа, не спешите возвращаться к спорту: вполне возможно, что дренаж нужно будет повторить еще несколько раз. Воспользуйтесь представившейся возможностью и дайте организму немного отдохнуть от физических нагрузок, тем самым вы значительно снизите риск возникновения и рецидива серозоцеле, не говоря уже об осложнениях.
источник
Хирургические вмешательства, в частности операции по удалению органа или его фрагмента, редко обходятся без осложнений или побочных эффектов. Серозоцеле — одно из часто встречающихся осложнений, характеризующееся скоплением серозной жидкости под кожным покровом. Зачастую недуг формируется в области хирургического разреза или в участке удаления части ткани. Бывает, что серозоцеле возникает не сразу.
Пациент может обнаружить уплотнение и его нарастание лишь по истечении некоторого времени после операции. От развития данного недуга не застрахован ни один человек. Терапия патологии должна быть целесообразной и назначить применение тех или иных способов или прием определенного медикаментозного препарата может только квалифицированный специалист.
Развитие недуга может быть обусловлено: ранее перенесенным хирургическим вмешательством, острым течением воспалений в матке, эндометриозом, понижением защитных сил организма. Характеризуется серозоцеле, как правило, болезненными ощущениями и дискомфортом в месте уплотнения, бесцветными выделениями.

Если же выделения из уплотнения стали беловатыми, кровянистыми или гнойными, повысилась температура, вокруг уплотнения покраснела кожа, само образование увеличилось в объеме, набухло и стало теплее на ощупь в незамедлительном порядке сообщите об этом врачу.
Вместе с традиционными способами лечения можно воспользоваться проверенными составами из лекарственных растений. Они помогут в минимизации болезненных ощущений, устранении воспаления, постепенном уменьшении количества жидкости.
Использовать нижеприведенные составы из народных средств для лечения серозоцеле можно исключительно с разрешения лечащего врача. Более того, не применяйте для терапии компрессы и примочки. Они могут стать причиной инфицирования раны. Будьте бдительны, придерживайтесь указанных дозировок и ни в коем случае не злоупотребляйте снадобьями.
- Применение настойки марьиного корня. Порежьте мелко сухие корневища растения и засыпьте 50 граммов сырья в банку. Залейте сырье спиртом – 0.5 литра. Уберите плотно закрытую емкость в прохладное место на две недели. Принимайте по ложечке профильтрованного средства трижды в сутки. Продолжительность терапевтического курса – месяц.
- Лечение серозоцеле баданом. Запарьте мелко порезанное высушенное растение в количестве 50 грамм в двухстах миллилитрах кипятка. Уберите состав в тепло на сутки. Употреблять рекомендуют по 30 мл снадобья четырежды в сутки.
- Применение настоя одуванчика. Это растение обладает массой уникальных веществ и свойств. Измельчите подсушенные корни растения до порошкообразной консистенции. Залейте ложечку сырья только что вскипевшей водой – 300 мл. Дайте составу настояться. Употребляйте по четверти стакана напитка три раза в сутки.
- Лечение серозоцеле травяным сбором. Смешайте в равных соотношениях тысячелистник с чередой, полынью, левзеей, девясилом, ромашкой, бессмертником и плодами шиповника. Все ингредиенты должны быть предварительно подсушены и измельчены. Заварите 30 граммов сырья кипящей водой – 500 мл. Настаивайте состав в термосе в течение ночи. Пейте по ¼ стакана профильтрованного напитка дважды в сутки.
- Настой для терапии патологии. Соедините в одинаковых соотношениях пустырник с травой пастушьей сумки, рябиной, манжеткой, ромашкой, радиолой розовой и корой калины. Запарьте 20 граммов сырья в 300 мл кипящей воды. Уберите емкость в теплое место на несколько часов. Принимайте по ½ стакана лекарства дважды в день.

Зачастую после хирургического вмешательства врачи назначают ношение компрессионного белья, помогающего в ускорении заживления дермы, а также способствующего предупреждению развития серозоцеле. Но если уж случилось, и на прооперированном участке появилось уплотнение, соблюдайте все рекомендации лечащего врача, откажитесь на время от занятий спортом и укрепляйте иммунную систему.
Лечение серозоцеле народными средствами возможно препаратами для внутреннего приема – противовоспалительными, жаропонижающими и болеутоляющими. Не стоит использовать примочки и компрессы , во избежание заселения в операционную рану патогенной микрофлоры.
источник
Серозоцеле (или перитонеальная киста) в широком смысле представляет собой заболевание, характерной особенностью которого является скопление прозрачной белковой жидкости, секретируемой серозными оболочками, в какой-либо из внутренних полостей организма (например, в брюшной). А вот современная медицина в подавляющем большинстве случаев термином «серозоцеле» обозначает жидкостное новообразование доброкачественного типа, развивающееся в области органов малого таза.
Серозоцеле относится к категории перитонеальных кистозных образований, которые сложно диагностировать, что обусловлено в первую очередь трудностями его клинической дифференциации от опухолей яичников и иных опухолевидных новообразований.
Серозоцеле представляет собой образование, имеющее форму яйца или шара, а его диаметр обычно находится в пределах от 1 до 25 сантиметров. В зависимости от того, каким количеством полостей образована киста подобного типа, серозоцеле может быть однокамерным или многокамерным. При этом его стенки полностью формируются из спаек. Объем полости обычно составляет примерно 500 мл, а заполняющая ее жидкость имеет желтоватый с присутствием перламутра оттенок. Как правило, консистенция и уровень осмотического давления в тканях (тургор) определяются во время вмешательства, проводимого с диагностической или лечебной целью. Чаще всего у пациентов отмечается тугоэластическая консистенция новообразования.
Серозоцеле не принадлежит к категории заболеваний, сопровождающихся ярко выраженными клиническими проявлениями. Жалобы, возникающие у женщины в связи с его развитием, во многом сходны с симптоматикой, которую провоцируют, например, опухоль или киста в яичниках. Довольно часто симптомы серозоцеле практически полностью отсутствуют, но иногда новообразование становится причиной синдрома хронической тазовой боли у пациентки. Он характеризуется:
- Постоянными болевыми ощущениями в области поясницы, паха и нижних отделов живота, которые усиливаются при переохлаждении, повышении уровня физической и/или психоэмоциональной нагрузки, вынужденном длительном положении тела;
- Выраженными болями в нижней части живота, возникающими в дни менструального цикла (дисменореей) и снижением на фоне этого явления трудоспособности;
- Проявлениями глубокой диспареунии, которая выражается в виде болевых ощущений, возникающих при глубоком проникновении во время полового контакта. Боль иногда бывает настолько интенсивной, что женщина вынуждена полностью отказываться от интимной близости со своим партнером.
Постоянные боли являются причиной серьезного психоэмоционального дискомфорта. На этом фоне к прочим симптомам серозоцеле могут присоединиться:
- Нервное истощение;
- Расстройство нормальной работы органов и систем;
- Нарушение личностной и социальной адаптации;
- Снижение защитных свойств иммунной системы;
- Снижение трудоспособности.
Серозоцеле довольно часто является следствием:
- Перенесенной ранее хирургической операции;
- Протекающего в острой форме сальпингоофорита (иначе аднексита) – заболевания, спровоцированного попаданием в маточные трубы, а после и в яичники, патогенных микроорганизмов и характеризующегося воспалением придатков матки, нарушением целостности эпителиального слоя в фаллопиевых трубах, инфильтрацией их стенок и спаиванием их с яичниками в единое воспалительное образование;
- Местного ограниченного перитонита (пельвиоперитонита), который возникает у женщин в результате занесения инфекции в брюшину малого таза;
- Эндометриоза (разрастания внутреннего слоя стенки матки).
Серозоцеле и беременность не являются взаимоисключающими факторами. Однако их сочетание требует от врача, наблюдающего беременность, особой внимательности. Если размеры образования велики, то высок риск сдавления органов, расположенных в области малого таза , нарушения нормального кровотока и, как результат этого, ухудшения кровоснабжения матки и ее придатков, а также развития различного рода осложнений.
В тех случаях, когда беременность наступила одновременно с развитием серозоцеле, а у женщины отмечаются болевой синдром и признаки сдавления матки новообразованием, требуется проведение процедуры пункционной биопсии. Забор биоптата необходим и когда жидкостная перитонеальная киста впервые обнаруживается после наступления беременности. Это является важной предупредительной мерой, позволяющей исключить вероятность развития инфекционных процессов в области органов малого таза.
Серозоцеле, при котором у пациентки отсутствует какая-либо симптоматика, как правило, не требует лечения. Достаточно лишь регулярного наблюдения у врача-гинеколога. Помимо этого, один раз в шесть месяцев рекомендуется прохождение процедуры ультразвукового исследования.
Но если заболевание сопровождается выраженным болевым синдромом, еще и отмечается тенденция к увеличению размеров серозоцеле, прибегают к хирургическому вмешательству.
Наименее травматичным для пациентки методом оперативного лечения серозоцеле является пункционная биопсия, проводимая под контролем ультразвука. При этом после откачивания из кистозной полости ее содержимого неприятные симптомы, вызванные сдавлением окружающих тканей, полностью исчезают. Если происходит повторное скопление серозной жидкости, процедуру повторяют. Полученный биоптат исследуют в лабораторных условиях, чтобы выявить возбудителя. Когда же его удается обнаружить, пациентке назначается специфическая терапия.
По показаниям врача для лечения серозоцеле иногда также прибегают к более обширным хирургическим операциям. С их помощью создается постоянный дренаж в районе новообразования или устраняются спайки в области органов малого таза.
В качестве альтернативы оперативному лечению серозоцеле может быть рекомендована и медикаментозная терапия, в основе которой лежит применение:
- Оральных контрацептивов;
- Противовоспалительных препаратов в виде инъекций, таблеток или свечей;
- Ферментных противоспаечных препаратов;
- Физиотерапии (например, магнитотерапии или фонофореза).
Многие женщины прибегают к лечению серозоцеле народными средствами, совмещая его с методами традиционной медицины.
В качестве народных методов чаще всего выбирают:
- Спринцевание отваром, приготовленным из корня бадьяна (50-100 г) и настоянным в течение четырех недель;
- Прием внутрь настоя на траве моринда лимононосная или порошка, приготовленного из нее;
- Гирудотерапию.
Тут уж стоит отметить, что, учитывая специфику заболевания, в большинстве случаев народная медицина в борьбе с серозоцеле оказывается бессильна, а потому не стоит экспериментировать и при появлении первых признаков лучше обратиться к врачу.
источник
Что такое серозоцеле? Это доброкачественная тонкостенная киста, заполненная прозрачной невоспалительной жидкостью и связанная с брюшиной, выстилающей внутренние органы и стенки таза. Она развивается в результате нераковой пролиферации (размножения) мезотелиальных клеток, покрывающих брюшину.
Заболеванию присваивают код по МКБ 10 К66 (другие поражения брюшины), либо N73.6 (тазовые перитонеальные спайки у женщин).
Серозоцеле в гинекологии встречается преимущественно у женщин перед наступлением менопаузы. Наиболее частые причины его развития:
p, blockquote 6,0,0,0,0 —>
- Воспалительные заболевания в органах малого таза
Это эндометрит, сальпингит, оофорит, пельвиоперитонит, параметрит. Предрасполагающие факторы для развития этих заболеваний – длительное использование внутриматочной спирали, частые аборты и диагностические выскабливания, половые инфекции. В результате воспаления на брюшине возникает налет фибрина, который склеивает лежащие рядом ткани. Образуются спайки, в пространстве между которыми накапливается жидкость.
p, blockquote 7,0,0,0,0 —>
- Операции на органах брюшной полости и таза
Это гистерэктомия, абдоминальная миомэктомия, кесарево сечение, операции на придатках матки, аппендэктомия, хирургические вмешательства при болезнях толстого или тонкого кишечника.
p, blockquote 8,0,0,0,0 —>
- Механические повреждения органов, кровоизлияния в брюшную полость
Частой причиной образования спаечного процесса становится кровотечение при внематочной беременности и апоплексии яичников.
p, blockquote 9,0,0,0,0 —>
- Эндометриоз
Серозоцеле малого таза вызвано нарушением всасывания жидкости, выделяемой яичниками во время овуляции. Это заболевание впервые было описано Менмейером и Смитом в 1979 году. В литературе можно встретить его синонимы, которые помогают понять происхождение заболевания:
p, blockquote 11,0,0,0,0 —>
- Доброкачественные, перитонеальные или постоперационные, поликистозные или монокистозные мезотелиомы плевры, связанные с нарушением всасывания жидкости.
- Воспалительные кисты брюшины, связанные с постепенным накоплением перитонеальной жидкости.
- Послеоперационные кисты брюшины.
Таким образом, одно из условий развития новообразования является полость, окруженная стенками. Поэтому, когда речь идет о серозоцеле молочной железы, на самом деле имеется в виду ее серома – скопление жидкости после операций по удалению или пластике груди.
У 10% пациенток симптомы отсутствуют. Большинство женщин жалуется на длительные тянущие боли в животе, его нижних или боковых отделах. Тем не менее, такое кистозное образование часто обнаруживается случайно во время инструментальной диагностики других гинекологических заболеваний.
Как быстро растет серозоцеле?
Это зависит от активности яичников, распространенности и тяжести спаечного процесса. При грубых сращениях тканей в малом тазу, например, при эндометриодных кистах, и сопутствующем хроническом воспалении жидкость в карманах между спайками может скопиться быстро, развивается крупное серозоцеле яичника. В других случаях она частично всасывается, частично распределяется по брюшной полости. Поэтому диаметр кисты может составлять от нескольких миллиметров до 10 см и более, когда она заполняет полость малого таза и сдавливает внутренние органы. Серозоцеле матки крупных размеров может стать причиной бесплодия или выкидыша.
Может ли подниматься температура при этом заболевании?
Для самой кисты лихорадка не характерна. Однако она может возникать при заносе в ее содержимое инфекции. Тогда киста нагнаивается и превращается в абсцесс малого таза. Такое состояние требует срочного хирургического лечения и применения антибиотиков.
После операций на органах брюшной полости, перенесенного перитонита или воспалительных процессов в малом тазу спаечный процесс формируется диффузно, охватывая все органы. При этом может сформироваться серозоцеле с обеих сторон.
Пути развития заболевания не вполне ясны. Считается, что оно возникает вторично в результате внутрибрюшинного воспаления и последующего образования полостей, содержащих серозную жидкость, выделяемую яичниками.
Наиболее вероятный механизм: небольшое количество фолликулярной жидкости, поступающее в брюшную полость, в норме всасывается. Однако повреждение брюшины из-за воспалительного заболевания тазовых органов или послеоперационные спайки уменьшает всасывание, и жидкость постепенно накапливается.
Не исключается и роль неопластических, то есть опухолевых процессов. С ними связывают частое рецидивирование серозоцеле даже после хирургического лечения.
Основные методы диагностики основаны на выявлении кистозного образования на стенках малого таза.
При рентгенографии органов малого таза определяются полости с перегородками или локальные скопления жидкости в тазу.
Основным ультразвуковым признаком является крупная, яйцевидная или неправильной формы, анэхогенная киста, содержащая жидкость, в которой могут быть перегородки. Размер может варьироваться – от нескольких миллиметров до нескольких сантиметров. Иногда встречается инвагинация (вдавливание) в стенку серозоцеле каких-либо органов, например, яичников. Какое-либо непрозрачное содержимое внутри него отсутствует. Обычно используется траснвагинальное УЗИ, позволяющее четче определить характеристики новообразования.
При компьютерной томографии обнаруживается локальное скопление жидкости в области брюшины или стенки таза с нормальным яичником. Внутри жидкости могут быть видны перегородки (спайки).
Может ли МРТ подтвердить диагноз серозоцеле?
Да, причем этот метод наглядно представляет соотношение яичника и новообразования, помогая дифференцировать разные типы кист малого таза.
Серозоцеле в малом тазу, образовавшееся после операции или вследствие вышеперечисленных заболеваний может напоминать такие процессы:
p, blockquote 32,0,0,0,0 —>
- параовариальная киста;
- гидросальпинкс (скопление жидкости в маточной трубе);
- пиосальпинкс (накопление в просвете трубы гнойного содержимого);
- аппендикулярное мукоцеле.
При наличии перегородок необходимо различать серозоцеле от многокамерной мезотелиомы брюшины и злокачественной опухоли яичника.
При обнаружении кисты назначается аспирационная диагностика – взятие ее содержимого под контролем УЗИ. При малом объеме содержимого этого может быть достаточно для устранения заболевания. При любом подозрении на злокачественность требуется биопсия новообразования.
В таких случаях врачи могут применить диагностическую лапароскопию, во время которой проводится пункционная биопсия серозоцеле. Полученная жидкость срочно направляется на анализ, и при обнаружении в ней злокачественных клеток объем операции может быть расширен, или затем пациентка направляется в отделение онкогинекологии.
При бессимптомном, случайно обнаруженном серозоцеле возможно только наблюдение (регулярное УЗИ малого таза). Проводят лечение отягощающих заболеваний – урогенитальных инфекций, эндометриоза.
Помогает ли Лонгидаза при серозоцеле?
Так как этот препарат используют в гинекологии для профилактики и лечения спаечного процесса, он будет эффективен и при серозоцеле. Это связано с тем, что стенка псевдокисты представляет собой соединительную ткань, то есть спайку, возникшую после операции, травмы или воспаления.
Также применяется физиотерапия (лазерные, магнитные процедуры), электрофорез с рассасывающими средствами, гинекологический массаж.
Используется медикаментозное и хирургическое лечение. Начинают терапию с назначения лекарственных препаратов:
p, blockquote 42,0,0,0,0 —>
- аналоги гонадотропин-рилизинг-гормонов, подавляющих функцию яичников и прекращающих выделение жидкости из них во время выхода яйцеклетки (эти препараты вызывают временную искусственную менопаузу);
- оральные контрацептивы, угнетающие овуляцию;
- обезболивающие и противовоспалительные средства – НПВС, которые устраняют болевые ощущения в животе и области таза.
Можно ли лечить образование, не вызвав нового спаечного процесса?
Среди малоинвазивных вмешательств можно отметить трансвагинальную аспирацию жидкости с последующей склеротерапией под УЗИ или рентген-контролем. Специальной длинной иглой прокалывают задний свод влагалища и удаляют содержимое кисты. Затем в нее вводят химическое вещество (этанол или йод-содержащих средств), вызывающее спадение полости между спайками.
Такой способ наиболее подходит для лечения серозоцеле шейки матки, а также послеоперационных кист и образований на стенках внутренних органов. Использование йод-содержащих препаратов эффективно в 90% случаев, этанол дает немного худшие результаты лечения.
Возможные осложнения склеротерапии:
p, blockquote 46,0,0,0,0 —>
- прободение стенки внутреннего органа;
- инфекция;
- кровотечение;
- попадание жидкости из полости кисты или склерозирующего вещества в брюшную полость.
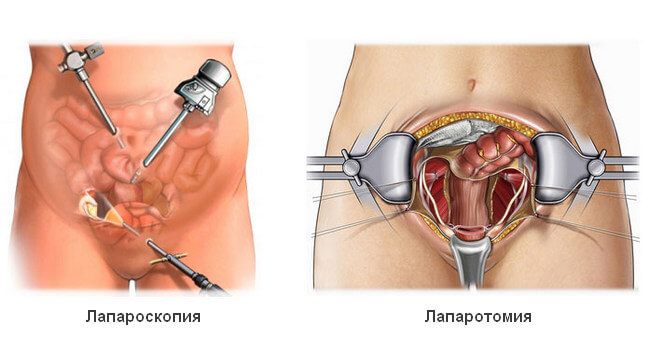
В некоторых случаях необходимо хирургическое рассечение спаек путем лапароскопии или лапаротомии. Риск рецидива заболевания после операции составляет 30-50%. Для его снижения после вмешательства необходимо пройти реабилитацию, включающую курс рассасывающих средств, физиотерапию, лечебную физкультуру.
Спайки можно рассечь скальпелем или использовать лазер, струю воды (аквадиссекция) или электронож. После этого на поверхность матки и придатков в некоторых случаях наносят рассасывающиеся полимерные пленки, предотвращающие повторный спаечный процесс.
Преимущества лапароскопии перед лапаротомией:
p, blockquote 50,0,0,0,0 —>
- менее сильная послеоперационная боль;
- короткий период заживления разрезов и восстановления, который составляет не более 2 недель;
- хороший косметический результат (отсутствие шрамов на животе).
Из недостатков можно отметить более длительное время самой операции, техническую трудность лапароскопических процедур, необходимость соответствующего оборудования и подготовленного персонала. При выраженном спаечном процессе преимущество остается за лапаротомией.
Реабилитационный период длится до полугода, в течение которых необходимо регулярно посещать гинеколога и делать УЗИ, отказаться от тяжелых нагрузок и разогревающих процедур, придерживаться здорового питания для нормализации стула и массы тела.
Исходы хирургического лечения кисты:
p, blockquote 53,0,0,0,0 —>
- полная ремиссия: спадение кисты, исчезновение всех симптомов;
- улучшение: уменьшение размера кисты более чем на 50%, снижение выраженности симптомов;
- рецидив: уменьшение размера кисты менее чем на 50%.
Результаты операции в зависимости от ее типа:
Возможные осложнения лапароскопии:
p, blockquote 56,0,0,0,0 —>
- инфекционный процесс в ране;
- серома (скопление под операционным швом жидкости);
- расхождение швов;
- послеоперационная грыжа;
- травма мочевого пузыря;
- повреждение кишечника;
- кровотечение, требующее переливания крови;
- кишечная непроходимость.
Подобные осложнения развиваются крайне редко, при лапаротомии их частота увеличивается почти в 4 раза.
Серозоцеле не озлокачествляется, поэтому не угрожает жизни пациентки. Однако оно может стать причиной осложнений:
p, blockquote 60,0,0,0,0 —>
- бесплодие;
- нарушение менструального цикла;
- деформация матки и маточных труб;
- внематочная беременность;
- нарушения мочеиспускания и дефекации.
p, blockquote 61,0,0,0,1 —>
- ежегодный осмотр у гинеколога;
- предупреждение и лечение воспалительных заболеваний малого таза, эндометриоза;
- эффективная контрацепция;
- естественные вагинальные роды.
источник

Рассмотрим такую патологию, как серозоцеле в малом тазу, как оно проявляется, диагностируется, чем оно опасно.
В норме жидкость вырабатывается мезотелиальными клетками брюшины постоянно, затем она всасывается обратно, поэтому не собирается в брюшной полости. Но в некоторых случаях баланс между продукцией и абсорбцией может нарушиться, и тогда выпот остается в виде свободной жидкости или ограниченного спайками образования. Это и есть серозоцеле, которое также называют перитонеальной, воспалительной, послеоперационной кистой брюшины или мезотелиомой, что указывает на патогенез развития патологии.
В некоторых случаях заболевание протекает бессимптомно, но крупные образования вызывают у женщин боли, сдавливают близлежащие органы, нарушают маточный кровоток. Основное осложнение, к которому приводит серозоцеле – это бесплодие, но возможны и другие:
- сдавление и изменение положения матки и фаллопиевых труб;
- внематочная беременность;
- нарушения менструального цикла;
- проблемы с мочеиспусканием и дефекацией.
Когда обнаруживают серозоцеле, становится ясно, что такая патология возникла не случайно. Причины развития серозоцеле продолжают изучать, но основные из них:
- оперативные вмешательства на брюшной полости;
- хронические урогенитальные инфекции бактериальной вирусной, грибковой этиологии, в том числе туберкулез;
- эндометриоз (эндометриоидные кисты);
- очаговый перитонит;
- травмы, кровоизлияния в брюшную полость;
-
эндометрит, аднексит, оофорит и другие воспалительные процессы репродуктивных органов.
Так как серозоцеле чаще возникает у женщин в менопаузе, не исключается влияние гормонального фона и возрастных изменений.
У большинства пациенток серозоцеле обнаруживают случайно при обследовании, так как патология на ранних этапах практически не дает никакой симптоматики. С ростом образования у женщин появляются боли внизу живота или в пояснице. Они могут иррадиировать в позвоночник, в промежность. Обычно возникают в период месячных, после переохлаждения, тяжелой физической нагрузки. Боли также могут возникнуть во время полового акта, что доставляет женщине настолько сильный дискомфорт, что она отказывается от интимной близости. При крупных кистах у худощавых женщин может наблюдаться припухлость в нижней части живота.
Как проводится УЗИ органов малого таза и что оно выявляет специалист рассказывает в этом видео.
Если же беременность не наступает, это может быть вызвано давлением новообразования на маточные трубы, матку, с нарушением кровоснабжения репродуктивных органов. А это может привести к нарушению формирования яйцеклетки, продвижению плодного яйца в матку и имплантации.
Как лечить серозоцеле, решается в каждом случае индивидуально. Крупные новообразования пунктируют под контролем УЗИ. Извлеченную жидкость берут на анализ для определения микрофлоры и ее чувствительности к антибиотикам. Результаты помогут назначить соответствующее лечение. Также проводят цитологическое исследование содержимого с целью исключить злокачественное новообразование. В некоторых случаях может потребоваться лапароскопия.
Консервативная терапия заключается в применении противовоспалительных, антиспаечных, ферментативных средств. Хороший эффект при серозоцеле дает аппаратная физиотерапия (фонофорез, магнитотерапия, электростимуляция). При мелких новообразованиях, не доставляющих дискомфорта, пациентку наблюдает гинеколог с целью контролировать его рост и предупредить развитие осложнений.
Ультразвуковое исследование малого таза – основной метод обследования женщин с патологиями репродуктивной системы, поэтому именно его назначают гинекологи после обычного осмотра. Обычно применяют трансабдоминальный метод, но для уточнения диагноза, размеров новообразования более информативным бывает трансвагинальное УЗИ.
Жидкость плохо отражает ультразвуковые волны, поэтому на УЗИ серозоцеле выглядит как округлое аноэхогенное образование округлой формы, с четкими, ровными контурами. Структура однородна, не имеет включений, как видно на фото. Оно может иметь несколько камер, разделенных перегородками. Серозоцеле следует дифференцировать от кисты яичника, гидросальпинкса.
источник
Cерозоцеле в медицине означает скопление жидкости в естественной полости организма. В более узком смысле серозоцеле – это жидкостное новообразование, находящееся в малом тазу. Размеры этого образования колеблются от нескольких миллиметров до 20-30 сантиметров.
Другое название серозоцеле – инклюзионная киста. Она может иметь круглую, овальную или неправильную форму, бывают одно- и многокамерные серозоцеле. Стенки этого образования обычно выполнены тканью брюшины, спайками и соединительнотканными перегородками. Чаще всего встречается серозоцеле яичников.
Существует несколько факторов, являющихся причиной возникновения этого патологического образования:
- спаечная болезнь, развивающаяся вследствие оперативного вмешательства на полости малого таза – ампутация матки, киста яичников и прочие;
- эндометриоз;
- острые воспалительные заболевания матки, яичников и маточных труб;
- локальный перитонит в малом тазу;
- инфекционные заболевания женских половых органов.
Специфических симптомов серозоцеле нет, поэтому оно относится к сложно диагностируемым заболеваниям. Даже образование больших размеров может клинически ничем не беспокоить пациентку. В случае развития симптомов на первом месте по частоте проявлений находится хроническая тазовая боль. При этом болевой синдром может носить как постоянный характер, так и преходящий. Чаще всего беспокоят боли внизу живота, в пояснице, в спине. Боль усиливается при физическом перенапряжении, стрессах, при переохлаждении.
На фоне боли у женщин часто отмечается расстройство менструального цикла, общая утомляемость, снижается работоспособность. Характерно возникновение или усиление болевого синдрома при половом акте. При серозоцеле яичников огромных размеров (более 15-20 см) может определяться припухлость внизу живота.
Очень часто серозоцеле выявляется при плановом посещении гинеколога. Для уточнения диагноза и исключения других новообразований малого таза врач обязательно назначает инструментальные исследования:
- УЗИ органов малого таза;
- МРТ или КТ малого таза;
- пункционную биопсию опухолевидного образования.
Полученную при пункции жидкость отправляют на цитологический анализ. При серозоцеле жидкость не содержит клеток или их содержание совершенно незначительно. В ряде случаев производят лапароскопическое вмешательство, которое может носить не только диагностическое, но и лечебное значение.
Тактика лечения в первую очередь определяется размерами опухоли и наличием болевого синдрома. Небольшие образования, ничем не беспокоящие женщину, можно вообще не лечить. Рекомендуется только регулярный осмотр гинеколога и УЗИ малого таза каждые 4-6 месяцев.
При серозоцеле средних и больших размерах и при наличии болевого синдрома выполняют миниинвазивное оперативное вмешательство – пункцию серозоцеле. Для этого под УЗИ контролем прокалывают стенку образования тонкой иглой и откачивают жидкость. В результате этого уменьшается объем опухоли, снижается давление ее на окружающие ткани. что приводит к исчезновению или значительно уменьшению болевого синдрома.
В сложных случаях, когда пункция невозможна по техническим причинам, выполняют лапароскопическую операцию, в ходе которой врач через брюшную полость также откачивает жидкость и иссекает спайки, ставшие причиной заболевании.
Вылечить серозоцеле с помощью таблеток и препаратов практически невозможно. Противовоспалительные препараты используют для купирования болевого синдрома, а антибактериальные средства назначают при инфекционных заболеваниях малого таза, являющихся одной из причин этого заболевания. Также врачи могут назначить при серозоцеле физиотерапевтические методы воздействия – фонофорез с гиалуронидазой, магнитотерапию.
Эффективность народных средств при серозоцеле крайне низкая. Можно использовать подобное лечение лишь в сочетании с традиционными методами терапии. Из самых популярных способов следует отметить употребление отвара корня бадана внутрь, а также спринцевание отваром. Еще одно средство из этой категории – порошок моринды лимононосной, употребляемый внутрь в чистом виде или в виде настоя.
Небольшое образование в малом тазу не является противопоказанием к беременности. Однако при выраженном росте cерозоцеле сдавливает матку, яичники, маточные трубы и может стать причиной вторичного женского бесплодия. Поэтому девушкам, планирующим беременность, следует проконсультироваться у акушера-гинеколога и решить вопрос – нужно ли лечить cерозоцеле.
При уже возникшей беременности cерозоцеле небольших размеров никак не препятствует росту матки и развитию плода, и очень часто отмечается исчезновение образования на более поздних сроках. Но регулярное УЗИ малого таза позволяет контролировать состояние образования.
Серозоцеле большого размера может сдавливать беременную матку, поэтому в этом случае следует решить вопрос о хирургическом лечении патологии с помощью пункции.
Методы профилактики достаточно просты. Любой женщине следует как можно меньше подвергаться переохлаждению. Любые инфекционные и воспалительные заболевания гениталий, малого таза, яичников должны быть вылечены как можно быстрее.
Следует избегать заражения половыми инфекциями, так как они значительно повышают риск развития cерозоцеле. Для этого следует воздержаться от незащищенного секса или пользоваться средствами барьерной контрацепции.
У пациенток, перенесших операцию на малом тазу, частота развития серозоцеле зависит от объема операции, предрасположенности к развитию спаечной болезни, а также от аккуратности оперирующего хирурга.
источник
Серозоцеле — заболевание, при котором происходит скопление серозной жидкости в любом отделе брюшной или какой-либо другой полости. Однако под серозоцеле в настоящее время чаще всего подразумевают жидкостное образование доброкачественного характера именно в области малого таза.
Развитие данного заболевания может произойти в следующих случаях:
- перенесенное ранее оперативное лечение;
- эндометриоз (разрастание клеток внутреннего слоя матки за его пределами);
- острое воспаление придатков матки;
- пельвиоперитонит (воспаление у женщин брюшины малого таза).
Серозоцеле может иметь округлую или овальную форму, диаметр новообразования обычно составляет от 1-го до 25-ти сантиметров. Кроме этого отмечается, что образование может иметь несколько полостей, то есть быть однокамерным или многокамерным.
Консистенция и наполненность жидкостного образования может быть определена только в процессе диагностических или лечебных вмешательств. Полость серозоцеле заполнена желтоватой жидкостью с присутствием перламутра (объем до 500 мл), консистенция которой обычно тугоэластичная.
Диагностика данного новообразования малого таза достаточно сложна, поскольку симптомы серозоцеле малоспецифичны. Кроме того, жалобы при заболевании схожи с теми, которые отмечаются при опухоли/кисте яичников. В некоторых случаях при серозоцеле симптомы практически отсутствуют, это в свою очередь приводит к развитию синдрома тазовой боли хронического характера.
Основными симптомами данного заболевания являются боли в области спины, поясничного отдела, внизу живота. Помимо того что они ежедневны, некоторые факторы могут привести к их усилению – это физический труд, стрессы, переохлаждения. Еще одним симптомом серозоцеле являются болезненные менструации (дисменорея), при которых значительно снижается трудоспособность женщины.
Половые акты при заболевании также сопровождаются болями, особенно при глубоком введении полового органа мужчины во влагалище. В некоторых случаях высокая интенсивность болей при половом акте приводит к полному отказу женщины от интимных отношений.
Яркая выраженность симптомов серозоцеле приводит к истощению нервной системы, потере трудоспособности и снижению защитных функций организма, то есть к ослаблению иммунитета.
Для постановки точного диагноза проводятся инструментальные методы обследования.
Достаточно информативным методом при серозоцеле является проведение процедуры УЗИ. С ее помощью диагностируются неравномерные контуры кистозной структуры с отсутствием четкой капсулы. В некоторых случаях при повторном УЗИ отмечается значительное изменение формы новообразования, это в свою очередь и является симптомом серозоцеле.
В тех случаях, когда специалисты затрудняются в диагностировании данного заболевания, проводится лапароскопия. Данная процедура позволяет провести осмотр полости малого таза путем введения через проколы лапароскопического оборудования. Затруднением для проведения лапароскопии являются лишь спаечные процессы в брюшной полости.
Совмещение беременности и серозоцеле требует особого внимания, поскольку если новообразование имеет большие размеры, может произойти сдавливание органов малого таза и нарушение нормального кровоснабжения матки, труб и яичников. Это в свою очередь может привести к различным осложнениям во время беременности.
В некоторых случаях серозоцеле может привести к бесплодию, поэтому при наличии болевого синдрома, характерного для данного заболевания, требуется обязательное хирургическое лечение.
Если образование и беременность получили развитие одновременно, то при наличии выраженного болевого синдрома и диагностировании сдавливания беременной матки необходимо проведение процедуры пункционной биопсии.
В том случае если во время беременности серозоцеле было выявлено впервые, специалисты также рекомендуют провести пункционную биопсию. Это позволит исключить возможное развитие инфекционного процесса в малом тазу.
Серозоцеле небольших размеров не являются противопоказанием к беременности или имплантации эмбрионов.

При оперативном вмешательстве хирург вводит в полость новообразования иглу и с ее помощью удаляет содержащуюся там жидкость. Данная процедура носит название пункционная биопсия и проводится под контролем ультразвука. Благодаря удалению жидкости происходит мгновенное уменьшение сдавливания окружающих тканей, что приводит к полному исчезновению болевого синдрома. Процедуру пункционной биопсии рекомендуется проводить повторно, если в дальнейшем вновь произошло скопление жидкости в полости.
Кроме того, лечение серозоцеле включает в себя иммуноферментный анализ и бактериологические посевы жидкости, извлеченной при пункционной биопсии. Это позволяет определить бактериальную флору (чувствительность к антибиотикам), наличие вирусного/грибкового поражения, хронической урогенитальной инфекции и выявить антитела к микоплазме туберкулеза.
В том случае если был выявлен возбудитель данного заболевания, женщине назначается специфическое лечение, в остальных случаях необходима противовоспалительная терапия.
Консервативное лечение серозоцеле включает в себя:
- противовоспалительные препараты в виде таблеток, свечей или инъекций;
- противоспаечные препараты (гиалуронидаза – ферментное средство);
- физиотерапия (магнитотерапия, фонофорез, электростимуляция).
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
источник
Под серозоцеле в гинекологии понимается полостное новообразование, внутренняя часть которого заполнена белковой жидкостью. Опухоль этого типа локализуется в области малого таза. Патологическое образование тяжело поддается выявлению и диагностируется обычно в запущенных случаях.
Серозоцеле (инклюзионная киста) — это полостное новообразование доброкачественного характера, появляющееся вследствие скопления в определенной зоне белковой жидкости, которую выделяют серозные оболочки. Размеры опухоли варьируются от нескольких миллиметров до 20 сантиметров в диаметре.
Инклюзионная киста, как и другие подобные образования, формируется из-за неконтролируемого деления мезотелиальных клеток. Серозоцеле различной формы, в том числе округлой или овально.
Встречаются как одно-, так и многокамерные опухоли. В качестве стенок и внутренних перегородок выступают спайки, возникающие после хирургического вмешательства на органах малого таза или воспалительных патологий.
Максимальный объем жидкости, заполняемой серозоцеле, достигает 1 литра. Экссудат имеет невоспалительный характер.
Инклюзионные кисты возникают в любых полостях, в которых протекает спаечный процесс. Но в основном серозоцеле выявляются в области яичников и матки.
Серозоцеле появляется, когда в области малого таза формируется полость (карман), стенки которого образуют спайки. Последние возникают на фоне воспалительных патологий. Спаечный процесс развивается при эндометрите, сальпингите, параметрите, оофорите и ряде других болезней.
Эти патологии органов малого таза чаще развиваются из-за абортов, половых инфекций, использования внутриматочной спирали. Течение воспалительного процесса способствует скоплению налета фибрина, вызывающего склеивание соседних тканей и формирование спаек.
Нередко выявляют серозоцеле малого таза после операции. Инклюзионные кисты образуются после неудачно проведенных хирургических вмешательств на репродуктивных органах либо толстом и тонком кишечниках.
Запустить спаечный процесс в малом тазу способны травмы и внутренние кровотечения. Последнее отмечается при внематочной беременности и апоплексии яичников.
Еще одной причиной развития серозоцеле считается эндометриоз. Причем чаще новообразование формируется на фоне эндометриоидных кист яичников, из-за которых нарушается всасывание жидкости, выделяемой указанными органами при овуляции.
Механизм развития серозоцеле до конца не выяснен. Считается, что в основе патогенеза инклюзионной кисты лежит нарушение всасывания жидкости.
Последняя постепенно накапливается в кармане, образованного спайками. Данный механизм объясняет высокую распространенность серозоцеле у людей, у которых выявлены опухоли в малом тазу.
В 10% случаев рост серозоцеле не сопровождается выраженными симптомами. На наличие кистозного образования указывают тянущие боли в нижней части или сбоку живота.
Интенсивность проявления этого симптома усиливается при половых контактах, переохлаждении, физических и эмоциональных перегрузках. Боль приобретает острый характер в дни менструального цикла, из-за чего снижается трудоспособность пациентки.
Интенсивность симптоматики определяется размерами опухоли и скоростью развития серозоцеле. Также на характер клинической картины влияют сопутствующие заболевания, спровоцировавшие образование инклюзионной кисты.
Течение опухолевого процесса этого типа не сопровождается повышением температуры тела. Но в случае инфицирования новообразования ткани последнего нагнаиваются, что может стать причиной развития лихорадки.
Серозоцеле не несет серьезной опасности организма. Инклюзионная киста не мешает развитию беременности. В ряде случаев опухоль саморассасывается без стороннего вмешательства.
Однако, если новообразование продолжает расти, возникает компрессия органов малого таза. Давление, которое испытывает матка, провоцирует выкидыш на разных сроках развития беременности.
Кроме того, крупные кисты нарушают функции органов репродуктивной системы. Из-за этого развивается вторичное бесплодие у пациентки.
При подозрении на опухоль в малом тазу применяется рентгенография, с помощью которой выявляются полостные образования с перегородками и жидкостью внутри. Более полную клиническую картину можно получить посредством трансвагинального УЗИ. Метод помогает определить тип и особенности опухоли.
Дополнительно применяется компьютерная томография, позволяющая выявить наличие жидкости внутри полости и перегородок (спаек). С целью дифференцирования кист малого таза применяется МРТ.
Этот метод помогает исключить:
- гидросальпикс (скопление жидкости в маточных трубах);
- аппендикулярный мукоцеле;
- пиосальпинкс (скопление гнойного экссудата в маточной трубе);
- параовариальную кисту.
Если результаты обследований не дают точных результатов, проводится забор материала из проблемной зоны под контролем УЗИ. Эта процедура помогает дифференцировать серозоцеле и злокачественное новообразование яичника с мезотелиомой брюшины.
Лечение серозоцеле подбирается, исходя из тяжести случая. При бессимптомном течении опухолевого процесса назначается динамическое наблюдение за пациентом, в рамках которого с определенным интервалом проводится обследование инклюзионной кисты. В других случаях применяется медикаментозное или хирургическое лечение.
Лечение серозоцеле проводится в основном с помощью препарата «Лонгидаза». Это лекарство применяется при спаечных процессах в организме.
Эффективность «Лонгидазы» при инклюзионной кисте объясняется тем, что препарат подавляет воспалительные процессы и воздействует на соединительную ткань, из которой состоят стенки и перегородки опухоли.
При серозоцеле положительный эффект достигается за счет физиотерапевтических мероприятий. Уменьшить размеры опухоли помогает гинекологический массаж. Дополнительно назначаются электрофорез с препаратами, воздействие которых приводит к рассасыванию новообразования.
Также в рамках такого лечения применяются лекарства, подавляющими сопутствующие патологии. Основу медикаментозной терапии в данном случае составляют гормональные препараты. Для угнетения овуляции применяются оральные контрацептивы.
Аналоги гонадотропин-рилизинг гормонов подавляют функции яичников, благодаря чему снижается объем или прекращается выработка жидкости в период, когда выходит яйцеклетка. Препараты данной группы принимаются в течение короткого промежутка в связи с тем, что провоцируют наступление временной менопаузы.
При интенсивных болевых ощущениях в нижней части живота показаны анестетики. С аналогичной целью пациенту назначается прием нестероидных противовоспалительных препаратов.
Малоинвазивное вмешательство применяется при небольших серозоцеле. Процедура предполагает введение через органы репродуктивной системы (задний свод влагалища) тонкой иглы, через которую отсасывается жидкость из патологической полости. Затем в кисту вводится склерозирующий состав (йодосодержащие вещества или этанол), под действием которого стенки новообразования спаиваются между собой.
Малоинвазивное вмешательство наиболее эффективно, когда опухоль развивается после операции либо формируется на шейке матки. Йодосодержащие вещества дают положительный результат в 90% случаев. Этанол считается менее эффективным средством.
Несмотря на то что малоинвазивное вмешательство редко дает осложнения, врачебные ошибки могут привести к инфицированию органов репродуктивной системы и внутреннему кровотечению. Кроме того, из-за несоблюдения техники введения иглы склерозирующий состав проникает в брюшную полость, что вызывает различные поражения.
Хирургическое вмешательство проводится двумя способами:
- Лапароскопия. Доступ к проблемной зоне формируется посредством нескольких проколов в брюшной полости, через которые вводятся камера и аппарат для иссечения опухоли.
- Лапаротомия. Метод предусматривает формирование открытого доступа через иссечение брюшной стенки.
Спайки иссекаются посредством электроножа, лазера, скальпеля или струей воды (аквадиссекция). При необходимости хирург после окончания манипуляции накладывает на проблемную зону (матку и придатки) полимерную пленку, которая предотвращает повторное появление спаек.
Лапароскопия считается более предпочтительным методом лечения. После этой операции боль носит менее выраженный характер. Восстановление занимает около двух недель. Также после лапароскопии остаются малозаметные шрамы в местах прокола.
Недостаток этого метода заключается в том, что процедура проводится с использованием высокотехнологического оборудования. Кроме того, лапароскопия не применяется при запущенном или осложненном спаечном процессе.
источник

 эндометрит, аднексит, оофорит и другие воспалительные процессы репродуктивных органов.
эндометрит, аднексит, оофорит и другие воспалительные процессы репродуктивных органов.


