Экзофтальм (пучеглазие) – это состояние, при котором у человека одно или сразу оба глазных яблока смещаются вперед, при этом может наблюдаться отклонение глазных яблок в сторону.
Причины экзофтальма могут быть связаны с развитием некоторых заболеваний. Экзофтальм часто развивается вследствие эндокринной офтальмопатии. При этом заболевании, как правило, наблюдается двухсторонний экзофтальм. Причины одностороннего экзофтальма часто связаны с разными заболеваниями глаз. Реже односторонний экзофтальм наблюдается при гипертиреозе и при других общих заболеваниях.
Проявления пучеглазия может быть связано с воспалительными болезнями слезных желез, жировых тканей глазницы, с васкулитами глазничных сосудов. Также данный симптом может наблюдаться при опухолях глазницы, варикозе вен глазницы, после травм, следствием которых является кровоизлияние за глазное яблоко.
Также экзофтальм может являться одним из симптомов при врожденной глаукоме, односторонней близорукости, гипоталамическом синдроме, гидроцефалии. Выпучивание глазного яблока может являться ранним признаком развития опухолей орбиты, которые могут иметь как доброкачественный, так и злокачественный характер.
Болезнь пучеглазие — так иногда называют Базедову болезнь, при которой у человека отмечается сильное выпучивание глаз, заметное даже на фото. Пучеглазие у человека, больного Базедовой болезнью, развивается не в связи с увеличением глазного яблока. Базедова болезнь проявляется у человека вследствие развития аутоиммунных процессов, которые проявляются у людей с наследственной расположенностью, при влиянии определенных внешних и внутренних факторов. Пучеглазие у людей может проявляться при гормональных сбоях, заболеваниях эндокринной системы, вирусных болезнях, вследствие воздействия радиации и др. Чаще всего Базедова болезнь развивается у женщин, пучеглазие у детей наблюдается редко.

Так называемый отечный эндокринный экзофтальм наблюдается у людей, болеющих Базедовой болезнью. При развитии этого заболевания у человека отмечается увеличение щитовидной железы, слабость мышц, вялость и симптомы гипертиреоза. В организме больного Базедовой болезнью происходит продукция аномального белка, под воздействием которого щитовидная железа функционирует чрезмерно интенсивно.
В медицине определяется мнимый и истинный экзофтальм. Проявления мнимого экзофтальма наблюдаются у людей, которые имеют врожденную ассиметрию глаз глазниц, некоторые аномалии черепа, расширенную глазную щель, увеличенные размеры глазного яблока. В свою очередь, истинный экзофтальм подразделяется на воспалительный, невоспалительный и опухолевый.
Выпучивание глазного яблока у человека с экзофтальмом может быть и практически незаметным, и сильно выраженным. При выраженном выпучивании может отмечаться гипертермия и отеки век, отеки конъюнктивы. В зависимости от выраженности экзофтальма глазное яблоко может либо оставаться подвижным, либо в определенной степени терять подвижность. Если глазное яблоко не движется или его подвижность сильно ограничена, врач может подозревать наличие сильного воспаления в глазнице или интенсивное развитие опухоли. Нарушения зрения могут отмечаться в зависимости от того, насколько сильно выражен патологический процесс.
При некоторых формах экзофтальма у больного повышается внутриглазное давление. Это возможно при отечной форме, которая возникает спонтанно или после удаления у человека щитовидной железы. В этом случае больной может жаловаться на периодические орбитальные боли, понижение остроты зрения.
Пульсирующий экзофтальм проявляется выпячиванием глазного яблока и его пульсацией. Развитие ложного пульсирующего экзофтальма происходит у больных с опухолями мозга, аневризмой сосудов глазницы и внутренней сонной артерии. Истинный пульсирующий экзофтальм — результат травм и разрыва стенки общей сонной артерии. Как следствие, отмечается проникновение артериальной крови в верхнюю глазничную вену, происходит расширение ее стенок и выпячивание глазниц. При пульсирующем экзофтальме больной может страдать от головных болей, периодически проявляющегося шума в ушах.
Возникновение перемежающегося экзофтальма связано с рядом заболеваний глаз. Он проявляется, когда человек наклоняет голову.
Следствием смещения глазных яблок становится поражение глазодвигательных мышц, что в итоге ведет к косоглазию. При смещении глазных яблок и ограниченности подвижности у человека часто наблюдается выраженная диплопия. Также при выраженном смещении глазных яблок плотный контакт между верхним и нижним веком невозможен. В итоге роговица глаза не увлажняется в достаточном количестве, и у пациента может развиваться кератопатия, то есть дистрофические процессы в роговице, ведущие к серьезным воспалительным процессам. Наиболее серьезным осложнением экзофтальма является сдавление зрительного нерва, происходящее из-за повышенного внутриглазного давления. Как следствие, нарушается ток крови и проводимость сигналов по нервным волокнам. Нерв может полностью погибнуть, и у человека развивается полная слепота.

Чтобы подтвердить диагноз, иногда также специалист назначает пациенту проведение лабораторных исследований с целью установления уровня гормонов щитовидной железы.
Лечение экзофтальма зависит от того, насколько выражены изменения, а также от причины развития этого симптома. Как лечить экзофтальм, врач определяет после установления точного диагноза. Если у больного диагностируется эндокринная офтальмопатия, то лечение пучеглазия проводится путем коррекции функций щитовидки. В таком случае назначается курс лечения глюкокортикостероидными препаратами. Следует понимать, что в данном случае не стоит практиковать лечение народными средствами, чтобы не усугубить состояние здоровья.
Если у человека отмечается воспалительный процесс, необходимо проведение противовоспалительного лечения, а также приема препаратов, снижающих токсическое влияние воспалительных процессов на организм. Иногда врач может принимать решение о лечении с помощью хирургического вмешательства. Так, при выраженном экзофтальме проводится устранение сдавливания зрительного нерва. При повреждении роговицы возможно проведения частичного или полного сшивания век.
При наличии онкологической патологии больному проводится операция и последующая лучевая терапия или химиотерапия.
При установлении диагноза «ложный экзофтальм» и наличии небольшого физического выпучивания глаз лечение не проводится, однако за больным ведется регулярное наблюдение.
При Базедовой болезни лечение назначает врач-эндокринолог. В первую очередь больной должен принять курс препаратов, которые способствуют подавлению активности щитовидной железы. Изначально врач назначает большие дозы, позже они постепенно снижаются. Важен постоянный контроль уровня гормонов щитовидной железы. В комплексное лечение входит прием глюкокортикоидов, иммунокорректоров.
При отсутствии эффективности после лечения медикаментами может проводиться хирургическое вмешательство. Во время такой операции удаляется часть щитовидной железы. Также лечение Базедовой болезни может проводиться методом применения радиоактивного йода. Однако такой метод практикуется для лечения людей пожилого возраста.
источник
Среди множества аутоиммунных заболеваний эндокринная офтальмопатия считается одним из наиболее изученных и давно известных. Тем не менее её проявления до сих пор мешают полноценной жизни множества людей, а за внешними, косметическими нарушениями скрываются куда более тяжёлые проблемы. В чём же заключается опасность этого состояния?
Эндокринной офтальмопатией называется аутоиммунное состояние, берущее начало в тканях щитовидной железы и поражающее зрительную систему. В большинстве случаев оно сопровождается выпячиванием глазного яблока (экзофтальмом) и параличом местных мышц (офтальмоплегией).
Эндокринная офтальмопатия носит название аутоиммунной, тиреоидной, а также офтальмопатии Грейвса — по имени ирландского хирурга Роберта Джеймса Грейвса, впервые описавшего её в 1835 году.
Эндокринная офтальмопатия является распространённым состоянием — она диагностирована примерно у 2% мирового населения. Женщины, более склонные к заболеваниям щитовидной железы, страдают от неё в 6–8 раз чаще, чем мужчины. Первые проявления могут возникнуть в любом возрасте, но пиковые показатели заболеваемости приходятся на второе, пятое и седьмое десятилетия жизни. Тяжесть симптомов значительно возрастает с годами.
Механизм возникновения эндокринной офтальмопатии представляет собою ступенчатый процесс, первым этапом которого являются сбои в работе щитовидной железы. Чаще всего речь идёт о заболеваниях:
Помимо этого, реакция организма может быть инициирована внешними факторами:
- инфекционными агентами:
- вирусом гриппа;
- гонококками;
- стрептококками;
- ретровирусами;
- облучением:
- гамма-радиацией;
- ультрафиолетом;
- отравлением:
- алкоголем;
- компонентами табачного дыма;
- солями тяжёлых металлов;
- угарным газом;
- регулярными стрессами;
- нарушением целостности тканей щитовидной железы:
- травматическим;
- хирургическим — в результате неполного удаления органа.
Белки из тканей железы, беспрепятственно попадая в кровь, воспринимаются организмом как чужеродные и вызывают иммунный ответ. Их наличие на клеточных оболочках является критерием отбора. Как следствие, уничтожению подвергаются не только ткани щитовидной железы, но и все, подобные им по поверхностным свойствам. К числу последних принадлежит ретробульбарная клетчатка — жировые клетки, расположенные в глазнице.
Поражение ретробульбарных тканей приводит к их отёчности, а со временем — к рубцеванию. Нарушается работа прилегающих мышц, необратимо возрастает давление в глазнице. Следствием этих изменений являются типичные симптомы заболевания.
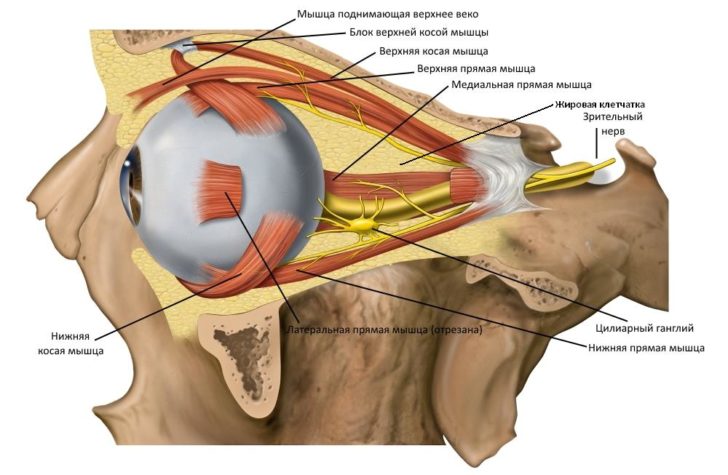
Аутоиммунный процесс может предшествовать явному поражению щитовидной железы, возникать непосредственно после него, либо же быть отсроченным на длительное время — до 10–15 лет. Первые симптомы офтальмопатии Грейвса малозаметны и обычно воспринимаются как признаки усталости глаз. К их числу относятся:
- нарушение деятельности слёзных желёз:
- слезотечение;
- сухость;
- отёчность вокруг глаз;
- резь;
- светобоязнь.
Со временем начинает развиваться экзофтальм, выраженность которого возрастает по мере прогрессирования болезни.
| Внешние проявления | Стадия | ||
| 1 | 2 | 3 | |
| Выпуклость глазного яблока (экзофтальм) | До 15,9 мм | Около 17,9 мм | 20,9 мм и более |
| Отёчность век (симптом Гифферда-Энорса) | Умеренная | Сильная | Очень сильная |
| Затруднённое мигание (симптом Штельвага) | Мигание сопровождается лёгким дискомфортом | Мигание сильно затруднено | Невозможность полного смыкания век |
| Веки широко разведены, подтянуты вверх (симптом Далримпля) | Признаки не выражены | Слабые или умеренные проявления | Сильные проявления |
| При взгляде вниз склера чётко проявляется над радужкой, верхнее веко поднято (симптом Кохера) | |||
| Дрожь век (симптом Роденбаха) | |||
| Веки загибаются при смыкании (синдром Похина) | |||
| Веки приобретают коричневый оттенок (симптом Джеллинека) | Изменения не заметны | Отчётливая пигментация | Сильная пигментация |
| Движения глаз не координированы (симптом Мёбиуса-Грефе-Минса) | Не выражен | Периодические проявления, выраженные в лёгком двоении | Стойкие проявления, постоянное двоение изображения |
| Состояние конъюнктивы | Не затронута | Отёчная | Воспалена |
| Состояние роговицы | Не затронута | Наблюдается иссушение из-за невозможности закрытия век | Изъязвлена |
| Состояние зрительного нерва | Не затронут | Сдавливается, иногда атрофируется | |
В зависимости от изначальных причин заболевания, набор и интенсивность симптомов могут различаться, а течение офтальмопатии происходит соответственно одной из трёх форм:
- тиреотоксический экзофтальм:
- часто возникает при терапии заболеваний щитовидной железы;
- сопровождается системными проявлениями:
- бессонницей;
- дрожанием (тремором) рук;
- раздражительностью;
- учащённым сердцебиением;
- чувством жара;
- провоцирует нарушения в движениях век:
- дрожание при смыкании;
- снижение частоты моргания;
- расширение глазных щелей;
- мало затрагивает структуру и функционирование глаза;
- отёчный экзофтальм:
- сопровождается сильными тканевыми изменениями:
- отёчностью;
- параличом мышц;
- расширением сосудов, питающих наружные глазные мышцы;
- венозным застоем;
- смещением глазных яблок (до 3 см);
- атрофией;
- меняет двигательную активность верхних век:
- усиливается ретракция (поднятие);
- после сна наблюдается частичное опущение;
- при закрытии возникает тремор.
- сопровождается сильными тканевыми изменениями:
- эндокринная миопатия:
- затрагивает оба глаза;
- преимущественно поражает мышечную ткань, вызывая:
- утолщение волокон;
- уплотнение;
- слабость;
- коллагеновую дегенерацию;
- развивается постепенно.
Внешний осмотр пациента, страдающего эндокринной офтальмопатией, позволяет не только поставить предварительный диагноз по типичным проявлениям, но и оценить активность заболевания. Офтальмолог определяет наличие следующих симптомов:
- Боль при смещении глаз вверх или вниз.
- Беспричинная боль за глазным яблоком.
- Отёчность век.
- Краснота век.
- Отёчность полулунной складки и слёзного мясца.
- Краснота конъюнктивы.
- Отёчность конъюнктивы (хемоз).
- Усиление экзофтальма — свыше 2 мм за 2 месяца.
- Снижение подвижности глаза — свыше 8% за 2 месяца.
- Ослабление зрения — более чем на 0,1 остроты за 2 месяца.
Перечисленные критерии составляют шкалу клинической активности, или CAS. Признаки с 1 до 7 считаются основными, а с 8 по 10 — дополнительными. Первые выявляются при постановке диагноза, для определения вторых требуется повторное обследование. Каждый подтверждённый симптом добавляет один балл к суммарной оценке. Если она составляет менее двух баллов — эндокринная офтальмопатия является неактивной. CAS свыше трёх указывает на активное развитие болезни.
Внешний офтальмологический осмотр обычно дополняется инструментальными исследованиями, необходимыми для точной оценки произошедших в тканях изменений:
- биомикроскопией — для изучения состояния глазных тканей;
- визометрией — для определения остроты зрения;
- измерением:
- конвергенции (сведения зрительных осей);
- угла косоглазия;
- офтальмоскопией — осмотром глазного дна;
- периметрией — оценкой зрительных полей;
- экзофтальмометрией — определением смещения глазных яблок;
- тонометрией — измерением внутриглазного давления;
- томографией:
- компьютерной (КТ);
- магнитно-резонансной (МРТ);
- ультразвуковой диагностикой (УЗИ).
Методы неинвазивной визуализации (УЗИ, МРТ, КТ) позволяют определить утолщение глазных мышц, отёчность слёзных желёз, проявления фиброза, а также прочие признаки, свидетельствующие о прогрессировании патологии.
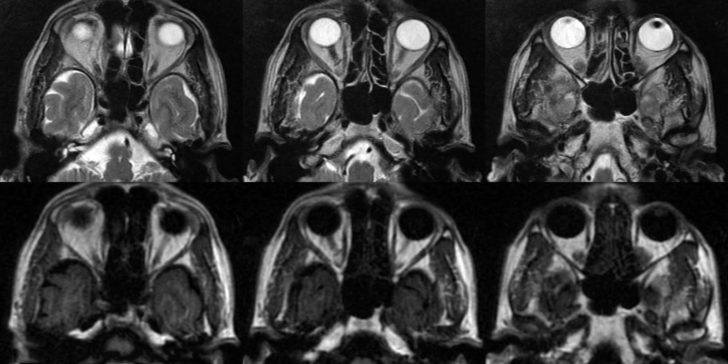
Кроме офтальмологических исследований, большое значение имеют лабораторные тесты. Они точно указывают на причину заболевания, оценивают степень поражения щитовидной железы, интенсивность аутоиммунного процесса, скрытые осложнения. К таким исследованиям относятся:
- анализ крови:
- на гормоны:
- трийодтиронин (Т3);
- тироксин (Т4);
- тиреотропный гормон (ТТГ);
- на антитела к собственным белкам тела:
- ацетилхолинэстеразе;
- тиреоглобулину;
- тиреопероксидазе;
- второму коллоидному антигену;
- белку глазных мышц АМАb;
- на количество Т-лимфоцитов:
- клеток CD3+;
- клеток CD8+;
- на гормоны:
- биопсия:
- глазных мышц;
- тканей щитовидной железы.
Выполнение диагностических тестов даёт возможность точно дифференцировать случаи эндокринной офтальмопатии с похожими заболеваниями и определить действенную стратегию лечения.
| Заболевание | Отличия от офтальмопатии Грейвса | Методы диагностики |
| Близорукость (сильная степень) |
| Внешний осмотр, анализ крови, МРТ, КТ, УЗИ |
| Миастения |
| |
| Невропатия зрительного нерва |
| |
| Опухоли орбиты | В тканях глаза присутствуют изменённые клетки | Биопсия, анализ крови |
| Флегмона глазницы |
| Внешний осмотр, анализ крови, КТ, МРТ, биопсия, микроскопия |
Учитывая аутоиммунное происхождение эндокринной офтальмопатии и тяжесть тканевых изменений, все терапевтические мероприятия непременно должны производиться под контролем специалистов — офтальмолога и эндокринолога. Самолечение без точной диагностики не только бесполезно, но и способно нанести тяжелейший вред здоровью пациента.
Главным методом подавления аутоиммунных процессов при офтальмопатии Грейвса является терапия глюкокортикоидами (Дексаметазон, Дипроспан, Кенакорт, Метипред, Преднизолон), применяемыми в виде таблеток или растворов для инъекций. Введение препаратов может производиться как внутривенно, так и ретробульбарно.
Малые дозы глюкокортикоидов при эндокринной офтальмопатии не обладают должным терапевтическим воздействием, поэтому их суточное количество должно составлять 40–80 мг в пересчёте на преднизолон, с последующим постепенным снижением. Особой эффективностью отличается пульс-терапия метилпреднизолоном, предусматривающая введение больших доз препарата (0,5–1 г) за краткий промежуток времени (до 5 дней). Подобный способ введения, кроме сильного целевого воздействия, сопровождается меньшим количеством побочных эффектов.
Тем не менее терапии глюкокортикоидами следует избегать при наличии следующих заболеваний:
- артериальная гипертензия;
- злокачественные опухоли;
- панкреатит;
- психические заболевания;
- тромбофлебиты;
- язвенная болезнь.
Нарушенные функции щитовидной железы требуют коррекции:
- тиреоидными гормонами (Левотироксин, Эутирокс) – при гипотиреозе;
- тиреостатиками (Мерказолил, Тиамазол) – при гипертиреозе.
Снижению отёчности способствует приём мочегонных препаратов (Верошпирон, Диакарб, Фуросемид). Для восстановления мышечной активности применяется Прозерин и его аналоги (Калимин, Физостигмин). Также с этой целью используются стимуляторы метаболизма (Актовегин), витамины А и Е.
Подавить местные аутоиммунные реакции способно направленное облучение глазных орбит слабыми дозами радиации. Главным недостатком этого метода является высокий риск развития осложнений, составляющий около 12%. Безопасными способами очистки организма от аутоиммунных клеток и белков считаются:
- гемосорбция — удаление частиц из крови с помощью сорбента;
- иммуносорбция — очищение с помощью специфичных антител;
- криаферез — осаждение частиц при низких температурах;
- плазмаферез — удаление части плазмы с содержащимися в ней белками.
Оперативное вмешательство рекомендовано в крайне тяжёлых случаях:
- диплопии (раздвоенного зрения);
- значительного отёка век и слёзных желёз;
- изъязвления тканей;
- необратимой ретракции век;
- разрастания ретробульбарной клетчатки;
- сдавливания зрительного нерва;
- сильного экзофтальма (2–3 см).
Хирургическое лечение должно быть начато лишь в том случае, если медикаментозное показало свою неэффективность. Активное воспаление является серьёзным противопоказанием для операции, поэтому, если есть выбор, вмешательство лучше отсрочить до момента затихания. Выбор способа лечения полностью зависит от симптоматики.
Около 5% случаев отальмопатии Грейвса требуют хирургического вмешательства.
| Тип манипуляций | Показания для выполнения | Виды операций |
| Снятие давления в глазной орбите (декомпрессия) |
|
|
| Манипуляции с глазными мышцами |
|
|
| Манипуляции с веками (блефаропластика) |
|
|
| Операции на щитовидной железе | Гормональные нарушения, которые невозможно скорректировать медикаментозно | Тиреоидэктомия (удаление железы). |
Операции на веках производятся под местным обезболиванием, с применением 2%-го раствора новокаина или лидокаина. Прочие виды вмешательства предусматривают использование общей анестезии. Исправление мышечных дефектов может потребовать серии из нескольких операций, с обязательным офтальмологическим обследованием после каждой.
Аутоиммунное происхождение офтальмопатии Грейвса делает её нечувствительной к использованию средств народной медицины. Такая терапия может быть применена лишь для избавления от симптомов, и только на начальных стадиях болезни. Тем не менее даже симптоматическое лечение должно применяться после консультации с лечащим врачом. Растительные компоненты при их неверном использовании могут усилить иммунную реакцию, чем осложнят течение офтальмопатии.
Сильным мочегонным эффектом, способствующим уменьшению отёчности, обладает зелень петрушки. Простейший настой из неё можно получить, залив 100 г свежих листьев половиной литра кипятка. После пятнадцатиминутного настаивания и процеживания средство можно использовать как для компрессов, так и для приёма внутрь — по 1 стакану 2–3 раза в сутки, через час после еды.
Травяной сбор с петрушкой отличается большей эффективностью. Для его получения необходимо:
- Смешать по 20 г сушёных листьев кассии узколистой, петрушки, одуванчика, крапивы, по 10 г — мяты перечной и укропа.
- 1 ч. л. смеси залить стаканом кипятка.
- Настаивать 15–20 минут. Процедить.
- Употреблять по 1 стакану свежего настоя 3 раза в день после еды, на протяжении месяца.
Настой из измельчённых ягод черноплодной рябины (2 ч. л.), настоянных в стакане кипятка на протяжении получаса, также способствует оттоку жидкости из тканей. Принимать это средство следует дважды в день по 3 ст. л., за час до еды. Сильным мочегонным и противоотёчным эффектом обладает также смесь, приготавливаемая следующим образом:
- Тщательно измельчить 1 кг репчатого лука.
- Добавить в полученную кашицу перегородки 10 грецких орехов, 150 г мёда, 150 мл водки.
- Тщательно смешать. Настаивать 10 дней в тёмном месте.
- Принимать по 1 ст. л. трижды в день, за час до еды.
Средства, содержащие черноплодную рябину и грецкие орехи, способны влиять на деятельность щитовидной железы. Допустимость их применения при терапии офтальмопатии Грейвса в обязательном порядке должна обсуждаться с лечащим врачом, и лишь после точного определения причин заболевания.
Чрезмерное напряжение глазных мышц помогает снять настой шалфея. 100 г сухой травы нужно залить 200 мл кипятка и настаивать на протяжении 8 часов в тёплом затемнённом месте. Средство следует принимать по 1 ч. л. 2–3 раза в день, через час после еды. После каждого употребления нужно выпить небольшое количество молока.
При ранней диагностике офтальмопатии Грейвса и верно назначенной терапии прогноз лечения вполне благоприятен. Дальнейший прогресс заболевания сопряжён с изменениями в тканях орбиты, чем снижает вероятность благоприятного исхода. В среднем, у 60% больных после курса лечения наблюдается стабилизация состояния, у 30% — заметное улучшение.
Неточная диагностика или несвоевременная терапия могут спровоцировать усиление патологического процесса, в итоге ведущее к осложнениям:
- рецидивам офтальмопатии;
- стойкой диплопии;
- синуситам;
- потере чувствительности в области вокруг глаз;
- косоглазию;
- глазным кровотечениям и кровоизлияниям;
- слепоте.
Лучшей мерой профилактики офтальмопатии Грейвса являются регулярные обследования у офтальмолога и эндокринолога. Их предписания помогут предотвратить патологии щитовидной железы, а в случае развития оных — выявить заболевание на ранней стадии.
- отказаться от курения;
- не допускать пересыхания роговицы, пользуясь каплями Искусственная слеза;
- защищать глаза от действия прямых солнечных лучей.
У меня есть надежда, потому что есть живой пример хорошего исхода. Короче, у моей мамы в 18 лет обнаружили запущенный тиреотоксикоз. Глаза уже из орбит практически вылезали, припухлости тоже были, но не сильные. Сначала ей назначили Мерказолил. Она его то пила, то нет (в то время этот препарат не всегда был в аптеках). Короче, в итоге дело дошло до того, что решили срочно оперировать. Удалили железу, правда, не полностью. Пожизненно пьёт L-Тироксин. А глаза как-то сами по себе встали на место, и проблемы с глазами её больше никогда не беспокоили.
http://www.woman.ru/health/medley7/thread/4193425/
Девочки, кто столкнулся недавно с этой проблемой, не переживайте сильно — нельзя! Делайте пульс-терапию быстрее в хорошем месте (где грамотные врачи). А веки — ну, конечно, веки опухшие — это воспаление глаз. Я с такими глазами ходила (пока врачи посылали от одного к другому), что страшно было смотреть — личико как у алкоголиков — сплошной отёк. Везде в чёрных очках! Сейчас тоже (пока антитела не в норме), то лучше, то хуже — нет стабильности. Но с тем, что было — не сравнить. Всем спокойствия и стойкости!
http://www.woman.ru/health/medley7/thread/4193425/6/
У меня проходит потихоньку офтальмопатия, один глаз больше другого был. Проходить начало в состоянии стойкого эутиреоза (месяца через 2 после того, как гормоны в норму пришли), и проходит ну крайне медленно, за 3 месяца только глаз более или менее нормальный стал. А вот отеки ещё медленнее проходят, зато после того, как я бросила пить Пропицил, за неделю спали отеки под бровями, но под глазами мешки ещё есть. Но я верю, что всё пройдёт и больше никогда не вернётся!
http://www.woman.ru/health/medley7/thread/4193425/52/
Эндокринная офтальмопатия — это болезненное состояние, не только сильно ухудшающее качество нашей жизни, но и способное нанести тяжелейший вред зрению. Лишь внимательное отношение к собственному здоровью, отказ от вредных привычек и забота о работоспособности щитовидной железы помогут избежать этой напасти, а регулярные осмотры у врачей-специалистов — выявить её развитие как можно скорее.
источник
Эндокринная офтальмопатия — довольно редкое заболевание, которое преимущественно настигает женщин в возрасте от 40 до 65-ти лет. Не заметить симптомы довольно сложно, поскольку у пациента сильно увеличиваются в размерах глаза, что оборачивается редким морганием, отеком и тремором век. Лечить подобную проблему должен исключительно офтальмолог после тщательного изучения симптомов. Когда же стоит бить тревогу, и на что необходимо обратить внимание при лечении в первую очередь?
Практически всегда подобный диагноз ставится при протекании аутоиммунных процессов в организме.
Существует предрассудок, что эндокринная офтальмопатия напрямую связана с неправильным функционированием щитовидной железы. Однако на самом деле это аутоиммунный процесс затрагивает работу щитовидки, негативно влияя на нее.
Чем опасен хемоз конъюнктивы подробно описано в статье.
Какие же причины и заболевания могут стать стимулом к появлению эндокринной офтальмопатии:
- Гипертиреоз, развивающийся на фоне послеоперационного восстановления.
- Сахарный диабет.
- Рак щитовидки.
- Тиреодит Хашемито аутоиммунного характера.
- Тиреотоксикоз.
Точно определить причину развития болезни можно только врач после опроса пациента и проведения комплекса диагностических мероприятий. Самому пациенту необходимо максимально подробно описать свои ощущения и период их возникновения.
Серьёзный недуг, поражающий задний отдел сосудистой оболочки зрительного органа, – хориоретинит глаза.
Причины центральной серозной хориоретинопатии описаны здесь.
Многие врачи отмечают сложность в диагностировании данной проблемы, что связано напрямую с разнообразием типов болезни. Существует несколько классификацией, и наиболее простая из них — по степени проявления симптомов. Тут выделяют следующие стадии:
- I, при которой наблюдается припухлость век, песок в глазах, отечность, но не наблюдается нарушения в двигательных способностях организма;
- II, при которой размер экзофтальма составляет до 18 мм. Наблюдается светобоязнь, изменения глазодвигательных мышц и состояния склер;
- III, при которой обнаруживается значительное пучеглазие, серьезная припухлость век, обнаруживается язва роговицы.
По классификации Бровкиной выделяется три разновидности офтальмопатии: отечный экзофтальм, тиреотоксическая форма, миопатия. Каждая стадия может перетекать в другую и имеет свои уникальные симптомы.
Эффективное мидриатическое средство – глазные капли Цикломед.
Европейскими докторами преимущественно используется классификация NOSPECS. Какие же разновидности болезни выделяются в ее рамках:
- 1 класс под названием ретракция верхнего века.
- 2 класс, на котором происходит ощутимое поражение век.
- 3 класс — наличие признаков пучеглазия с предельным размером до 27 мм.
- 4 класс — поражение глазных мышц, отвечающих за их движение.
- 5 класс — поражение роговицы.
- 6 класс — поражение зрительных нервов.
Любая форма эндокринной офтальмопатии, начиная с третьей считается сложной, а шестая и вовсе практически не поддается лечению. Именно поэтому так важно своевременно обращаться к врачу.
Стоит ли экономить и применять недорогой аналог вместо оригинального средства, когда дело касается мидриаза, – глазные капли циклопентолат.
Средство, оказывающее противомикробное, вяжущее, подсушивающее и местное противовоспалительное воздействие – борно цинковые капли для глаз.
В каждом случае симптоматика может быть различной, и здесь все зависит от степени развития болезни. Если пациент обратился к врачу поздно, то болезнь заметна невооруженным взглядом. Какие же симптомы должны вызвать тревогу у человека и заставить его пойти на прием к врачу:
- Отек век.
- Опущение верхнего века, которое к вечеру может исчезнуть.
- Увеличение глазной щели.
- Пучеглазие.
- Сосуды склер становятся извилистыми и очень заметными.
- Появление ощущения сухости и песка в глазах.
- Ухудшается острота зрения, со временем может формироваться бельмо.
- Глаз теряет зрительную подвижность.
Данная болезнь в редких случаях приводит к полной потере зрения. Однако она может повлиять на значительное ухудшение его остроты. На фоне болезни часто развивается катаракта, кератит и нейропатия.
Проще всего заметить приличное пучеглазие, которое возникает на запущенных стадиях болезни. Однако врачи советуют не доводить до подобного состояния, так как это может осложнить исцеление.
От каких недугов помогут избавиться глазные капли Ципромед узнайте тут.
Антибиотик широкого спектра действия – глазные капли Ципрофарм.
От каких недугов помогут избавиться глазные капли Ципрофлоксацин читайте в статье.
Разумеется, одного внешнего осмотра для постановки диагноза будет недостаточно. Врач обычно оценивает жалобы человека, смотрит на состояние его глаз, а далее переходит к дифференциальной диагностике. Тут офтальмолог может прибегнуть к следующим методикам:
- сдача крови на уровень тиреоидных гормонов и на уровень антител к рецепторам ТПО и ТТГ;
- ультразвуковое исследование щитовидки;
- УЗИ орбиты глазного дна;
- замер внутриглазного давления;
- оценка состояния роговицы и биопсия мышц;
- также зачастую проводится МРТ и КТ.
Только после проведения всех указанных мер врач может переходить к лечению. Важнейшим нюансом является выяснение обстоятельств развития болезни. От причины часто зависит и способ лечения.
Важно внимательно не упускать первых признаков заболевания и своевременно начать терапию – узнайте возможные причины черных мушек перед глазами.
Обычно врач назначает стандартную терапию, проводимую при помощи медикаментов. Если она не дает результата, специалисты могут настоять на удалении щитовидной железы частично или полностью.
Первое, что делает специалист — прописывает целый спектр медикаментов. Какие же из них используются чаще всего:
- Пропилтиоурацил.
- Карбимазол.
- Тиамазол.
- Мерказолил.
- Метимазол.
Иногда болезнь настигает пациентов в возрасте до 15-ти лет. Они легче переносят такую офтальмологическую проблему, но дозировка при лечении маленьких пациентов должна быть уменьшена.
Также для снятия симптомов могут назначаться глюкокортикоиды, а порой лечение проводится с помощью лучевой терапии. Тут все сугубо индивидуально.
Медикаменты и периодичность их употребления в каждом случае прописываются отдельно. Если лекарства не помогают в первые две недели, то врач может настоять на хирургическом вмешательстве.
Врачи настаивают, что подобная проблема должна лечиться с помощью консервативной терапии или хирургического вмешательства. Народные средства здесь не эффективны.
И все же, пациент может с помощью таких рецептов облегчить собственное самочувствие. Например, можно прикладывать к воспаленным глазам компрессы, пропитанные раствором ромашки или календулы, так как они успокаивают глаза.
Обратиться можно и к использованию капель из сока алоэ. Сок улучшает работу слезных желез, предотвращая возникновение сухости и ощущение песка в глазах.
Очень важно обращаться к народным методикам лишь после консультации с офтальмологом. Врач обязан оценить все минусы и плюсы такого лечения.
Своевременное начало терапии позволяет добиться ремиссии и полного исцеления с помощью медикаментов. Однако, если состояние пациента тяжелое, приходится раздумывать над хирургическим вмешательством.
Только в 1-2% случаев наблюдаются остаточные явления и значительное повреждение органов зрения. Чтобы не допустить этого, при возникновении первых симптомов нужно обращаться к специалисту.
Данная статья носит лишь информационный характер. Эндокринная офтальмопатия — болезнь опасная, доставляющая существенный дискомфорт. Поэтому и игнорировать консультации со специалистом не следует.
источник
Глаза — важный орган, без нормального функционирования которого невозможна полноценная жизнь. Коррекцию зрительных нарушений проводят офтальмологи. Но существуют глазные заболевания, лечением которых одновременно занимаются разные врачи.
Эндокринная офтальмопатия (орбитопатия) — тяжёлая патология, при которой помощь пациенту оказывают эндокринологи и офтальмологи. Болезнь имеет аутоиммунную природу, чаще всего возникает на фоне нарушений со стороны щитовидной железы и представляет собой поражение подкожной клетчатки и мышц, окружающих глазные яблоки. Впервые патология была описана Грейвсом ещё в позапрошлом веке, поэтому её часто именуют офтальмопатией Грейвса. Ещё недавно болезнь считалась симптомом токсического зоба, сопровождающегося повышенной выработкой тиреотропных гормонов и приводящего к тиреотоксикозу. Сейчас эндокринная орбитопатия выделена в самостоятельное заболевание.
По статистике, женщины болеют намного чаще мужчин, причём поражаются люди сорокалетнего или шестидесятилетнего возраста. В медицинской литературе описаны случаи заболевания у детей. Лёгкие формы болезни чаще бывают у молодых людей, для пожилого возраста характерно развитие тяжёлых форм офтальмопатии.
Орбитопатия Грейвса проявляется характерными признаками и чаще всего возникает на фоне патологий щитовидной железы
В 80–90% случаев болезнь протекает на фоне гормональных дисфункций со стороны щитовидной железы (гипотиреоз, аутоиммунный тиреоидит, тиреотоксикоз). При этом проявления со стороны глаз могут развиваться сразу с клиническими симптомами поражения железы, а могут предшествовать им или даже появляться в отдалённом времени (через 5–10 лет после лечения щитовидки). В 6–25% случаев офтальмопатия может возникать на фоне эутиреоза (состояния, при котором щитовидная железа работает правильно и уровень тиреоидных гормонов соответствует норме).
Точные причины возникновения офтальмопатии Грейвса до сих пор неясны. Факторами, которые могут запускать патологию, считаются:
- инфекции бактериального или вирусного характера;
- солнечное и радиационное излучение;
- стрессовые ситуации;
- табакокурение;
- отравление солями тяжёлых металлов;
- аутоиммунные патологии, например, сахарный диабет.
Механизм развития болезни следующий: в результате спонтанных мутаций иммунная система начинает воспринимать клетчатку, расположенную вокруг глазных яблок, как имеющую рецепторы тиреоидных гормонов, и вырабатывает специфические белки — антитела к ним. Последние, попадая в орбитальную (глазничную) клетчатку, вызывают реакцию, которая протекает с выделением особых веществ — цитокинов, стимулирующих выработку гликозаминогликанов, пролиферацию (усиленное деление) фибробластов и синтез коллагена. Гликозаминогликаны способны связывать жидкость, из-за этого развивается отёк и значительное увеличение объёма клетчатки и глазных мышц, что приводит к экзофтальму — выпячиванию глаз. Со временем воспаление затихает, отёк и инфильтрация окологлазничных тканей заменяются рубцовой тканью, при этом пучеглазие переходит в необратимое состояние.
В основе развития клинической картины заболевания лежат сложные аутоиммунные процессы
При гипертиреозе (повышенном уровне гормонов щитовидки) патологический процесс усугубляется. Около 80% больных обращается с проблемой экзофтальма после длительной терапии по поводу гипертиреоза.
Некоторые пациенты заболевают после операции по тотальному удалению щитовидки. При гипотиреозе (пониженной функции железы и недостатке гормонов) механизм развития болезни несколько отличается. В норме гормон трийодтиронин угнетает выработку фибробластами мукополисахаридов (гликозаминогликанов). При нехватке гормона ингибирующий (угнетающий) эффект снижается и фибробласты активизируются.
Современная офтальмология оперирует несколькими классификациями патологии в зависимости от клинического течения и силы проявления симптомов.
Классификация по Баранову:
- 1 степень — экзофтальм (пучеглазие) до 16 мм, отёчность век умеренная, функции конъюнктивы и глазных мышц не нарушены;
- 2 степень — экзофтальм до 18 мм, сильный отёк конъюнктивы и век, периодическая диплопия (двоение в глазах);
- 3 степень — экзофтальм до 21 мм, веки полностью не смыкаются, на роговице образуются язвы и эрозии, глаз ограничен в движениях, симптомы атрофии зрительного нерва.
Болезнь может протекать в нескольких формах:
- тиреотоксический экзофтальм — проявляет себя истинным или ложным пучеглазием без нарушения подвижности глаз, смещением верхнего века кверху (при этом обнажена верхняя часть склеры), тремором (дрожанием) закрытых глаз, при этом зрительные функции никогда не нарушаются;
- отёчный экзофтальм — характеризуется пучеглазием до 30 мм, сильным отёком тканей, нарушением подвижности глазных яблок, диплопией (двоением в глазах); в зависимости от того, какие структуры задействованы в патологическом процессе, выделяют 3 варианта отёчной формы:
- липогенный, при котором страдает орбитальная клетчатка;
- миогенный, когда поражаются глазные мышцы;
- смешанный, при котором в процесс вовлечены клетчатка и мышцы; миогенная и смешанная формы приводят к резкому ухудшению зрения;
- эндокринная миопатия — проявляется слабостью глазных мышц, что приводит к диплопии, нарушению движений глазных яблок, косоглазию.
В течении офтальмопатии Грейвса выделяют 3 фазы:
Проявления заболевания имеют отличия в зависимости от формы и основной патологии, которая спровоцировала офтальмопатию.
Клиника тиреотоксического экзофтальма заключается в выпячивании, чаще незначительном, обоих глаз, увеличении глазной щели, при этом больной может предъявлять жалобы на чувство сухости, песка в глазах, утренние отёки под глазами. Остальные проявления связаны с токсическим действием тиреоидных гормонов (нарушение сна, тревожность, перемены настроения, головные боли, сердцебиение). Страдают, как правило, женщины.
Тиреотоксический экзофтальм проявляется выпячиванием глаз без нарушения зрительных функций
При отёчном экзофтальме поражаются оба глаза, часто в разное время — сначала один, через некоторое время второй. В своём развитии эта форма болезни проходит три стадии:
- Первая стадия (компенсации) проявляется некоторым опущением верхнего века и незначительными отёками вокруг глаз по утрам, которые в течение дня проходят. Глаза закрываются полностью; пациент жалуется на непостоянные дискомфортные ощущения в глазах, сухость или слезотечение, светобоязнь. Постепенно развивается экзофтальм.
- Следующая стадия — субкомпенсаторная. Для неё характерно быстрое нарастание экзофтальма, повышение внутриглазного давления, развитие хемоза (отёка конъюнктивы). Отёк окологлазничных тканей приобретает постоянный характер, симптомы сухости и раздражения глаз также не проходят в течение дня. Больной не может полностью сомкнуть веки, глаза краснеют, так как сосуды склеры расширяются, приобретают извилистость, развивается конъюнктивит. Присоединяются хронические головные боли.
- В стадии декомпенсации происходит резкое нарастание симптоматики. Пучеглазие очень выражено, больной не в состоянии закрыть глаза из-за сильного отёка век и окружающей клетчатки. Движения глазных яблок резко ограничены и болезненны. Постепенно развивается отёк зрительного нерва, на роговице образуются эрозии и язвы. Больной страдает от резкого ухудшения зрения, диплопии. Если он не получает лечения, то эта стадия может завершиться фиброзом (рубцеванием) глазничных тканей и снижением зрения вплоть до его потери.
Отёчный экзофтальм грозит развитием тяжёлых осложнений вплоть до потери зрения
На фоне гипотиреоза (иногда после оперативного удаления тиреоидной железы) или эутиреоза возникает эндокринная миопатия. Эта форма болезни чаще поражает мужчин, имеет двусторонний характер и тенденцию к быстрому развитию. Острая фаза инфильтрации очень короткая и окологлазничные ткани вскоре поражаются фиброзом. С самого начала заболевания больные жалуются на диплопию, которая стремительно нарастает. Отёка обычно при этой форме нет, но быстро развивается пучеглазие, глаза ограничиваются в движениях из-за гипертрофии (утолщения) глазных мышц, значительно снижается острота зрения, возможно появление косоглазия.
Эндокринная миопатия может осложниться косоглазием
Для постановки диагноза больной должен пройти офтальмологическое и эндокринологическое обследование.
Эндокринолог назначает пациенту ультразвуковое исследование щитовидки. В случае обнаружения крупных узлов выполняется пункционная биопсия с гистологическим исследованием материала. Для уточнения функциональной способности железы больной сдаёт анализы на тиреоидные гормоны, антитела к её тканям.
Офтальмолог во время обследования пациента преследует цель визуализировать структуры органов зрения и оценить зрительные функции. Для этого проводятся:
- визометрия (обследование с помощью таблиц);
- периметрия (исследование границ зрительных полей);
- оценка двигательных способностей глазных яблок;
- экзофтальмометрия и измерение угла гипертропии (косоглазия) для определения степени выпячивания и отклонения глазных яблок;
- офтальмоскопия (изучение глазного дна) для оценки состояния зрительного нерва;
- биомикроскопия — для определения состояния остальных структур глаза;
- тонометрия — для измерения внутриглазного давления.
Ультразвуковое исследование, магнитно-резонансная или компьютерная томография проводятся с целью дифференцирования заболевания с новообразованиями окологлазничной клетчатки.
Для уточнения степени деструктивных процессов в периорбитальных тканях применяют МРТ
Важным этапом диагностики является оценка иммунного статуса больного, с этой целью сдаётся кровь на иммунограмму.
После установки диагноза важно определить клиническую активность заболевания. Для этого используется шкала CAS:
- Болезненное давление позади глазных яблок на протяжении последнего месяца.
- Болевые ощущения при попытке изменить направление взгляда.
- Гиперемия (краснота) век.
- Отёчность.
- Покраснение слизистой оболочки глаз.
- Хемоз — отёк конъюнктивной оболочки.
- Отёк карункулы (слёзного мясца).
Активность оценивается в баллах — 1 балл соответствует 1 симптому. Общая оценка может быть от 0 (неактивная фаза) до 7 (выраженная). Заболевание считается активным при оценке выше 4 баллов.
Патологию следует отличать от других заболеваний — новообразований (особенно при поражении офтальмопатией одного глаза), псевдоэкзофтальма при высокой степени миопии, нейропатии зрительного нерва, возникшей по другим причинам, флегмоны глазницы, миастении.
Врачебная тактика зависит от степени нарушений со стороны щитовидной железы, формы и активности болезни. Основные цели терапии:
- увлажнение слизистой оболочки глаза;
- профилактика кератопатии (патологических изменений роговицы);
- нормализация внутриглазного давления;
- ликвидация или, по крайней мере, стабилизация деструктивных внутриглазных процессов;
- сохранение зрения.
Независимо от формы патологии больному даются общие рекомендации:
- обязательное прекращение активного и пассивного курения, так как табачный дым является доказанным триггером (провоцирующим фактором) развития эндокринной офтальмопатии;
- использование симптоматических наружных средств: капель и гелей для увлажнения слизистой оболочки глаз;
- ношение затемнённых очков;
- нормализация функции тиреоидной железы.
Тесная связь с табакокурением — это особенность офтальмопатии Грейвса. У больных, имеющих вредную привычку, проявления патологии более выражены по сравнению с пациентами, ведущими в общем здоровый образ жизни. Риск развития осложнений у курящих выше почти в пять раз.
Курение повышает риск развития осложнений офтальмопатии в несколько раз
Коррекция функций щитовидной железы проводится эндокринологом: при гипертиреозе назначают тиреостатики, при гипотериозе — тироксин. Если медикаментозная терапия не имеет должного эффекта, то больному предлагают операцию по удалению участка или всей железы.
Обязательным компонентом лечения является применение стероидов. Чаще всего больному назначается по индивидуальной схеме Метилпреднизолон, Метимпред, Дипроспан, Кеналог. Глюкокортикоиды оказывают противоотёчное, противовоспалительное и подавляющее иммунитет действие.
При угрозе потери зрения больному назначают пульс-терапию преднизолоном или метилпреднизолоном. Такое лечение заключается во внутривенном введении в течение 3 дней сверхвысоких доз препарата. Начиная с 4 суток пациента переводят на приём таблетированной формы лекарства с постепенным снижением дозы. Одновременно проводится сопроводительное симптоматическое лечение. Пульс-терапия имеет противопоказания: острые инфекционные заболевания, тяжёлые нарушения функции почек и печени, глаукома, повышенное артериальное давление, диабет, язвенная болезнь желудка и двенадцатиперстной кишки.
Пульс-терапия преднизолоном признана эффективным методом лечения эндокринной офтальмопатии
Помимо внутримышечного и перорального (внутреннего) применения гормональных препаратов, широко применяется методика ретробульбарного введения. Однако, зарубежные клиники отказываются от такого метода в связи с его большой травматичностью и высоким риском развития осложнений в виде образования рубцов в местах инъекций.
Альтернативой стероидам является иммунодепрессант Циклоспорин, который назначается как отдельно, так и в комбинации со стероидами. Помимо гормонов, в тяжёлых случаях применяют рентгеновское облучение орбит (часто в комбинации). Больному также могут назначить гемосорбцию, плазмаферез, криофарез, которые значительно снижают воспалительные изменения.
В составе симптоматической терапии больному подбирают препараты для нормализации обменных процессов и нервно-мышечной передачи — Актовегин, Тауфон, Аевит, Флебодиа 600, Прозерин.
Для увлажнения слизистой оболочки глаз применяют искусственную слезу, увлажняющие капли, мази и гели: Карбомер, Офтагель, Видисик, Корнерегель. С целью профилактики кератита (воспаления роговицы) назначаются капли с глюкозой, витаминами В2, С. При конъюнктивите необходимы антибактериальные капли (Левомицетин, Офлоксацин), Альбуцид, фурациллин.
Для увлажнения роговица больному обязательно выписываются специальные средства, такие как искусственная слеза
Из физиотерапевтических методов применяют магнитотерапию на область орбит, электрофорез с алоэ, лидазой, трипсином, гидрокортизоном, гиалуронидазой.
В тяжёлых случаях больному может быть назначено хирургическое лечение. Операцию проводят в стадии стихания острого воспаления или в стадии рубцевания. При офтальмопатии Грейвса могут применяться различные варианты хирургического вмешательства: декомпрессия орбиты, операции на веках или на глазодвигательных мышцах. Иногда последовательно проводят несколько оперативных вмешательств:
- Декомпрессия необходима при выраженном экзофтальме, нейропатии зрительного нерва, кератите. Вмешательство преследует цель увеличения объёма глазницы, при этом иссекается одна или несколько её стенок, а также удаляется ретробульбарная (расположенная за глазницей) клетчатка.
- Операцию на глазных мышцах делают при развитии паралитического косоглазия и непроходящей диплопии.
- Операции на веках могут проводиться различными методами и зависят от характера нарушения, среди которых могут быть: ретракция (уменьшение века за счёт сокращения), заворот века, поражение слёзной железы, лагофтальм (несмыкание век). Для удлинения верхнего века проводится операция на леваторе (мышце-поднимателе).
- Блефаропластика часто является заключительным этапом хирургического лечения.
Возможными осложнениями операции могут быть снижение или потеря зрения, кровотечение, диплопия, нарушение симметрии век и глазных яблок, потеря чувствительности в области вмешательства, синусит.
Эндокринная офтальмопатия не поддаётся лечению народными средствами. Терапия всегда проводится в рамках традиционной медицины. Траволечение может принести некоторую пользу в плане нормализации эутиреоидного статуса. Именно с этой целью можно использовать некоторые рецепты народной медицины.
При гипотиреозе можно применять следующие средства.
Сбор из плодов рябины, корня девясила, травы зверобоя и почек берёзы:
- Сырьё взять в равных частях — по 1 большой ложке.
- Залить кипятком, прокипятить 5 минут, желательно на водяной бане.
- Настоять не менее 6 часов. Принимать за полчаса до еды трижды в день по 50 мл или 3 столовые ложки.
Сбор из будры, рябинового цвета, листьев земляники, чабреца и мокрицы:
- Смешать травы в одинаковых пропорциях.
- Одну большую ложку сбора залить стаканом крутого кипятка, настоять в течение получаса.
- Принимать лекарство по 100 г утром до завтрака.
Сбор с крапивой, корнем элеутерококка и одуванчика, дурнишником и семенами морковника:
- Сырьё необходимо взять в одинаковых частях.
- Две столовые ложки сбора залить водой в объёме 500 мл, прокипятить 7 –10 минут.
- Настоять 15–20 минут и процедить.
- Принимать отвар по 80 мл 4 раза ежедневно перед едой.
При гипертиреозе эффективны другие травы.
- Корень в количестве 20 г залить стаканом воды, прокипятить на водяной бане 8–10 минут.
- Настоять полчаса, процедить.
- Принимать по 1 чайной ложке трижды в день за 15–20 минут до еды.
- Ягоды боярышника размять, полстакана сырья залить 70% спиртом (100 мл).
- Смесь настаивать в тёмном месте 20 дней, периодически взбалтывать.
- Готовую настойку процедить и принимать в дозировке, указанной лечащим врачом.
Настойка пустырника (можно приобрести готовую в аптеке):
- Смешать 20 г измельчённого сырья с водкой (100 мл).
- Настоять в прохладном тёмном месте 2 недели, отфильтровать.
- Принимать по 30 капель 3–4 раза ежедневно.
При тиреотоксикозе полезно пить отвар шиповника и лимонно-медовый напиток: кожуру одного свежего лимона залить литром кипятка, прокипятить и добавить ложку мёда, затем остудить и пить вместо чая.
Для уменьшения отёка больному может быть проведена лимфатическая терапия, которая заключается в последовательном подкожном введении в периорбитальную область Гепарина, Химотрипсина и Лазикса с добавлением Новокаина. Сочетанное действие препаратов усиливает лимфодренаж и уменьшает отёчность.
В настоящее время проводятся клинические исследования новых методов лечения офтальмопатии Грейвса, которые заключаются в применении селена, Ритуксимаба (цитостатика), ингибиторов цитокинов (иммуномодуляторов) — Даклизумаба, Энбрела, Ремикейда.
Есть методы терапии, которые, не являясь основными, могут значительно улучшить состояние больного офтальмопатией. Например, Пентоксифиллин и Никотинамид, Октреотид, Ланреотид, Циамексон, иммуноглобулины. Эти препараты помогают стабилизировать состояние больного и снизить выраженность симптоматики (отёки, экзофтальм, инфильтрацию тканей).
Прогноз напрямую зависит о времени начатого лечения. Если адекватная терапия была проведена на ранних стадиях, вполне можно добиться длительной ремиссии и избежать необратимых последствий. Согласно статистике, около 30% больных испытывают улучшение, у 60–70% пациентов процесс стабилизируется. После проведения курса лечения больного ставят на диспансерный учёт у офтальмолога и эндокринолога с обязательным контролем через 6 месяцев.
Несвоевременно начатая и неправильная терапия может привести к осложнениям:
- снижению остроты зрения;
- отёку зрительного нерва и слепоте;
- косоглазию;
- тяжёлым кератопатиям (язвам, эрозиям, прободению роговицы).
Специфической профилактики заболевания не существует. К превентивным мерам можно отнести:
- своевременную диагностику и полное лечение нарушений со стороны щитовидной железы;
- незамедлительное обращение к окулисту при появлении проблем со зрением — двоения в глазах, снижения остроты зрения, пучеглазия, покраснения и болезненности глаз;
- ведение здорового образа жизни — обязательный отказ от табакокурения и укрепление иммунитета.
Своевременное обращение к офтальмологу — залог успешного лечения эндокринной офтальмопатии
Насчёт операции подсказать не могу, т.к. никто не предлагал из врачей. Но могу поделиться опытом пульс-терапии. Многим помогает. Так вот, месяц назад легла в больницу. Мне провели обследование, я сдала все анализы. И эндокринолог назначила мне Метилпреднизолон (синтетические гормональные глюкокортикостероиды) в дозе 1000 мг 3 дня подряд без снижения дозы. Потом выписали. Прошел месяц, глаза если и улучшились, то совсем незаметно ? Я очень расстороена, т.к. сильно надеялась на результат. Но доктор сказала, что главная цель — не допустить ухудшения офтальмопатии. Вчера получила результаты анализов на гормоны (ТТГ и Т4), оба в норме, т.е. и наличие эутиреоза мне не помогает.
http://www.woman.ru/health/medley7/thread/4193425/
Три года лечил ЩЖ — удалил — получил прогрессирующую аутоиммунную офтальмопатию: быстро (за последний год на 4 ед.) садится зрение. Никто пока не посоветовал каким образом спасаться от будущей слепоты. Все кивают друг на друга: иммунологи/зндокринологи/офтальмологи, что в Гомельском центре, что у нас в Гродно, что в Минске, что в Москве. Единственно сходятся в одном, что надо восстановить мою иммунную систему, но как — никто ничего вразумительного не советует.
Прусаков Виктор
http://www.endocrinolog.by/forums/topic/20-эндокринная-офтальмопатия/
Но самое главное — далеко не всегда офтальмопатию надо так энергично лечить. Самое важное — строго компенсировать нарушение деятельности щитовидной железы (ни гипо — ни гипер! Жёсткий медикаментозный контроль). Не курить. Использовать возвышенное положение головы при сне, капли в глаза по типу искусственная слеза (главное — стерильность). К сожалению, лечение офтальмопатии в нашей стране (я имею в виду Россию) далеко не всегда на высоте. Её лечить трудно везде, но у нас глупостей порой делают больше. Так, в мире уже лет десять как отказались от ретробульбарного введения глюкокортикоидов… а у нас свой путь…
Melnichenko
http://www.forum.nedug.ru/threads/325781-Эндокринная-офтальмопатия#.WZ7W3DezqUu
Эндокринную офтальмопатии по современным представлениям не лечат уколами дексаметазона, и даже более длительными препаратами. Необходимо тщательное лечение эндокринологом, в обязательном порядке прекратить курить (если курите) и только в динамике решить — необходима пульс-терапия в/венно стрероидами или может дополнительно перорально. Консультируйтесь в центральных учреждениях своего региона, потому как заболевание не экстренное, но при недостаточном лечении и контроле приводящее к серьёзным проблемам.
notonlylens
http://forum.vseoglazah.ru/showthread.php?t=1335
Операцию по удалению части ЩЖ сделали ровно 2 года назад. Операция прошла успешно, в первые полгода состояние было относительно неплохим, анализы в норме — впервые за почти 10 лет! Но по прошествии 2 лет после проведения операции никаких значительных улучшений я, к сожалению, не наблюдаю. Щитовидка немного увеличена, т.е. заметна глазу и на ощупь плотная. Вес после операции увеличился, но держится более или менее стабильно. Что касается глаз — то тут вообще отдельная грустная история. Экзофтальм появился сразу же, но стабильного хорошего состояния не было, наверное, никогда, как и общего состояния, то лучше, то хуже. Сначала был больше правый глаз, теперь левый. Кололи под глаза и дексаметазон, и дицинон и еще кучу всего. Помогают только иммуномодуляторы. Последние из них — полиоксидоний в/м и вобэнзим. Могу отметить, что иммуномодуляторы дают какой-то эффект, но крайне небольшой и еще более недолговременный, глаза «садятся» на пару миллиметров, но на несколько месяцев.
http://www.forum.nedug.ru/threads/370073-ДТЗ-или-АИТ-эндокринная-офтальмопатия-помогите-пожалуйста!#.WZ7V_jezqUv
Эндокринная офтальмопатия — серьёзное нарушение, требующее основательного и грамотного подхода к лечению. Раннее обращение к врачу — залог того, что удастся избежать осложнений и необратимых последствий заболевания.
источник