Катаральный гайморит — воспалительный процесс, протекающий в верхнечелюстных пазухах, вызывающий отёк слизистой оболочки носа и сужение просвета для естественного выведения слизи. Провоцирует заболевание ряд факторов, которые обязательно должны учитываться в процессе диагностики. Только так можно добиться максимального эффекта от лечения.
Слово «катаральный» подразумевает протекание болезни на фоне воспаления слизистых оболочек. На этой стадии гайморит нередко путают с обыкновенным аллергическим или простудным насморком, считая возможным и безопасным самостоятельное лечение. Именно такие необдуманные решения нередко приводят к тому, что заболевание переходит в более тяжёлую фазу.
Гайморит — воспаление верхнечелюстной придаточной пазухи носа
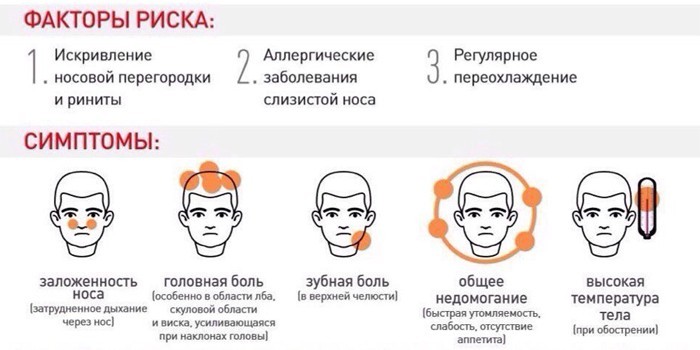
В группу риска по возникновению катарального верхнечелюстного синусита включают следующие категории людей:
- маленьких детей, остро реагирующих даже на самые незначительные перемены комнатного микроклимата;
- людей, страдающих от хронического аллергического ринита;
- пациентов, у которых часто случаются рецидивы ЛОР-заболеваний;
- людей, перенёсших хирургическое вмешательство в области носа (ринопластику или операцию по исправлению носовой перегородки).
Если у человека имеются болезни верхних дыхательных путей, протекающие в хронической форме или находящиеся в состоянии ремиссии, он также автоматически попадает в группу риска.
Заболевание разделяют на 2 группы:
- односторонний гайморит. Сопровождается болевыми ощущениями, присутствующими в правой (правосторонний) или левой гайморовой пазухе (левосторонний). Встречается у 80% пациентов и легко диагностируется во время проведения обследования;
- двухсторонний гайморит. Чреват развитием осложнений, поэтому приступать к лечению нужно незамедлительно.
В зависимости от продолжительности симптомов и их выраженности в медицине гайморит разделяют на 3 вида:
- Подострый. Протекает по типу обыкновенного простудного насморка, поэтому пациенты редко обращаются к врачу. Его продолжительность, как правило, составляет 3–4 недели. Если больной вовремя посетил кабинет оториноларинголога, полное выздоровление наступает гораздо раньше.
- Острый. Встречается в период вспышек гриппа и различных респираторных инфекций. Длится от 2 недель до 1 месяца — всё зависит от лечения. Симптомы схожи с основными проявлениями подострой формы гайморита, но они более ярко выражены. Катаральный гайморит сопровождается обильными светлыми выделениями с примесями жёлтых или зеленоватых прожилок. Возможно незначительное повышение температуры тела (как правило, она не превышает субфебрильных показателей — 37–38 градусов).
- Хронический. Абсолютно обоснованно считается самым опасным. Гайморовы пазухи в этом случае практически полностью заполняются гноем (гнойный гайморит), в результате чего больному постоянно приходится использовать назальные капли или спрей. Температура поднимается до фебрильных показателей (38–39 °C), а в особо тяжёлых случаях достигает пиретических отметок (39–41 °C).
Если острый гайморит неожиданно начинается и так же резко проходит, то хронический имеет свойство рецидивировать. Он даёт о себе знать постоянно, слизь, выделяющаяся при этом из носа, имеет густую консистенцию.
Исходя из вышеописанных форм гайморита и их характеристик, можно сделать вывод, что отличить катаральную форму от других несложно. Необходимо всего лишь обратить внимание на следующие признаки:
- продолжительность заболевания;
- цвет слизи и её консистенцию;
- наличие сопутствующих симптомов (мигрени, ощущения сильного давления в области гайморовых пазух и т. д.);
- температуру тела;
- периоды возникновения симптоматики.
Существует ещё одна форма гайморита — отёчно-катаральная. Она характеризуется наличием отёка слизистой оболочки носа и жжением в области, где расположился очаг инфекции. Из-за этого пациенту становится трудно дышать. Снимать отёк можно только при помощи препаратов, рекомендованных врачом. Ведь для устранения неприятных симптомов нужно сначала установить их точную причину.
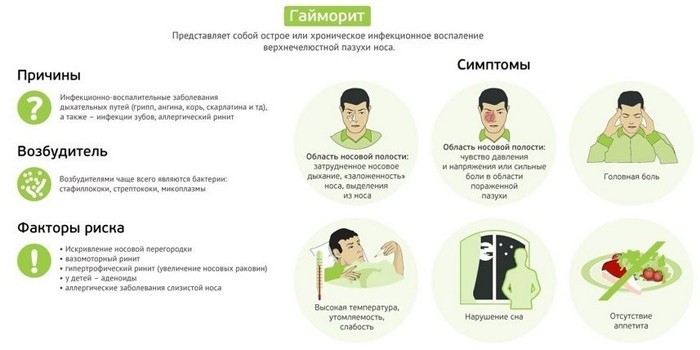
Главными причинами возникновения катарального верхнечелюстного синусита являются:
- перенесённые или недолеченные вирусные респираторные инфекции — ОРВИ или грипп;
- аллергические реакции, сопровождающиеся отёчностью слизистой оболочки носа, чиханием, выделением слизи;
- повреждения слизистой оболочки, травмы носа;
- ЛОР-болезни (например, аденоидит, фарингит);
- стоматологические патологии.
Немаловажную роль играет и переохлаждение, которое является первопричиной большинства заболеваний дыхательных путей человека.
Для катарального гайморита характерны обильные слизистые выделения из носа, которые подсыхают, в результате чего образуются корки
Второстепенные факторы развития катарального гайморита:
- искривление носовой перегородки;
- редкое пребывание на свежем воздухе (на фоне этого появляется аллергия, авитаминозы).
Намного реже катаральный гайморит вызывают патологические микроорганизмы (например, грибки, бактерии).
Только после выяснения причины возникновения верхнечелюстного катарального синусита можно приступать к терапии. Заниматься этим должен врач-оториноларинголог, хотя нередко заболевание лечат при помощи народной медицины.
Симптомы, характерные для катарального гайморита:
- сильный насморк с выделением бесцветной или белой тягучей слизи (иногда присутствуют жёлтые или зелёные примеси);
- постоянная заложенность носа, особенно ночью;
- температура тела выше субфебрильных показателей (свидетельствует о стремительном прогрессировании болезни);
- ломота в теле, слабость, усталость, сонливость, нервозность;
- боль в области гайморовых пазух (особенно ощутима при наклоне головы вниз);
- сильные головные боли;
- потеря аппетита и нарушение сна;
- заложенность в ушах и сухость во рту;
- аллергические проявления в виде зуда, покалывания, жжения;
- отёчность кожи в тех местах, где наблюдается скопление слизи;
- ночной кашель из-за постоянного стекания содержимого пазухи по задней стенке глотки.
Заметив хотя бы несколько из вышеперечисленных симптомов, нужно обратиться к врачу. Промедление может иметь неблагоприятные последствия.
Головная боль часто носит односторонний характер и отмечается со стороны воспалённой пазухи
Для определения катаральной формы используются такие же методы, как и при диагностике других видов гайморита. Прежде всего, собирается анамнез, который базируется на выяснении у пациента жалоб и оценке его состояния.
После начального этапа врач переходит к осмотру слизистой оболочки носа с помощью зеркал (риноскопия). Метод помогает установить, имеет ли место катаральный гайморит, либо человек страдает от полипозного риносинусита (их симптомы сходны).
Рентгенография — самый эффективный метод исследования, помогающий оториноларингологу быстро и точно определить, что стало причиной плохого самочувствия пациента.
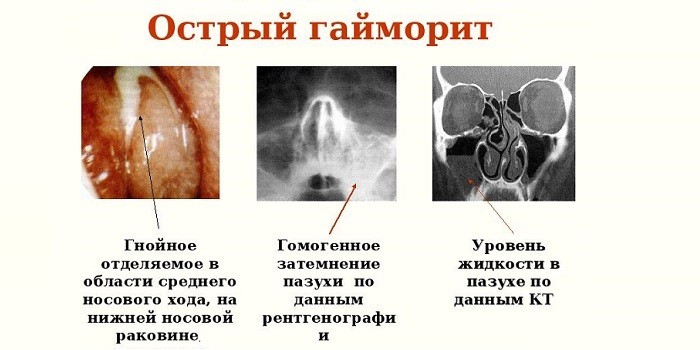
При помощи рентгенограммы легко отличить катаральный гайморит от синусита другой формы, аллергического ринита. Симптомы этих недугов очень похожи, поэтому без проведения рентгенографии поставить точный диагноз трудно. На снимке та сторона, где присутствует скопление слизи, будет затемнённой, а это основное отличие катарального верхнечелюстного синусита от других заболеваний носа.
На месте скопления слизи можно увидеть затемнения снимка
Если после проведённых манипуляций остаются сомнения по поводу диагноза, тогда выполняется пункция с забором содержимого гайморовой пазухи для его дальнейшего лабораторного исследования. На основании полученных результатов оториноларинголог составляет подробный план лечения.
При лечении катарального гайморита можно выбрать один из видов терапии или комбинировать различные методы.
При медикаментозном лечении используются следующие препараты:
- сосудосуживающие назальные капли на основе оксиметазолина и ксилометазолина (Фармазолин, Галазолин, Риназолин и другие). Они помогают снять отёк и способствуют восстановлению дыхания. Одно и то же средство использовать более 5 дней нельзя — возникает привыкание;
- антибиотики. Прописываются в более тяжёлых случаях, когда есть риск перехода катарального гайморита в гнойную форму (например, Макропен, Сумамед, Цефазолин). Кроме того, они необходимы, если было установлено, что заболевание спровоцировано попаданием патогенных бактерий на слизистую оболочку носа;
- жаропонижающие средства. Применяются при повышении температуры тела до высоких отметок (например, Парацетамол, Ибупрофен);
- растворы для промывания носа. Используются аптечные солевые препараты (например, Но-соль), а также антисептические средства (например, Диоксидин, Мирамистин). Процедура помогает удалить скопления слизи и избавиться от болезнетворных бактерий, которые могут спровоцировать развитие осложнений;
- антигистаминные препараты. Уменьшают явление ринореи и снимают отёчность (например, Лоратадин, Супрастин).
Если существует риск перехода катарального гайморита в гнойную форму, применяется таблетированное средство Синупрет или назальный спрей Синуфорте. Благодаря такой терапии слизь разжижается и без труда выводится из гайморовых пазух.
После окончания медикаментозного курса лечения рекомендовано пройти сеансы физиотерапии:
- УВЧ. Ультравысокие частоты воздействуют на определённые участки тканей. Во время процедуры создаётся электромагнитное поле, которое улучшает проницаемость капилляров и способствует их расширению. Курс длится от 5 до 8 сеансов;
- УФО. Ультрафиолетовое облучение укрепляет местный иммунитет и даёт возможность организму самостоятельно бороться с патогенными бактериями, попавшими в полость носа. Длительность курса — 5–10 процедур;
- электрофорез. Улучшает кровообращение в слизистой оболочке носа и оказывает противовоспалительное действие. Сеансы проводятся через день в течение трёх недель;
- магнитотерапия. Снимает отёк, способствует оттоку содержимого пазухи и усиливает эффект лечения антибиотиками, в результате чего снижается риск хирургического вмешательства. Курс терапии составляет 10 сеансов;
- УЗ терапия. Купирует боль, ускоряет обмен веществ и активизирует работу ферментов. Глубина проникновения ультразвука — 4 см. Рекомендуется пройти 10 процедур.
Электрофорез улучшает кровообращение в слизистой оболочке носа и оказывает противовоспалительное действие
При лечении катарального гайморита к хирургическому вмешательству практически не прибегают. Но несвоевременная или некорректная терапия может привести к тому, что заболевание перейдёт в гнойную форму. Далеко не всегда слизь выводится естественным путём, её количество постепенно увеличивается. В пазухах начинают активно размножаться болезнетворные бактерии. Появляются сильные боли, постоянная заложенность носа.
Если медикаментозное лечение и физиотерапия не принесли положительного результата, проводится оперативное вмешательство, в процессе которого делают прокол иглой Куликовского в верхней точке свода нижнего носового хода. В образовавшееся отверстие вставляется дренаж, способствующий оттоку жидкости. Либо же при помощи антисептического раствора врач промывает пазухи, удаляя гной.
Оперативное лечение при катаральном гайморите проводится только в запущенных случаях
Процедура болезненна, поэтому проводится с применением местной анестезии. Подобное оперативное лечение не исключает риск рецидивов.
Народные методы лечения катарального гайморита достаточно эффективны, если, разумеется, знать, как правильно их применять.
Если гайморит из катарального перешёл в форму гнойного, греть его тёплыми компрессами нельзя — это только ускорит размножение бактерий и усугубит ситуацию.
Самыми эффективными при лечении верхнечелюстного синусита являются следующие масла:
- пихтовое;
- сосновое;
- эвкалиптовое;
- лавандовое;
- мятное;
- розмариновое.
В 1 литр кипятка добавить 3–5 капель любого масла. Наклонить над ёмкостью голову и накрыть её полотенцем. Дышать паром 10–15 минут.
Ромашка и календула — отличные антисептики, способные уничтожать вредные микроорганизмы. Помимо этого, они оказывают противовоспалительное действие, снимают болевые ощущения и успокаивают слизистую оболочку носа.
Для приготовления настоя лекарственное растение необходимо залить кипятком в пропорции 1:1, дать остыть и потом процедить. Набрать жидкость в шприц (пипетку) и по очереди закапать в каждый носовой ход по 5 капель. Курс лечения длится до полного исчезновения симптомов.
Приготовить солевой раствор можно двумя способами:
- Первый метод заключается в использовании поваренной соли, кипячёной воды и нескольких капель йода. В стакане с дистиллированной водой смешать 1–2 чайные ложки соли и 3 капли йода. Промывать носовые ходы рекомендуется 4–6 раз в день.
- Второй способ подразумевает использование морской соли, которую можно приобрести в любой аптеке. Способ приготовления и применения аналогичный первому.
Одно из самых часто применяемых средств для борьбы с любыми формами гайморита. Сок оказывает антибактериальный и разжижающий эффект, за счёт чего слизь выводится даже при хроническом гайморите.
Свежую свёклу натереть на мелкой тёрке и отжать сок. Закапывать по 2 капли в каждую ноздрю. Интервалы между процедурами должны составлять 2–3 часа.
Пациенту необходимо придерживаться определённых правил питания, чтобы поддерживать организм в тонусе.
Витамины и минералы можно получить благодаря употреблению фруктов, овощей, круп. Немаловажную роль играют бобовые растения и злаки, богатые клетчаткой.
С бобовыми нужно быть осторожными — употребление их в большом количестве вызывает вздутие кишечника.
Пшеничные отруби и говяжья печень обогащают организм цинком. Он необходим для борьбы с вирусами и болезнетворными бактериями (в том числе при катаральном и хроническом гнойном гайморите).
Прогноз при катаральном гайморите положительный. Если придерживаться всех рекомендаций врача, улучшение состояния наступит быстро.
При неправильном или некорректном лечении катаральный гайморит переходит в гнойную форму. Кроме того, могут развиться осложнения в виде следующих заболеваний:
При отсутствии полноценного терапевтического курса последствия заболевания могут быть непредсказуемыми и очень неблагоприятными. Лишь один тот факт, что катаральная форма гайморита перерастает в гнойную, должен убедить больного обратиться к оториноларингологу. Это особенно важно, если дело касается маленьких детей, которые намного тяжелее переносят такого рода болезни.
Гайморит может привести к воспалению клетчатки, которая расположена в окологлазной области. В результате этого развивается отёк
Профилактика катарального верхнечелюстного синусита направлена на предупреждение его развития или возможных рецидивов. Поэтому нужно запомнить несколько элементарных, но очень важных правил:
- избегать переохлаждения;
- лечить основное заболевание, сопровождающееся насморком;
- принимать иммуномодуляторы;
- закаляться и правильно питаться;
- промывать нос физиологическим или солевым раствором;
- посещать оториноларинголога в профилактических целях;
- поддерживать правильный температурный режим и влажность в доме.
Если появился шум в ушах, резкая боль (будто что-то «стреляет» в ухе), шипение — немедленно проконсультируйтесь с врачом. Это может быть осложнение после катарального гайморита.
Особое внимание нужно уделить профилактике болезни у маленьких детей, ведь тогда намного легче предотвратить развитие процесса.
Катаральный верхнечелюстной синусит — коварное заболевание, которое легко приобрести, но долго лечить. Поэтому не нужно терять время — следует сразу же обратиться к врачу и получить квалифицированную помощь.
источник
Сопровождается затруднением носового дыхания, слизисто-гнойными выделениями из носовых ходов, интенсивными болями в переносице и у крыльев носа, припухлостью щеки и века со стороны поражения, подъемом температуры тела. Своевременно начатое лечение позволит избежать серьезных осложнений: отита, менингита, абсцесса мозга, флегмоны глазницы, остеомиелита, поражений миокарда и почек.
Гайморит может протекать остро или приобретать хроническую форму. По данным международной медицинской статистики, острым гайморитом и другими синуситами ежегодно заболевает около 10% населения развитых стран. Заболевание поражает людей всех возрастов. У детей до 5 лет гайморит почти не встречается, поскольку в этом возрасте придаточные пазухи еще недостаточно развиты.
Из всех синуситов, а именно так называют воспаление различных придаточных носовых пазух, гайморит встречается чаще всего. Практически всегда он возникает на фоне уже имеющегося насморка либо простуды, которую не лечили так, как положено.
Существуют и другие причины возникновения этого заболевания:
- аномальное строение или патологическое состояние носоглотки, а именно: аденоидные разрастания, искривление носовой перегородки, изменения в нижних носовых раковинах;
- неправильное лечение антибиотиками, к которым оказались устойчивы возбудители заболевания;
- слишком сухой или загрязнённый воздух в помещении;
- поражение грибками на фоне снижения иммунитета;
- аллергия, проявляющаяся аллергическим ринитом или бронхиальной астмой;
- хроническое течение инфекционных заболеваний носоглотки, проявляющееся в виде хронического тонзиллита или аденоидита;
- не вылеченный кариес.
Вызвать гайморит могут следующие возбудители заболеваний:
- бактерии, среди которых первое место отводят стрептококкам, стафилококкам, пневмококкам, диплококкам;
- вирусы, к действию которых через несколько дней присоединяется уже и бактериальная инфекция;
- грибковая инфекция встречается редко, но протекает тяжело и плохо лечится.
Гайморит может иметь различное течение: острое, подострое и хроническое.
Как правило, катаральный гайморит присоединяется к вирусному риниту. Размножаясь в носовой полости, вирусы проникают и в околоносовые пазухи, вызывая в них воспаление.
У взрослых при возникновении гайморита острого характера, наблюдаются те же признаки, что и при простуде, но с добавлением болезненных ощущений в областях, где расположены пазухи (на лбу, около носа на щеках).
Также к симптомам болезни относят:
- Сильные головные боли и боль в области носа, которые усиливаются к вечеру.
- Заложенность носа, гнусавость голоса.
- Желтовато-зеленая слизь.
- Температура, озноб.
- Признаки интоксикации (слабость, сонливость, отсутствие аппетита).
- Отсутствие обоняния.
- Боли в горле при глотании.
- Болезненность в подглазничной области.
- Кашель.
Если присутствует хоть один из вышеперечисленных признаков, нужно незамедлительно обратиться к врачу отоларингологу.
Гайморит у взрослых диагностируют и лечат ЛОР-врачи, диагноз ставится на основании жалоб и осмотра, а также проведения рентгена придаточных пазух носа. Диагностика гайморита начинается с общего обследования, включающего в себя:
- Изучение анамнеза больного (перенесенные простудные заболевания, результаты последних лабораторных исследований и пр.);
- Осмотр полости носа, физическое обследование, при котором врач пальпирует область вокруг носа, над и под глазами с целью определить наличие болезненности и ее интенсивность.
- Общий анализ крови, которое включает в себя подсчет всех видов клеток крови (эритроцитов, лейкоцитов, тромбоцитов), определение их параметров (размеры клеток и др.), лейкоцитарную формулу, измерение уровня гемоглобина, определение соотношения клеточной массы к плазме
- Рентген придаточных пузух носа. Для уточнения диагноза, как правило, назначается рентгенографическое исследование. При гайморите на снимке в области гайморовых пазух видно затемнение – скопление слизи в полостях не пропускает рентгеновские лучи.
- КТ пазух носа. Сложнее обстоит дело при хронической форме заболевания: нужна компьютерная томография околоносовых пазух, чтобы выявить инородное тело, полипозный процесс, кисты и прочие изменения. Исследование пазух проводиться в течении 5 минут и абсолютно безболезненно. Этот метод подразумевает использование рентгеновских лучей на исследуемую область.
Как узнать есть ли гайморит или нет самостоятельно? Попробуйте наклонить голову вниз и задержаться так на 3-5 секунд, обычно при гайморите возникает сильное ощущение тяжести, давящее на переносицу и область глаз. Подняв голову дискомфорт, как правило, стихает, исчезая полностью через некоторое время. Конечно, это приблизительная диагностика, установить правильный диагноз может только лор-врач.
Для быстрого лечения гайморита в домашних условиях применяют комплекс процедур, направленных на уменьшение патологических симптомов заболевания, на устранение воспалительных процессов, а также на борьбу с инфекцией вызвавшей само заболевание. В сочетании с вышеперечисленными методами применяют физиопроцедуры, которые улучшают кровоснабжение и обменные процессы на уровне воспаленных тканей.
У взрослых при гайморите выбирают лечение антибиотиками широкого спектра действия. Их назначают в виде таблеток, капсул, а при необходимости и возможностях пациента рекомендуют инъекционные формы.
Какие группы антибиотиков используют при гайморите:
- Обычные и защищенные пенициллины (Амоксициллин, Аугментин, Флемоклав и другие). При отсутствии аллергии эта группа антибиотиков является средством выбора для лечения острого воспалительного процесса в пазухе;
- Цефалоспорины (Цефтриаксон, Цефотаксим и др.). По действию и строению эта группа похожа на пенициллины, но обладает большей устойчивостью в отношении бактерий;
- Макролиды (Сумамед, Азитромицин и др.). Применяют при аллергии к пенициллинам. Эти лекарства при гайморите активны в отношении внутриклеточных бактерий (хламидия, уреаплазма). Они хорошо переносятся пациентами и обладают широким спектром активности.
- Другие группы антибиотиков применяются реже. Их используют в качестве препаратов резерва или если у пациента с помощью бактериального посева отделяемого из пазухи выявили чувствительность бактерии возбудителя к конкретному препарату.
Главная задача при лечении гайморита – обеспечить отток выделений из носовой пазухи и санировать её полость, с этим отлично справляются антисептики.
Антисептические препараты – доступный и эффективный метод лечения гайморита:
- Диоксидин – применяется в 1%-ом растворе, выпускается в ампулах. Препарат уничтожает большинство возбудителей инфекции. Не рекомендуется для лечения гайморита у детей и женщин в период беременности и лактации;
- Мирамистин – антисептический препарат на основе хлора, применяется для промывания и закапывания носа. Нет противопоказаний для детей, беременных и кормящих, но препарат может быть опасен для людей, склонных к аллергическим реакциям;
- Фурацилин – раствор этого препарата (0,02%) применяют для промывания носа. Две таблетки растворяют в стакане воды, набирают детской спринцовкой и промывают поочередно носовые ходы. Непроизвольное проглатывание раствора во время промываний в небольших количествах не опасно, но этого следует избегать. Для уничтожения возбудителей бактериального гайморита обычно достаточно 5-10 процедур;
- Хлорофиллипт – очень эффективный бактерицидный препарат на основе эвкалипта. Для лечения гайморита применяется хлорофиллипт в виде 2% масляного раствора. Его необходимо закапывать по 2 капли в каждый носовой ход 2-4 раза в день на протяжении 10-14 дней, либо закладывать ватные турунды, пропитанные лечебным составом, на 15-20 минут.
Лечение антигистаминными препаратами проводится в том случае, если гайморит возник на фоне аллергии или наблюдается сильная интоксикация организма. Антигистаминные препараты помогают снять отек слизистой. Обычно назначаются самые распространенные антигистаминные препараты: «Кларотадин», «Эриус», «Цетрин» и любые другие.
Рекомендуются в комплексной терапии и не являются непосредственно лекарством от гайморита.
Самые распространенные эффективные капли и спреи для носа при гайморите:
- Сосудосуживающие (Нафазолин, Ксилин). Для устранения отека и облегчения носового дыхания. Нельзя использовать более 7-10 дней;
- Гормональные спреи (Фликсоназе, Назонекс). Эффективно снимают отек через 3-4 суток после применения. Можно использовать в течение нескольких месяцев. Применяют в основном при хронических полипозных гайморитах;
- Увлажняющие спреи (Хьюмер, Ринолюкс, Аквалор). Средства на основе морской воды для увлажнения слизистой носа;
- Антибактериальные (Биопарокс, Изофра и др.). В состав этих спреев входит местный антибиотик.
- Растительные (Синуфорте). Препараты, которые могут разжижать и выводить вязкий секрет из пазухи.
Эффективное и комплексное лечение гайморита невозможно без применения специальных мазей с антисептическим действием. Мазь наносят на турунды, сделанные из ваты, которые помещают в носовые проходы после их промывания. Время лечения — от 10 минут до получаса. Применяют мази примерно 3 недели.
Самые распространённые из них:
- Мазь Вишневского. Старый и проверенный препарат на основе березового дегтя, касторового масла и ксероформа. Его можно улучшить, разбавив пополам соком алоэ или соком, выжатым из клубня цикламена.
- Мазь Флеминга. Она изготовлена на основе календулы, каштана, ментола, вазелина и оксида цинка.
- Мазь Симановского. Содержит в своем составе димедрол, окись цинка, адреналина гидротартрат, ланолин, ментол и вазелин. Купить в аптеке готовый препарат нельзя, можно изготовить его только на заказ по рецепту, выданному врачом.
Бактериофаги ранее часто использовались в практике отоларингологов для лечения гайморита, успешно заменяя антибиотики. Растворы бактериофагов применяются для промывания носовых ходов, они угнетают деятельность патогенных бактерий. Эффективность лечения бактериофагами зависит от возбудителя заболевания – эти препараты позволяют бороться с гайморитом, который вызван нарушением бактериальной микрофлоры.
Перед тем, как назначить бактериофаг, врач делает бакпосев и определяет возбудителя инфекционного процесса, его чувствительность к медикаментам. Бактериофаги используют для лечения гайморита у детей, вызванного стафилококком и клебсиеллой. Раствор хранят в морозильнике и небольшое его количество перед промыванием разогревают при комнатной температуре.
Против гайморита в домашних условиях используют не только капли, мази и промывания, но и средства для перорального применения:
- Отвар из лаванды, череды, шалфея и ромашки. Для приготовления нужно смешать в одинаковой пропорции травы. 10 г сырья заливают 2 л воды и кипятят на водяной бане 10 минут. После того как отвар остынет, его процеживают и разделяют на 4 порции. В течение суток нужно выпить 500 мл средства за 2–3 приема. Лечение продолжают не менее двух недель;
- Настой из коры калины, листьев крапивы и травы зверобоя продырявленного. 2 части коры калины смешивают с одной частью листьев крапивы и таким же количеством травы зверобоя продырявленного. 2 г сырья заливают стаканом кипятка и дают настояться 40 минут. Процеживают и выпивают за 2 приема;
- Настойка из калины, облепихи, шиповника. По стакану спелых плодов калины, облепихи и шиповника измельчают с помощью блендера, добавляют два стакана меда и оставляют на ночь в холодильнике. Затем добавляют 500 мл водки и настаивают неделю. Принимают по столовой ложке трижды в сутки перед едой. Такое средство позволяет улучшить работу иммунной системы, что дает возможность организму быстро справиться с заболеванием.
Корень цикламена – одно из лучших средств для лечения заболевания. Его экстракт входит в состав многих аптечных средств, применяемых при терапии гайморита.
Народные средства от гайморита в домашних условиях следует применять только в качестве вспомогательного лечения. Если есть подозрение на развитие заболевания у ребенка, нужно незамедлительно обратиться за консультацией к врачу.
Для промывания носа при гайморите могут использоваться отвары/настои, приготовленные на основе лекарственных растений или специальных растворов:
- Настой из смеси растений. Для приготовления настоя берут по одной чайной ложке цветов ромашки, календулы или листьев шалфея и заливают 200 мл воды. Отвар кипятят в течение 5 минут, затем закрывают крышкой и оставляют до остывания. Средство процеживают и с помощью пипетки капают в нос 3–4 раза в сутки. Оно помогает уменьшить воспалительный процесс.
- Настойка прополиса. Для приготовления раствора для промывания носа 1 чайную ложку настойки разводят в 100 мл кипяченой воды. С помощью спринцовки раствор вводят в нос утром и вечером.
- Многокомпонентный раствор. В стакан с теплой кипяченой водой добавляют 1/2 чайной ложки морской соли, 20 мл настойки эвкалипта и 2 капли йода. Для этого зажимают одну ноздрю, а другой втягивают жидкость. Процедуру повторяют дважды в сутки. Такое средство обладает антисептическим действием, оно помогает уменьшить воспаление и улучшить дренаж носовых пазух.
- Перекись водорода (пероксид водорода, H2O2). Используют это народное средство для лечения гайморита у взрослых, так как проглатывание его может быть опасно для здоровья. Для приготовления раствора в стакане с кипяченой охлажденной водой растворяют одну чайную ложку перекиси. Пациенту необходимо высморкаться, наклониться над ванной, прижимая голову к плечу, и ввести порцию раствора в верхнюю ноздрю. Если процедура проведена правильно, то он будет выливаться из второй ноздри.
Промывание носа – это достаточно серьезная процедура, требующая осторожности, поскольку при неправильном проведении возможно попадание жидкости в среднее ухо, что чревато развитием отита.
Советы по домашнему лечению острого и хронического гайморита:
- Больше отдыхайте. Если вы работаете – обязательно посетите врача и возьмите больничный. Отдых поможет вашему организму быстрее справиться с инфекцией и восстановиться.
- Пейте больше жидкости. Подойдет сок или обычная вода. Это поможет сделать слизь более жидкой и улучшит ее отток. Избегайте алкоголя и кофе. Алкоголь усиливает отек слизистой оболочки пазухи. Кофеин обладает мочегонным действием, за счет чего уменьшает количество жидкости в организме и делает слизь более вязкой.
- Увлажняйте свои дыхательные пути. Вы можете дышать паром над емкостью с горячей водой, накрывшись полотенцем, или вдыхать теплый влажный воздух, принимая горячий душ. Это помогает уменьшить болевые ощущения и облегчить отток слизи.
- Сделайте теплый компресс на лицо. Поместите вокруг носа, на щеки и в области глаз влажное теплое полотенце. Это поможет уменьшить боль.
- Промывайте нос. Для этого используют специальные емкости, которые можно купить в аптеках. Вы можете использовать дистиллированную воду, которая продается во флаконах, либо обычную водопроводную воду, предварительно пропустив ее через фильтр и прокипятив. После каждого использования емкость для промывания носа нужно тщательно вымыть и высушить.
- Спите с приподнятой головой. Это будет способствовать тому, что в носовой полости и пазухах будет скапливаться меньше слизи.
Эти меры являются не альтернативой, а дополнением к лечению, которое назначает врач. В любом случае нужно посетить отоларинголога.
Беспункционным методом лечения гайморита являются промывание носа методом перемещения жидкости (всем известная «кукушка» или метод по Проэтцу). Важно знать, что такую форму лечения можно использовать только в том случае, если не нарушены функции соустья и достаточно силен местный иммунитет слизистой, а болезнь не находится в слишком тяжелой стадии. Иногда такое лечение сочетается с лазеротерапией: промывание помогает удалить гной и слизь из полости носа, а лазер уменьшает воспаление, останавливает воспалительный процесс.
«Кукушка» чаще всего назначается при легких формах течения болезни. Метод достаточно безболезнен, поэтому проводится без анестезии.
В ходе процедуры вы ложитесь на спину, затем врач или медсестра вводят вам в ноздри специальные гибкие катетеры. Через один катетер в полость носа постепенно вливается лекарственный раствор, через второй происходит отсасывание содержимого отсосом под вакуумом.
Метод получил название «Кукушка» потому, что во время процедуры пациент должен произносить «ку-ку». Это делается для того, чтобы не допустить попадание лекарства в нижние дыхательные пути.
Терапевтический эффект достигается за счет промывания, перемещение лекарства в пазухах и создания давления, облегчающего отхождение гноя из пазух. Обычно для выздоровления требуется 5-7 сеансов «кукушки». За счет удаления гноя и снятия воспаления улучшение наступает уже после первого сеанса: проходит головная боль, становится легче дышать.
Целесообразность хирургического вмешательства во многом зависит от того, как начинается и как в дальнейшем развивается гайморит. К операции прибегают в случаях, когда консервативное лечение оказалось неэффективным, либо изначально не имеет смысла (например, при попадании инородного тела в верхнечелюстную придаточную пазуху).
- Пункция. Является лечебно-диагностической манипуляцией, основанной на проколе гайморовой пазухи с последующим извлечением из нее гнойного содержимого и промыванием полости антисептиком.
- Баллонная синусопластика. Искусственное увеличение диаметра соустья придаточной пазухи и носовой полости.
- Установка синус-катетера «Ямик». Метод основан на создании искусственного вакуума в области соустья, позволяющего без травм выкачать скопившуюся в пазухе жидкость.
- Операция Колдуэлла-Люка. Радикальный метод лечения при наличии необратимых изменений в пораженных пазухах. Показанием может служить грибковый гайморит. Доступ к пазухе осуществляется через разрез под верхней губой.
- Эндоскопическая операция. Отличается меньшей травматичностью по сравнению с предыдущей. В пораженную область помещается оптоволоконная трубка (изображение будет передаваться на экран) с рабочими каналами для хирургических инструментов, включая коагулятор и лазер. Цель манипуляции – удаление поврежденных участков слизистой, аспирация гнойного содержимого.
Одним из самых современных и физиологичных методов лечения гайморита является процедура прочищения носовых пазух при помощи специального мягкого катетера ЯМИК.
Процедура начинается с анестезии носа, благодаря которой катетер с баллончиком на конце безболезненно вставляется в одну из ноздрей и вводится в носоглотку. Второй баллончик находится посредине катетера, и после введения оказывается прямо в ноздре. Путем надувания баллонов происходит герметизация носовой полости вместе с пазухами. У катетера есть два рабочих выхода для шприцов. Через первый производят манипуляции с давлением, втягивая и нагнетая воздух в полости носа посредством движения поршня. Это способствует разрушению коллоидной структуры и последующему отделению патологической слизи от эпителиальной оболочки. Второй выход нужен для ввода лекарственных препаратов и антисептических средств.
Благодаря ЯМИК катетеру производится быстрое и безболезненное лечение гайморита. Процедура применима для детей и беременных, так как для её проведения не требуются сильнодействующие медикаменты, всасывающиеся через слизистую оболочку.
Баллонная синусопластика – это методика терапии синуситов (хронического и острого), заключающаяся в хирургическом вмешательстве. Однако этот метод не травматичен и относится к малоинвазивным операционным процедурам. Его суть сводится к расширению соустья пазух носа с использованием специального баллона-катетера. Воздействию могут быть подвержены клиновидные, верхнечелюстные и лобные пазухи, в зависимости от состояния больного. Для проведения вмешательства потребуется эндоскопическое оборудование.
Процедура осуществляется поэтапно:
- В воспаленную носовую пазуху вводится система для синусопластики. Делается это с использованием тонкого проводникового катетера.
- Содержимое носовых пазух отсасывается путем зондирования, для этого используется подключенный к свету проводник. Использование источника света позволяет врачу четко визуализировать место расположения кончика проводника.
- По проводнику в соустье вводится баллонный катетер.
- В баллон вводится жидкость, благодаря чему он раздувается. Время воздействия не превышает 5 секунд, затем его сдувают. При этом соустье увеличивается в просвете, это позволяет выполнить промывание пазухи с использованием лечебных растворов. Накопленный гной и слизь вымываются из пораженных пазух.
- Все оборудование выводится из носа.
После того, как процедура будет завершена, носовые пазухи остаются открытыми, что даёт им возможность нормально функционировать. Стоит знать, что выполнить подобного рода вмешательство имеет право лишь врач, обладающий сертификатом и навыками эндоскопической хирургии.
Важно и то, что выполнение малоинвазивного хирургического вмешательства на пазухах носа не является препятствием для осуществления иных методов лечения синуситов. Она вполне может сочетаться с другими терапевтическими процедурами, решение о необходимости которых примет врач.
Самостоятельно или же только от прогревания гайморит не проходит, поэтому его ни в коем случае нельзя запускать. И даже обычный насморк обязательно необходимо лечить, так как вероятность его перехода в острый, а затем и в хронический гайморит является достаточно высокой.
Гайморит запрещается лечить прогреванием на острой стадии его развития. Тепло приводит к увеличению отека, заложенность не пройдет, она лишь только увеличится. Именно тепло, воздействуя на гнойные воспаленные участки, активирует процесс выхода гноя наружу. Но пазухи перекрыты, и движение гноя будет совершенно в ином направлении: инфекция будет распространяться на зубы, уши, глаза, мозг.
Как видите, возможность использования прогревания зависит от стадии заболевания и особенностей его протекания у конкретного пациента.
В целом, если вы не уверены можно ли греть при гайморите вашей стадии нос – стоит обратиться к специалисту во избежание различного рода осложнений. Ведь оперативное и верно подобранное лечение даст исключительно положительные результаты.
Для достижения устойчивого эффекта терапии при хроническом гайморите необходимо устранить причины, способствующие развитию воспаления в верхнечелюстной пазухе (аденоиды, хронические заболевания ЛОР-органов, искривление носовой перегородки, больные зубы и т. д.). В период обострения применяют местные сосудосуживающие средства краткими курсами (чтобы избежать атрофии слизистой).
Проводят дренирование гайморовой пазухи. Промывание пазухи осуществляют методом «кукушка» или синус-эвакуации. Для этого используют дезинфицирующие растворы (фирацилином, перманганатом калия). В полость вводят протеолитические ферменты и растворы антибиотиков. Применяют физиотерапевтические методики (ингаляции, диатермию, ультрафонофорез с гидрокортизоном, УВЧ). Пациентам с гайморитом полезна спелеотерапия.
При гнойно-полипозной, полипозной, казеозной, холестеатомной и некротической форме хронического гайморита показано хирургическое лечение. Производят вскрытие гайморовой пазухи — гайморотомию.
Когда речь идет о профилактике гайморита сразу необходимо подчеркнуть что все меры, которые предпринимаются в данном направлении, повышают сопротивляемость организма и являются одновременно профилактическими мероприятиями, направленными на недопущение возникновения любого заболевания, приводящего к воспалению не только слизистой полости носа и гайморовых пазух, но и всех верхних дыхательных путей.
- Если в семье кто-то из членов болен заразным заболеванием верхних дыхательных путей (грипп, острый насморк, ангина и др.), использую специальные маски на область рта и носа, при разговоре и уходе за больным.
- Взрослым и в особенности детям, у которых только появляются симптомы простуды, должны обратиться за первичной медицинской помощью, для избегания появления осложнений.
- Закаливающие процедуры подразумевают периодические занятия физкультурой, спортивные игры на свежем воздухе, загорание на солнце, обтирания холодным полотенцем. Данные мероприятия не только повышают иммунный статус организма, но и способствуют лучшему росту и развитию детей.
- Предпочтительно избегания стрессовых ситуаций, эмоциональных перегрузок, снижающих защитные силы организма.
- Соблюдение гигиенических норм – одно из главных правил каждого человека. Взрослые должны научить детей мыть руки с мылом перед едой, приходя с улицы, или после туалета. Чистить зубы с использованием зубной пасты, чтобы предотвратить появление кариеса. Перед употреблением свежих фруктов и овощей их обязательно нужно тщательно вымыть.
- Периодическая влажная уборка помещений позволит снизить количество летающей пыли и уменьшить риск распространения микробов.
- Иммунитет укрепляется не только закаливанием и занятиями спортом. Если не соблюдать правильный режим питания и недополучать с пищей все необходимые питательные вещества и витамины. То естественно любой, кто чихнет или кашлянет рядом, может легко Вас заразить простудным заболеванием.
- Общее переохлаждение организма, употребление в качестве питья холодной воды, неумеренное поедание мороженного – все эти факторы приводят к снижению защитных сил организма и возникновению насморка, ангины, бронхитов и других инфекционно- воспалительных заболеваний. Не допускайте этого.
Гайморит представляет собой очень сложное заболевание, при надлежащем лечении которого пациенты могут столкнуться с серьёзными последствиями:
- появление отёчности гайморовых пазух;
- воспаление слизистой оболочки;
- нарушение носового дыхания;
- сильное выделение слизи из носа;
- скопление гноя в верхнечелюстных полостях и т. д.
После лечения гайморита у некоторых больных появляются различные осложнения:
- очень часто острая форма гайморита переходит в хроническую стадию, которая требует более длительного конструктивного лечения;
- развиваются воспалительные процессы бронхолёгочной системы, миндалин глотки и других органов;
- на фоне воспалительного процесса появляется отит.
Больные, у которых была выявлена запущенная стадия гайморита, могут столкнуться с более серьёзными осложнениями, при которых появляются различные заболевания:
- почек;
- сердца;
- суставов;
- органов зрения;
- головного мозга и т. д.
При выходе осложнений за границы бронхолёгочной системы и поражения других внутренних органов пациенты могут столкнуться с сепсисом. В том случае, когда больной, при выявлении первичной симптоматики гайморита сразу обратится в медицинское учреждение и пройдёт медикаментозное и физиотерапевтическое лечение, он сможет избежать любых последствий и осложнений этого заболевания.
источник
Большинство пациентов считают насморк обычным явлением, которое проходит вместе с простудой. Беспечное отношение отражается на здоровье не лучшим образом. Если насморк не лечить, он может перейти в катаральный гайморит. Последствия этой болезни очень неприятны, от затрудненного дыхания до менингита.
Воспаление верхнечелюстных (гайморовых) придаточных пазух называется катаральным гайморитом. Патология встречается в любом возрасте у мужчин и у женщин. Часто наблюдается у детей старше 4 лет. Синусит проявляется в холодные сезоны.
Гайморовы пазухи наполнены воздухом и покрыты слизистой оболочкой. Они соединены с носовой полостью. Воспаление вызывает отек и обильное образование секрета слизистой оболочки. Выводные протоки закрываются, нарушается отток слизи.
Катаральный гайморит различают по локализации, выраженности симптомов, пути инфицирования. По локализации воспаления выделяют:
- односторонний (лево- или правосторонний);
- двухсторонний.
По выраженности симптомов:
- подострый;
- острый;
- хронический.
- риногенный – источник инфекции находится в носовой полости;
- одонтогенный – следствие воспаления в ротовой полости, нелеченных зубов;
- гематогенный – возбудитель инфекции сосудистым путем попадает в пазуху через кровь.
Развитию заболевания часто подвержены категории лиц:
- после операций на носу или травм в этой области;
- с аллергическим ринитом;
- со сниженным иммунитетом;
- дети;
- с частыми обострениями болезней лор-органов и верхних дыхательных путей.
Первые симптомы заболевания похожи на проявления простуды. Через несколько дней симптомы нарастают. Характерные проявления гайморита:
- насморк с обильным отделением слизи;
- снижение обоняния;
- пульсирующая боль в проекции гайморовых пазух, которая усиливается при наклоне вперед;
- отечность век, конъюнктивит, слезотечение;
- ночной кашель из-за стекания слизи по задней стенке глотки.
По их цвету и консистенции можно определить стадию заболевания. Выделения могут быть жидкими или густыми. Белые сопли появляются вначале заболевания или на стадии выздоровления.
Подострый синусит проходит по типу простудного насморка за 3-4 недели. Появляются катаральные симптомы, общее недомогание. Больные жалуются на боль и давление над переносицей и глазами. Имеется заложенность носа, температура тела может быть немного повышена.
Выраженной клинической картиной проявляется острый катаральный гайморит. Это повышенная температура, обильный насморк, отечность, гнусавый голос, нарушения дыхания. Распирающие боли в области носа усиливаются при пальпации. Сопли желтовато-зеленого цвета, желтые тона говорят об образовании гноя.
При нелеченной острой форме и наличии хронических очагов воспаления в верхних дыхательных путях (тонзиллит, аденоиды, аллергический ринит) развивается хронический гайморит. При двухсторонней форме вероятность хронизации болезни выше. Для хронического гайморита характерны симптомы:
- постоянный ринит, который трудно поддается лечению;
- тупые головные боли;
- отечность век, особенно после пробуждения утром, конъюнктивит;
- снижение обоняния;
- першение в горле и сухой кашель.
Он проявляется высокой температурой тела до 40 градусов, синусы полностью заполняются гноем. Больному трудно дышать и приходится часто использовать назальные капли. Выражены симптомы интоксикации. При гнойных формах заболевания высокий риск развития осложнений.
Развитие заболевания связано с факторами, вызывающими воспалительный процесс в синусах. К ним относятся:
- вирусные и инфекционные заболевания;
- хронические инфекции в носу и ротовой полости;
- переохлаждение;
- злоупотребление назальными каплями;
- аллергические реакции;
- аденоиды, кисты и полипы;
- искривление носовой перегородки;
- травмы носа.
Если не лечить острый процесс, то он перейдет в хроническую форму, вызовет осложнения. Инфекция из носовых пазух может распространиться на область уха, глаз, головной мозг. Затрудненное дыхание приводит к дефициту кислорода в крови, что нарушает работу сердца и почек. Возможные осложнения:
- менингит;
- абсцесс мозга;
- воспаление глазных оболочек и орбиты;
- отит.
У ребенка носовые ходы и гайморовы пазухи узкие, что затрудняет отток слизистых выделений. Возникновение заболевания у ребенка возможно начиная с 3- 4 лет. До этого времени синусы представляют собой узкую щель без воздуха. При гайморите ребенок становится капризным, вялым.
Часто у детей возникает двухсторонний катаральный гайморит. Иммунная система у ребенка еще не сформирована, поэтому высок риск развития осложнений. Инфекция легко распространяется на соседние органы, головной мозг.
Изучив жалобы и анамнез больного лор- врач проводит обследование больного:
- риноскопию;
- рентгенографию;
- анализы крови;
- УЗИ;
- МРТ;
- лечебно-диагностическую пункцию.
После установления диагноза оториноларинголог определяет тактику лечения. При выборе терапии учитывают стадию болезни, анатомическое строение носа больного, сопутствующие заболевания и другие факторы. Используются консервативный, пункционный и хирургический методы.
Комплексное лечение помогает купировать острый процесс, снять отек, создать условия для эвакуации экссудата из пазух, нормализовать дыхание. Медикаментозная терапия включает:
- сосудосуживающие назальные капли (Галазолин, Санорин);
- антибиотики (Сумамед, Цефазолин);
- нестероидные противовоспалительные препараты (Ибупрофен, Парацетамол);
- антигистамины (Лоратадин, Супрастин);
- растворы для промывания носа (Но-соль, Диоксидин, Мирамистин);
- комплексы витаминов и минералов (Компливит, Витрум).
В качестве консервативной терапии синусита применяют метод «кукушки». Врач в одну половину носа вливает раствор с антисептиком, а из другой — удаляет эту жидкость электроотсосом. Эту процедуру может проходить ребенок с 4-5 лет.
Ямик-катетеры лор-врач использует для лечения гайморита без пункции пазух. Принцип методики заключается в создании положительного и отрицательного давления. За счет разницы давлений проводится эвакуация содержимого пазух. Затем в синусы вводят лекарственные препараты.
Для этого применяют электрофорез, УФО, УВЧ, магнитотерапию. Физиотерапия имеет противопоказания, поэтому назначить ее может только лечащий врач после купирования острого процесса.
Пункция придаточных пазух показана, если консервативное лечение не эффективно. Врач прокалывает стенку верхнечелюстной пазухи, очищает полость от отделяемого слизистой оболочки и промывает раствором антисептиков.
Если есть факторы, которые способствуют развитию синусита (травмы, аденоиды), или прокол оказался не эффективен, проводят хирургическое лечение. Из вскрытых во время операции гайморовых пазух удаляют гнойное содержимое (проводят санацию). Затем вводят лекарства.
Народные методы используют для облегчения состояния больного, уменьшения симптомов синусита. В домашних условиях промывают нос водно-солевыми растворами, делают ингаляции, закапывают сок полезных растений и овощей.
Прогревание провоцирует переход воспалительного процесса в гнойный, поэтому от таких процедур лучше отказаться. К народным методам относятся:
- Раствором с мумие (1 г на 0,5 л теплой кипяченой воды) промывают нос.
- Проводят ингаляции с добавлением эфирных масел (пихтовое, эвкалиптовое, мятное).
- Свежевыжатый сок двухлетнего алоэ закапывают по 4-5 капель в каждую ноздрю.
Обезопасить себя от гайморита помогут простые профилактические меры:
- закаливание, зарядка;
- рациональное питание;
- отказ от вредных привычек;
- лечение хронических очагов инфекции;
- прогулки на свежем воздухе;
- дыхательная гимнастика.
источник
При верхнечелюстном синусите развивается воспалительный процесс в одной или обеих придаточных пазухах носа. При этом нередко в самом начале трудно определить, что это именно гайморит, а не обычная простуда или насморк. Чтобы не запустить болезнь, нужно начинать лечение катарального гайморита немедленно, тогда есть шанс избежать его гнойной формы. При этом используются физиопроцедуры, медикаменты и средства народной медицины.
Содержание статьи

Определить, что в организме развивается катаральный верхнечелюстной синусит, можно по таким характерным признакам:
- постоянный насморк в течение нескольких дней, при этом количество выделений только увеличивается;
- слизь становится более густой и приобретает зеленоватый оттенок;
- носовое дыхание затрудняется, появляется заложенность;
- температура тела повышается до 37,5-38 градусов;
- проявляется неярко выраженное ощущение давления под глазами и в скулах, особенно в наклоненном состоянии;
- общее самочувствие: вялость, головная боль, ломота в мышцах, низкая работоспособность;
- возможна отечность лица и нижних век;
- иногда чувство жжения или зуда в носу.
Если симптомы проявились с одной стороны лица, то можно подозревать правосторонний или левосторонний синусит, если с обеих, то двусторонний. Толчком к началу заболевания может послужить ОРЗ или ОРВИ, ринит (простудный или аллергический), инфекционные болезни в носовой полости, травмы лица. От причины развития недуга зависят симптомы и лечение гайморита.
При первых признаках синусита лучше обратиться к врачу-отоларингологу, чтобы узнать, как лечить катаральный гайморит. Однако не всегда есть такая возможность, поэтому до посещения доктора можно начинать проводить процедуры санации носовой полости и снятия симптомов. При осмотре врач может подтвердить диагноз и прописать амбулаторную терапию.
При катаральном гайморите лечение дома проводится в таких основных направлениях:
- создание условий для беспрепятственного оттока секрета из воздухоносных карманов и носовой полости;
- очищение назальных ходов путем их промывания;
- купирование воспалительного процесса и обеспечение нормальной работы эпителиального слоя слизистой оболочки с использованием ингаляций, капель и мазей;
- разжижение слизи путем применения различных муколитических средств, компрессов;
- прогревание пазух сухим теплом.
Остановимся более подробно на вопросе, чем лечить гайморит в домашних условиях. Фактически, терапия во многом схожа с лечением насморка.
Снять отечность и освободить проходы для оттока слизи можно с помощью сосудосуживающих препаратов (деконгестантов). Они выпускаются в виде спреев и капель местного действия. В зависимости от действующего вещества, эффект от разных препаратов имеет свои особенности:
- Нафазолин. Недорогое средство, применяющееся уже давно. Быстро начинает действовать и помогает в течение 5-8 часов. К недостаткам можно отнести раздражающее воздействие на слизистые оболочки носа. У детей иногда может снижать активность действия нервной системы, поэтому в раннем возрасте не рекомендуется. Известные препараты: Санорин, Нафтизин.
- Фенилэфрин. Его действие ограничивается 2-4 часами, он менее активен, поэтому чаще используется в педиатрии. При этом установленную врачом дозу превышать нежелательно, поскольку у детей происходит повышенная всасываемость фенилэфрина. И ребенок и взрослый не должны использовать такие капли дольше 3 дней. Продаются Назол Бэби для малышей и Назол Кидс для деток с 6 лет.
- Ксилометазолин. Широко распространен в виде аэрозолей и капель. В отличие от нафазолина, отрицательно действует на слизистые покровы, только если применяется длительное время (в течение нескольких недель). Применяется для лечения детей с самого рождения (концентрация 0,05%) и взрослых (0,01%). В аптеках предлагаются Отривин, Галазолин, Тизин, Ксимелин.
- Оксиметазолин. Альфа-адреномиметик, по своему действию схож с ксилометазолином. Действует до 8 часов, хотя после закапывания нужно подождать 15 минут. Выпускается в трех концентрациях: 0,01% — грудничкам до года, 0,025% — малышам до 6 лет, 0,05% — всем пациентам от 6-летнего возраста. Препараты: Назол, Називин.
- Трамазолин. Одна из новейших разработок фармакологов. Действие начинается через 5 минут и длится до 10 часов. Эпителий не раздражается благодаря мягкому действию лекарства. Недостаток – высокая цена. Лекарство – Лазолван Рино.

Капать в нос деконгестанты не рекомендуется дольше 7 дней во избежание ломкости сосудов и развития кровотечений. Если есть необходимость их дальнейшего применения, то нужно воспользоваться средством с другим действующим веществом.
После снятия отека необходимо разжижить слизистые массы и вывести их из пазух и носовой полости. Для этого используется промывание полости носа солевыми растворами или отварами целебных растений. Промывание – несложная процедура, которую можно провести дома, нужно только знать, как это правильно делается.
Полоскать нос можно солевым раствором 0,9%, его можно приготовить дома, разведя половину чайной ложки каменной соли в стакане кипяченой теплой воды. Туда же иногда добавляется 2 капли йода или пару кристаллов марганцовки. Также хорошо помогает лечение народными средствами, в частности, отварами лечебных растений (на стакан кипятка одна столовая ложка измельченной сухой травы). Более сильное противомикробное действие могут обеспечить такие препараты, как Мирамистин и Фурацилин.
В домашних условиях производят обычное проточное промывание. Больной наклоняется над раковиной. Вода подается под небольшим давлением в одну ноздрю, а затем, пройдя через всю назальную полость и захватив слизь, вытекает через другую. Для вливания жидкости применяется спринцовка, шприц или особенный чайничек из йога-практики.
Сильное давление создавать не нужно, поскольку инфицированная вода может затечь в ухо через евстахиеву трубу и вызвать отит, особенно у детей.
Удобно самостоятельно полоскать нос с помощью аптечных растворов на основе морской воды или морской соли с биологически активными добавками (Аква Марис, Хьюмер, Долфин). Кроме сбалансированного химического состава, они отличаются наличием в комплекте удобных приспособлений для промывания. Ирригации нужно проводить не менее 3 раз в день.
Немаловажный вопрос – это правильное сморкание. Нужно выдувать каждую ноздрю поочередно, зажав другую пальцем. Если высмаркивать секрет из обоих ходов одновременно, то слизь может попасть в слуховую трубу. Сильное напряжение при выдувании носа нередко приводит к болезненным ощущениям или разрыву стенки сосуда с последующим кровотечением.

Ингаляции хороши для очистки носовых ходов, разжижения слизи и улучшения дыхания через нос. Пациент дышит паром, наклонившись над кастрюлькой и накрыв голову полотенцем или пледом. Важно соблюдать осторожность, чтобы не обжечься кипятком или не получить ожог слизистой. Дышать нужно равномерно и глубоко, при ухудшении состояния сразу же прервать процедуру. Ингаляции проводятся ежедневно, после чего человеку нежелательно выходить на улицу, чтобы не застудиться.
Несколько распространенных рецептов домашних ингаляций:
- Несколько картофелин в кожуре отвариваются до готовности, затем вода сливается, а картофель слегка разминается. Больной дышит паром в течение 10-15 минут.
- 2 чайные ложки спиртовой настойки прополиса 10% (продается в каждой аптеке) вливается в 2 литра кипятка. Этот рецепт не подходит детям и людям с непереносимостью к продуктам жизнедеятельности пчел.
- 3 ложки травяного сбора из шалфея, тысячелистника, ромашки, зверобоя и череды заварить в 2 литрах кипятка. Проводить ингаляции 4 раза в день по вечерам каждый час.
- 15 капель спиртовой настойки эвкалипта добавляется в литр кипятка, дышать 5-10 минут.
Капли в нос готовятся из природного сырья, которое можно легко найти в магазине или дома. Вливаются в нос они 3-4 раза в сутки, по 2-3 капли. Проверенные народные рецепты:
- Свежий корень цикламена перетирается на терке и отжимается через марлю. Чайная ложка сока разводится в кипяченой воде и капается в нос по 2 капли. Результат – активное отхождение слизи. Нужно соблюдать осторожность при работе с неразведенным соком растения, поскольку он является сильным ядом.
- Равные части меда и сока алоэ смешать с 4 г чистотела. Вливать 5 раз в день по 3 капли.
- Распущенный на водяной бане пчелиный мед свести с соком лука и картофеля в равных пропорциях. Применять при заложенности носовых ходов.
Еще одно надежное средство – это всевозможные компрессы, которые накладываются на область придаточных камер:
- Плод редьки черной потереть на мелкой терке, завернуть в тряпицу или носовой платок и положить на скулу или в районе переносицы. Повторять неделю по 3 раза в день.
- Репчатый лук. Луковица толчется с кожурой, немного отжимается и заворачивается в марлю или ткань. Кожу, куда накладывается этот компресс, предварительно смазывают кремом, чтобы не допустить ожога. Глаза закрываются платком или ватными дисками, иначе может возникнуть раздражение и слезотечение.
- Лавровый лист. Несколько листиков кипятят 5 минут, немного остужают. Смачивают салфетку в отваре и укладывают на лицо в районе пазух до остывания, накрыв полотенцем. Повторяют подряд несколько раз.
Также эффективно прогревание камер сухим теплом. Для этого используют синюю лампу (рефлектор Минина) или сваренные вкрутую куриные яйца.
Главное, нельзя прогревать пазухи в период развития гнойного процесса, это может усилить симптомы болезни.
источник