Чем лечить ладонно-подошвенный пустулезный псориаз и почему он появляется: лечение народными средствами и мазями
Одной из разновидностей форм псориаза является ладонно-подошвенный. Его особенностью является то, что происходит поражение кожи исключительно на этих участках тела. При несвоевременном лечении пациенту грозит присоединение вторичной инфекции.

Со временем кожа на стопах сильно грубеет, на некоторых участках образуются мозоли. Все эти неприятные симптомы доставляют сильный дискомфорт человеку и требуют обязательного лечения.
Это одна из форм кожных заболеваний, при которой происходит поражение стоп и ладоней человека. Встречается в 25 % случаев больных псориазом. По мере течения болезни, пораженные участки кожи сильно грубеют, образуются трещины и ранки. Из-за схожести в симптоматике ладонно-подошвенный псориаз часто принимают за сифилис или грибковую инфекцию.
Представители со светлой кожей чаще подвержены этой форме псориаза, нежели темнокожие. Ладонно-подошвенный псориаз встречается равно среди женщин и мужчин не зависимо от их возраста и социального положения.

- аутоиммунные нарушения в организме (происходит выработка иммунной системой человека антител к собственным клеткам);
- плохая наследственность (шансы на развитие псориаза повышаются у пациентов, в роду которых были зафиксированы случаи этого заболевания);
- частые стрессы и нервные расстройства;
- злоупотребление вредными привычками;
- травмы ладоней и стоп, инфекционные заболевания.
К второстепенным причинам развития ладонно-подошвенного псориаза относят:
- проживание в плохих экологических условиях;
- работа на вредном производстве;
- частые ожоги кожных покровов;
- лишний вес;
- частые простудные заболевания;
- ВИЧ и СПИД;
- укусы насекомых.
К сожалению, не всегда удается установить истинную причину развития патологии, поэтому врачи подбирают симптоматическую схему лечения.

Внешне псориатическая сыпь на ладонях и стопах напоминает мелкие гнойники. По мере течения заболевания появляется сильный зуд.
Такая сыпь не имеет свойства вскрываться, на следующей стадии поверхность пузырьков покрывается плотной корочкой.
В дальнейшем очаги сыпи объединяются в одно большое пятно, происходит деформация кожи, на ней появляются мелкие трещинки. Заболевание негативно сказывается на состоянии ногтевых пластин: они утолщаются, меняется цвет и т.д.
Помимо неприятных симптомов, пациент страдает от психологического дискомфорта: при банальном рукопожатии ему становится неудобно из-за внешнего вида ладоней. При тяжелых формах ладонно-подошвенного псориаза больному становится трудно ходить и выполнять привычные движения руками.

Для терапии применяют медикаментозные препараты, народные средства, физиопроцедуры и т.д. Схема лечения зависит от возраста пациента и стадии ладонно-подошвенного псориаза.
Среди методов народной медицины популярностью пользуются компрессы, ванночки и мази домашнего приготовления. Не всегда такое лечение приносит желаемый результат, в большинстве случаев помогает только устранить неприятную симптоматику. Среди эффективных методов выделяют:
- компрессы из яичного белка, березового дегтя, борной кислоты, меда, рыбьего жира и вазелина. Полученную кашицу равномерно распределяют на пораженном участке 2 раза в день;
- компрессы из клевера помогают избавиться от псориаза на ступнях;
- отвар из ромашки, зверобоя, валерианы, череды, зверобоя и чистотела. Его принимают внутрь за 30 минут до еды по половине стакана, средний курс лечения составляет 2 недели;
- ванночки из можжевельника, череды или березового дегтя. Помогают устранить воспаление, зуд и другие неприятные ощущения. Ладони и ступни погружают в лекарственные отвары на 20-30 минут, процедуру повторяют каждые 2 дня.
Для получения максимально положительного результата лечения, рекомендуется применять народные средства в комплексе с приемом медикаментов.

Подбор средства проводит лечащий врач, исходя из картины состояния конкретного пациента. К популярным мазям для лечения ладонно-подошвенного псориаза относят: салициловую и цинковую мазь, Цинокап, Антипсор и др. Они быстро помогают устранить воспаление и устранить неприятные симптомы псориаза.
При неэффективности народных средств больному назначают прием таблеток от псориаза. К распространенным препаратам относят Кенакорт, Траикорт и т.д. Для успокоения нервной системы назначают седативные средства (Корвалол, настойка валерианы и т.д.). Недостатком лечения подобным препаратами считаются расстройства в работе желудочно-кишечного тракта.
Заболевание очень редко встречается в детском возрасте. Для лечения применяют ограниченный список медикаментозных препаратов из-за их высокой токсичности. В большинстве случае, пациентам детского возраста применяют средства народной медицины: ванночки и примочки из отваров лекарственных трав (ромашки, зверобоя и т.д.). Во время лечения рекомендуется пользоваться дегтярным мылом при выполнении гигиенических процедур.

При наличии генетической предрасположенности регулярно укреплять свой иммунитет, избегать травм ладоней и стоп. При появлении первых неприятных симптомов рекомендуется сразу обращаться к врачу.
Ладонно-подошвенный псориаз не относится к заразным заболеваниям. Больные с таким диагнозом могут спокойно посещать бассейны, сауны, пользоваться одними предметами быта с другими членами семьи.
Ладонно-подошвенный псориаз – одна из разновидностей кожных заболеваний. Доставляет дискомфорт в повседневной жизни человека. По мере течения болезни образуются грубые участки на ладонях и ступнях, пациенту становится трудно ходить и выполнять определенные движения. Для лечения используют лекарства внутреннего и наружного применения, средства народной медицины. Курс терапии определяется индивидуально, зависит от стадии течения псориаза.
источник
Ладонно-подошвенный пустулез (синоним – пустулезный бактерид Эндрюса) представляет собой дерматологическое заболевание, встречающееся преимущественно у людей зрелого возраста – от 25 до 50 лет. Ладонно-подошвенный пустулез характеризуется хроническим рецидивирующим течением, при отсутствии соответствующего лечения болезнь может длиться годами. Пустулез ладоней и подошв часто путают с другими разновидностями кожных патологий – ладонно-подошвенным псориазом Барбера, микозом стоп и другими видами дерматологических заболеваний.
Точные причины возникновения данного заболевания пока неизвестны. Считается, что предпосылкой к его развитию является наличие очагов хронической инфекции – например, при тонзиллите, кариесе, фарингите, риносинусите и пр. Вероятность развития пустулеза ладоней и подошв возрастает при снижении защитных сил организма, вызванном стрессами, физическим и эмоциональным истощением, несбалансированным питанием.
Болезнь начинается с появления на коже ладоней и подошв мелких округлых пустул, заполненных серозным или серозно-гнойным экссудатом – прозрачной или желтовато-белой жидкостью. Элементы сыпи кажутся вдавленными в эпидермис и практически не возвышаются над здоровыми участками кожи. Кожные покровы вокруг высыпаний краснеют, становятся болезненными на ощупь, плотными и грубыми, появляется зуд и шелушение. Постепенно пустулы лопаются, их содержимое вытекает на кожу и, высыхая, образует желтые или коричневые корки. Наряду с подсохшими корочками на ладонях и подошвах продолжают образовываться новые пустулы.
Несмотря на то, что локализация высыпаний в основном представлена кожей ладоней и подошв, пустулы могут распространяться на пальцы и область между ними. В некоторых случаях болезнь поражает также ногтевые пластины, приводя к нарушению их формы, появлению ломкости. В дальнейшем ногти могут отслаиваться от ногтевого ложа.
Кроме дерматологических проявлений болезнь обычно не сопровождается другими симптомами – температура тела остается в пределах нормы, признаков интоксикации не наблюдается.
Лечение данного заболевания должно быть комплексным. Если причиной появления ладонно-подошвенного пустулеза является наличие в организме очагов хронического воспаления, терапия должна начинаться с их обнаружения и лечения. Для повышения защитных сил организма рекомендована витаминотерапия, нормализация режима работы и отдыха, рационализация питания. Чтобы уменьшить проявления кожного зуда, назначается прием антигистаминных и легких седативных средств. Для борьбы с высыпаниями назначают противовоспалительные наружные средства с антисептическим и подсушивающим эффектом. В некоторых случаях может быть рекомендовано использование кортикостероидных мазей и кремов.
Вы также можете использовать крем Ла-Кри для чувствительной кожи. Средство имеет негормональный состав, в который входят безопасные компоненты – экстракты череды, фиалки и грецкого ореха, масло авокадо, пантенол и бисаболол. Ежедневное использованием крема способствует уменьшению воспаления, покраснения, шелушения и зуда.
В качестве дополнения к назначенной врачом терапии может выступать лечение ладонно-подошвенного пустулеза народными средствами. Например, пораженные участки кожи можно протирать отваром череды, ромашки, коры дуба и пр.
Помимо медикаментозной схемы лечения ладонно-подошвенного пустулеза пациентам может быть рекомендовано проведение физиотерапевтических процедур. Обычно используют облучение пораженных участков кожи ультрафиолетом, проведение сеансов ультразвуковой и магнитотерапии и пр.
Во время обострения ладонного пустулеза желательно изменить рацион питания, исключив из него острые, жареные, копченые и жирные блюда, сдобную выпечку и сладости.
Рекомендовано употреблять достаточное количество жидкости (около 2 л в сутки): пить чистую питьевую воду, чай без сахара, отвары трав, соки без консервантов.
Спасибо за Ваш вопрос! Мы обязательно ответим
в ближайшее время!
источник
Есть несколько форм этой болезни, которые имеют индивидуальные отличительные особенности. Каждый четвертый пациент дерматолога получает диагноз «ладонно-подошвенный псориаз», при этом его кожа сильно шелушится и покрывается папулами; пусковым механизмом данного типа заболевания служит нарушение иммунного процесса, вследствие чего происходит сбой на клеточном уровне. Патология характеризуется цикличностью, при которой периоды ремиссии сменяются обострениями.
Заболевание характеризуется длительным течением с волнообразным циклом, оно относится к числу неинфекционных, поражает кожу ладоней и стоп. Кроме физической симптоматики, которая выражается местным воспалением и болью, дополнительным негативным фактором псориаза являются психологические переживания. Заболеванию присущи этапы ослабления клинической картины и обострения недуга. Хронический псориаз на ладонях и стопах продолжается на протяжении многих лет и не поддается полному излечению. Если при этом игнорировать терапию, есть риск инвалидизации больного.
Для этого аутоиммунного заболевания характерны специфические симптомы. Ладонно-подошвенный псориаз сопровождается следующими проявлениями:
- высыпаниями в виде фиолетовых или розоватых выпуклых папул на коже ладоней и/или подошв (как правило, очаги имеют четко очерченную область);
- кожа в зоне папул отличается сухостью, часто покрывается трещинами и бляшками;
- иногда воспалительный процесс распространяется на ногтевые пластины;
- псориаз на ладонях и стопах сопровождается болью.
Чаще поражение недугом происходит в возрасте от 30 до 50 лет, причем в группе риска находятся люди, которые подвергаются тяжелым физическим нагрузкам. Невзирая на то, что природа заболевания не до конца изучена, заболевание относят к наследственным. Кроме этого, появление болезни в таких случаях:
- после травмы кожи;
- при стрессовых ситуациях;
- в результате отрицательного воздействия внешних факторов;
- после перенесенных инфекционных кожных заболеваний;
- вследствие приема лекарств;
- как аллергическая реакция на алкоголь или пищевые продукты;
- при гормональных нарушениях;
- в результате резкой смены климата;
- как следствие ВИЧ-инфекции;
- после развития кишечного дисбактериоза.
Болезнь по клиническим проявлениям классифицируется на несколько типов. Так, врачи выделяют:
- Типичный псориаз. Развитие заболевания сопровождается образованием плотных бляшек с четко ограниченными краями, покрытых светлыми чешуйками. При значительном уплотнении на коже могут появляться трещинки.
- Роговой ладонно-подошвенный псориаз. Отличительная особенность данного типа недуга – это выраженные очаги дерматоза. При этом на дерме появляются плотные высыпания светло-желтого оттенка. Их размер может сильно варьироваться: от маленьких пустул до крупных бляшек. Обширная форма заболевания характеризуется срастанием очагов, распространением псориаза на большие участки тела.
- Везикулезно–пустулезный тип болезни. Симптомы этой разновидности псориаза отличаются: в некоторых случаях тело человека покрывается большим количеством мелких бляшек, в других – на руках и ногах появляются единичные пустулы. Нередко наблюдается срастание пустул, вследствие чего на поверхности кожи образуются гнойные очаги. Пустулезный псориаз ладоней и подошв характеризуется симметричным расположением высыпаний, частыми рецидивами, трудностью лечения.
Осмотр – основной диагностический метод для определения типа заболевания. Тем не менее, поскольку по симптоматике псориаз ладоней и стоп схож с клиническими проявлениями экземы, микозов, для постановки диагноза делают микологический соскоб либо биопсию кожи. Кроме того, пациенту на приеме у врача могут назначаться такое диагностическое мероприятие, как дерматоскопия (осмотр кожи посредством увеличительной техники, сканирование высыпаний).
Борьба с дерматологической болезнью основывается на устранении неприятной симптоматики, улучшении общего состояния больного и предотвращении повторения рецидивов. Системное лечение крайне необходимо при обострении ладонно-подошвенного псориаза. Как правило, для быстрого снижения интенсивности клинической картины врач назначает такие препараты:
- Ацитретин (помогает при тяжело протекающей болезни кожи, относится к группе ретиноидов);
- Метотрексат (с помощью входящих в состав веществ останавливает бесконтрольный рост клеток кожи);
- Циклоспорин (относится к группе препаратов с иммуносупрессивным действием, эффективен для лечения пустулезного псориаза).
Добиться положительного эффекта в лечении ладонно-подошвенного псориаза помогают не только системные препараты, но и местные средства. Так, во время обострения недуга рекомендуется использовать:
- Кортикостероидные мази, содержащие клобетазола пропионат (Дермовейт, Клобетазол, Псоридерм, пр.). Применяются 2 раза за сутки под повязку, помогают снять раздражение, оказывают противовоспалительное действие.
- Увлажняющие, смягчающие средства на основе салициловой кислоты или мочевины. Применять можно с самого начала развития симптоматики.
- Мази с каменноугольным дегтем (Антрадерм, Цигнодерм, Антралин, пр.). Такие средства лечат ладонный псориаз и высыпания на стопах. Наносят мази 1 раз в сутки на пораженную кожу толстым слоем, оставляя на полчаса.
Наряду с системной, местной терапией, применением различных физиологических процедур типа фототерапии, востребованными для лечения псориаза остаются методы народной медицины. Эффективность некоторых из них отмечается самими врачами, которые советуют дополнять народными средствами медикаментозную терапию. Отвары, компрессы, мази и настои из трав не только помогают устранить симптоматику болезни, но и улучшают общее состояние организма больного, восполняя нехватку витаминов. Лечение ладонно-подошвенного псориаза можно проводить такими средствами:
- Рыбий жир. Раз в сутки им смазывают пораженную кожу.
- Масло облепиховое от псориаза. Им обрабатывают бляшки и папулы, кроме того, продукт можно принимать внутрь по 1 ч. л. за сутки.
- Отвар с бузиной для лечения кожи. Цветы и листья смешивают в равных количествах, после 20 г смеси заваривают стаканом кипятка, настаивают на протяжении часа и принимают по трети стакана 3 раза ежедневно.
- Травяной сбор для ванны против псориаза вульгарного типа на стопах и ладонях. Заваривают 3-4 литра концентрированного отвара из смеси череды, чистотела, зверобоя и солодки. Готовую жидкость вливают в теплую ванну. Принимать водные процедуры следует не меньше получаса.
источник
Что такое ладонно-подошвенный псориаз и каковы его причины. Разновидности заболевания и их симптомы. Какими методами и лекарствами лечат ладонно-подошвенный псориаз, а также список основных мер профилактики, которые помогут ускорить лечение и предотвратят появление сыпи.
Ладонно-подошвенный псориаз — одна из форм псориаза, при котором сыпь поражает ограниченные участки ладоней и стоп. Протекает циклично — с периодами обострений и ремиссий. Заболевание может протекать изолированно, без поражения других участков кожи, или сочетаться с более распространенными формами.
Ладонно-подошвенная форма псориаза может быть устойчива к проводимой терапии, поэтому очень важно проводить лечение под наблюдением дерматолога. Курс терапии не только продлевает ремиссию, но также полностью устраняет болезненность, восстанавливает функции кожи и предотвращает развитие осложнений. Чем раньше пациент обратиться в больницу, тем быстрее уйдут признаки заболевания.
Фото 1.
Провоцирующие факторы возникновения псориаза: ожирение.
Фото 2.
Провоцирующие факторы возникновения псориаза: курение и алкоголь.
Фото 3.
Псориаз на ладонях.
Фото 4.
Псориаз на подошвах ног.
Фото 5.
Симптомы ладонного псориаза: шелушение и появление красной корки.
Фото 6.
Симптомы ладонного псориаза: отслаивание ногтевых пластинок.
В большинстве случаев ладонно-подошвенная форма появляется из-за врожденных или приобретенных особенностей работы иммунной системы или передается генетически. Возможно сочетание обоих факторов.
Без факторов-провокаторов болезнь может вообще не проявляться. Вот основные причины, которые могут дать толчок к появлению сыпи:
- перенесенные инфекции (вирусные и бактериальные);
- наличие воспалительных процессов в организме;
- курс препаратов (на базе мышьяка, бета-блокаторов, оральных контрацептивов и т. д.);
- наркотики, курение и злоупотребление спиртными напитками;
- избыточный вес, нарушения метаболизма;
- патологии сердца и сосудов;
- нарушения в работе эндокринной системы;
- сильный или продолжительный стресс.
При псориазе иммунная система слишком активно производит защитные вещества, агрессия которых направляется на свои же ткани и клетки. Как правило, это Т-лимфоциты. Их активность провоцирует воспаление и избыточное деление клеток. Это и вызывает симптомы. В группу риска входят люди от 30 до 50 лет.
Есть разные степени патологии, что особенно проявляется на руках. Поэтому в случае с псориазом на ладонях фото начальной стадии могут отличаться.
Стандартные клинические проявления:
- воспаленные участки розового или красного цвета с ясно очерченными границами;
- сильное шелушение поверх сыпи (хорошо видно на фото псориаза на ладонях рук);
- болезненные трещины в зонах с высыпаниями (бывают не всегда);
- пустулы (сыпь с гнойным содержимым, характерная для некоторых типов псориаза);
- интенсивные зуд и жжение (появляются не у всех пациентов).
Заболевание имеет разные формы. Поэтому некоторые симптомы могут отличаться.
Обнаружив подозрительные симптомы, нужно как можно скорее обращаться к специалисту-дерматологу. Не стоит самостоятельно ставить себе диагноз, изучив фото ладонно-подошвенного псориаза.
Выделяют два основных типа ладонно-подошвенного псориаза: обыкновенный и пустулезный (тип Барбера).
Обыкновенный псориаз проявляется следующим образом:
- в области ладоней (чаще ближе к большому пальцу и мизинцу) или подошв (пятка, боковая поверхность стопы и область плюснефаланговых суставов) формируются четко-очерченные, воспаленные участки кожи красновато-желтого цвета. При выраженном обострении заболевания сыпь может занимать площадь всей ладони или подошвы.
- в некоторых случаях на поверхности высыпаний скапливается большое количество грубых чешуек, формирующих глубокие и болезненные трещины
Пустулезный ладонно-подошвенный псориаз (псориаз Барбера) дополнительно характеризуется наличием пустул – внутрикожных скоплений гноя белесовато-желтого цвета. Гнойные высыпания могут формироваться и поверх бляшек, и на чистой коже.
Пустулезный подтип развивается быстро, отличается часто повторяющимися рецидивами и плохо поддается терапии. Терапия псориаза Барбера значительно отличается от лечения других подтипов.
Ладонный и подошвенный псориаз предусматривает комплексное лечение с использованием системных препаратов, наружных средств и физиотерапевтических методик. Поскольку полностью избавиться от псориаза нельзя, терапия преследует цель ослабить симптомы и продлить ремиссию.
Системное лечение подразумевает применение активных противовоспалительных средств из группы иммуносупрессантов (метотрексат, циклоспорин и др.) или ретиноидов (ацитретин).
При псориазе на ладонях и на тыльной стороне рук наружное лечение включает в себя:
- глюкокортикостероиды (гормональные кремы и мази) – эта группа средств наиболее эффективно справляется с воспалительным процессом в коже и требует обязательного наблюдения врача в период лечения.
- витамин D и его аналоги;
- негормональные наружные препараты – средства, содержащие нафталан, салициловую кислоту, мочевину, деготь подходят для использования как в период обострения заболевания, так и в период ремиссии. Эта группа средств редко вызывает побочные эффекты и может применяться больным самостоятельно.
- смягчающие кремы;
Помимо препаратов активно применяется физиотерапия. Обычно она включает следующие процедуры:
- воздействие УФ-лучами (естественными или аппаратными);
- ПУВА-терапия;
- лечение эксимерным лазером;
Методы лечения подбирает врач-дерматолог, руководствуясь тяжестью заболевания и особенностями организма пациента. Ключевая сложность в подборе препаратов — их сочетаемость и противопоказания. Кроме того, для эффективности терапии лекарства должны чередоваться по уровню их противовоспалительной активности. Поэтому заниматься самолечением нельзя.
В качестве дополнительной меры можно обратиться к народным рецептам. Однако их эффективность не доказана. Кроме того, многие природные компоненты являются сильными аллергенами и могут дополнительно раздражать кожу, что только усугубит ситуацию.
Прежде чем использовать тот или иной рецепт, крайне рекомендуется проконсультироваться с доктором. Особенно если заболевание протекает тяжело.
источник
Ладонно подошвенный пустулез или бактерид Эндрюса — это хроническое заболевание со склонностью к периодическим рецидивам и обострениям. Возникает у людей в возрасте от 20 до 50 лет. Основным проявлением пустулеза выступает поражение тканей кожного покрова подошв и ладоней с образованием гнойников, невыясненной этиологии.
Не существует единого мнения о причинах возникновения пустулеза вида ладонно-подошвенный. Ученые придерживаются нескольких догадок о возможных предрасполагающих факторах данного явления:
- Аллергическая реакция организма. Под влиянием аллергенов развивается патологический процесс замедленного действия. Чаще всего пациенты, страдающие пустулезом на ладонях и поверхности подошв, в анамнезе имеют крапивницу, бронхиальную астму, ангеоневротический отек. Применение антигистаминных препаратов в ходе лечения позволяет добиться улучшения состояния. Подтверждается вероятность аллергической природы бактерида Эндрюса.
- Бактериальная инвазия. Гнойники, образующиеся в ходе развития заболевания, выступают явным признаком наличия бактериального возбудителя. Пациенты с диагностированным пустулезом ладоней и подошв страдают от разнообразных инфекционных процессов в организме (бактериальные поражения носовых пазух, кариес, тонзиллит). Действия, направленные на устранение подобных заболеваний, улучшают состояние ладоней со стопами.
- Собирательный фактор.Включают бактериальное и аллергическое влияние разнообразных возбудителей. Вероятность наследственной передачи и заразность полностью исключается. Единственное, что объединяет генетический механизм передачи и данное заболевание – наследственная склонность к аллергиям.
Для определения состояния подошвенного острого пустулеза и выявления возможных причин недуга, человеку необходимо пройти диагностическое обследование.
Развитие заболевания начинается с образования на кожном покрове ладоней и подошв пустул небольшого размера и круглой формы. Высыпания заполнены гнойным экссудатом – желтоватой жидкостью. Визуально элементы сыпи выглядят вдавленными в кожный покров и практически не возвышаются над уровнем тканей.
Кожа вокруг новообразование приобретает красный оттенок, становится огрубелой, болезненной, присутствует кератоз. Наблюдается зуд, гипертермия пораженного очага, шелушение, образование чешуек. С развитием болезни пустулы на конечностях лопают. Наружу вытекает жидкость, а полость раны на ладонях покрывается желтой или коричневой корочкой. Одновременно с тем как подсыхают возникшие корки, новые высыпания продолжают образовываться.
Больной ощущает дискомфорт. Любые прикосновения к пораженному участку болезненны. Симптомов общей интоксикации не наблюдается.
Для постановки верного диагноза необходимо тщательное обследование. Диагностика включает визуальный осмотр подошв, обсыпанных ладоней, проведение лабораторных анализов. Изучается структура тканей кожного покрова, содержимое пустул. Необходимо бактериологическое исследование на предмет инфекции. Если полученные данные не дают однозначного ответа, специалисты обращаются к дополнительным процедурам – биопсии тканей с последующим гистологическим исследованием.
С учетом невыясненного происхождения ладонно-подошвенного острого пустулеза, важно оценивать общее состояние человека с подозрением на данное заболевание. По статистике, 9 из 10 пациентов с недугом имеют в организме какую-либо инфекцию, а 6 из 10 имеют обремененный аллергический анамнез.
После проведения тщательного исследования, подтверждения предполагаемого диагноза, принимаются меры соответствующей терапии. Лечить пустулез можно только с учетом особенностей конкретного организма. Параллельно должны быть проведены меры по выявлению, терапии существующего недуга, на фоне которого развился
Медикаментозное лечение ладонно подошвенного пустулеза предполагает комплексное взаимодействие ряда препаратов, которые устраняют внешние проявления, оказывают общее терапевтическое действие.
Для пациентов назначают аптечные средства:
- Цитостатические средства – противоопухолевые препараты, которые используются для лечения псориазов. Данные медикаменты позволяют остановить разрастание чешуйчатых бляшек на эпидермисе ладоней и пораженных пустулезом подошв, что стимулирует процесс заживления. К таким средствам относится Метотрексат или его аналоги.
- Антибиотики – препараты для борьбы с бактериальными инфекциями. Подбираются в индивидуальном порядке для каждого пациента. Недопустим самопроизвольный прием лекарств данной группы в связи развитием антибиотикорезистентности бактерий.
- Иммуносупрессоры – лекарственные средства, основное назначение которых — угнетать иммунную реакцию организма. Препараты актуальны при наличии аллергической реакции на ладонях. Позволяют подавить иммунный ответ при пустулезе, остановить развитие существующих симптомов. Представители – Цироспорин, Азатиоприн, Симулект, т.д.
- Кортикостероиды – гормональные препараты, основная функция которых подавить аллергическую реакцию. Применяются в форме мазей, гелей, кремов для наружной обработки пораженных пустелезом ладоней и тканей подошв. Представители – Псоридерм, Дермовейт, Протопик.
- Антисептики – используют для наружной обработки пустул. Препятствуют занесению и размножению патологической микрофлоры. Применяют марганцовку, Фурацилин, Хлоргексидин, Бетадин.
- Кератолические лекарственные препараты. Предназначены для симптоматического лечения поврежденных участков кожи ладоней и воспаленных подошв. Смягчают, увлажняют, оказывают ранозаживляющее действие. Используются салициловая кислота, мочевина, т.п.
Любые аптечные препараты опасны для использования без предварительного назначения доктора, которое осуществляется только на основе диагностики.
Фототерапия – современный эффективный метод терапии пустулеза, кожных заболеваний. Для лечения пустелеза вида ладонно-подошвенный, прибегают к двум процедурам – ультрафиолетовому воздействию и методике ПУВА.
Фототерапия, благодаря воздействию ультрафиолетовых волн, оказывает положительное влияние на состояние кожного покрова – противовоспалительное, ранозаживляющее действие, стимулирует регенерацию тканей. После проведения процедуры отмечается:
- положительная динамика у 85% пациентов;
- быстрое наступление желаемого результата на ладонях и поверхности подошв;
- продолжительная ремиссия пустулеза (от 6 месяцев до нескольких лет);
- отсутствие эффекта привыкания к процедуре.
Фототерапия подошв и пораженных ладоней практически не имеет противопоказаний при пустулезе, хорошо переносится большинством пациентов. Данный метод не может выступать как самостоятельный. Его используют в комплексе с другими эффективными мероприятиями по восстановлению здоровья.
Народное лечение в комплексе с традиционными методиками позволяет добиться эффективного результата.
Для обработки ладоней и стоп применяют масло облепихи. Им смазывают пустулы, чешуйки, сухую кожу. При соблюдении инструкции облепиховое масло можно принимать внутрь.
Снимают воспаление на подошвах, восстанавливают кожу ванночки с лекарственными растениями. Применяют ромашку, календулу, зверобой, солодку.
Народное лечение не является заменителем традиционного. Без посещения доктора и проведения актуальной терапии, самостоятельные попытки избавиться от пустулеза могут спровоцировать нежелательные последствия.
Несмотря на неясное происхождение пустулеза с локализацией на ладонях или на подошвах, долгое лечение и необходимость соблюдения особых рекомендаций, врачи говорят об общем положительном прогнозе. Важно вовремя обратиться за квалифицированной помощью, четко следовать предписаниям специалиста. В большинстве случаев пустулез не дает осложнений. Не исключается вероятность поражения ногтевой пластины, флегмоны или сепсиса.
Справиться с бактеридом Эндрюса можно, если своевременно обратиться за помощью к профильному специалисту. Чем раньше пациент посетит доктора, тем быстрее он избавится от проблемы пустулеза, локализованного на подошвах и коже ладоней.
источник
У людей возрастной группы от 25 до 50 лет часто диагностируют хроническую болезнь — ладонно-подошвенный пустулез. У заболевания есть другое название — пустулезный бактерид Эндрюса (Andrews bakterid). Дерматоз отличается хроническим течением с рецидивами. Лечение требует много времени и усилий. Попробуем разобраться, какими методами нужно лечиться.

Бактерид — достаточно редкий вид дерматологического заболевания. Его характерная особенность в том, что оно практически не встречается в детском возрасте. Кроме того, природа его происхождения не определена. Стоит понимать, что в отличие от многих других дерматологических болезней, бактерид Эндрюса не заразен.
Определить, какое именно заболевание поразило кожу можно по некоторым внешним особенностям:
- Болезнь развивается только на подошве и ладонях. Чаще всего развитие происходит с центра.
- Образуется пустула, внутри которой гной. Только потом подошва покрывается коркой.
- Одна из особенностей — хроническое течение с периодическими рецидивами.
- Болезнь развивается на обеих стопах или ладонях практически симметрично.
Как уже выяснено, пустулез не инфекционного происхождения. Его особенность в том, что развитие провоцируют микротравмы, затрагивающие ладонь и подошвы, скудное питание, общее ослабление организма, проблемы с иммунитетом. Есть предположение, что причиной заболевания становится особая аллергическая реакция. Согласно исследованиям, в истории болезней пациентов с пустулезом фигурируют аллергические патологии. Подтверждает гипотезу такого происхождения и то, что после проведения десенсибилизирующей терапии проявления болезни уменьшаются.
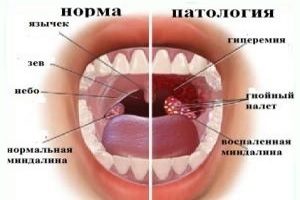
В основе третьей гипотезы лежит комплексное воздействие нескольких факторов: аллергии, инфекции, особенности организма. Полностью исключается наследственная предрасположенность или заражение от другого больного. Однако она возможна в том случае, если пациент генетически предрасположен к аллергическим реакциям.
Проявления заболевания нередко приводят к психологическим проблемам пациентов. Поражение подошв и ладоней порождает комплексы. Ведь лечить бактерид не так уж и просто. Нередко на это уходят годы. Это объясняет невыясненная этиология болезни. Несмотря на то, что пустулез часто путают с некоторыми другими заболеваниями, он характеризуется некоторыми симптомами, которые характерны только этому заболеванию. Поэтому нужно внимательно следить за особенностями его развития:
- Сначала пустулезные пустулы с жидким содержимым образуются на ладонях. В основном по центру, иногда начинают развиваться на пальцах.
- Симметричное расположение поражений — особенность бактерида.
- Пустулы одного уровня с кожей, они не возвышаются над ней. Спустя время на них появляются корочки темно-желтого цвета.
- Позже вокруг всех пустул появляется гиперкератоз.
- Медленно, но практически всегда пустулы разрастаются на всю площадь ладони или подошв.
- Далее на коже образуются корки, которые доставляют немало неудобств.
- В сложных случаях болезнь не ограничивается кожей и задевает ногти. Они деформируются, врастают, больной ощущает боль при касании к ним. Иногда длительные рецидивы приводят к полной потере ногтевой пластины.
- Наблюдается зуд. В период ремиссий их сила уменьшается.
Внимание! При появлении ороговений и чешуек стоит избегать их механических повреждений!
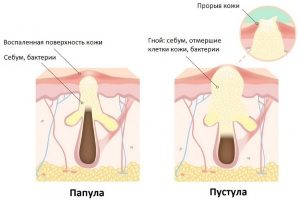
Не стоит забывать о невыясненном происхождении заболевания. Важно не только исследовать кожу. Большое значение имеют все диагнозы пациента. Если в его анамнезе есть аллергические реакции или инфекционные заболевания хронического характера, то можно говорить о возможной природе подошвенного пустулеза и составлять общую картину дальнейшего лечения.
Более 90% пациентов говорят о наличии инфекции в организме. И две трети страдают от аллергии.
Кроме того, исследование жидкости из пустулы имеет большое значение. В случае с пустулезом мембрана эпидермиса не разрушается. Наблюдается отек в дерме.
Ладонно-подошвенный пустулез предполагает длительное лечение. Для эффективного и быстрого излечения необходимо принять комплекс мер. Их выбор зависит от причины заболевания. Как уже известно, большинство пациентов страдают аллергией или хроническими инфекциями. При глубоком воздействии на них болезнь отступает.
Если в анамнезе фигурирует аллергия, врачи приступают к десенсибилизационной терапии. Процесс заключается в уменьшении чувствительности к раздражающему веществу. Проводится терапия с помощью введения аллергена в организм, доза периодически увеличивается. Второй вариант — неспецифическая гипосенсибилизация. Это воздействие на организм медикаментами. Чувствительность уменьшается такими препаратами как Оптикорм, Дитек, Ломузол. Непосредственно перед началом десенсибилизации специалисты проводят исследования для определения аллергена.
Если диагностируется хронический гайморит, тонзиллит или кариес необходимо приступить к лечению этого заболевания. Оно заключается в приеме антибактериальных препаратов. При наличии гнойных инфильтратов их вскрывают.

Следует оказать помощь иммунной системе, укрепить общее состояние организма.
Это ускорит процесс выздоровления и восстановления. Назначаются витаминные комплексы. Помимо этого изменения по рекомендации врача происходят и в рационе больного. Не желательно употреблять жирное и жареное, много сладкого. Количество жидкости увеличивается до 2 литров.
Несмотря на то, что пустулёзный бактерид Эндрюса имеет неясную этиологию, и лечение иногда затягивается на долгие годы, прогнозы врачей в основном благоприятные. Если специалист и пациент подошли к лечению серьезно, то с пустулезным бактеридом можно попрощаться. В основе быстрого излечения лежит комплексное лечение. Если уделять внимание только симптоматике, то заболевание не покинет больного, а лишь на время утихнет. Основная часть лечения направлена на внутренне воздействие. Ведь причины пустулёзного бактерида кроются глубоко внутри.

Опасных для пациента осложнений этого заболевания нет. В худших случаях он имеет проблемы с ногтевой пластиной. В некоторых случаях наблюдается развитие флегманомы, сепсиса.
Ладонно-подошвенный пустулез (синоним бактерид Эндрюса, сокращенно ЛПП) — дерматологическая болезнь, которая чаще всего наблюдается у пациентов от 25 до 50 лет. Болезнь поражает ладони и подошву, покрывая их пустулами, а затем коркой. Причина кроется не в инфекции. По мнению врачей, толчком к ее развитию служит аллергия или инфекционное заболевание хронического протекания. Исходя из этого, лечение направлено на десенсибилизацию организма или избавление от инфекции, облегчение симптомов.
источник
Каждый четвертый случай заболевания псориазом имеет ладонно-подошвенную форму, которая сопровождается утолщением эпидермиса и появлением папул на пораженных поверхностях. Поскольку такой недуг поражает кожу ладоней и нижней поверхности стоп, причиняя больному сильный дискомфорт, ладонно-подошвенный псориаз нуждается в комплексном лечении.
30-50 лет – это тот возраст, в котором ладонно-подошвенный псориаз проявляется чаще всего. Как и у других форм псориаза, досконально причины появления не известны. Но уже сегодня принято говорить о передаче заболевания по наследству.
Выявлена и взаимосвязь появления такой формы псориаза с несколькими факторами:
- Длительное воздействие солнечных лучей на кожу;
- Инфекционные заболевания;
- Злоупотребление алкогольными и чрезмерное увлечение цитрусовыми;
- Механические повреждения кожных покровов;
- Долгое подвержение организма низкими температурами;
- Длительная антибактериальная терапия;
- Резкая смена климата;
- Наличие кишечного дисбактериоза;
- ВИЧ-инфекции.
Последнее время врачи утверждают, что возникновение ладонно-стопного псориаза связанно и с неправильным питанием, а именно с нарушением работы кишечника и обмена в нем липидов и белков. Такие выводы представилось возможным сделать на основе анализов мочи и крови. Так в период обострения у пациентов отмечается повышенный уровень полиаминов (токсические вещества). Когда болезнь входит в стадию ремиссии, показатели приходят в норму.
Опираясь на клинические проявления, псориаз ладоней и стоп подразделяется на три формы:
- Типичный псориаз – форма, которая сопровождается появлением плотных бляшек, имеющих четко выраженные края. Пораженные участки пяток и ладоней покрываются белыми чешуйками, а ввиду сильного утолщения дермы в местах поражения могут образовываться трещины.
- Роговой ЛПП – отличается от иных форм псориаза ярко выраженными проявлениями дерматоза, на которых появляются достаточно плотные высыпания слега желтоватого цвета. Больной может отмечать появление как небольших папул на теле, так и больших крупных бляшек.
- Везикулезно-пустулезный (псориаз Барбера) имеет симптомы, сильно отличающиеся от проявлений других форм псориаза. Так, тело человека может покрываться как большой массой мелких бляшек, так и единичными пустулами только на ладонях и пятках. Нередко такие пустулы срастаются, образуя гнойные очаги. Данная форма отличается симметричным расположением высыпаний, сложным лечением и частыми обострениями.
По мере прогрессирования заболевания, больной отмечает все те симптомы, которые характерны и для иных видов псориаза. Так отмечается повышенная сухость пяток и ладоней, уплотнение эпидермиса, белые чешуйки на зонах поражения, которые при соскабливании приводят к трещинам кожи. Если своевременно не приступить к лечению, то с ладоней и подошв ног псориаз распространяется на ногти и приводит к их деформации.
Как и в клинике других форм псориаза, ЛПП проходит несколько стадий, которые характеризуются появлением новых симптомов:
- Прогрессирующая стадия. На подошвах и ладонях появляются папулы, которые сливаются и образовывают кератиновые бляшки (до нескольких сантиметров в диаметре). Такие бляшки внешне очень схожи на вид с мозолями, единственным отличием является то, что они покрыты чешуйками белого оттенка. Если устранить верхний слой зоны поражения, может выступать кровь. Кожа быстро грубеет, растрескивается, и это причиняет боль.
- Стационарная стадия ЛПП характеризуется прекращением появления новых высыпаний. Старые бляшки уплотняются и бледнеют.
- Хронический псориаз ладоней и подошв. Прежде всего, появляются гиперемированные участки кожи, затем появляются зернистый и шиповатый слой эпидермиса. После засыхания пустул, зоны поражения покрываются корочками, и больной испытывает сильный, порой невыносимый, зуд.
Методы лечения ладонно-подошвенного пустулеза
Все способы лечения ладонно-подошвенного пустулеза сводятся к тому, чтобы устранить неприятную симптоматику, улучшить общее состояние пациента и ввести заболевание в длительную ремиссию. Так, больным на эту форму псориаза показано:
- Препараты местного действия, влияющие на пораженные участки тела, снимающие зуд и воспаление.
- Системная терапия, направленная на стойкость иммунитета и улучшение работы ЖКТ.
- Народное лечение: фитотерапия, отвары, мази, настои.
- Фототерапия (УФВ или ПУВА), которая оказывает противовоспалительное и иммуносупрессивноедействие.
- Витаминотерапия.
При диагностировании ладонно-подошвенного пустулеза, для устранения болезненных симптомов и улучшения общего состояния заболевшего, назначается системное лечение. Оно заключается в приеме таким препаратов:
- Цитостатики (Метотрексат и прочие) – останавливают разрастание псориатических бляшек ;
- Ретиноиды (Ацитетин и прочие) – показаны при тяжелом развитии ЛПП;
- Иммуносупрессоры (Цироспорин) – такие препараты снижают ответ системы иммунитета.
- Энтеросорбенты (Полипефан, Энтеросгель) – быстро выводят токсины.
- Гепатопроектры (Фосфоглив, Гептор, Гептарол) – наибольшего эффекта достигают в составе комплексной терапии в сочетании с энтеросорбентами.
При обострении любой из форм ЛПП для заживления ран, устранения боли, и снятия воспаления назначается и местная терапия:
- Кортикостероидные мази и крема (Дермовейт, Псоридерм, Кловеййт). Максимальный срок терапии составляет пять дней, мази наносятся по два раза в день. При передозировке возможно возникновение системных побочных явлений и повреждение кожного покрова.
- Производные каменноугольной смолы (Цигнодерм, Псориатен). Применяются для лечения стационарной стадии ЛПП.
- Увлажняющие, смягчающие кожу кератолические наружные средства (салициловая кислота, мочевина и т.д.).
При лечении бляшечного ладонно-подошвенного псориаза аптечными препаратами больным назначается и гомеопания. Как правило, это гомеопатические мази Псориатен и Псорил, которые наносятся на повреждённые болезнью участки ступней и ладоней дважды в день.
Доказано, что официальная медицина в комплексе с народными методами позволяет добиться лучших результатов. Избавиться от симптомов, буквально мешающих человеку жить, помогают и народные средства, среди которых:
- Рыбий жир, которым 1 раз в день (на ночь) смазываются пораженные участки кожи.
- Облепиховое масло – обрабатываются папулы и бляшки несколько раз в суток, принимается внутрь по 1 ч. л. в сутки.
- Мазь, приготовленная из порошка чистотела и весеннего адониса, дегтя и вазелина в соотношении 1:1:2:8 – все ингредиенты смешиваются и наносятся на язвы.
- Ванночки для ног и рук из отвара березовых почек, зверобоя, ромашки или солодки.
- Травяные чаи. Хорошо показала себя смесь из равных пропорций вахты трехлистной (листья), календулы, донника лекарственного и обычного зеленого чая. Применяется по 100 мл три раза в сутки.
- Настои иван-чая. Для приготовления используется смесь в равных пропорциях цветки черной бузины, крапива, душица, стальник колючий, коровяк. Столовая ложка такой смеси заливается стаканом кипятка.
Если больной ощущает сильный зуд, рекомендуется принимать ванны с крахмалом. Для этого крахмал (250 г. на ванну) смешивается с водой до консистенции молока. Для полного снятия симптомов понадобится 10-15 процедур, выполняемых по 25 минут каждый второй день.
Хорошо себя зарекомендовало и средство для наружной обработки, позволяющее смягчить кожу, избежать появления трещин, снять воспаление и зуд. Для приготовления необходимо: зола шиповника (ветки) и коры дуба – по 25 г.; 100 грамм солидола; куриное яйцо (только белок); измельченный чистотел – 10 г. Все ингредиенты тщательно смешиваются и настаиваются при комнатной температуре 15 дней. Готовое средство наносится на повреждённые участки тела.
Лечение подошвенно-ладонного псориаза в домашних условиях
Если речь идет о легкой форме псориаза на ногах и ладонях, которая не причиняет сильных страданий, то возможно лечение и в домашних условиях. Безусловно, все методы терапии должны быть согласованны с лечащим врачом.
В качестве рецептов для домашнего использования, хорошо себя зарекомендовали следующие:
- Куркума. Обладает антибактериальным свойством, способствует заживлению трещин и предотвращает распространение гноя. Рецептов приготовления несколько. Паста: порошок куркумы смешивается с водой до образования липкой смеси. Наносится на пораженные участки перед сном. Для восстановления организма применяется просто в качестве приправы.
- Алоэ вера помогает в домашних условиях справится с трещинами и шелушениями при пустуллезеладоней и подошв ног. Гель втирается в пораженные участки сразу после ванны.
- Кокосовое масло — наносится на 10-15 минут на пораженные зоны.
И врачи, и пациенты отмечают эффективность салициловой мази в борьбе с подошвенно-ладонным псориазом. Так больным назначается 2%-ная мазь, которая обладает противовоспалительным, антисептическим, кератолическим эффектом. Такое средство позволяет размягчить бляшки и пустулы, заживить трещины, снять зуд.
В инструкции к препарату сказано о необходимости принять душ перед тем, как нанести мазь на кожу. Причина в том, что гигиенические процедуры раскрывают поры и позволяют средству быстрее проникать в дерму, размягчают псориатические элементы, улучшают кровоток.
Перед тем, как приступить к втиранию салициловой мази в пораженные участки тела необходимо обработать пустулы и бляшки антисептиками и очистить кожу от омертвевших тканей. Далее очищенная кожа обрабатывается мазью 2-3 раза в сутки на протяжении 1-3 недель.
Многочисленные отзывы доказывают, что перекись водорода позволяет убрать с ладоней и подошв неприятные признаки болезни. Самый простой метод лечения ЛПП предполагает нанесение на пораженные участки тела 3-х% перекиси водорода, разбавленной водой. Такая терапия применяется на протяжении 4-6 недель. Имеются и другие методы борьбы с псориазом при помощи перекиси:
- 3 ст. ложки воды и 1 капля перекиси водорода применяются натощак три раза в день за полчаса до принятия пищи. Ежедневно количество капель перекиси увеличивается по 1 до 10. Затем делается трехдневный перерыв и лечение продолжается, начиная с 1 капли.
- 25 мл. перекиси и 6 таблеток гидроперитина измельчаются и тщательно размешиваются. Смесь наносится на больные участки каждый день.
- Компресс из перекиси водорода и воды наносится на псориатические бляшки на 30-60 минут.
Относительно лечения ладонно-подошвенного псориаза в сети имеются достаточно противоречивые отзывы:
Михаил 36 лет. При ЛПП безумно чешутся ладони, мой дерматолог посоветовал смазывать кожу салициловой мазью. Зуд прошел буквально через 2-3 дня, а вот пятна стали рассасываться примерно через неделю. Уже полгода болезнь пока не возвращается.
Алина 40 лет. Читала, что многие рекомендуют лечить пустуллез перекисью. Мне такое и в голову не могло прийти. Мой врач при обострениях назначает Ревит, Лостерин, Зодак, и конечно диету. Болезнь быстро отступает. Неужели кому-то помогает просто перекись, без какого-либо иного лечения?
Олег 29 лет. Мне врач кроме таблеток назначает и салициловую мазь. Наносил по инструкции, долгожданное облечение пришло только на 3 недели: бляшки рассосались, ранки затянулись, невыносимый зуд закончился. Уже год нет рецидивов.
источник
Пустулез, ладонный и подошвенный, в международном классификаторе болезней (МКБ-10) имеет код L40.3. Пустулез, по основной клинической картине, представляет сыпь из скоплений мелких кожных полостных образований, наполненных экссудатом – пустул. Заболевание было описано в 1935 году и получило первоначальное наименование по имени автора описания — бактерид Эндрюса. Многие дерматологи выделяют и разновидность пустулезного псориаза.
Этиологические факторы пустулеза, ладонного и подошвенного, полностью не изучены. Основная предполагаемая причина – это аллергическая форма ответа на разные формы локальных инфекционных процессов. В первую очередь к ним относят: кариозные процессы в полости рта, поражения миндалин (тонзиллиты), синуситы, заболевания желчного пузыря, другие хронические очаги инфекций кокковой природы (стрептококки, реже стафилококки).
Наследственный характер заболевания исследователями был полностью отвергнут. Но при наследственной предрасположенности к аллергии риск возникновения пустулеза возрастает. Принято считать, что на аллергический характер также указывает отсутствие бактериального поражения в местах локализации процесса и стерильное содержимое пустул. Среди подтверждений этой этиологической зависимости — достижение полного выздоровления после санации хронических инфекционных очагов.
Пустулез ладонно-подошвенный – это кожное заболевание с хроническим рецидивирующим характером течения. Заболеванию одинаково подвержены мужчины и женщины, обычно в возрасте от 20 до 50-ти лет. Отмечается более частая заболеваемость среди хронических курильщиков.
Клиническая картина болезни проявляется пустулезными высыпаниями с локализацией процесса распространения сыпи на коже рук и подошвенных областях. Заболевание продолжается годами и имеет волнообразный характер течения. Возникает внезапно с появления патологических образований в центре ладонных поверхностей или свода стопы.
Сыпь появляется внезапно на здоровой и не измененной коже. Появляются очаги, состоящие из мелких пузырьков размером со спичечную или булавочную головку. Скопления однокамерных полостных образований располагаются в глубоких слоях кожи и практически не выступают над ее поверхностью. Содержимое пустул представлено стерильным серозным экссудатом с преимущественным лейкоцитарным содержимом и небольшим количеством лимфоцитов и шиповатых клеток.
Развитие местного процесса происходит с разрастанием зоны поражения, симметрично, захватывая области на обеих конечностях (ладони, стопы). Разрастание области пустулезных высыпаний может продолжаться несколько недель.
Пустулы подвергаются быстрым болезнетворным изменениям и с течением времени экссудат из прозрачного становится гнойным. Пузырьки лопаются, подсыхают и на их месте образуются грубые корочки серовато-коричневого цвета. Через некоторое время корочки отпадают.
Подсыхающая кожа приобретает вид пластинчатой структуры, состоящей из мелких чешуек красно-синюшного цвета. Затем между чешуйками вновь образуются пустулы и далее продолжается повторяющееся их образование с определенной цикличностью.
Периоды затишья сменяются последующими обострениями патологического процесса. Обычно за 2-3 недельным обострением наступает период ремиссии.
Больного беспокоят и такие симптомы, как локальные болевые ощущения и зуд, которые нарастают в острый период. Общее состояние заболевшего заметно не страдает. В картине крови, на пике заболевания, отмечаются повышение СОЭ и лейкоцитоз.
Зона поражения может захватывать всю ладонную поверхность и область стоп. На боковые и тыльные части кистей и стоп распространение происходит в единичных случаях. Достаточно редко поражаются фаланги пальцев, при поражении которых могут отслаиваться ногтевые пластинки.
Диагноз ставится на основании типичной клинической картины, симптомов заболевания и лабораторного исследования содержимого пустул, в котором не удается обнаружить наличие патогенных микробов. В абсолютном большинстве случаев медицинским обследованием удается выявить наличие воспалительного хронического инфекционного процесса в организме больного. Более половины заболевших указывают на наличие явных аллергических проявлений.
В дифференциальной диагностике, при подтверждении диагноза, выделяют основные клинические проявления, характерные для пустулеза:
- поражение ладоней и стоп;
- отчетливо симметричный характер развития процесса;
- сравнительно мелкие пустулы и отсутствие более крупных пузырьковых образований;
- волнообразная смена относительного затишья и последующего обострения;
- хроническая многолетняя форма течения заболевания.
Симптоматическое лечение заключается в применении лекарственных средств, направленных на купирование процесса и снижение болевых ощущений. Терапию проводят с учетом отсутствия аллергии больного к применяемым лечебным препаратам и их компонентам.
Основное лечение направлено на купирование процесса обострения болезни и смягчение местной воспалительной реакции в областях поражения. Применяют кортикостероидные препараты, антибиотикотерапию (включая препараты широкого спектра действия). В области сыпи помогут антисептические средства с подсушивающим действием. Для местного применения используют раствор калия перманганата (0,02-0,05%), фурацилина, спиртовый раствор бриллиантового зеленого, жидкость Кастеллани (фукорцин).
В период ремиссии и отсутствия пустул следует применять мази и кремы, обладающие смягчающим действием, с содержанием дегтя и серы.
Как и при многих кожных заболеваниях, хорошо зарекомендовали себя отвары: коры дуба, череды, листьев эвкалипта, пшеничных отрубей. Используют крепкий отвар для приготовления ванночек. При отсутствии негативной реакции можно использовать также солевые ванночки. Для этого подойдет обычная и морская соль.
Полное излечение возможно на фоне проведенной санации имеющихся очагов инфекции. Для правильной диагностики и подбора комплексной терапии следует пройти необходимое медицинское обследование.
Прогноз при данном заболевании полностью благоприятный для жизни. Затруднено лечение запущенных случаев заболеваний.
Для достижения полного излечения необходимо определение очага инфекционно-воспалительного процесса в организме, с которым связано заболевание. Только успешное лечение первичного очага, в сочетании с благоприятным аутоиммунным фоном человека, позволяют добиться полного выздоровления.
Среди основных мер профилактики особое значение имеет своевременное лечение острых очагов инфекций. Важны также:
- Предупреждение развития хронических скрытых форм инфекционных заболеваний, особенно вызванных стрептококковой и стафилококковой флорой.
- Своевременная санация полости рта.
- Отказ от вредной привычки — курения, как фактора дополнительного риска.
- Общеукрепляющие меры для поддержания высокой сопротивляемости организма.
Страничка оказалась полезной? Поделитесь ею в своей любимой соцсети!
источник









