Обычно это вызвано повреждением нервного ствола в результате длительного сдавления. Это может быть вызвано следующими причинами:
- «Паралич субботнего вечера» . Такое интересное название появилось из-за того, что невриты и другие повреждения лучевого нерва часто возникают у людей, которые любят провести выходной с алкоголем, а потом засыпают, положив руку под голову или под туловище.
- «Паралич медового месяца» . Возникает после сна в обнимку, когда голова одного человека долго лежит на руке другого.
- «Костыльный паралич» — возникает у некоторых людей, которые постоянно пользуются костылями.
- Перелом плечевой кости . При этом отломки костей могут повредить нервные волокна.
- Инъекции в наружную часть плеча . Чаще всего травмирование лучевого нерва происходит, если он расположен необычно, или если укол делают неправильно.
- Сильное перетягивание руки жгутом на длительное время при попытке остановить кровотечение.
- Инфекции . Более редкая причина. К невриту могут приводить: грипп, пневмония, сыпной тиф и некоторые другие инфекционные заболевания.
- Отравления , например, алкоголем, свинцом.
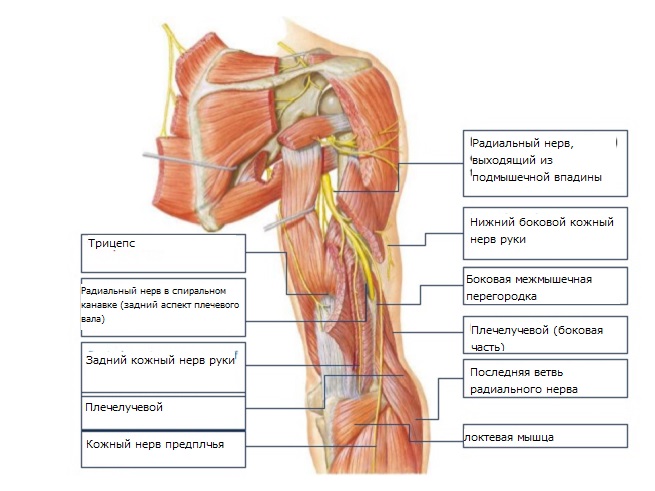
Лучевой нерв проходит по задней поверхности плеча, как бы по спирали, и отдает ветви, которые обеспечивают движения мышц, отвечающих за разгибание предплечья и кисти, вращение предплечья кнаружи, чувствительность кожи задней поверхности плеча и предплечья. Среди прочих нервов руки в нем неврит возникает чаще всего.
Метод лечения зависит только от того, какова причина невропатии. Таких методов всего два:
Консервативная тактика лечения направлена на устранение болевых ощущений и стимуляцию регенеративного процесса. Лечение состоит из курса медпрепаратов, снимающих отек, обезболивающих, средств, препятствующих расширению рубцов, витаминов В.
Нередко применяется физиотерапия, специальные физические упражнения, целебные массажи. Если по окончании двух месяцев консервативного лечения никаких видимых результатов нет, врачам остается лишь сшить поврежденный нерв.
Именно в сшивании нерва заключается оперативная тактика лечения. Она целесообразна при разрыве или опухоли в окружающих тканях, которая стала причиной защемления.
Еще наши предки отлично знали, как справиться с этой болезнью с помощью бесценных даров природы.
Это растение способствует восстановлению метаболизма. Для отвара возьмите столовую ложку порубанного корня растения, залейте 0,5 литра воды и доведите до кипения. Продолжайте кипятить в течение получаса, затем столько же настаивайте. Процедите, добавьте по две ложки лимонного сока и меда. Принимайте весь день маленькими дозами.
Для начала сделайте из глины небольшие комочки и высушите их на солнце. Затем разведите глину теплой водой, нанесите на марлю и приложите повязку к больному месту. Держите до тех пор, пока глина полностью не высохнет. Для каждой новой повязки должна использоваться свежая глина, а использованная закапывается в земле.
В голубой глине много кремния и других весьма полезных микроэлементов.
Привязывайте к руке лимонную кожуру на ночь. Можете капнуть на нее две—три капли оливкового масла.
Если у вас нарушена координация движений, значит, недуг уже достиг периферической нервной системы, а команды головного мозга не передаются другим органам. Народные целители рекомендуют ежедневно стегать (не слишком сильно) больную руку жгучей крапивой.
Также полезна ежедневная теплая ванна, для которой потребуются листья:
Топинамбур или земляная груша
Возьмите примерно по 150 граммов каждого ингредиента, залейте тремя литрами кипятка и настаивайте в течение двух часов. Омывайте больную руку в этом настое по 20 минут каждый день.
Для приготовления этого чудодейственного средства потребуется:
- 150 граммов нашатырного спирта;
- 50 граммов камфары;
- 250 граммов медицинского спирта;
- 250 граммов морской соли;
- литр очищенной воды;
- трехлитровая банка.
Смешайте все ингредиенты и залейте их водой. Закройте банку. Трижды в день прикладывайте к больному месту компресс в виде смоченной в смеси марли. Перед каждым применением встряхивайте банку!
Очистите свежие финики от косточек, измельчите и принимайте по три чайных ложки после приема пищи трижды в сутки. При желании можете смешивать финиковую массу с молоком.
Лечения должно продолжаться примерно месяц.
Измельчите корень лопуха, возьмите столовую ложку полученной массы и залейте стаканом красного вина. Оставьте на два часа, чтобы средство настоялось, после чего принимайте дважды в день по 1/3 стакана.
Возьмите термос, засыпьте в него столовую ложку сушеной гвоздики, залейте 0,5 литра кипяченой воды и настаивайте два часа. Принимайте настой по полному стакану трижды в сутки пятнадцать дней. Затем сделайте десятидневный перерыв и начинайте лечение заново. В общей сложности, оно должно занимать полгода.
- Нестероидные противовоспалительные препараты, витамины.
- Физиолечение, массаж.
- Временное ограничение физической нагрузки на руку.
- Новокаиновые и гидрокортизоновые блокады.
- Хирургическое лечение (применяется при компрессии лучевого нерва).
Лечение назначается только после подтверждения диагноза врачом-специалистом.
Имеются противопоказания. Необходима консультация специалиста.
- Ксефокам (нестероидное противовоспалительное средство). Режим дозирования: для купирования острого болевого синдрома рекомендуемая доза внутрь составляет 8-16 мг/сут. за 2-3 приема. Максимальная суточная доза — 16 мг. Таблетки принимают перед едой, запивая стаканом воды.
- Трамадол (анальгезирующее средство). Режим дозирования: в/в, в/м, п/к в разовой дозе 50-100 мг, возможно повторное введение препарата через 4-6 ч. Максимальная суточная доза — 400 мг.
- Кетопрофен (нестероидное противовоспалительное средство). Режим дозирования: в/м — 100 мг 1-2 раза в сутки; после купирования болевого синдрома назначают внутрь в суточной дозе 300 мг в 2-3 приема, поддерживающая доза 150-200 мг/сут.
- Диакарб (диуретик из группы ингибиторов карбоангидразы). Режим дозирования: взрослым назначают по 250-500 мг однократно утром в течение 3 дней, на 4-й день — перерыв.
- Мильгамма (комплекс витаминов группы В). Режим дозирования: терапию начинают с 2 мл внутримышечно 1 р/д на протяжении 5-10 дней. Поддерживающая терапия — 2 мл в/м два или три раза в неделю.
- Прозерин (ингибитор ацетилхолинэстеразы и псевдохолинэстеразы). Режим дозирования: внутрь взрослым по 10-15 мг 2-3 раза в сутки; подкожно — 1-2 мг 1-2 раза в сутки.
Лечение данного недуга можно разделить на несколько типов, которые могут применяться как комплексно, так и по отдельности в зависимости от тяжести причины, вызвавшей нарушения.
- Консервативное.
- Хирургическое.
- Лечение народными средствами.
Обычно, врачи ограничиваются консервативным видом лечения, так как курса лекарственных препаратов в сочетании с профилактическими мероприятиями достаточно, для устранения симптомов невропатии.
Консервативный тип лечения может в себя включать:
- лекарственная терапия;
- лечебный массаж;
- лечебная физкультура (ЛФК);
- физиотерапия;
- проведение электростимуляции;
- мануальная терапия.
Медикаментозная терапия может отличаться, в зависимости от причины.
К примеру, если лучевой нерв был поражен из-за инфекции, в обязательном порядке назначается курс антибактериальных и антисептических препаратов.
Курс консервативного лечения не превышает двух месяцев. Обычно, после окончания данного срока, если отсутствуют предпосылки к восстановлению назначают оперативное вмешательство.
Хирургическое вмешательство проводится по прошествии двух месяцев, если отсутствуют результаты медикаментозного и заключается либо в сшивании поврежденного нерва, либо в удалении образовавшейся на месте поражения (борозда, где проходит нерв) опухоли.
Для того чтобы сшить нерв или удалить опухоль врачу необходимо получить доступ к нерву путем его обнажения на плече или в другом месте (где было диагностировано поражение).
Помимо того, показанием к оперативному вмешательству является невролиз или состояние конечности после перелома, когда нерв был задет костью.
Лечение народными средствами при поражении лучевого нерва также применяется и дает неплохие результаты.
Важно помнить, что не все воспаления и поражения можно лечить народными средствами, так как при разрывах или переломах конечностей можно лишь усугубить ситуацию.
Для лечения народными средствами применяют:
- корень элеутерококка;
- голубая глина;
- лимон;
- шалфей;
- топинамбур;
- душица;
- финики;
- лопух;
- гвоздика;
- девясил;
- розмарин;
- скипидар;
- козье молоко;
- прополис.
Подробней остановимся на некоторых из перечисленных способах.
Козье молоко — смоченную в козьем молоке ватку или марлю необходимо прикладывать к месту поражения на две минуты пять раз в день, до снятия болевого синдрома.
Прополис — настойка на основе прополиса готовиться с помощью спирта. 100 грамм спирта смешивают с 50 грамм прополиса и настаивают 7 суток периодически перемешивая. По прошествии 7 суток, в процеженную настойку добавляют кукурузное масло 1:5. Компресс из данной настойки необходимо делать в течение 10 дней.
Розмарин — листья розмарина заливаются холодно водой и настаиваются 21 день. После чего данной настойкой протирают больное место.
Финики — самая вкусная процедура. Она состоит из приема очищенных от косточек фиников в течение месяца. Допускается употребление с молоком.
Лимон — можно использовать в качестве ночного компресса лимонную кожуру.
Если вы столкнулись с невритом любого происхождения, откажитесь от мысли заниматься самолечением. Обращение к опытному доктору убережет от неприятных последствий и рецидивов, позволит максимально быстро восстановить двигательную активность пострадавшей руки.
Невропатия лучевого нерва – болезнь «холода», поэтому прежде всего врач наверняка посоветует процедуры, согревающие организм и заставляющие энергию ци активно циркулировать:
- стоунтерапию;
- монгольское прижигание;
- прогревание полынными сигарами.
Практически 100%-ной эффективностью обладают
- иглоукалывание;
- Су-Джок-терапия;
- гирудотерапия;
- точечный массаж.
Лечение какой бы то ни было болезни должно быть комплексным, нельзя пренебрегать важностью таких методов, как:
- изменение образа жизни : крепкий ночной сон, позитивные мысли;
- коррекция питания . При дисбалансе нервной системы рекомендуются продукты с кислым, сладким, острым и соленым вкусом, желательно свежеприготовленные. Ограничить стоит питье прохладной воды, потребление фруктов и овощей, крепкого кофе и неподслащенного чая;
- фитотерапия . Травы, которые собираются в местах с идеальной экологией, выводят шлаки, наполняют организм целительной энергией, оказывают мягкое противовоспалительное действие.
Не лишней будет домашняя гимнастика: пациент может выполнять поочередное сжатие-выпрямление пальцев, сведение в «замок» и другие простейшие упражнения для кистей рук.
В зависимости от причин, вызвавших заболевание, врач может назначить:
- Противовоспалительные препараты.
- Антибиотики – если патология вызвана инфекцией.
- Препараты, нормализующие обменные процессы в нервной ткани.
- Средства для улучшения кровотока в мелких сосудах, питающих нервные волокна.
- При отравлениях – внутривенные вливания растворов через капельницу для вывода токсичных веществ.
- Физиопроцедуры: магнитотерапию, УВЧ.
Если повреждение нервных волокон вызвано травмой, нужно провести своевременное правильное лечение: вправить вывих, сопоставить обломки сломанной кости и наложить гипс.
Основными направлениями в лечении лучевой невропатии являются: устранение этиопатогенетических факторов развития патологии, поддерживающая метаболическая и сосудистая терапия нерва, восстановление функции и силы пострадавших мышц. При любом генезе заболевания невропатия лучевого нерва требует комплексного подхода в лечении.
По показаниям этиопатогенетическая терапия может заключаться в проведении антибиотикотерапии, противовоспалительного (кеторолак, диклофенак, ибупрофен, УВЧ, магнитотерапия) и противоотечного (гидрокортизон, дипроспан) лечения, детоксикации путем капельного введения растворов натрия хлорида и глюкозы, компенсации эндокринных нарушений, вправлении вывиха , репозиция костей при переломе , наложении фиксирующей повязки и т. п. Невропатия травматического генеза часто нуждается в хирургическом лечении: осуществлении невролиза , пластики нерва .
С целью скорейшего восстановления нерва используются метаболические (гемодиализат крови телят, вит В1, вит В6, тиоктовая к-та) и вазоактивные (пентоксифиллин, никотиновая к-та) препараты. Для реабилитации иннервируемых им мышц назначают неостигмин, массаж , ЛФК , электромиостимуляцию .
источник
Неврит руки – заболевание, возникающее в результате защемления нервных окончаний. Первым симптомом является боль, имеющая различную область локализации в зависимости от поражения и интенсивность. Лечение проводится при помощи лекарственных препаратов и физиотерапевтических процедур.
Основной причиной неврита руки является защемление нервных окончаний, на фоне которого начинается воспалительный процесс. Происходит в результате травм конечностей, больших физических нагрузок, неправильной техники введения инъекций. Также спровоцировать развитие неврита руки могут следующие факторы:
- Нарушения гормонального фона.
- Инфекционные заболевания.
- Нарушения работы сердечно-сосудистой системы.
- Туберкулез.
- Пневмония.
- Воздействие токсических веществ.
- Интоксикация алкогольными напитками.
- Нарушения работы щитовидной железы.
В зависимости от причины различают и несколько типов неврита руки. Это обусловлено тем, что именно работа срединного нерва, пучков локтевого и лучевого обеспечивают не только двигательную активность, но и чувствительность.
Неврит – воспалительный процесс, развивающийся в периферической нервной системе. Поражение рук чаще всего означает невропатию лучевого нерва. Заболевание развивается на фоне сдавливания нервных окончаний, что сопровождается болезненными ощущениями, утратой чувствительности и некоторыми другими симптомами. В некоторых случаях, при сильном защемлении возможен паралич рук.
Руки с центральной нервной системой связывают пучки лучевого, локтевого и срединного нерва. Заболевание, когда патологический процесс распространяется на несколько пучков нервных окончаний сразу, в медицине носит название полиневрит.
Патология становится причиной нарушения функционирования мышечной ткани, и воспалительный процесс сопровождается утратой рефлексов сухожилий. В зависимости от того, какой нерв подвергся повреждению, нарушается работа определенного участка кисти или руки.
Все невриты лучевого нерва руки принято разделять на три типа в зависимости и травматического влияния. К ним относятся:
- Подмышечный. Также называется «костыльный паралич». Диагностируется в редких случаях. Отличительной особенностью является слабость сгибательной функции предплечья. Кроме этого наблюдается утрата подвижности разгибателей.
- «Синдром теннисиста». Характеризуется травмированием заднего ответвления нерва в области локтя. Причинами развития становятся большие физические нагрузки, когда давление приходилось на локоть. Именно это и можно наблюдать при игре в теннис, за что данный тип и получил свое название. Все изменения, которые происходят при неврите лучевого нерва, приводят к хроническому заболеванию нервного пучка. Проявляется болезненными ощущениями во время движения руки или шевеления пальцами.
- Повреждение нерва в области срединной трети плеча, а также на наружной задней поверхности. Встречается достаточно часто. Причинами возникновения становятся переломы, сон в неудобной позе и неправильно введенной инъекции.
Неврит лучевого нерва в некоторых случаях может быть результатом ранее перенесенных инфекционных заболеваний, когда человек получал недостаточное лечение или оно отсутствовало. Чаще всего на фоне инфекции развивается повреждение срединной трети плеча.
Симптомы заболевания напрямую зависят от степени и области повреждения. К общим признакам относятся:
- Утрата чувствительности. Пациенты часто жалуются на онемение и покалывание в верхних конечностях.
- Частичное снижение силы или паралич мышечной ткани. Может развиваться атрофия.
- Отечность кожных покровов.
- Посинение верхнего слоя эпидермиса.
- Истончение кожи и сухость.
- Появление язв на поверхности кожного покрова.
В случаях травмирования подмышечной впадины или верхней трети плеча для патологии характерны следующие симптомы:
- Частичная или полная утрата чувствительности.
- Отсутствие возможности двигать указательным и средним пальцами.
- Нарушение сгибательной и разгибательной функции.
- Невозможность разогнуть руку в области кисти.
При поражении средней трети плеча наблюдаются те же признаки. При этом сохраняются двигательная активность и чувствительность плеча. Отличительной особенностью является «падающая» кисть. Пациенту невозможно разогнуть пальцы в пястно-фаланговых суставах.
Невропатолог устанавливает в первую очередь симптомы, проводит осмотр. Также для выявления степени нарушения двигательной активности необходимо выполнение нескольких тестов:
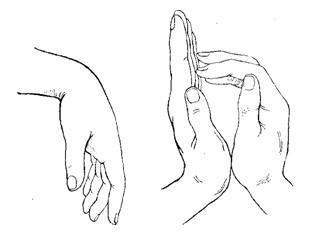
- Пациент должен прижать друг к другу ладони и развести в стороны пальцы. При неврите лучевого нерва на пальцы поврежденной конечности будут скользить по ладони здоровой.
- Травмированную руку больному необходимо положить на стол ладонью вниз. Пи развитии заболевания он не сможет положить средний палец на указательный или безымянный.
- Пациент должен встать и опустить руки вдоль туловища. При неврите невозможно будет кисть поврежденной руки повернуть вперед ладонью и поднять вверх большой палец.
Неврит лучевого нерва устанавливается на основе результатов тестов. После установления степени и области локализации воспаления врач определяет схем лечения.
Курс терапии зависит от причины развития заболевания. Антибиотики применяются в тех случаях, когда неврит является осложнением инфекционного или бактериального заболевания.
Задачей лечения является восстановление кровообращения в конечности. Для этого назначаются лекарственные средства и витаминные комплексы, которые помогают нормализовать работу периферической нервной системы. Также показан прием противовоспалительных средств таких как «Ибупрофен». Оно помогает не только купировать патологический процесс, но и снять болезненные ощущения.
После устранения симптомов пациентам назначается курс лечебного массажа и физиотерапии. Методы лечения позволяют восстановить функции руки. Показаны электрофорез и магнитотерапия.
В тяжелых случаях, когда требуется сшивание травмированных нервных волокон, проводится оперативное вмешательство.
Лечение народными средствами категорически запрещено, так как это может привести к необратимым процессам, а вернуть двигательную активность и чувствительность будет невозможно.
В качестве профилактических мер следует избегать различных травм рук и переохлаждения. Также рекомендовано своевременно лечить все инфекционные заболевания и проводить вакцинацию. С целью поддержания иммунитета нужно правильно питаться, заниматься спортом, соблюдать режим труда и отдыха, а также вести здоровый образ жизни.
Неврит руки проявляется ярко выраженными симптомами, но поддается лечению без затруднений. Главной задачей терапии является восстановление нарушенного кровообращения. При своевременном обращении к специалисту заболевание проходит бесследно, отсутствуют последствия. Но следует помнить, что заниматься самолечением категорически запрещено.
источник
При нейропатии лучевого нерва страдают верхние конечности. По статистике, из всех нервов в них расположенных этому страдать приходится чаще всего. Поражение бывает разных степеней, но в основном восстановить работоспособность конечностей удается относительно просто.
Лучевой нерв располагается за плечевой артерией и тянется по плечевой кости. Он состоит из двух ветвей – поверхностной и глубокой. Последняя проходит через большой палец до лучезапястного сустава. И если она сдавливается, диагностируется неврит.
При этом сам нерв может оставаться целым. Но на травмированной коже в процессе заживления образуются рубцы, которые и оказывают давление.
Очень часто рефлексотерапия при нейропатии лучевого нерва требуется из-за того, что человек сдавливает его во время сна, положив руку под голову или туловище. Важно понимать, что речь идет только о слишком глубоком сне – как при алкогольном опьянении, например, – в остальных случаях люди, ощущая дискомфорт, обязательно просыпаются.
Совсем редко неврит провоцируют инфекции и интоксикации.
Симптоматика напрямую зависит от того, насколько поражен нерв. Но всегда проявления болезни связаны с нарушениями двигательной активности. Определить неврит можно по некоторым несложным упражнениям:
- Когда больной поднимает руки перед собой, кисть свисает.
- Если при нейропатии сложить руки ладошами друг к другу и попытаться развести пальцы, на пораженной руке они только согнутся.
- Пациенты не могут одновременно коснуться плоскости и пальцами, и тыльной частью кисти.
Терапия применяется комплексная. При неврите помогают антиоксиданты, дегитротационные и антихолинэстеразные препараты, витамины группы В. Очень эффективными бывают упражнения ЛФК и массаж.
Невропатией называется повреждение нерва, которое вызывает болевой синдром и нарушение двигательной функции. Нейропатия локтевого нерва чаще происходит в результате компрессии.
Нейропатия или неврит лучевого нерва поражает верхние конечности человека. Лучевой нерв составляет задний пучок нервной системы плечевого сплетения, расположен сзади от плечевой артерии, проходит по плечевой кости.
Нерв делится на поверхностную и глубокую ветви. Каждый палец руки снабжается двумя тыльными и двумя ладонными нервами.
· хроническая травма нервного ствола, получаемая вследствие трения об острый край сухожилий при длительной работе кистью;
· точечное воздействие головы на область локтевого сгиба, в этом случае сдавливается лучевой нерв между костями предплечья. Лучевой нерв прижимается мягкими тканями предплечья и человеческой головой, например, когда человек спит и его голова находится на столе, а под головой предплечье;
· развитие рубцов в межмышечном пространстве по пути лучевого нерва после ударов, например во время состязаний по единоборству.
Иногда лучевой нерв повреждается при сдавливании жгутом, костылями. Случается это и во время инъекций и после перенесенных инфекционных болезней. Заболевание сообщает о себе всевозможными нарушениями и изменениями чувствительности. В случае сильного повреждения лучевого нерва, возможно развитие мышечного паралича. Больные невритом лучевого нерва обнаруживают отсутствие рефлексов.
Также можно наблюдать при поднятии рук в горизонтальном положении свисание кистей и сильное сближение пальцев. Больные теряют способность разгибания предплечья или кисти, сгибания сустава в локте, чувствительность первых трех пальцев. Такой процесс нередко приводит к онемению конечностей, к невозможности отведения большого пальца при опущенном положении руки вниз, прикосновения пальцами к внутренней стороне ладони.
При неврите локтевого нерва ладонь не поворачивается вверх, из-за того что пальцы невозможно разогнуть и согнуть нельзя брать и удерживать пальцами предметы. Происходит атрофия межкостных мышц пальцев и мышц ладони. Не получается расставлять и соединять пальцы. Мышцы, разгибающие предплечья растягиваются, происходит напряжение мышц сгибающих кисть и это сопровождается болью и снижением качества жизни.
Как только обнаружены эти симптомы, желательно на кисть и предплечье наложить лонгету. Лечение невропатии лучевого нерва подразумевает консервативные методы, очень редко больные с данной патологией попадают на операцию к хирургу. Обычно доктор после подтверждения диагноза назначает метод электростимуляции, массаж, парафиновые аппликация, витамины группы В.
Не обходится комплекс лечебных мероприятий без ЛФК. Оперативное лечение необходимо, если имеются рубцы по ходу нервного ствола и если есть необходимость в рассечении острого края сухожилий и фасциальных перегородок. Чтобы остановить развитие недуга, необходимы постоянные неврологические осмотры. С помощью электронистагмографии можно спрогнозировать выздоровление.
При наличии факторов сдавления лучевого нерва лечение должно быть направлено на их устранение. Для этого применяется терапия, куда включены препараты рассасывающего действия, средства, размягчающие рубцовую ткань, наросты как костные, так и хрящевые.
Иногда для освобождения нерва достаточно проведения курса мануальной терапии и инъекционное введение лекарств в область сдавления нерва. После улучшения состояния и для того, чтобы заживить нерв используются лекарства, эффективно восстанавливающие нерв.
Нашли ошибку в тексте? Выделите ее и еще несколько слов, нажмите Ctrl Enter
Чтобы полностью восстановить функцию и утраченный объем мышц рекомендуются специальные упражнения.
· поставить на стол руку, согнутую в локте и опереться на него, предплечье должно быть расположено перпендикулярно столу. Опуская большой палец вниз, указательный поднять вверх и наоборот. Повторить 10 раз;
· поставить на стол руку согнутую, в локте и опереться на него, предплечье должно быть расположено перпендикулярно столу. Указательный палец опустить вниз, средний палец поднять вверх, по 10 раз;
· здоровой рукой захватить основные фаланги четырех и большой палец расположить со стороны ладони, а другие пальцы с тыльной стороны больной руки, сгибать и разгибать эти фаланги. После чего передвинуть руку и также сгибать и разгибать здоровой рукой вторые фаланги 10 раз. Следующий этап – здоровой рукой сгибать пальцы в кулак и выпрямлять 10 раз.
· поднимать и опускать каждый палец здоровой рукой 10 раз;
· отводить 10 раз здоровой рукой каждый палец назад, начиная с большого пальца;
· выполнять круговые движения каждым пальцем в обе стороны 10 раз;
· поднимать и опускать 10 раз четыре пальца, выпрямляя их при этом в зоне основных фалангов;
· 10 раз поднимать кисть здоровой рукой и опускать на ребро ладони со стороны мизинца. Затем делать круговые движения в лучезапястном суставе по и против часовой стрелки, держа кисть за кончики указательного, среднего и безымянного пальцев;
· поставить кисть вертикально по отношению к воде на согнутые в основных фалангах пальцы, сгибать здоровой рукой пальцы в каждой фаланге и выпрямлять 10 раз;
· поставить кисть с разведенными и согнутыми пальцами, пружинящими движениями выпрямлять их 10 раз;
· пытаться захватить полотенце, расположенное на дне ванны, сжимать его в руках, 10 раз;
· Захватывать резиновые предметы разного размера и сжимать их 10 раз.
Нейропатией называют заболевания нервов, при которых обнаруживаются нарушения двигательных функций. Симптоматика нейропатии проявляется повышенной слабостью, замедлением рефлекторной деятельности, потерей мышечных сокращений, истончением мышечных тканей, болевыми ощущениями и нарушением.
Нейропатия лицевого нерва имеет различную этиологию. Чаще всего поражается отрезок нерва, расположенный в узком извитом канале, длина которого 30–33 см, причиной является сдавление в результате отека, вызванного воспалением. Провоцирующими факторами могут быть переохлаждение, травма и инфекции. Невропатия развивается как следствие.
Невропатия малоберцового нерва редкое заболевание, возникающее у девочек от 10 до 19 лет. Невропатии малоберцового нерва имеют неблагоприятный прогноз. Малоберцовый нерв располагается на боковой поверхности голени, проходит по головке малоберцовой кости, делится на поверхностную и глубокую ветвь. Глубокая ветвь.
Тройничный нерв относится к черепномозговым нервам. В трех его ветвях содержатся нейроны, передающие сигналы к центральной нервной системе (афференты), они идут от лица и полости рта, иннервируют кожу, зубы, слизистую полости рта, язык и роговицу глаза. Информация поступает в мозг благодаря тройничному нерву, интегрируется в.
Изобретение относится к медицине, а именно к неврологии и физиотерапии. Катод в виде иглы вводят в область надкостницы латеральной поверхности плечевой кости выше ее середины на глубину 2 мм. Анод фиксируют накожно над лучевым нервом на нижней трети задней поверхности плеча. Воздействие осуществляют электрическим током силой от 5 до 10 мВ, длительностьюмкс, частотой 1-2 Гц.
Амплитуду и длительность импульсов тока устанавливают до уровня безболезненных ощущений. Длительность одного воздействия составляет 1 минуту, затем делают перерыв на 30 секунд. Всего осуществляют 10 воздействий за сеанс. Количество сеансов на курс лечения составляет не менее 15, проводимых через день. Способ повышает эффективность лечения, что достигается за счет воздействия электрическим током на внутрикостные и периостальные нервные рецепторы при осуществлении электростимуляции с указанными параметрами в заявленном режиме.
Изобретение относится к медицине, более точно к неврологии и физиотерапии, и может быть использовано для лечения нейропатии лучевого нерва. Среди нейропатий нервов верхней конечности невропатия лучевого нерва занимает 3-е место после карпального и кубитального синдромов.
- периферическая — воспаление нервов рук и ног,
- автономная — нервы внутренних органов,
- посттравматическая — вследствие полученной травмы спинного мозга,
- диабетическая — сочетание общего поражения нервной системы человека,
- лицевая — односторонняя утрата подвижности мышц лица, в которой выделяются три стадии развития заболевания. Это поражения, передающие эмоциональное состояние, поражение механизмов, отвечающие за произвольность выполняемых движений и механизмы мимической мускулатуры.
Наиболее часто наблюдается невропатия лучевого нерва обусловленная его компрессией. Зачастую к неврологу обращаются пациенты, у которых сдавление n. radialis произошло во сне из-за неправильного положения руки. Подобный «сонный паралич» может случиться у страдающих алкоголизмом или наркоманией, у здоровых лиц, уснувших в состоянии острой алкогольной интоксикации, у людей, крепко заснувших после тяжелой работы или недосыпания.
К сдавлению лучевого нерва с последующим развитием невропатии может приводить наложение на плечо жгута для остановки кровотечения, наличие в месте прохождения нерва липомы или фибромы, многократное и длительное резкое сгибание в локте во время бега, дирижирования или ручного труда. Компрессия нерва в подмышечной впадине наблюдается при использовании костылей (т. н. «костыльный паралич»), сдавление на уровне запястья — при ношении наручников (т. н. «арестантский паралич»).
Невропатия, связанная с травматическим повреждением нерва, возможна при переломе плечевой кости, травмах суставов руки, вывихе предплечья, изолированном переломе головки лучевой кости. Другими факторами развития лучевой невропатии являются: бурсит, синовит и посттравматический артроз локтевого сустава, ревматоидный артрит, эпикондилит локтевого сустава.
Основной причиной развития невропатий лучевого нерва является его сдавление. Оно может происходить при разных обстоятельствах:
- во время вызванного усталостью или алкогольным опьянением крепкого сна, когда рука лежит под головой или под телом;
- при появлении рубцов в межмышечном пространстве по ходу лучевого нерва после сильных ударов;
- при длительном сдавлении руки жгутом;
- длительное давление на руку, оказываемое костылями;
- при переломе плечевой кости;
- при выполнении инъекции в наружную часть плеча (при аномальном расположении нерва).
Защемление нерва, или невропатия, случается преимущественно при травмах плеча, длительном использовании костылей, сдавливании во время сна, а также при сильном алкогольном опьянении.
Лечение лучевого нерва руки народными средствами
Кроме того, причиной невропатии может быть опухоль, возникшая в близлежащих мягких тканях, или невринома – доброкачественное раковое образование в самом нерве. Характерно то, что злокачественные опухоли встречаются реже.
Иногда защемление может быть вызвано даже использованием жгута или инфекционными заболеваниями. Какова бы ни была причина недуга, осложнения, которые непременно будут в случае несвоевременного лечения, не сулят ничего хорошего – частичный или полный паралич конечности.
Лечение лучевого нерва руки
Травма лучевого нерва – одна из причин этой патологии. Травматическое поражение нерва может происходить в ночное время, когда во время сна человек подкладывает руку под голову. Есть такое понятие – «паралич садовой скамейки», когда вместо подушки используется запястье. Защемление лучевого нерва в кисти может происходить даже при переломе ноги! На первый взгляд, связи никакой нет, но если пациент неправильно использует костыль, то он также сдавливает радиальный нерв.
Кроме внешней компрессии, и травмы, когда происходит ушиб лучевого нерва, возможно токсическое воздействие на нерв, вызванное инфекционными заболеваниями (грипп), и хронические отравления (при алкоголизме). Алкогольные поражения чреваты тем, что после их обнаружения поутру, пациентов гораздо больше озабочены возможностью «подлечить» похмельный синдром», после чего на руку внимание обращается намного меньшее.
- артрит,
- различные формы сахарного диабета,
- нехватка витаминов группы В,
- злоупотребление алкогольными напитками,
- нарушения обменных процессов, патологии эндокринной системы.
Локтевая нейропатия развивается вследствие:
Основная часть случаев развивается в результате сдавливания нерва в кубитальном канале. Это происходит в результате частых монотонных разгибательных движений в суставе, при занятиях спортом. Такое поражение характерно для людей, усердно тренирующихся в спортзале.
Невропатия может встречаться у людей, подверженных привычке высовывать согнутую руку в окно автомобиля, или опираться на локоть во время работы.
Поражение волокон в области запястья может быть вызвано:
- нагрузкой на запястье, связанной с особенностями длительной работы (вращение инструмента в руках, игра на скрипке, работа с вибрирующим инструментом);
- хождением с помощью трости;
- велоспортом;
- ездой на мотоцикле по пересеченной местности.
Также существует ряд органических патологий, провоцирующих сдавливание нерва – это опухолевые новообразования, аневризма сосудов и артрит локтя.
Часто нерв поражается во время сна, когда больной спит, положив руку под голову или под туловище, при очень глубоком сне, связанном часто с опьянением или в редких случаях с большой усталостью («сонный» паралич). Возможны сдавление нерва костылем («костыльный» паралич), при переломах плечевой кости, сдавлении жгутом, неправильно произведенной инъекции в наружную поверхность плеча, особенно при аномальных расположениях нерва.
Это заболевание может развиваться из-за различных причин. Например, одной из самых распространённых является сдавление нерва в тот момент, когда человек спит.
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту!
- Здоровья Вам и Вашим близким!
Неврит лучевого нерва возникает из-за чрезмерного затекания руки у больного в то время, как он принимает определённую позу и долгое время пребывает в ней. Обычно верхняя конечность располагается либо под головой, либо под телом.
Сон при этом должен быть очень глубоким. Так часто случается, когда спящий либо очень сильно устал, либо находится в состоянии алкогольного опьянения.
Неврит лучевого нерва может развиваться из-за его сдавливания костылем. Это так называемый костыльный паралич.
Заболевание может возникнуть, если костыли были неправильно подобраны по росту или у них отсутствует мягкая подкладка на подмышечной области. Чрезмерное сдавливание лучевого нерва приводит к развитию недуга.
Третей причиной возникновения заболевания являются травмы, например, серьезное повреждение плечевой кости. Также оно может развиваться из-за чрезмерного сдавливания жгутом. В отдельных случаях заболевание возникает при внезапном сокращении нерва.
Довольно редко недуг появляется после перенесенных инфекций: грипп, пневмония, сыпной тиф и пр. Стать причиной развития неврита лучевого нерва может интоксикация, например, при отравлении алкоголем.
Основные профилактические мероприятия предусматривают необходимость избегать травмы, переохлаждения и инфекции.
Особенности соединения костей, составляющих верхнюю конечность, являются в случае нормы оптимальным вариантом функционирования обслуживающего её лучевого нерва, в случае же патологии – становятся для их деятельности камнем преткновения. Ибо, как сужения костно-сухожильных (костно-фасциальных) туннелей, так и сами деформации костей становятся труднопреодолимыми, либо вовсе непреодолимыми препятствиями для проведения нервного «электричества» как вверх (от конечности к мозгу), так и вниз (от мозга к месту приложения).
Помимо постепенного и планомерного «удавления» нерва по причине развития ревматизма, артроза и прочих хронически болезненных состояний с разрастанием соединительной ткани существуют и быстро, остро развивающиеся нарушения, приводящие к передавливанию нерва отёкшими тканями. Это происходит как раз при пресловутом переломе в типичном месте.
Но им может стать также и вывих – смещение кости с её с законного места в суставе, происходящее при «выдергивании» из него кости (при внезапном растяжении конечности: резком рывке при выталкивании ядра или броске гранаты).
Отёк тканей может быть и последствием тяжёлого, изнуряющего физического труда, от которого «немеют руки».
Помимо отёка, вызванного нарушением биомеханики движения, к массивному отёку может привести и аллергическая реакция – на пищевой компонент, на лекарственную субстанцию. Либо это может быть острый токсический отёк от укусов нескольких десятков пчёл. Или же воздействие яда от укуса другими опасными животными.
И даже не столь опасными, ведь даже комариные «впивания» с образованием на коже волдырей, если они множественные, способны вызвать у особо чувствительных людей невропатию лучевого нерва. Это также может быть невропатия срединного или локтевого нерва.
Но та же реакция может наступить и от повреждения нерва изнутри – от расстройств в питающей орган капиллярной сети. Либо от присутствия в крови токсинов:
- бактериальных;
- вирусных;
- появившихся вследствие бытовых отравлений либо привычных интоксикаций.
Есть и вероятность прямого инфицирования нерва (при проказе).
Наконец, возможно прямое поражение лучевого нерва (его ствола, либо веточек), как костными отломками при переломе кости, так и инородным телом вследствие боевой, бытовой, производственной или криминальной травмы – от внедрения пули, осколка боеприпаса, холодного оружия, либо фрагмента дерева, стекла, пластика, металла.
Неврит – это неврологическое воспалительное заболевание. Специалисты выделяют его несколько разновидностей в зависимости от места локализации. Если недуг поражает верхние конечности больного, то ему ставят диагноз – нейропатия лучевого нерва.
Причины ее развития многообразны. Согласно медицинским данным этот недуг является самым распространенным среди прочих заболеваний верхних конечностей.
Проявление недуга будет напрямую зависеть от степени поражения и области локализации повреждения.
Но для любого неврита характерны следующие симптомы:
- нарушение чувствительности (онемение, ощущение покалывания и пр.);
- паралич или частичное снижение силы в мышцах, развитие их атрофии;
- отечность, посинение кожных покровов, сухость кожи и ее истончение, появление язв и т.д.
Так, если поражена подмышечная впадина или верхняя треть плеча, то для заболевания характерны следующие проявления:
- полная или частичная потеря чувствительности;
- больному не под силу разогнуть руку в луче-запястном суставе;
- отсутствие возможности совершать какие-либо движения указательным и средним пальцами.
- нарушение сгибательно-разгибательной функции суставов.
При поражении средней трети плеча у больного выявляются похожие симптомы. Однако пациент способен разгибать предплечье и сохраняется чувствительность задней поверхности плеча.
При этом характерным признаком является «падающая» кисть. К тому же больной не может разогнуть пальцы в пястно-фаланговых суставах.
Если поражена нижняя треть плеча или верхняя треть предплечья, то, как правило, плечо и предплечье сохраняют свои двигательные функции. Нарушения возникают исключительно при разгибании кисти руки и пальцев.
Перелом луча в типичном месте… Выражение звучит нелепо: как можно переломить луч? Солнечный, световой? А если можно, где оно, это типичное место?
А вот медикам фраза абсолютно понятна, ибо «луч» – это сокращённое название лучевой кости, которую обслуживает лучевой нерв.
Кости совершенно замечательного строения, ибо она обеспечивает деятельность сразу нескольких суставов: плечелучевого, двух лучелоктевых (верхнего и нижнего) и лучезапястного. Вот где-то вблизи последнего из названных суставов и происходит перелом луча – нижняя треть лучевой кости и есть то самое «типичное место».
Неврит лучевого нерва сопровождается выраженной симптоматикой, которая помогает при постановке диагноза. В любом случае, при проявлении первых признаков заболевания рекомендуется обратиться к врачу и пройти полное обследование.
Распространенные признаки заболевания:
- свисание кистей и сближение пальцев при вытягивании верхних конечностей перед собой;
- невозможность разгибания локтевого сустава, кисти и предплечья;
- онемение верхних конечностей;
- невозможность отвести большой палец в сторону при нахождении руки в опущенном виде;
- невозможно повернуть ладонь вверх и прикоснуться большим пальцем к ней;
- атрофия межкостных мышц поврежденной конечности;
- постоянные болевые ощущения.
Если не обратиться своевременно к специалисту, то это приведет к серьезным последствиям и увеличится риск того, что заболевание станет неизлечимым.
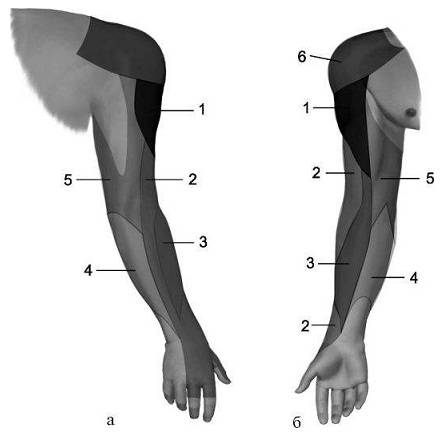
Учитывая, что владения лучевого нерва распространяются на кисти на весь I (он же большой), II, III палец и медиальную половину IV пальца, а также на наружную половину предплечья, болевые ощущения разной интенсивности будут возникать именно в этой области. Они имеют разнообразный характер – от «ползанья мурашек» и «онемения» – до ощущения «ожога кипятком» и резкой – «до обморока» – боли.
Но помимо болевых ощущений, возникают также и расстройства в двигательной сфере. Ибо нормальная деятельность обеспечивающих работу мышц в этой области нервных структур нарушена.
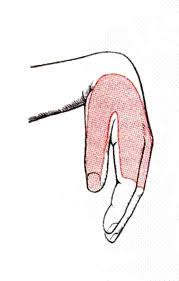
Отсюда вытекает симптом «повисшей кисти» (вследствие слабости её мускулатуры поднятая кисть висит, как пустая перчатка), характерными являются также и трудности с приведением-отведением I пальца и разгибанием запястья, предплечья и кисти.
Уровень чувствительности тыла кисти, первых трёх с половиной пальцев и задней поверхности предплечья колеблется от парестезии до гипестезии.
Слабостью отличаются мышцы, разгибающие кисть и пальцы, ей подвержены также мышца-супинатор, плечелучевой мускул; расстраивается выполнение карпорадиального рефлекса, боли появляются в процессе насильственных мер по супинации предплечья и разгибанию пальцев.
Кроме этого, отмечаются болезненные ощущения при пальпации в местах пролегания лучевого нерва.
При длительно существующем состоянии наступает мышечная атрофия в указанной области.
Данная клиническая картина чаще всего возникает:
- при «отдавливании» лучевого нерва в процессе длительного сна в одном положении (вследствие алкогольного опьянения, сильной усталости), либо вследствие перелома, ходьбы на костылях;
- ввиду хронической алкогольной либо свинцовой интоксикации;
- после перенесения инфекции.
Терапия «лучевых расстройств» зависит от причины наступившей патологии.
При хронически текущем инфекционном процессе применяются антибактериальные и антисептические средства. Если перелом, приведший к невриту, обусловлен сахарным диабетом, производится коррекция состояния гормонального фона.
Но основными средствами лечения поражений лучевого нерва будет использование методов реабилитационной, сосудистой и метаболической терапии в сочетании с ЛФК, физиотерапией, массажем и мануальными приёмами.
Первым эшелоном медикаментозной помощи при невралгии и неврите лучевого нерва следуют средства с нестероидным противовоспалительным действием (Кетопрофен, Вольтарен, Напроксен) в союзе с иными противовоспалительными средствами и анальгетиками (вплоть до новокаиновых и гидрокортизоновых блокад), а для создания покоя страдающей конечности применяется иммобилизация в физиологическом положении.
Стимулировать регенерацию нервной ткани, предотвратить нарушения трофики мышц и поддержать их тонус позволит применение тканевых препаратов, витаминов и средств для улучшения микроциркуляции (Мильгаммы, Алоэ, Актовегина), а также ингибитора ацетилхолинэстеразы – Прозерина.
Хороший заживляющий и восстанавливающий движения в конечности эффект даёт использование массажа и лечебной гимнастики (в том числе, в воде), различных методов физиотерапевтического воздействия (магнитотерапии, УВЧ) и электромиостимуляции.
При необходимости используются и хирургические методы для восстановления состояния лучевого нерва – пластическая хирургия в виде:
- невролиза – иссечения сдавливающей нерв эпиневральной рубцовой ткани;
- эпиневрального шва – пластики поврежденного нерва с использованием трансплантатов, позволяющих сшить его концы.
Поражение лучевого нерва может вызвать стойкое расстройство функции конечности в виде параличей, парезов, контрактур, что может привести к инвалидности ввиду потери способности к труду, а при двустороннем своём развитии – и к самообслуживанию.
Невропатии лучевого нерва являются самыми частыми заболеваниями периферических нервов. Обычно они провоцируются длительной компрессией, которая приводит к нарушению функций нерва. А большинство больных описывают свое заболевание словами – «отлежал руку».
Лучевой нерв обеспечивает такие движения верхней конечности: разгибание в лучезапястном и локтевом суставах, разгибание фаланг I-III пальцев, отведение большого пальца в сторону, повороты кисти. Этот нерв иннервирует трехглавую мышцу по задней поверхности плеча, переходит на наружную сторону предплечья и заканчивается на тыльной части I-II и половине III пальца руки.
В этой статье мы ознакомим вас с причинами, симптомами и методами диагностики и лечения невропатий лучевого нерва. Это информация поможет вам вовремя заподозрить развитие этого недуга и начать его своевременное лечение.
Клиническая картина невропатий лучевого нерва во многом зависит от места компрессии нерва.
Поражение нерва происходит в области подмышечной впадины. Такой тип невропатий лучевого нерва наблюдается редко и называется «костыльным параличом». Он характеризуется появлением паралича разгибательных мышц предплечья, ослаблением их сгибания и атрофией трехглавой мышцы.
Первый тип невропатии лучевого нерва проявляется следующими симптомами:
- в разогнутом положении руки затрудняется разгибание кисти и I-II палец отчетливо прилегают друг к другу;
- при попытке поднять руку кисть свисает;
- разгибательный локтевой рефлекс нарушен;
- чувствительность I-II пальца нарушается;
- ощущения онемения и парестезий (покалываний, нарушений чувствительности).
Поражение нерва происходит из-за его прижатия в области средней трети плеча (обычно во время крепкого сна). Иногда компрессия нерва в этой области может происходить при длительной фиксации руки по время наркоза, использовании жгута для остановки кровотечения, переломе плечевой кости или длительном нахождении в неудобной позе.
В более редких случаях невропатия провоцируется инъекцией в наружную поверхность плеча, отравлением свинцом или инфекционными заболеваниями (грипп, сыпной тиф и др.). Такой тип невропатий лучевого нерва наблюдается чаще, чем остальные, и это факт объясняется тем, что именно в этом месте он огибает плечевую кость по спирали («спиральному каналу», который ограничивается мышцами плеча и плечевой костью).
Второй тип невропатии лучевого нерва проявляется следующими симптомами:
- разгибание предплечья не нарушается и сохраняется разгибательный рефлекс;
- чувствительность в области плеча не нарушена;
- отсутствуют разгибательные движения кисти и пальцев;
- чувствительность с тыльной стороны кисти утрачивается.
Поражение происходит в области локтя и вызывается компрессией заднего отростка лучевого нерва. Оно вызывается мышечными перегрузками или переломами плечевой кости. Такой тип невропатий часто наблюдается у спортсменов-теннисистов и называется синдромом «теннисного локтя». Из-за дистрофических изменений в области крепления связок локтевого сустава и разгибательных мышц кисти и пальцев заболевание становится хроническим.
Третий тип невропатии лучевого нерва проявляется следующими симптомами:
- боли в области разгибательных мышц предплечья;
- боли при сгибании и вращении кисти;
- боль при активном разгибании фаланг пальцев против сопротивления;
- выраженные боли в верхней части предплечья и локте;
- ослабление и гипотрофия разгибательных мышц предплечья.
Для постановки диагноза «невропатия лучевого нерва» проводятся следующие мероприятия:
- врач выясняет предшествующие заболеванию события и выслушивает жалобы пациента;
- проводятся диагностические тесты: прижать ладонь к поверхности стола (при невропатии невозможно одновременно прижать и пальцы, и ладонь), попытаться отвести большой палец от ладони (при невропатии он будет прижиматься к указательному), сложить ладони перед собой (как для молитвы) и попытаться развести пальцы (при невропатии пальцы не разводятся);
- назначается электронейромиография, позволяющая установить степень поражения лучевого нерва;
- проводятся общеклинические анализы крови и мочи (общие, биохимические, на сахар).
Тактика лечения невропатии лучевого нерва определяется причиной ее возникновения и местом поражения. При инфекционных заболеваниях или интоксикациях проводится их медикаментозное лечение, а при переломах – иммобилизация конечности и другие мероприятия для устранения травмы. При разрывах нерва во время переломов выполняется хирургическая операция по его сшиванию.
Если невропатия лучевого вызывается внешними факторами (сон в неудобное позе, использование костылей, активная мышечная деятельность), то на время лечения их рекомендуется полностью устранить. В большинстве случаев больные с таким заболеванием лечатся амбулаторно, и госпитализация показана только тем пациентам, которые нуждаются в введении сильнодействующих или наркотических анальгетиков.
В план медикаментозной терапии могут включаться следующие препараты:
- противовоспалительные нестероидные средства – для устранения болей и воспалительного процесса;
- противоотечные препараты – для устранения отека;
- сосудорасширяющие препараты – для усиления притока крови и улучшения питания нерва и мышц;
- антихолинэстеразные средства – для улучшения проведения импульса по нерву;
- витамины группы В и биостимуляторы – для ускорения регенерации нерва.
Важное значение в восстановлении лучевого нерва и утраченных функций руки имеет лечебная физкультура и массаж. Комплекс физических упражнений должен подбираться индивидуально, а нагрузка – увеличиваться постепенно. Хороший результат дает применение пружинных или резиновых приспособлений для разработки движений суставов и гимнастика в воде.
Поражение n. radialis в подмышечной впадине манифестирует нарушением разгибания предплечья, кисти и проксимальных фаланг пальцев, невозможностью отвести большой палец в сторону. Характерна «висячая» или «падающая» кисть — при вытягивании руки вперед кисть на стороне поражения не принимает горизонтального положения, а свисает вниз.
При этом большой палец прижат к указательному. Супинация предплечья и кисти, сгибание в локте — ослаблены. Выпадает разгибательный локтевой рефлекс, снижается карпорадиальный. Пациенты жалуются на некоторое онемение или парестезии в области тыла I, II и частично III пальцев. Неврологический осмотр выявляет гипестезию задней поверхности плеча, тыла предплечья и первых 3,5 пальцев при сохранности сенсорного восприятия их дистальных фаланг. Возможна гипотрофия задней группы мышц плеча и предплечья.
- Электронейромиография.
- Рентгенография или компьютерная томография локтевого и/или лучезапястного сустава.
- Нестероидные противовоспалительные препараты, витамины.
- Физиолечение, массаж.
- Временное ограничение физической нагрузки на руку.
- Новокаиновые и гидрокортизоновые блокады.
- Хирургическое лечение (применяется при компрессии лучевого нерва).
- выявление территорий пониженной либо повышенной чувствительности
- наличия синдрома Тинеля
- нарушения дискриминационной чувствительности (способности воспринять и различить два однообразных раздражителя, в один момент наносимых на кожу).
- производится шинирование (фиксация посредством шины либо ортеза) конечности в физиологическом положении
- назначаются НПВС (нестероидные противовоспалительные средства), препараты улучшающие трофику и регенерацию нервной ткани (такие как Трентал, Нейромидин, витамины группы В, Прозерин)
- физиотерапия .
- медикаментозное лечение;
- массаж;
- упражнения;
- комплекс физиотерапевтических процедур.
- Распространение боли в другие области
- Онемение рук
- Болевой синдром
- Ощущение ползанья мурашек
- Боль в предплечье
- Боль при разгибании пальца
- Висячая кисть
- Боль в локтевом суставе
- Потеря чувствительности тыльной стороны кисти
- Нарушение разгибания локтя
- Снижение чувствительности большого пальца
- Дискомфорт при вращении кистью
- Снижение чувствительности указательного пальца
- Боль в большом пальце
- Нарушение разгибания предплечья
- Трудности с разгибанием пальцев
- Туннельный синдром
- Онемение тыльной части кисти
- Трудности с разгибанием кисти
- Снижение тонуса мышц предплечья
- моторную нейропатию, при которой поражаются волокна спинного мозга;
- сенсорную нейропатию, когда поражаются моторные нейроны, в результате чего нарушаются двигательные функции человека.
- Тесты и анализы. Анализы крови помогут выявить наличие сахарного диабета либо нехватки витаминов, признаки снижения иммунитета, нарушенный обмен веществ в организме.
- Исследование цереброспинальной жидкости спинного мозга показывает наличие антител, вызывающих нейропатию.
- Тесты, определяющие силу мышц, помогают увидеть признаки судорожности или повреждение двигательных нейронов.
- Полноценное здоровое питание,
- постоянный контроль за уровнем сахара в крови,
- занятия физическими нагрузками, спортом,
- отказ от алкоголя и курения,
- ежегодное профилактическое обследование.
- медикаментозное,
- хирургическое,
- полное устранение контакта с провоцирующими веществами.
- Лечение глиной путём нанесения на поражённые участки.
- Финики — незаменимое средство при лечении лицевой нейропатии. Применяются в чистом виде, предварительно перекрученные через мясорубку, в течение месяца.
- Согревающий массаж методом 15-минутного растирания воспалённого участка кожи скипидарным маслом либо любым другим кремом, обладающим согревающим эффектом.
- Лечение травами в виде отвара из лопуха, девясила, розмарина, семян укропа, настойки гвоздики.
- Ходьба по песку или траве босыми ногами. Ноги в результате хорошо прогреваются..
- Горчичное масло стимулирует нервные окончания, улучшает их функциональность. Используется для растираний кожи, чтобы снять онемение в руках и ногах.
- Ежедневное употребление в пищу орехов положительно сказывается на лечение диабетической нейропатии. Как известно, орехи содержат в себе полезные пищевые волокна, понижающие уровень сахара в крови человека. Поэтому они не только помогают в лечении основного заболевания нейропатии, но и облегчают общее состояние при диабете.
- Лаванда обладает сильным успокаивающим эффектом, оказывающим непосредственное положительное влияние на всю нервную систему человека.
Симптомы воспаления затылочного нерва перечислены тут.
Предварительный диагноз доктор может поставить на основании жалоб пациента и специфичной клинической картины. Обязательно применяются диагностические тесты, которые помогают оценить уровень повреждённого нерва и степень нарушения.
Больной по просьбе доктора выполняет несколько легких упражнений.
Выводы о наличии недуга врач делает, опираясь на следующие характерные признаки:
- вытягивая руки, больной не способен держать ладони параллельно полу, его кисть просто свисает;
- специфичное положение пальцев по отношению друг к другу – большой палец почти прижат к указательному, что не характерно для здоровых людей;
- разгибание и сгибание суставов затруднено;
- нарушение чувствительности, онемение конечностей;
- больной не может одновременно прикоснуться пальцами к тыльной поверхности руки;
- при неврите пациенту не под силу развести пальцы в сторону.
Чтобы подтвердить диагноз больной направляется на электронейромиографию. С помощью этой процедуры ставится окончательный диагноз. Чтобы оценить степень восстановления нерва после прохождения курса терапии больного повторно направляют на электронейромиографию.
По окончании первичного осмотра и сбора анамнеза, назначается проведение инструментального обследования:
- Одним из действенных диагностических способов есть электронейромиография. потому, что с ее помощью возможно выяснить прохождение импульса по нерву. Эти сведенья разрешают делать выводы о степени поражения (полное либо неполное) и уровня компрессии.
- Ультрасонография и ультразвуковое изучение для визуализации.
- Более хорошим вариантом визуализации есть исполнение магнитно-резонансной томографии. которая дает более четкую картину. В случае если мы подозреваем наличие какого-либо объемного образования, то магнитно-резонансная томограмма дает полное представление о виде, размере и месте локализации этого образования.
- Кроме этого имеется вывод о необходимости исполнения доплеровской флоуметрии в предоперационном периоде и по окончании операции для подтверждения динамики восстановления.
Основываясь на взятых данных, мы выбираем нужный вид хирургического лечения периферической нейропатии.
- Электромиография, которая помогает выявить снижение амплитуды мышечных потенциалов действия.
- Электронейрография. Данное исследование предоставляет информацию о замедлении проведения нервного импульса по нервам.
- Рентгенограмма плеча, предплечья и кистей.
- Компьютерная томография суставной ткани.
- Различные исследования крови.
Обязательно при обследовании уделяется внимание и таким моментам, как характер и причины возникновения невропатии. Поэтому пациента могут направить на дополнительную консультацию к иным узкопрофильным специалистам.
- Компьютерная томография позволяет посмотреть органы, костные и мягкие ткани для обнаружения сосудистых изменений, наличия кист и грыжи.
- Магнитная томография исследует внутреннее состояние мышц человека, возможность их влияния на нервное волокно.
- Электромиография. При данной процедуре в мышцу человека вводится игла для замера электрической активности мышцы в покое и при незначительных нагрузках.
- Биопсия нерва — изъятие образца ткани нерва для дальнейшего глубокого изучения.
 |  |
| Зона кожной иннервации лучевого нерва (2) | |
 |
| «Свисающая» кисть при поражении лучевого нерва |
Прежде всего, клиницисту следует самостоятельно выполнить несколько манипуляций:
- изучить историю болезни – для поиска главного патологического этиологического источника;
- собрать и проанализировать жизненный анамнез – для выявления факта влияния более безобидных причин;
- провести физикальный и неврологический осмотр, включающий в себя наблюдение за пациентом при выполнении им простейших движений руками;
- детально опросить пациента для составления врачом полной симптоматической картины и выяснения степени выраженности характерных клинических проявлений.
Что касается лабораторных исследований, то они ограничиваются осуществлением:
- гормональных тестов;
- общеклинического анализа крови;
- биохимии крови;
- общего анализа урины.
- элекромиографию;
- электронейрографию;
- КТ и МРТ;
- рентгенографию больной конечности.
Дополнительными мерами диагностирования являются консультации у ортопеда, эндокринолога и травматолога.
Невропатию лучевого нерва в обязательном порядке следует дифференцировать от:
- корешкового синдрома;
- невропатии локтевого нерва;
- неврита срединного нерва.
- Электромиография;
- УЗИ;
- КТ;
- Рентгенография;
- Анализ крови на биохимию, гормоны.
При травматических невритах пациенту назначают противовоспалительные средства, анальгетики. Лечение начинается с проведения иммобилизации конечности, затем прописывается противоотёчная терапия.
И в том, и в другом случае больному назначают витамины В, С и Е. Это необходимо для того, чтобы восстановить кровообращение.
Медикаментозное лечение неврита лучевого нерва используется в комплексе с дополнительными методами, позволяющими быстрее и эффективнее справляться с недугом.
Их основная цель – возвращение чувствительности, а также увеличение мышечного тонуса. Обычно их назначают не сразу, а в конце первой недели лечения.
Локтевой нерв представляет собой разветвленную структуру нервных волокон, которые выходят из спинного мозга. Он проходит через подмышечную впадину, плечо, локоть и предплечье, вплоть до сухожилия локтевого сгибателя запястья.
Нерв проходит в канале Муше (кубитальный канал). Его особенность заключается в поверхностном расположении, чем обусловлены высокие риски компрессии и повреждения локтевого нерва.
В зависимости от места поражения нерва симптомы могут быть различны – от болевого синдрома до ослабления пальцев кисти.
Для снятия болевого синдрома применяют нестероидные противовоспалительные препараты на основе ибупрофена или диклофенака. С помощью этих лекарств также успешно купируется воспаление и отек тканей вокруг поврежденного канала.
При сильной боли, снять которую таблетками не получается, применяют местные инъекции анальгетиков, а также медицинские блокады.
Для улучшения состояния нервных волокон обязательно показан прием витаминов группы В.
В случае если же по окончании начала развития поражения прошло уже достаточно долгое время (от 2-3 месяцев), то хирургическое вмешательство будет намного объемнее. В этом случае придется или вшивать нервы в неудобном положении верхней конечности (для понижения натяжение рука намерено сгибается и разгибается в определенных суставах), или проводить пластику (пересадку).
Чем больше проходит времени по окончании травмы, тем больше возможность развития нейрогенной контрактуры кисти пораженный нерв перестает иннервировать определенные мускулы и появляются необратимые трансформации в виде мышечной контрактуры. Эти контрактуры возможно устранить лишь при помощи разных ортопедических операций, на протяжении которых выполняется транспозиция сухожилий и мышц.
Кроме этого одним из относительно новых, но весьма популярных способов хирургической коррекции либо профилактики нейрогенных контрактур конечности при большом уровне повреждения есть невротизация восстановление потерянной иннервации мышц.
Помимо этого, в месте введения гормонального препарата постоянно обнаруживается участок дистрофии и дегенерации окружающих тканей с поменянной васкуляризацией и препарат может попасть в область нерва либо проходящие рядом сухожилия. Все это может привести к формированию стойких контрактур кисти, неврологическим расстройствам, выраженному болевому синдрому. В своей практике мы стараемся избегать применения способов, способные привести к таким осложнениям.
В случае если сдавливание происходит на уровне карпального канала, самый популярный вид лечения ишемической нейропатии локтевого нерва это рассечение стены карпального канала .
Рассечение выполняется или открытым методом (открытый релиз), или при помощи эндоскопических технологий. Отличие между этими хирургическими способами лечения содержится лишь в размере своевременного доступа. Применение эндоскопии разрешает проводить операции через маленькие разрезы, но при открытом релизе удается визуализировать целый канал, что дает лучший обзор и разрешает убедиться в отсутствии объемных образований.
В зависимости от измененности стенок канала, вероятны разные варианты лечения от несложного рассечения стены канала соединительно-тканной перемычки до транспозиции нерва в неизмененные ткани. К примеру, в случае если имеется деформация в области костных стенок этого канала, имеется необходимость в перемещении локтевого нерва в ладонную сторону относительно локтевого сустава.
Еще один вид компрессионной нейропатии ишемическая нейропатия локтевого нерва на уровне канала Гийона. Данный канал расположен на кисти (кроме этого как и запястный) и образуется костями запястья и соединительно-тканной перемычкой. Эта патология появляется достаточно редко и лечится методом декомпрессии канала (рассечением одной из его стенок).
Выбор анестезиологического пособия зависит от вида и объема операции в случае если это простой вариант рассечения стены канала, то достаточно проводниковой анестезии. При более долгих и важных операциях предпочтителен неспециализированный наркоз.
В ходе лечения нейропатии, вне зависимости от обстоятельства поражения, необходимо использовать и медикаментозную терапию:
- в обязательном порядке назначаются витамины группы В, препараты Трентал, Прозерин, который усиливает нейро-мышечную передачу, Нейромидин, Дибазол в минимальных дозах
- лечение должно сопровождаться иммобилизацией прооперированной конечности (до 3 недель) для минимизации образования рубцов в области операции. Помимо этого, иммобилизация нужна для понижения риска разрыва шва в послеоперационном периоде
- кроме этого нужно проведение адекватной лечебной физкультуры, цель которой содержится в профилактике развития контрактур в оперированной конечности и использование физиотерапии, которая будет направлена на уменьшение образования рубцовой ткани в области операции
Для оценки динамики восстановления поврежденного нерва по окончании операции нужно периодически создавать электронейромиографию.
Содержание статьи1 Классификация2 Обстоятельства дискинезии желчевыводящих дорог3 Симптомы дискинезии
Выясняется, урчание в левом, как, фактически, и в правом
Содержание статьи1 Микроинсульт — симптомы и последствия2 Чем страшен
- Устранение этиопатогенетического фактора заболевания. В данной ситуации пациенту рекомендуется назначить антибиотики, противовоспалительные и противоотечные препараты. Дозировка и курс будет зависеть от запущенности патологии и общего состояния пациента. Также могут назначаться и инъекции.
- Поддерживающая обменная и сосудистая терапия нерва.
- Восстановление функционирования и силы поврежденных мышечных тканей.
Если был поврежден в результате травмирования лучевой нерв руки, лечение основывается на хирургическом вмешательстве. Чтобы восстановить нерв, специалисты используют метаболические и вазоактивные препараты.
Для реабилитации мышц, которые иннервируются данным нервом, пациенту рекомендуется принимать Неостигмин, посещать массажи, лечебную физкультуру и электромиостимуляцию.
Если у пациента диагностируется парез лучевого нерва, то стоит временно ограничить физическую нагрузку на верхние конечности. При сильных болевых ощущениях рекомендуется использовать новокаиновые и гидрокортикозоновые блокады.
Основные лекарственные средства, которые рекомендованы при данной патологии:
- Ксефокам – нестероидный противовоспалительный препарат. Помогает купировать болевые ощущения.
- Трамадол – анальгезирующий препарат. Может использоваться, как внутривенно, так и внутримышечно.
- Кетопрофен – нестероидный противовоспалительный препарат. Сначала, чтобы купировать боль нужно его вводить внутримышечно, а затем принимать внутрь.
- Диакарб – диуретик. Имеет определенную схему приема, поэтому стоит быть внимательным, чтобы не спровоцировать осложнения и побочные эффекты.
- Мильгамма – витаминный комплекс, который вводится внутримышечно не более 9 дней. Может использоваться в качестве поддерживающей терапии.
- Прозерин – ингибитор. Может использоваться внутрь и подкожно.
Обязательно перед началом использования должны учитываться противопоказания и побочные эффекты. Также стоит обратить внимание и на имеющиеся заболевания. Не стоит самостоятельно корректировать курс лечения и дозировку, при первых признаках плохого самочувствия от приема нужно сразу обратиться к врачу.
Как лечить лучевой нерв руки
Консервативная тактика лечения направлена на устранение болевых ощущений и стимуляцию регенеративного процесса. Лечение состоит из курса медпрепаратов, снимающих отек, обезболивающих, средств, препятствующих расширению рубцов, витаминов В.
Нередко применяется физиотерапия, специальные физические упражнения, целебные массажи. Если по окончании двух месяцев консервативного лечения никаких видимых результатов нет, врачам остается лишь сшить поврежденный нерв.
Именно в сшивании нерва заключается оперативная тактика лечения. Она целесообразна при разрыве или опухоли в окружающих тканях, которая стала причиной защемления.
Это растение способствует восстановлению метаболизма. Для отвара возьмите столовую ложку порубанного корня растения, залейте 0,5 литра воды и доведите до кипения. Продолжайте кипятить в течение получаса, затем столько же настаивайте. Процедите, добавьте по две ложки лимонного сока и меда. Принимайте весь день маленькими дозами.
Для начала сделайте из глины небольшие комочки и высушите их на солнце. Затем разведите глину теплой водой, нанесите на марлю и приложите повязку к больному месту. Держите до тех пор, пока глина полностью не высохнет. Для каждой новой повязки должна использоваться свежая глина, а использованная закапывается в земле.
В голубой глине много кремния и других весьма полезных микроэлементов.
Привязывайте к руке лимонную кожуру на ночь. Можете капнуть на нее две—три капли оливкового масла.
Если у вас нарушена координация движений, значит, недуг уже достиг периферической нервной системы, а команды головного мозга не передаются другим органам. Народные целители рекомендуют ежедневно стегать (не слишком сильно) больную руку жгучей крапивой.
Топинамбур или земляная груша
Возьмите примерно по 150 граммов каждого ингредиента, залейте тремя литрами кипятка и настаивайте в течение двух часов. Омывайте больную руку в этом настое по 20 минут каждый день.
Для приготовления этого чудодейственного средства потребуется:
- 150 граммов нашатырного спирта;
- 50 граммов камфары;
- 250 граммов медицинского спирта;
- 250 граммов морской соли;
- литр очищенной воды;
- трехлитровая банка.
- электростимуляция через кожу человека, при которой посредством электродов подаётся электрический ток различных частот. Такую процедуру проводят в течение получаса ежедневно на протяжении 30 дней,
- физиотерапия для восстановления координации движений,
- в случаях, когда нейропатия вызвана давлением на нерв, необходимо проведение операции по устранению этого давления,
- инфракрасное излучение поможет улучшить состояние в ногах у людей, страдающих заболеванием сахарного диабета.
Если у пациента есть поражение лучевого нерва, лечение также включает выполнение лечебных упражнений. Они помогают восстановить функциональность и объем мышечной ткани. Чтобы упражнения были эффективными, их назначает специалист, под каждого пациента занятия подбираются в отдельности, с учетом общего состояния.
- Руку поставить на стол или иную ровную поверхность и постараться согнуть в локтевой области. Опереться на локоть, при этом предплечье располагается перпендикулярно поверхности. Большой палец нужно опустить вниз, а указательный – поднять, затем сделать все наоборот. Проделать не менее восьми повторений.
- Не поврежденной конечностью надавить на средние фаланги пальцев больной руки, пока они не выпрямляться. Повторять упражнение можно до 9 раз. Желательно проделывать их в воде.
- Нужно проводить отведение больных пальцев назад при помощи здоровой конечности. Начинать упражнение стоит с большого пальца, сделать не более 10 повторений, также в воде.
- Выполнение круговых движений поврежденными пальцами в разные стороны, не более 9 раз.
- Расположить кисть вертикально в воде, основные фаланги пальцев при этом согнутые. Здоровой рукой нужно сгибать и выпрямлять в каждой фаланге больные пальцы, но не более 8 раз.
- Захват мокрого полотенца на дне ванны, при этом пытаться его сжимать. Повторить упражнение около 9 раз.
Повреждение лучевого нерва также можно устранить и при использовании народных средств, но только в комплексе с иными видами терапии.
Лечить данную патологию можно разными травами, глиной, лимоном и иными средствами. Перед использованием народных рецептов стоит проконсультироваться со специалистом, который поможет подобрать действенный метод.
Невропатия лучевого нерва – серьезная патология, которая сопровождается выраженной симптоматикой и поддается лечению. В любой ситуации, если своевременно обратиться к специалисту, можно побороть данную проблему.
Болезнь Бехтерева и прочие аутоиммунные заболевания
Другие патологии спинного и головного мозга
Другие травмы опорно-двигательного аппарата
Заболевания мышц и связок
Заболевания суставов и периартикулярных тканей
Искривления (деформации) позвоночника
Неврологические симптомы и синдромы
Опухоли позвоночника, головного и спинного мозга
Ответы на вопросы посетителей
Рентгенография и прочие инструментальные методы диагностики
Симптомы и синдромы заболеваний опорно-двигательной системы
Сосудистые заболевания ЦНС
Травмы позвоночника и ЦНС
Они направлены на восстановление работоспособности поврежденной руки.
Согните руку, положите на стол и обопритесь на нее. Важно, чтобы предплечье при этом располагалось под прямым углом к поверхности стола. Поднимите указательный палец, параллельно опуская большой. Теперь наоборот. Проделайте десять раз.
Делайте все так же, как в предыдущем упражнении, но лишь с указательным и средним пальцами.
Хватайте различные резиновые предметы больной рукой, сжимайте/разжимайте их (тоже по десять раз).
Эту процедуру необходимо проделывать в ванной. Здоровой рукой по очереди оттягивайте онемевшие пальцы назад. Повторяйте процедуру десять раз.
Для массажа можете использовать скипидарное масло, которое, как известно, отлично согревает. Массаж должен продолжаться пятнадцать минут, после чего вотрите в больное место водку. Укутайте руку на несколько часов.
Также для массажа отлично подходит небезызвестный «Тройной» одеколон. Втирайте его в больную руку перед сном, курс должен продолжаться как минимум две недели.
(невропатия лучевого нерва, нейропатия лучевого нерва)
К невритам верхних конечностей также относится невропатия лучевого нерва. Этот нерв проходит через плечо и заднюю часть предплечья, и при его поражении боль отдает в запястье.
Невропатия лучевого нерва чаще всего происходит из-за сдавливания канала в области предплечья. Это может произойти в результате неправильного положения во время сна или монотонной работы с нагрузкой на руку.
Нейропатия лучевого нерва часто сопровождает людей с травмами, в результате которых они вынуждены передвигаться на костылях. В этом случае сдавливание происходит из-за нагрузки на руку при ходьбе.
Патология лучевого нерва характеризуется следующими симптомами:
- нарушение сгибания пальцев;
- слабость кисти;
- локальное онемение и чувство жжения;
- нарушение рефлексов;
- атрофия мышц.
Из-за слабости кисти пациентам сложно что-то удерживать в пальцах. Сопровождается невозможностью перевернуть кисть ладонью вверх.
Нейропатия лучевого нерва без своевременного лечения приводит к развитию атрофии.
В ряде публикаций, посвящённых поражениям лучевого нерва и особенно травматической этиологии – часто для обозначения одних и тех же проявлений используется то термин «неврит», то «невропатия», что вносит определённый сумбур в восприятие информации.
Происходит это потому, что чёткой границы между этими понятиями нет, как нет и чёткой границы порога восприятия – чувствительности у имеющих данную патологию пациентов.
Невритом называется воспалительно-дегенеративный процесс в стволе либо ветвях лучевого нерва (в отличие от невралгии – болезненности по ходу нерва как возникающей самопроизвольно, так и «разбуженной» пальпацией или совершением движений).
Строго говоря, невропатией считается не имеющая анатомического субстрата патология, обусловленная в значительной степени общим расстройством нервной системы у индивидуума излишне впечатлительного, имеющего некоторые особенности восприятия мира – у истерической либо невротизированной личности. Личности, появление «гусиной кожи» от холода или испуга уже считающей болезнью.
В подобном случае и говорят о невропатии – случае, когда болезни нет. Но имеет место «предпатология» – повышенная восприимчивость к ощущениям либо преувеличенное внимание к проявлениям деятельности своего организма.
Что порождает у невротика предположение об имеющемся у него болезненном состоянии. В подтверждение же его им приводится множество симптомов-ощущений, не имеющих под собой сколько-нибудь серьёзной материальной основы, что подтверждается неоднократно повторёнными исследованиями.
Невропатия в плане ощущений в верхней конечности имеет то же основание, что и истерическое либо неврастеническое расстройство. Невротик либо страдающий истерией при болезненно-пристальном внимании находит у себя различной степени болезненные ощущения в различных отделах организма.
А в далеко зашедшем варианте могут появиться и выпадения чувствительности, и даже симулированные состоянием его нервной системы двигательные расстройства.
В отличие от истинной патологии они бесследно походят по окончании истерического припадка. Либо – при переключении внимания больного на обнаруженные у себя проявления новой патологии, приходящие на смену вчерашним.
Лечение данной патологии аналогично мерам по борьбе с истерией.
Существует и такая форма лучевой невропатии, как возникающий при ношении кандалов-наручников «арестантский» – или «кандальный» – «паралич». Это поражение лучевого нерва на запястном уровне, включающее развитие либо радиального туннельного синдрома, либо синдрома Турнера.
Первый вариант развивается в связи с передавливанием нерва (поверхностной его ветви) в «анатомической табакерке», второй является следствием перелома луча в типичном месте. Проявляются оба синдрома «онемением» тыла пальцев и всей кисти, жгучими болями тыла I пальца, иррадиирующими как в предплечье, так и в плечо. Причём нарушения сенсорики ограничены пределами большого (I) пальца.
Невралгия лучевого нерва характеризуется исключительно чувствительными расстройствами (приступообразными интенсивными болями строго в зоне его простирания) с отсутствием в ней выпадения чувствительности и двигательных расстройств. Изменения в структуре пострадавшего нерва полностью отсутствуют.
Особенностью невралгической патологии является чёткая связь патологии нерва с необходимостью прохождения его сквозь узкие естественные анатомические отверстия и каналы и существование триггерных областей, при пальпации которых закономерно провоцируется болевой пароксизм.
Крайней степени выраженности неврита лучевого нерва – с поражением основного его ствола в области спирального канала – «костыльному параличу» – присуще выпадение всех функций нерва как органа (при повреждениях более дистальных нарушения носят лишь частичный характер и зависят от степени серьёзности повреждения его волокон).
- невозможностью произвольно разогнуть лучезапястный и локтевой суставы, невозможностью отведения в сторону I пальца с его анестезией;
- «висячей» («падающей») кистью» с характерным «прилипанием» II пальца к I;
- расстройством сгибания в локте, супинацией кисти и предплечья;
- выпадением рефлекса с трёхглавой плечевой мышцы – разгибательного локтевого рефлекса и снижением рефлекса карпорадиального;
- анестезией (гипестезиями) задней поверхности предплечья и плеча, парестезиями тыльной поверхности I, II и отчасти III пальца с сохранением сенсорных свойств их дистальными фалангами.
Нередки и гипотрофические расстройства в задней группе мышц предплечья и плеча при:
- точечном прижатии нерва в средней трети наружной области плеча (давлении на нерв головой при синдроме «субботней ночи» либо «парковой скамейки»);
- неудачной инъекции (инъекционная форма неврита);
- при хронической свинцовой интоксикации картина подобна вышеописанной с той разницей, что сохраняется разгибательный локтевой рефлекс и норма в кожном восприятии для задней плечевой поверхности.
Перегрузки образующих окружение локтевого сустава мышц приводят к формированию «теннисного локтя» (с развитием миофасциопатий и избытка периневральных тканей).
При данном варианте поражения создаются предпосылки для гипотрофии, слабости и болей в разгибателях предплечья, болей при насильственно активном разгибании пальцев – усилении парестезий и болей тыльной части кисти в работе, а также интенсивных болей в верхней трети предплечья и в локтевом сгибе. При этом на кисти чувствительность кожи предплечья может быть полностью сохранённой.
На высоких уровнях (в подмышечной впадине), нарушается разгибание предплечья. Если вытянуть руки вперед, то кисть на пораженной руке просто висит вниз, не принимая горизонтального положения. При длительном поражении атрофируются мышцы, которые расположены на задней плечевой поверхности.
Иногда возникают жгучие боли в области большого пальца, на его тыльной (ногтевой стороне). Иногда эта боль иррадиирует вверх на значительное расстояние, вплоть до плеча.
Защемление лучевого нерва, симптомы которого ясно выражены, должно начать лечиться в эти же сутки, иначе возможны стойкие нарушения разгибания кисти.
Лечение должно быть комплексным, поэтому врачи часто прибегают к физиотерапии. Наиболее эффективными методиками является ультразвуковое лечение, электрофорез с лидокаином и методы стимуляции мышечной функции с помощью тока.
При поражении локтевого нерва лечение способствует:
- снятию отечности;
- улучшению местных обменных процессов;
- ускорению регенерации;
- восстановлению двигательной функции;
- профилактике атрофии мышц.
Физиотерапевтические методы показаны только после снятия острого болевого синдрома и воспаления.
Хорошего эффекта можно добиться с помощью массажа или акупунктуры. Следует отдавать предпочтение методам, которые подразумевают воздействие на болевые точки. Это позволяет быстро улучшить общее самочувствие и восстановить двигательную функцию пораженной болезнью конечности.
Лечить невропатию можно с помощью упражнений. Это способствует профилактике атрофии мышц, улучшает местные обменные процессы и помогает быстрее восстановить двигательную активность.
Рекомендуется дополнять физиотерапию и массаж самостоятельным выполнением упражнений. Также можно попросить врача научить пациента азам техники самомассажа и дополнительно массировать больную руку в домашних условиях.
Оперативное лечение применяется в случае, если заболевание связано с сужением канала, по которому проходит нерв. После операции следует длительный период реабилитации, в течении которого для восстановления двигательной функции руки применяют массаж и физиотерапию.
Лечение невропатии занимает от трех месяцев до полугода, тем не менее, заметное облегчение состояния пациента наступает спустя несколько суток после начала приема препаратов.
Прогноз во многом зависит от своевременного обращения за помощью и характера повреждения. Если вовремя распознать проблему и не затягивать с лечением, заболевание успешно лечится и проходит без следа.
При атрофии мышц восстановить нормальную двигательную активность затруднительно. Восстановление длится долго, иногда необходимо прибегнуть к хирургическому вмешательству.
Профилактика невропатии локтя и запястья заключается в отсутствии сильных монотонных повторяющихся нагрузок. Улучшить состояние нервных волокон поможет регулярный прием витаминных комплексов.
При работе с нагрузкой на область, в которой проходит локтевой или лучевой нерв, необходимо делать перерыв и выполнять несложные упражнения. Это позволит избежать компрессии канала. Профессиональные спортсмены должны периодически менять вид нагрузок, это поможет не допустить сдавливание канала.
Хорошей профилактической мерой является массаж и акупунктура (иглорефлексотерапия).
Болезнь может стать осложнением после перелома, вывиха или травмы локтя. Чтобы этого не произошло, необходимо своевременно пройти обследование и проконсультироваться с врачом о профилактике.
При своевременно начатом лечении восстановить функции лучевого нерва удается за 1-2 месяца. Сроки и степень восстановления нерва во многом зависят от глубины и степени его поражения. В некоторых случаях заболевание становится хроническим и периодически обостряется.
Основной мерой предотвращения поражений лучевого нерва является профилактика травм верхних конечностей в виде избегания чрезмерной нагрузки на кости и мышцы. Но полное отсутствие их тренировки приводит к неуверенности при ходьбе и движениях и гарантирует травмы.
К профилактике травматизма приводит и отказ от привычных бытовых интоксикаций, соблюдение норм режима и отдыха, участие в активных играх и танцах.
Лечение хронических заболеваний любого генеза также позволяет предотвратить эти печальные последствия. Обращение за медицинской помощью при любом затруднении со здоровьем должно быть нормой поведения современного человека.
Этот раздел создан чтобы позаботиться, о тех, кому необходим квалифицированный специалист, не нарушая привычный ритм собственной жизни.
Для профилактики невропатии лучевого нерва придерживаются следующих правил и рекомендаций:
- Занимать удобную позу для сна.
- Своевременно лечить заболевания, способные спровоцировать невриты.
- Избегать травм конечностей.
- Вести физически активный образ жизни.
- Придерживаться здорового питания и отказаться от вредных привычек.
- Ежегодно проходить профилактическое медицинское обследование.
Соблюдая все рекомендации специалистов, восстановить чувствительность и нормальное функционирование лучевого нерва можно за относительно короткий срок.
Чтобы не возникла невропатия лучевого нерва, необходимо придерживаться нескольких несложных рекомендаций.
Профилактические мероприятия включают в себя:
- избегание каких-либо травм и переломов верхних конечностей;
- занятие удобной позы для сна;
- отказ от вредных привеска, в частности, от распития алкогольных напитков;
- недопущение ситуации, при которой понадобится долго сжимать руку жгутом, наручниками или костылями;
- раннее диагностирование и устранение заболеваний, которые могут спровоцировать возникновение подобного нарушения;
- регулярное прохождение (не реже 2 раз в год ) всестороннего обследования в клинике.
Прогноз описываемой патологии преимущественно благоприятный, в особенности при проведении комплексной терапии и соблюдении всех рекомендаций лечащего врача. Недуг не приводит к осложнениям, однако, это не означает, что не возникнут последствия болезни-провокатора.
Если Вы считаете, что у вас Невропатия лучевого нерва и характерные для этого заболевания симптомы, то вам могут помочь врачи: невролог, ортопед, ортопед-травматолог.
Также предлагаем воспользоваться нашим сервисом диагностики заболеваний онлайн, который на основе введенных симптомов подбирает вероятные заболевания.
источник