Болезнь Шинца, или остеохондропатия бугра пяточной кости, – это мало кому известное заболевание, но это вовсе не значит, что оно редко встречается. Наоборот, данная патология широко распространена, особенно среди детей возрастом 10-16 лет.
Впервые остеохондропатию апофиза пятки описал Хаглунд в 1907 году, а затем Шинц в 1922 году, как асептический некроз бугра пяточной кости. Поэтому в некоторой литературе недуг встречается еще под названием болезнь Хаглунда-Шинца.
Как уже было сказано, патология встречается преимущественно у детей, у взрослых ее диагностируют в единичных случаях. Чаще болеют девочки 12-16 лет.
Пяточная кость является самой крупной костью стопы человека. По строению данную анатомическую структуру относят к губчатым костям. Именно этот участок ноги испытывает колоссальные нагрузки при ходьбе, беге, прыжках и прочих видах двигательной активности человека. Пяточная кость принимает участие в образовании сразу нескольких суставов, к ней прикрепляется большое количество важных связок и сухожилий.
На задней поверхности пяточная кость имеет выступ, который называется пяточным бугром и поражается при развитии болезни Шинца у детей. К бугру пятки крепится ахиллово сухожилие и подошвенная связка – анатомические образования, которые находятся в постоянном напряжении при движении.
В силу негативного воздействия некоторых факторов, в зоне апофиза (бугра) пятки возникает асептический некроз. Как правило, провоцирующим событием является постоянная и чрезмерная нагрузка на данную часть стопы.
Из-за такой перегрузки, а также в силу некоторых генетических, обменных и других причин, апофиз пяточной кости не получает с током крови необходимое количество кислорода и питательных веществ, что приводит к некрозу костной ткани. Состояние еще более усугубляет нарушение тонуса сосудов этой зоны, которое практически всегда сопровождает развитие остеохондропатии. Некроз носит асептический характер, то есть костная ткань разрушается без развития воспаления и участия инфекционных агентов.
Схематически можно выделить несколько стадий развития болезни Шинца:
- Некроз . Из-за нарушения кровотока части костной ткани пяточной кости на фоне перегрузок возникает очаг асептического разрушения апофиза.
- Формирование вдавленного перелома . Разрушенная часть костной ткани не может выдерживать прежние нагрузки и вдавливается внутрь кости с формированием импрессионного перелома пятки.
- Фрагментация апофиза . Омертвевшая часть костной ткани начинает распадаться на отдельные части.
- Рассасывание некротических масс . Клетки иммунной системы проникают внутрь поврежденной кости и постепенно «рассасывают» омертвевший участок костной ткани.
- Заживление . Это финальная часть развития болезни, во время которой пораженный апофиз замещается соединительной тканью, на месте которой в последующем формируется новая и здоровая кость.
Истинной причины, почему у ребенка развивается болезнь Шинца, на сегодняшний день так и не установлено, но известны факторы риска данной патологии:
- постоянные или частые нагрузки на мышцы и связки нижних конечностей;
- занятие некоторыми видами спорта, которые предполагают повышенную нагрузку на стопы (например, легкая атлетика);
- генетическая предрасположенность к развитию остеохондропатии;
- эндокринные заболевания и обменные нарушения;
- патология сосудов нижних конечностей;
- нарушение процессов формирования новой костной ткани;
- патология кальциево-фосфорного обмена;
- нервно-трофические расстройства нижних конечностей, например, при сахарном диабете.
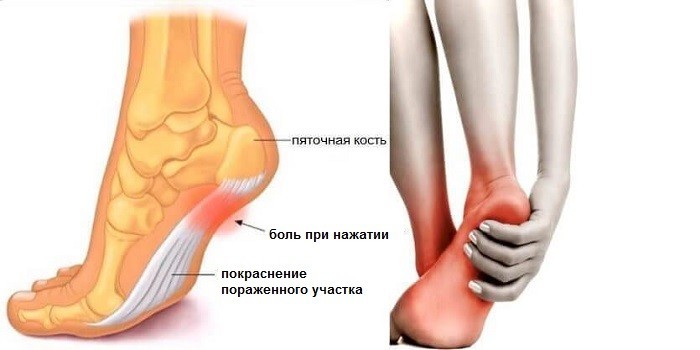
Как правило, заболевание развивается, начиная с периода полового дозревания ребенка, но может встречаться и в более раннем возрасте. При этом начало болезни может быть как острым, так и практически незаметным с постепенно нарастающей симптоматикой. Боль чувствуется в области бугра пяточной кости, возникает после физической нагрузки. После отдыха болезненные ощущения значительно ослабевают.
В месте крепления ахиллова сухожилия к пяточной кости у некоторых пациентов возникает небольшая припухлость, но характерные симптомы для воспалительного процесса (покраснение, пульсирующая боль, чувство распирания) не наблюдаются.
Важно! Характерной отличительной чертой болевого синдрома в пятке при болезни Шинца является появление дискомфорта и боли при вертикальном положении человека сразу после опоры на стопу или через несколько минут, при этом болевые ощущения не развиваются ночью и в покое.
Патология может иметь различную степень выраженности. Часть маленьких пациентов практически не замечают появившегося дискомфорта и ведут привычный образ жизни. У других боль настолько выражена, что полностью исключаются движения с опорой на пятку. Они ходят, опираясь на переднюю или боковую часть стопы. Некоторые для облегчения двигательной активности прибегают к использованию дополнительной опоры (трость, костыли).
Из внешних признаков болезни можно отметить:
- неинтенсивное покраснение области крепления ахиллова сухожилия к пятке;
- повышенную чувствительность кожи над областью поражения;
- отсутствие боли при пальпации апофиза пяточной кости;
- умеренно выраженную атрофию мышц голени;
- затруднение разгибания и сгибания ноги в голеностопе из-за болевого синдрома.
Диагноз остеохондропатии данной локализации может установить врач ортопед на основании характерных жалоб и данных объективного осмотра, описанных выше, также в обязательном порядке учитываются анамнестические данные и выявленные факторы риска патологии, подтвердить правильность диагноза помогает рентген.
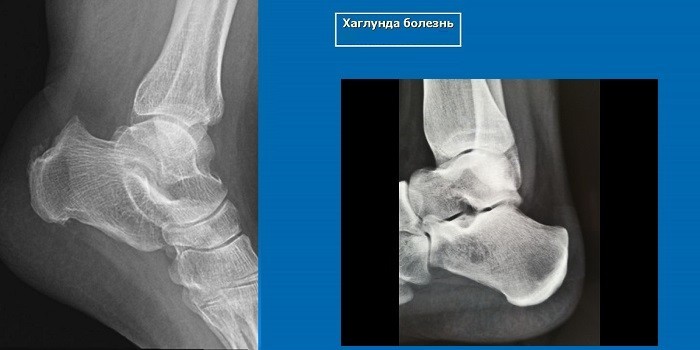
Рентгенологическую фотографию выполняют в боковой проекции. На рентгенограммах выявляют уплотнение пяточного апофиза, расширение щели между апофизом и пяточной костью, пятнистую структуру ядер окостенения пятки, фрагментацию бугра, его перестройку – формирование нового губчатого вещества пораженной кости.
В тяжелых для диагностики случаях может понадобиться компьютерная или магнитно-резонансная томография.
Проводить дифференциальную диагностику, в первую очередь, нужно с такими заболеваниями, как пяточный бурсит, периостит, остеомиелит, туберкулезное поражение костей, злокачественные или доброкачественные новообразования, острые воспалительные процессы.
Как же лечить болезнь Шинца и нужно ли вообще лечение? Как правило, в большинстве случаев никаких специальных терапевтических мероприятий не требуется, достаточно лишь избавиться от известных факторов риска патологии и соблюдать некоторые ограничения в физической активности в момент обострения недуга. Но если патология сопровождается постоянным чувством боли, то лечение необходимо. Оно может быть консервативным и хирургическим.
При обострении недуга первым делом исключаются все физические нагрузки на больную ногу и назначается полный покой. С этой целью могут даже использоваться специальные лонгеты или бандажи для нижней конечности.
Чтобы избавить пациента от мучительной боли назначаются медикаментозные средства (но только на период обострения). С этой целью используют нестероидные противовоспалительные препараты. Наиболее безопасными средствами из этой группы для детей считаются парацетамол и ибупрофен. У детей старше 14 лет по показаниям врача могут быть использованы и прочие препараты из этой группы – диклофенак, нимесулид, напроксен, кетопрофен.
В комплексе дополнительно назначаются медикаменты для улучшения процессов микроциркуляции, витамины (особенно группы В). Местно применяют обезболивающие мази, компрессы с Димексидом, домашние средства от боли при ушибах (например, компресс с медом и капустным листом).
В обязательном порядке медикаментозное лечение дополняют физиопроцедурами и массажем. Отличный противовоспалительный, обезболивающий и восстановительный эффект имеют такие процедуры:
- ультразвук с гидрокортизоновой мазью;
- электрофорез с лидокаином, пирогеналом, лидазой;
- озокеритные и парафиновые аппликации;
- ударно-волновая терапия;
- магнитотерапия;
- теплые ванны с эфирными маслами и настоями лекарственных трав, которые можно делать даже самостоятельно дома.
Дополнить консервативную терапию можно безопасными для ребенка народными средствами, лечебной физкультурой. Только прибегать к этим методам лечения нужно после ликвидации острого болевого синдрома. В каждом случае комплекс упражнений должен подбираться индивидуально.
Между периодами обострений для пациента подбираются индивидуальные ортопедические стельки или специальные накладки на пятку, ограничивают занятия спортом, а в некоторых случаях и вовсе запрещают, пока заболевание на пройдет.
В отдельных и очень редких случаях, когда недуг не поддается консервативной терапии, врач может рекомендовать хирургическое лечение, которое должно избавить пациента от основного симптома болезни Шинца – боли в пятке. С этой целью выполняют невротомию подкожного и большеберцового нерва. Важно знать, что подобная операция имеет необратимый побочный эффект – потерю кожной чувствительности в области пятки, поэтому должна проводиться строго по показаниям.
Практически все лечащие доктора дают благоприятные прогнозы при болезни Шинца у ребенка. Как правило, все симптомы (даже без специального лечения) исчезают на протяжении 1,5-2 лет и заболевание самостоятельно разрешается без каких-либо последствий. В некоторых случаях патологические признаки могут сохраняться до завершения процесса роста и формирования стопы, но также потом бесследно проходят. Никаких остаточных деформаций и нарушений функции нижней конечности в данном случае не наблюдается.
источник
У детей возрастной категории от 7 до 15 лет, занимающихся спортом, возможно развитие такой патологии, как болезнь Шинца. Она связана с разрушением губчатой кости пятки и может привести к хромоте и болям в суставах. Однако не стоит отчаиваться, ведь это заболевание излечимо, если выполнять все предписания, рекомендованные врачами.
В научном словаре болезнь Шинца определяется как остеохондропатия пяточной кости. Дело в том, что у каждого человека процесс окончательного формирования костного аппарата завершается к совершеннолетию, и если в этом возрасте подвергать пяточную кость большим нагрузкам, то можно добиться развития болезни Шинца. У детей, не занимающихся спортом, это заболевание, как правило, не возникает, поскольку у них нет постоянных нагрузок на ноги.
Болезнь Шинца развивается из-за неправильной циркуляции кровоснабжения в пяточной области. Кровь просто не успевает нормально двигаться из-за постоянных скачков и прыжков. В результате происходит некроз губчатой ткани и неправильное формирование окостенения.
Специалистами это заболевание всесторонне изучено и исследовано, поэтому они без особых сложностей могут поставить диагноз пациенту. Чаще всего болезнь Шинца развивается у мальчиков и у 20% девочек, занимающихся спортивными играми. Зачастую поражается только одна пятка, но в редких случаях могут подвергнуться болезни и две ноги одновременно.
Симптомы болезни Шинца у детей:
- болезненные ощущения в области пятки с постепенным нарастанием и усилением хромоты;
- ноющая боль усиливается после занятий спортом и длительной ходьбы;
- появление на задней стороне пятки припухлости, сопровождающейся ноющей болью, особенно в момент прикосновения и нажатия на нее;
- попытки ребенка ходить на носочках из-за невозможности опираться на пятку;
- уменьшение двигательной способности стопы.
Припухлость выше пятки появляется при запущенной форме заболевания, но при этом не сопровождается температурой и покраснением. Процесс развития болезни Шинца у детей проходит по-разному: иногда в течение месяца, а в редких случаях может продолжаться на протяжении двух лет.
Постоянное напряжение сухожилий приводит к давлению на мышечную ткань и, как следствие, к появлению припухлости. Временное уменьшение нагрузки на ноги не дает положительного результата, так как для окончательного выздоровления необходимо пройти полный курс лечения.
Врачи выделяют несколько явных причин, которые могут повлиять на развитие болезни Шинца у детей. К ним относятся:
- недоразвитость кровеносных сосудов;
- слабая мышечная ткань;
- нехватка кальция в организме, что приводит к разрушению костного хряща;
- генетическая предрасположенность;
- нарушение эндокринной системы;
- травмы пяток или голени в детском возрасте.
Необходимо внимательно следить за ребенком и при первых же симптомах болезни обращаться к врачу, так как несвоевременное лечение может ухудшить последующий результат выздоровления. Не исключено, что процесс лечения при запущенной форме болезни растянется на долгие годы и не даст конечного положительного результата.
Читайте также:
Развитие болезни Шинца можно определить по жалобам ребенка и во время внешнего осмотра. Врач-ортопед проводит диагностику, опираясь на результат рентгеновского снимка, чтобы понять сложность заболевания и назначить правильное лечение. В хирургии встречаются заболевания, которые похожи на недуг Шинца, поэтому нужно быть предельно осторожными при постановке диагноза. Схожая симптоматика наблюдается у таких болезней, как:
- периостит;
- бурсит;
- пяточный туберкулез;
- остеомиелит.
Курс лечения назначается исходя из таких критериев:
- запущенности болезни;
- степени разрушения пяточной кости;
- наличия либо отсутствия припухлости;
- уровня болезненных ощущений.
При болезни Шинца у детей, как правило, лечение консервативное и, прежде всего, включает ограничение передвижения пациента. Уменьшение нагрузки на пятки производится за счет тугой повязки из эластичного бинта либо гипса. Если развитие патологии сопровождается болями, то назначаются физиотерапевтические процедуры и применение обезболивающих лекарств. В качестве физиотерапии проводят:
- электрофорез;
- диатермию;
- ультразвук с гидрокортизоном.
Европейские специалисты советуют проводить терапию из ванн с расслабляющими маслами и травами, а также применять озокеритовые аппликации.
Основные правила реабилитационного периода:
- после полного выздоровления врачи рекомендуют избегать больших нагрузок на ноги;
- обувь следует носить только со специальными ортопедическими стельками без каблуков;
- для каждого пациента стелька должна подбираться индивидуально по специальному заказу;
- ребенок с болезнью Шинца в обязательном порядке освобождается от физкультуры и тренировок;
- нагрузки на стопу должны быть минимальными;
- для фиксации пятки в правильном положении лучше носить обувь с высоким задником и на шнурках.
Специалистами не выявлено народных методов лечения болезни Шинца, поэтому необходимо строго придерживаться предписаний врачей и не заниматься самолечением. В домашних условиях можно только накладывать компрессы для уменьшения болезненных ощущений и принимать согревающие ванны.
В случае сильной боли рекомендуется смазывать пятки такими противовоспалительными мазями:
Для снятия отека можно применять ванночки из морской соли, а также делать аппликации из лечебных грязей.
Читайте также:
Практически в большинстве случаев болезнь Шинца у детей проходит без осложнений, но иногда приходится проводить операцию по отсечению нервного поперечного ствола. Такое хирургическое вмешательство не всегда оправдано, так как любой неправильный прыжок впоследствии может привести к серьезным осложнениям. Выполнение родителями всех рекомендаций лечащего специалиста позволит вернуть здоровье ребенку.
Читайте другие интересные рубрики
источник
Болезнь Хаглунда — патология, при которой в области пяточной кости появляется костный нарост. Это заболевание является одной из основных причин появления болей в пятках. Клиническая картина болезни Хаглунда схожа с симптоматикой бурсита ахиллова сухожилия и ревматоидного артрита, что существенно затрудняет постановку окончательного диагноза.
Пяточная кость — наиболее крупная кость стопы. К ее выпуклой части крепится ахиллово сухожилие — крупнейшее сухожилие в организме человека. При сокращении мышц голени сухожилие подтягивает пяточную кость, обеспечивая движение стопы. Благодаря этой функции человек может ходить, бегать, прыгать и подниматься на носочки. Между выпуклой частью пятки и ахилловым сухожилием располагается слизистая прослойка, обеспечивающая скольжение сухожилия при сгибании стопы. Подобные прослойки имеются во всех крупных суставах: локтевом, коленном, голеностопном.
При постоянном раздражении ахиллова сухожилия суставная сумка начинает воспаляться. Со временем этот процесс переходит на заднюю часть пяточной кости, что приводит к формированию патологического нароста, имеющего острые края. Эту патологию легко можно заметить на рентгеновском снимке. Образование остеофита связано с функционированием иммунной системы человека. Организм пытается обезопасить зону постоянного трения и улучшить движение сухожилия. Однако патологический нарост этих функций выполнять не может. Давление на ахиллово сухожилие и слизистую прослойку увеличивается, что усугубляет течение воспалительного процесса. Появляется отек и сильные боли в пораженной области. Воспаление слизистой сумки и сухожилия без образования костного нароста называют ахиллобурситом. Как правило, именно с этого патологического процесса начинается деформация Хаглунда.
Человек может долго не обращать внимания на внезапно появившуюся шишку, принимая ее за мозоль. Запущенные формы заболевания практически не поддаются медикаментозному лечению. Именно поэтому важно вовремя заметить симптомы болезни и начать ее лечение. Диагностикой и лечением подобных патологий занимается врач-ортопед.
Возникновению деформации Хаглунда может способствовать высокий свод стопы. У людей, имеющих такую особенность, пяточная кость отклонена назад, поэтому ахиллово сухожилие чаще взаимодействует с пяточным бугром, вызывая рост остеофита. При постоянном интенсивном трении сухожилие и слизистая сумка воспаляются. Снижение гибкости тканей также может стать причиной появления остеофитов. Более эластичное сухожилие оказывает меньшее давление на слизистую сумку заднепяточной кости. Вальгусная деформация и отклонение пяточной кости изменяет механизм движения стопы, увеличивает трение сухожилия о пяточную кость, запуская тем самым воспалительный процесс.
На ранних стадиях деформация Хаглунда протекает бессимптомно. Отмечается появление патологического нароста в области пяточной кости. Подобное изменение, как правило, не нарушает функции стопы. Так как болезнь часто сопровождается воспалением, в области пятки может появиться покраснение и отек. На этой стадии человек начинает испытывать неприятные ощущения при ходьбе и нахождении в положении стоя. Деформация Хаглунда может возникнуть как на одной, так и на обеих ногах.
Основные симптомы болезни Хаглунда — это шишка в области пятки, боли в ахилловом сухожилии, отеки и мозоли в задней части пяточной кости.
Диагностику начинают с осмотра и опроса пациента. Врач должен осмотреть пятки на предмет варусной деформации. При варусной деформации стопы применяется хирургическое вмешательство — корригирующая остеотомия. Диагноз можно поставить без проведения каких-либо дополнительных диагностических процедур. Однако обязательным является рентгенологическое обследование, которое позволит исключить другие заболевания, имеющие похожие симптомы.
Если поставить точный диагноз не удается, выполняют МРТ. Такое исследование позволяет отличить болезнь Хаглунда от ахиллотендинита. Последствием травм стопы часто становится появление рубца и болезненных ощущений в поврежденном месте.
Лечение болезни Хаглунда-Шинца может быть как медикаментозным, так и хирургическим. В большинстве случаев врачи предпочитают начать с консервативной терапии. Операцию выполняют при сохранении болевого синдрома после пройденного курса лечения. В первую очередь необходимо устранить воспаление в ахилловом сухожилии и слизистой прослойке. В период обострения рекомендуется носить обувь с мягким задником либо без него.
Местное лечение представляет собой применение обезболивающих гелей и мазей (Вольтарен, Долобене, Траумель). Для устранения воспалительных процессов назначаются нестероидные воспалительные средства (Найз, Кетонал). Применяют и физиотерапевтические процедуры: магнитотерапию, лазеротерапию, ударно-волновое воздействие. Рекомендуется ношение специального приспособления, ограничивающего подвижность стопы. Эти простые методы помогут быстро избавиться от заболевания и вернуться к привычному образу жизни.
Гормональные препараты при болезни Хаглунда применять не рекомендуется, введение такого средства в пораженную область может способствовать разрыву ахиллова сухожилия.
Хирургическое лечение заболевания может выполняться разными способами, выбор которых зависит от степени деформации. Хирургическое вмешательство направлено на удаление патологического нароста, что позволяет снизить давление на окружающие ткани. Воспаление спадает, отекшие ткани принимают нормальное состояние. Если образование остеофита сопровождается сильными болями, отеками и воспалением заднепяточной области, во время операции удаляют и слизистую сумку.
Удаление костного нароста может проводиться под местным наркозом открытым методом либо через 2 небольших разреза с помощью эндоскопа. При операции открытого типа мягкие ткани сдвигаются с помощью инструментов, это позволяет исключить их повреждение. Затем костный нарост спиливают медицинской пилой, острые края зачищают. При необходимости удаляют суставную сумку. Разрез ушивают и накрывают стерильной повязкой. В первые дни после операции показано ношение ортеза, уменьшающего подвижность стопы. Это позволяет избежать появления отеков, гематом и сильных болей.
Клиновидная остеотомия проводится при высоком своде стопы. Во время операции врач вырезает клин в задней части пяточной кости и скрепляет ее части титановыми винтами. Это уменьшает угол пяточной кости и давление на суставную сумку. Корригирующая остеотомия позволяет устранить варусную деформацию пятки.
Первое время после операции пациент должен ходить, ограничивая нагрузку на ногу, в некоторых случаях может потребоваться использование костылей. В восстановительный период назначают противовоспалительные, антибактериальные и обезболивающие средства. Повязки накладывают до полного заживления, ежедневно заменяя их. Физиотерапевтические процедуры могут проводиться уже в первые сутки после операции. Швы снимают через 10-14 дней. Восстановительный период длится от 1 до 3 месяцев, в зависимости от типа проведенной операции.
Если костный нарост был обнаружен на ранней стадии, болезнь Хаглунда можно попробовать вылечить народными средствами. Существует множество безопасных способов лечения деформации Хаглунда. Йод устраняет болевые ощущения и воспаление, его наносят на пораженную область. Можно использовать это средство и в качестве компрессов. Неплохой результат дает следующий способ лечения: натертое на терке хозяйственное мыло наносят на шишку, через некоторое время смывают, после чего рисуют йодную сеточку.
Справиться с заболеванием может помочь обычный картофель. Для лечения используют картофельные очистки, которые нужно сварить. В отваре парят ноги, по мере остывания средства подливают горячую воду. Этот простой и эффективный метод можно использовать неограниченное количество раз. Отличными противовоспалительными и антибактериальными свойствами обладает прополис. Небольшой шарик разминают в руке и наносят получившуюся массу на пятки. Процедуру рекомендуется выполнять ежедневно.
источник
Патологические процессы в организме, при которых возникает некроз губчатой кости пятки, врачи называют болезнью Хаглунда-Шинца (остеохондропатией бугра пяточной кости). Недуг считается подростковым и не особенно распространен. Заболевание чаще диагностируется у девочек-подростков. У взрослых пациентов атрофия кости пятки регистрируется редко.
Асептический некроз кости на пятке спровоцирован недостаточным кровоснабжением или регулярной ее перегрузкой. Костная ткань берет на себя всю нагрузку организма человека во время прыжков или бега. В стопе находятся связки, суставы, сухожилия. Они крепятся между собой в области пяточной кости.
При болезни Хаглунда-Шинца очаг поражения – это бугорок, расположенный в тыльной части пятки. Во время нагрузки на него уменьшается тонус сосудов, которые недополучают питательные вещества. Из-за этого пяточный бугор постепенно разрушается.
Синдром Хаглунда у ребенка нередко проходит самостоятельно, когда стопа вырастает до своего нормального размера. Если терапия своевременна, патология Шинца проходит без следа. Если вовремя не начать лечение, то пятка может навсегда остаться деформированной. Это будет доставлять дискомфорт при выборе удобной обуви.
При возникновении болей в пятке важна дифференциальная диагностика, поскольку похожие симптомы присутствуют при других болезнях, более опасных, чем синдром Хаглунда — Шинца. Среди них:
- остеомиелит;
- подагра;
- бурсит;
- онкология;
- туберкулез кости.
Остеохондропатия пяточного бугра развивается постепенно. Болезнь имеет 5 стадий:
- Гнилостный некроз. Из-за сосудистых проблем нарушается полноценное питание кости. Развивается зона окостенения.
- Импрессионный (внутрисуставной) перелом. Некротизированный участок весом человека или из-за нагрузок продавливается внутрь.
- Фрагментация. Пяточная кость раскалывается на фрагменты.
- Рассасывание. Некроз постепенно исчезает.
- Репарация. В месте омертвения нарастает соединительная ткань. Потом она заменяется новой костью.
Сначала заболевание проявляется болями, возникающими при нагрузках на пятку. Признаки болезни Хаглунда-Шинца, появляющиеся при наличии определенных факторов:
- резкая боль после нажатия на припухлость;
- хромота при быстрой ходьбе, необходимость пользования тростью;
- болезненность при резких движениях ноги;
- трудности со сгибанием и/или разгибанием стопы;
- стихание болевого синдрома в положении лежа;
- покраснение и гиперемия пораженного участка;
- распространение боли на зону крепления пяточной кости с ахилловым сухожилием.
Точных факторов, которые располагали бы к развитию болезни, еще определить не удалось. Остеохондропатия пяточного бугра может быть следствием травмы, наследственной предрасположенности или перенесенных инфекционных патологий. Врачи считают, что к болезни приводит совокупность перечисленных факторов. Причинами некротизации тканей называют:
- ожог, обморожение, поражение током;
- перегрузки в спорте;
- проникновение в раневую поверхность возбудителя анаэробной инфекции;
- постоянно повторяющиеся травмы пятки;
- наличие хронических болезней (сахарный диабет, склеротические изменения сосудов и другие).
- неоднородность ядра окостенения;
- пятна в области поражения;
- смещение в сторону секвестроподобных теней;
- отделение осколков;
- на некоторых участках кости сформировано новое вещество;
- щель между апофизом и пяточной костью;
- места костного разрыхления.
Терапия осуществляется амбулаторно. Болезнь Шинца у детей лечат такими же способами, как и остеохондропатию пятки у взрослых:
- консервативными методами;
- народными средствами;
- хирургическим вмешательством (по необходимости).
Лечить синдром Шинца начинают консервативно. Терапия включает:
- Ограничение нагрузки на стопу.
- Ношение ортопедических стелек.
- При острой боли на стопу накладывают гипсовую лонгету.
- Отказ от ношения обуви на сплошной подошве и высоком каблуке.
- При резкой боли назначают физиопроцедуры: электрофорез, микроволновую терапию.
- Дополнительно прописывают противовоспалительные препараты (Ибупрофен, Парацетамол), обезболивающие мази (Диклофенак, Кетонал), комплексы витаминов (Витрум, Компливит).
При отсутствии положительного результата от основной терапии или сильном болевом синдроме пациенту рекомендуется хирургическая операция. Применяется методика поперечной резекции подкожного и большеберцового нерва. Результат вмешательства – это потеря чувствительности с внутренней части стопы. Такой эффект освобождает от болей и не мешает нормальной жизни.
В дополнение к консервативной терапии болезнь Шинца можно лечить дома самостоятельно (по согласованию с врачом). Эффективные народные средства:
- Солевые ванны. В соленую морскую воду (40 г на 2 литра) опустите больную стопу. Длительность процедуры 15 минут, температура воды — 40-42°С. Курс лечения морской солью – 20 сеансов.
- Свиной жир и гашеная известь. Смешайте ингредиенты в соотношении 30 грамм жира к 1 ч. л. извести. Перед сном наносите средство на пораженный участок под повязку. Продолжительность лечения – 5 суток.
- Компрессы с простоквашей. В кисломолочном напитке смочите марлю, сложенную в несколько слоев. Приложите к пораженному участку, сверху — полиэтилен, закрепите пластырем. Делайте компрессы каждую ночь 5-7 суток.
Синдром Шинца при своевременной терапии подлежит полному излечению. Восстановление костной ткани на пятке проходит без последствий. При некорректной терапии или ее отсутствии деформация может остаться на всю жизнь. Человеку придется постоянно носить ортопедическую обувь. Для профилактики заболевания Шинца необходимо выбирать обувь, которая обладает следующими характеристиками:
- жесткий задник;
- ортопедический супинатор;
- устойчивый, широкий каблук.
источник
Широкое распространение, но скромную известность сегодня имеет болезнь Шинца у детей. Это заболевание представляет собой асептический некроз пяточной кости. Первое документальное упоминание об этом явлении зафиксировано еще в 1907 году шведским хирургом Хаглундом.
Позже за подробное изучение болезни взялся сам Шинц. Он сделал огромный вклад в разработку вопроса лечения хондропатии кости, благодаря чему феномен получил его имя.
Болезнь Шинца – это проблема, чаще всего спровоцированная регулярной перегрузкой пятки и недостаточным кровоснабжением. Структура пяточной кости позволяет классифицировать ее как губчатую кость. Она берет на себя нагрузку всего нашего тела в процессе спокойного передвижения, бега или прыжков.
В стопе сосредоточены сухожилия, суставы и связки, которые фиксируются благодаря пяточной кости. Ее тыльная часть имеет небольшой бугорок, который и является участком поражения болезни Шинца у детей. В период нагрузки на бугорок сосуды недополучают необходимую норму питательных веществ. Кость начинает разрушаться изнутри без видимых внешних признаков.
Почему возникает болезнь Шинца у детей и взрослых все еще не известно до конца, но заболевание может появляться ввиду следующих факторов:
- генетическая наследственность;
- воспаление в районе ахиллова сухожилия;
- последствие перенесенной инфекции;
- излишняя физическая нагрузка на пяточный бугор;
- микротравмы пяточной кости, спровоцированные слабым кровоснабжением;
- нарушение процессов обмена и усвоения веществ в организме;
- сосудистые расстройства ступней ног;
- повышенная физическая нагрузка при спортивных занятиях;
- заболевания эндокринной системы на почве гормонального расстройства.
к содержанию ↑
Чаще всего фиксируют болезнь Шинца у детей и подростков. Наиболее подвержены риску заболевания девочки в возрасте 7-8 лет. У юношей симптомы болезни Шинца проявляются реже и в более позднем возрасте, — 9-11 лет. Пораженными могут оказаться как две ноги сразу, так и всего одна.
Вместе с тем, как взрослеет ребенок, болезнь может пройти сама. Однако, болевые симптомы могут продолжать проявлять себя вплоть до завершения роста подростка.
Чаще всего болезнь Шинца встречается у спортивных детей, но иногда и малоподвижные ребята имеют ее симптомы из-за генетической предрасположенности.
Развитие болезни – индивидуальный процесс. Там, где одни пациенты при латентном протекании заболевания даже не чувствуют проявления симптомов, другие опираются на пятку при ходьбе с ощутимой болью.
Основные симптомы болезни Шинца:
- боль в тыльной части стопы во время передвижения;
- сгибание и разгибание стопы приносит дискомфорт и даже болевые ощущения;
- хромота при ходьбе из-за болезненных ощущениях при опоре на стопу;
- покраснение кожи в районе пяточной кости;
- образование припухлости в месте крепления сухожилий и суставов;
- общее повышение температуры тела либо жар в очаге боли;
- стихание боли после завершения ходьбы и принятия лежачего положения.
При возникновении непривычных болевых симптомов пятки лучше обратиться к ортопеду для прохождения диагностических процедур.
Шинц выявил пять стадий изучаемого заболевания:
- Асептический некроз. Нестабильность процесса кровообращения ведет к ухудшению питания тканей пятки, что ведет к их оцепенению.
- Импрессионный перелом. Пораженный участок пятки продавливается за счет скопления в нем мертвых тканей, которые утратили способность выполнять свои функции.
- Поврежденное место пяточной кости дробится на осколки.
- Некроз тканей рассасывается.
- В местах образования некротизированных тканей появляется соединительная ткань, которая со временем замещается новой костью.
Некроз пяточной кости на рентгеновском снимке к содержанию ↑
Окончательный диагноз выставляет врач-ортопед. Он руководствуется анамнезом, информацией, полученной при опросе и осмотре, и рентгенологическими признаками. По результатам визуального осмотра ребенка врач устанавливает возможные причины появления болезни Шинца, определяет время начала ее развития и фиксирует имеющиеся симптомы.
Рентгенография может показать:
- пятна в районе паточной кости и отсутствие однородности затемнения пяточного бугра;
- отсутствие однородности структуры ядра окостенения;
- возможные места разрыхления пяточной кости;
- процесс формирования обновленного губчатого вещества в отдельных участках кости пятки;
- при остром протекании заболевания можно увидеть отделение осколков и образование пространства между костью пятки и апофизом.
Поскольку пяточный бугор часто имеет около четырех эпицентров окостенения, этот факт иногда затрудняет диагностику болезни Шинца. Для формирования правильного диагноза ортопед может назначить сравнительную рентгенодиагностику. Если эта процедура не дает полной картины для вынесения диагноза, пациента отправляют на КТ или МРТ пятки.
Необходимо учесть, что боль в ноге может оказаться не только признаком болезни Шинца, но и симптомом других заболеваний пяточной кости.
Дискомфорт в области пяточной кости может оказаться предпосылкой туберкулеза костей, периостита пятки, бурсита, остеомиелита.
Лечение заболевания может происходить двумя способами: народными средствами дома или в поликлинике под руководством врача. сходя из возраста ребенка и этапа протекания болезни, врач выбирает необходимое лечение. Обычно оно имеет консервативную форму: стопу фиксируют в неподвижном состоянии при помощи гипсовой лонгеты. Пациенту назначают компрессы, лекарства и физиопроцедуры (озокерит, электрофорез, микроволновая терапия, ультразвук по отдельности или в комплексе).
Если заболевание имеет латентную форму, ребенок чаще всего обходится ортопедическими стельками или подпяточниками из геля. Иногда назначают массаж, лечебную физкультуру. По своему усмотрению ортопед может прописать витамины и обезболивающие средства из группы нестероидных противовоспалительных препаратов.
Для лечения болезни Шинца у детей подходят Парацетамол и Ибупрофен, как наиболее безопасные в возрасте до 16 лет. Если же указанные средства не дают нужного эффекта, или болезнь поразила взрослого, обычно назначают Кетопрофен или Диклофенак.
Для улучшения кровообращения в организме больному могут выписать Дибазол, Троксевазин, Берлитион. Показаны к применению и витамины, в частности, В6 (улучшает обменные процессы белков и жиров) и В12 (способствует усвоению кислорода клетками).
Хороший эффект при ранних этапах болезни Шинца у детей могут оказать обезболивающие мази. Применяют Диклак, Долобене, Фастум гель и т.д. Важно убедиться перед использованием, что мазь показана к использованию детям.
Очень редко, но все же встречается необходимость хирургического вмешательства. Данный метод применяется при отсутствии результата от консервативных мероприятий. Врач производит поперечное отсечение большеберцового и подкожного нерва. Побочным эффектом такого хирургического вмешательства является потеря ребенком чувствительности в тыльной части стопы, но это никак не мешает при ходьбе.
Необходимо отметить, что, если перед операцией ребенок мог самостоятельно передвигаться, для реабилитации ему рекомендуют ношение ортопедической обуви. Иногда таким детям требуется дополнительная опора (костыли, трость). Если больной не мог самостоятельно передвигаться еще до того, как его прооперировали, — ортопед применяет специализированные аппараты, захватывающие коленный сустав.
Когда болезнь Шинца была вовремя диагностирована и вылечена, пяточная кость регенерируется. Если же лечение не было оказано вовремя, пяточный бугор остается деформированным. Это не обязательно сопровождается болевыми ощущениями, но однозначно принесет дискомфорт при подборе и ношении обуви ребенком.
Своевременное обращение к профильному специалисту поможет избежать хирургического вмешательства.
Народные средства также могут помочь при болезни Шинца. Эффективным методом домашнего лечения считается применение теплых ванн с морской солью, которую растворяют в воде в количестве 400 г и окунают в раствор стопы на 15 минут. Ежедневное применение такой процедуры помогает избавиться от болевого синдрома и дискомфорта в ногах.
Поскольку болезнь Шинца чаще всего касается детей, стоит обратить внимание на их возрастные особенности. Ключевым фактором здесь является тот факт, что нога ребенка находится в процессе развития, как и все тело. Для правильного формирования стопы необходимо подбирать удобную обувь, которая имеет:
- широкий и устойчивый каблук;
- супинатор;
- жесткий задник, фиксирующий пятку.
к содержанию ↑
Чаще всего прогнозы оказываются положительными. Проявление симптомов болезни Шинца у детей исчезает уже через два года после терапии. Если этого не происходит, и боль продолжает тревожить, полное выздоровление происходит после того, как стопа перестает расти.
источник
Болезнь Шинца – это асептический некроз бугра пяточной кости. Чаще страдают девочки подросткового возраста. Причина развития окончательно не выяснена. Патология проявляется постепенно усиливающимися болями в области пяточного бугра. Боли становятся более интенсивными при движениях и нагрузке. Со временем из-за выраженного болевого синдрома пациенты начинают ходить с опорой только на переднюю часть стопы. Диагноз выставляется на основании симптомов и характерных рентгенологических признаков. Лечение обычно консервативное, включает ограничение нагрузки на конечность, ЛФК, физиопроцедуры, медикаментозную терапию. В отдельных случаях показаны операции.
Болезнь Шинца (остеохондропатия бугра пяточной кости, болезнь Хаглунда-Шинца) – остеопатия апофиза (бугра) пяточной кости. Провоцирующим моментом являются постоянные перегрузки стопы (обычно при занятиях спортом) и повторяющиеся травмы пяток, иногда незначительные. Как правило, данная остеохондропатия развивается у девочек 10-16 лет, мальчики страдают реже. Нередко поражаются обе пятки. По мере взросления болезнь самопроизвольно проходит. Боли в пятке могут сохраняться достаточно долго, порой – до завершения роста ребенка. Данная патология чаще выявляется у спортсменок, однако иногда встречается и у малоактивных детей. Относится к заболеваниям юношеского и детского возраста, у взрослых встречается очень редко.
Причиной возникновения болезни Шинца является асептический некроз пяточного бугра, который может возникать в результате генетической предрасположенности, нарушений обмена, нейротрофических расстройств, перенесенных инфекций и частых травм стопы. Пусковым фактором становится высокая механическая нагрузка на бугор пяточной кости, сухожилия стопы и ахиллово сухожилие.
Генетическая предрасположенность определяет малое количество или уменьшенный диаметр сосудов, участвующих в кровоснабжении пяточной кости, а инфекции, травмы и другие обстоятельства оказывают неблагоприятное влияние на состояние артерий. Из-за чрезмерных нагрузок тонус сосудов нарушается, участок кости перестает в достаточном количестве получать питательные вещества, развивается асептический некроз (разрушение кости без воспаления и участия инфекционных агентов).
Пяточная кость – самая крупная кость стопы, по своей структуре относится к губчатым костям. Она несет значительную часть нагрузки на стопу при беге, ходьбе и прыжках, участвует в образовании нескольких суставов, является местом прикрепления связок и сухожилий. На задней поверхности кости есть выступающий участок – пяточный бугор, который и поражается при болезни Шинца. В средней части к этому бугру прикрепляется ахиллово сухожилие, а в нижней – длинная подошвенная связка.
В травматологии и ортопедии выделяют пять стадий болезни Шинца:
- Асептический некроз. Питание участка кости нарушается, возникает очаг омертвения.
- Импрессионный (вдавленный) перелом. Омертвевший участок не может выдерживать обычные нагрузки и «продавливается». Одни участки кости вклиниваются в другие.
- Фрагментация. Пораженная часть кости разделяется на отдельные отломки.
- Рассасывание некротизированных тканей.
- Репарация. На месте некроза образуется соединительная ткань, которая в последующем замещается новой костью.
Обычно заболевание развивается в пубертатном возрасте, хотя возможно и более раннее начало – описаны случаи патологии у пациентов 7-8 лет. Начинается исподволь. Возможны как острые, так и постепенно усиливающиеся боли в пятке. Болевой синдром возникает преимущественно после нагрузки (бега, продолжительной ходьбы, прыжков).
В области пяточного бугра появляется видимая припухлость, однако признаки воспаления (гиперемия, характерное давление, жжение или распирание) отсутствуют. Отличительными признаками болевого синдрома при болезни Шинца является появление болей при вертикальном положении тела через несколько минут или сразу после опоры на пятку, а также отсутствие болей в ночное время и в покое.
Тяжесть заболевания может различаться. У части пациентов болевой синдром остается умеренным, опора на ногу нарушается незначительно. У другой части боли прогрессируют и становятся настолько невыносимыми, что опора на пятку полностью исключается. Больные вынуждены ходить, опираясь только на средний и передний отделы стопы, у них возникает потребность в использовании трости или костылей.
При внешнем осмотре у большинства пациентов выявляется умеренный локальный отек и атрофия кожи. Нередко имеет место нерезко или умеренно выраженная атрофия мышц голени. Характерной особенностью болезни Шинца является кожная гиперестезия и повышенная тактильная чувствительность пораженной области. Пальпация области пяточного бугра болезненна. Разгибание и сгибание стопы затруднены из-за боли.
Диагноз болезнь Шинца выставляется специалистом-ортопедом с учетом анамнеза, клинической картины и рентгенологических признаков. Наиболее информативен снимок в боковой проекции. Рентгенография пяточной кости на 1 стадии заболевания свидетельствует об уплотнении бугра, расширении щели между бугром и собственно пяточной костью. Выявляется также пятнистость и неравномерность структуры ядра окостенения, участки разрыхления кости и коркового вещества и смещенные в сторону от центра секвестроподобные тени.
На поздних стадиях на рентгенограммах видны фрагменты бугра, а затем признаки перестройки и формирования нового губчатого вещества кости. В норме пяточный бугор может иметь до четырех ядер окостенения, что часто затрудняет рентгендиагностику. В сомнительных случаях выполняют сравнительную рентгенографию обеих пяточных костей либо направляют пациентов на КТ пяточной кости или МРТ пяточной кости.
Дифференциальная диагностика проводится с бурситом и периоститом пятки, остеомиелитом, костным туберкулезом, злокачественными новообразованиями и острыми воспалительными процессами. Исключить воспаление помогает нормальная окраска кожи в пораженной области и отсутствие специфических изменений крови – СОЭ в норме, лейкоцитоза нет. Для костного туберкулеза и злокачественных опухолей характерны вялость, раздражительность, отказ от привычного уровня физической активности из-за повышенной утомляемости. При болезни Шинца все перечисленные проявления отсутствуют.
Бурсит и периостит пяточной кости развиваются преимущественно у взрослых, резкие боли возникают по утрам и при первых движениях после перерыва, затем пациент «расхаживается» и боль обычно уменьшается. Болезнью Шинца страдают подростки, боль усиливается после нагрузки. Окончательно дифференцировать болезнь Шинца от других заболеваний помогает рентгенография, МРТ и КТ. В сомнительных случаях может потребоваться консультация онколога или фтизиатра.
Лечение обычно консервативное, осуществляется в условиях травмпункта или амбулаторного ортопедического приема. Пациенту рекомендуют ограничить нагрузку на ногу, назначают специальные гелевые подпяточники или ортопедические стельки. При резких болях возможна кратковременная фиксация гипсовой лонгетой. Больного направляют на озокерит, электрофорез новокаина с анальгином, ультразвук и микроволновую терапию. Для уменьшения болей применяют лед, назначают препараты из группы НПВП. Показан также прием сосудорасширяющих средств, витаминов В6 и В12.
После уменьшения болей нагрузку на ногу можно возобновить, используя обувь с устойчивым широким каблуком. Ходить в обуви на сплошной подошве не рекомендуется – это увеличивает нагрузку на пяточную область и затягивает выздоровление. В отдельных случаях при невыносимых болях и отсутствии эффекта от консервативной терапии выполняют хирургическое вмешательство – невротомию подкожного и большеберцового нервов и их ветвей. Следует учитывать, эта операция не только полностью избавляет пациента от боли, но и приводит к потере кожной чувствительности в области пятки.
Прогноз при болезни Шинца благоприятный – обычно все симптомы исчезают в течение 1,5-2 лет. Иногда боли сохраняются в течение более длительного времени, вплоть до полного завершения роста стопы, но исходом в таких случаях тоже становится полное выздоровление. Профилактика предусматривает исключение избыточных нагрузок, продуманный режим тренировок при занятиях спортом.
источник
Болезнь Шинца часто можно лечить дома. Лечение может уменьшить боль и воспаление, но оно не повлияет на новую кость, образованную в задней части пятки. В крайних случаях можно рассматривать операцию на пятках.
Болезнь Шинца – патологическое состояние костно-мышечной системы, при которой, у ребенка возникает шишка на задней части пятки. Эта шишка в основном наблюдается у людей, которые носят жесткие и закрытые подошвы. Болезнь Хаглунда в основном является аномалией костей и мягких тканей стопы.
Состояние вызвано увеличением костной части пятки, что приводит к заметной выпуклости. Эта шишка затем начинает раздражаться, когда трется об жесткие ботинки любого типа, что приводит к медицинскому состоянию, называемому бурсит.

Бурсит – это заболевание, при котором возникает воспаление бурсального мешка между сухожилием и костью пятки. Когда это случается, происходит накопление кальция в пяточной кости, что еще больше увеличивает удар и делает проявление болезни Шинца более заметным, а также является причиной повышенной боли в задней части пятки.
Варианты управления заболеванием у детей включают такие методы, как изменение типа обуви, лед, отдых, препараты и другие средства, которые можно использовать на дому, не обращаясь к врачу.
Изменение обуви: туфли на высоком каблуке или туфли с негибкими каблуками могут способствовать воспалению бурсы. Ношение обуви, которая является более гибкой, может помочь остановить раздражение в пятке. Обувь, которая не имеет задников, например, сандалии или сабо, также может быть полезна. Тем не менее, важно носить вспомогательную обувь, особенно если есть другие аномальные состояния ног, такие как высокий подъем.
Применение льда к пятке может помочь при боли и воспалении. Лед можно наносить примерно 20 минут за раз, несколько раз в день.
Отдых пятки и ноги путем фиксации стопы с помощью сапога или даже с временным гипсом и шиной может помочь остановить цикл воспаления.
Если ботинки заставляют бурсу воспаляться и предотвращать исцеление, ходьба босиком может помочь в этом случае. Это часто бывает непрактично, но это можно сделать в определенное время, особенно когда ребенок находится дома.
Нестероидные противовоспалительные препараты могут помочь облегчить боль и успокоить воспаление. Как пероральные, так и местные лекарства могут быть эффективными, но пациенты должны проконсультироваться со своими врачами, чтобы выяснить, какие типы лекарств могут быть полезны, и какие дозы будут наиболее эффективными.
Если сухожилие Ахиллеса стало жестким, растяжка может помочь ему стать более гибким и оказывать меньшее давление на бурсу. Физиотерапевт может рекомендовать регулярные упражнения, которые могут помочь с гибкостью и предотвратить повторение заболевания.
Для пациентов, которые имеют чрезмерную пронацию или высокий подъем стопы, ортопедические носки, используемые в обуви, могут помочь улучшить положение ног.
Ортопедию можно купить в аптеке, но можно также сделать на заказ у специалиста. Прокладка, размещенная внутри пятки обуви, также может помочь уменьшить трение в пятке.
Массаж пятки – мощное домашнее лечение болезненного ощущения, поскольку оно стимулирует кровообращение и расслабляет мышцы. Хотя массаж пятки не является долгосрочным лечением заболевания, он предлагает быстрое облегчение боли на короткий срок.

Массажирование пальцев ног и пятки может быть выполнено в любое время дня и особенно полезно, прежде чем отправиться на пробежку и после физических упражнений.
Лечение горячей и холодной водой может помочь в лечении боли стопы для некоторых людей. Поток крови будет стимулироваться горячей обработкой, тогда как воспаление будет уменьшаться при холодной обработке, поэтому они работают рука об руку. Если вы не хотите использовать воду, альтернативой будет использование теплой подушки и мешка со льдом попеременно в течение 10 минут, чтобы уменьшить боль.

Уксус используется в различных процедурах и может помочь при боли в ногах, что является результатом растяжения или болезни Шинца, поскольку он помогает сократить воспаление пятки.
Наполните ванну горячей водой и добавьте 2 ст. л. уксуса. Замачивайте пятку ребенка в течение примерно 25 минут.
Английская соль поможет успокоить страдания ребенка, обеспечивая немедленное облегчение от боли в ногах. Сочетание горячей воды и английской соли (главным образом магния) служит для облегчения боли и покоя ног. Замочите ноги в ванне, содержащей 3 столовые ложки английской соли в течение 20 минут. Поскольку соль часто заканчивается высыханием пятки, вы должны подумать о применении какого-либо увлажняющего крема после их вымачивания.

Ледовое лечение – отличный способ уменьшить боль и отечность в ногах. Холодная температура ненадолго онемеет нервные окончания в болезненном регионе и облегчит ситуацию. Однако не используйте мешок со льдом более десяти минут в течение одного сидения. Более длительное использование может нанести вред нервам и эпидермису.
Спаржа – отличное лечение, когда дискомфорт стопы связан с отеком. Все, что вам нужно сделать для этого, — приготовить пару спаржу всего несколько минут, а затем дать ее ребенку. Она будет функционировать как натуральное мочегонное средство, помогая смыть избыток жидкости из системы, тем самым уменьшая воспаление.

Шалфей может использоваться, чтобы избавиться болезни, в случае, если боль в ногах возникает из-за деформации, растяжения, вырезания или раздражения. Он также может уменьшить запах ног.
Слегка протрите несколько листьев шалфея между пальцами, затем установите их в тазик с менее чем одной чашкой яблочного уксуса. Приведите комбинацию к кипению, затем опустите тепло и дайте ему кипеть в течение 5 минут. Замочите любую хлопчатобумажную ткань и держите ее в области, где боль хуже всего. Повторяйте процедуру несколько раз в день.

Гвоздичное масло чрезвычайно эффективно при лечении головных болей, проблем с суставами, грибка, а также дискомфорта ног, поскольку оно способствует кровообращению. Для быстрого облегчения слегка массируйте больную область гвоздичным маслом. Это определенно ослабит мышечную ткань и стимулирует кровообращение, помогая немного облегчить боль в пятке.
Семена горчицы можно использовать при лечении боли в ногах. Они помогают при удалении воды в организме, улучшают кровообращение и уменьшают воспаление, тем самым давая передышку от боли и отеков.
Кайенский перец – это богатый запас капзазина, который, как доказано, облегчает мышечные травмы, артрит, мышечное напряжение, поясничную боль, а также болящие ноги. В случае, если ноги болят, когда они становятся холодными, посыпьте красный перец в носки перед тем, как надеть их. Это может определенно помочь пальцам ноги оставаться теплыми.
Преимущества имбиря были продемонстрированы исследованиями для облегчения боли при артрите. Было высказано предположение, что фермент имбирин, который наблюдается у имбиря, обладает противовоспалительными свойствами. Можно получить дозу имбиря, просто готовя пищу, которая включает травянистое растение. Также можно использовать его как вкусный чай.
источник
В 1907 г. шведский ортопед Хаглунд, имеющий в своей врачебной практике необъяснимые деформации пяточной кости у подростков, впервые описал их как «эпифизарные переломы». Несколько позднее, в 1922 г. другой шведский врач Шинц заменил термин «перелом» на апофизит пяточного бугра — остеохондропатический процесс, происходящий в апофизе пяточной кости. С тех пор остеохондропатия пятки известна в ортопедии как болезнь Шинца (или Хаглунда — Шинца).
Остеохондропатией называют асептический некроз в губчатом веществе кости — в ней без каких бы то либо воспалительных инфекционных процессов происходит ослабление, омертвение и разрушение костных структур. Кость изменяет свою форму, теряет прочность, из-за чего в ней происходят микропереломы от самых минимальных усилий.
Применимо к пятке, это явление наблюдается в апофизе, то есть бугре, к которому крепятся мышечные сухожилия. Болезнь обычно затрагивает кость на одной ноге. Это происходит по вине нарушенного (в результате травм, врожденных болезней и иных, порой невыясненных причин) кровообращения.
В основе патогенеза остеохондропатии, как предполагают, лежит остеодистрофия, когда в результате нарушенного обмена, кости начинают недополучать важнейшие строительные элементы, и в них происходят структурные изменения:
- резорбция (остеопоротическое разрушение);
- перестраивание костных зон (возникают так называемые зоны Лоозера);
- возникновение перегородок между самими зонами;
- отложение солей кальция в кости.
Остеодистрофию может вызывать много причин:
- плохое питание (под словом «плохое» подразумевается дефицит в питании микроэлементов, витаминов и аминокислот, участвующих в остеогенезе);
- заболевания ЖКТ;
- эндокринные нарушения (гиперпаратиреоз и тиреотоксикоз);
- ангиопатии;
- нефриты;
- хронические, часто профессиональные интоксикации;
- трофические нарушения;
- авитаминоз (например, недостаток витамина С приводит к недостатку коллагена в кости);
- гипервитаминоз (в частности, потребление сверх меры витамина А, приводящее к гиперостозу).
В этиологии болезни Шинца, которая чаще всего диагностируется у детей и подростков, в возрасте от семи до пятнадцати лет, преобладают следующие причины:
- ежедневные микротравмы пяточной кости в ходе спортивных тренировок (по наблюдениям, большинство заболевших — дети, активно занимающиеся спортом);
- большие нагрузки из-за продолжительного бега или прыжков, выпадающие на сухожилия голеностопа и пятки;
- нарушения кровообращения;
- замедление образования ядер окостенения в период роста;
- наследственная предрасположенность.
Патологию определяют по внешним и рентгенологическим признакам
Заболеванию свойственно как постепенное, так и острое начало.
- Задняя поверхность пятки может начать немного побаливать, особенно во время ходьбы, при опоре больной ноги о поверхность.
- Пальпация бугра и контакт с обувным задником болезненны, на коже появляются следы натирания от обуви.
- Боли при движении с каждым днем усиливаются.
- Подросток старается не наступать на пятку, перенося вес тяжести на переднюю или боковые поверхности стопы.
- При остром начале возникает выраженный болевой синдром, с невозможностью опоры на больную ногу и появлением хромоты. Возможны также боли в области бугра при сгибании или разгибании стопы.
- Бугор пяточной кости опухает и увеличивается, кожная поверхность над ней краснеет. Заметна разница между здоровой и больной пятой.
Болезненность при пяточной остеохондропатии может быть очень длительной и устойчивой. Приступы обострения способны мучить больного в течение нескольких лет. Но однажды боли могут прекратиться, и все, что будет напоминать о болезни — это увеличенный пяточной бугор.
На фото: так выглядит пятка при болезни Шинца
Нормальный пяточный бугор должен иметь однородную (гомогенную) структуру с тремя или четырьмя ядрами окостенения, разделенными хрящевыми прослойками. Контуры ядра и пяточного бугра при этом могут быть неровными.
При болезни Шинца картина меняется:
- бугор приобретает неоднородную пятнистую структуру;
- в кости определяются секвестрированные очаги с резорбцией и пятна из солевых отложений;
- возможны смещения краевых костных фрагментов;
- происходит отхождение апофиза от пяточной кости и образование между ними щели;
- пяточный бугор часто также интенсивно минерализуется, и на нем формируется несколько участков из солевых отложений.
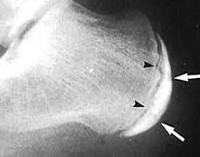
На рентгене черными стрелками показана щель между апофизом и пяточной костью.
При диагностике болезнь Хаглунда — Шинца важно не принять за другие патологии с похожей симптоматикой: ахиллобурсит, костный туберкулез, опухоль, остеомиелит, периостит.
Лечение проводится чаще консервативное:
- Во время обострения прекращают занятия спортом и устанавливают щадящий режим для пятки: проводят иммобилизацию пяты с применением специальной гипсовой лонгеты или тутора со стременами, фиксирующего стопу в положении сгибания.
- Заболевшему ребенку предписывают носить ортопедическую обувь со съемными стельками, поддерживающими своды стопы, и расширенным задником.
- Назначаются физиопроцедуры.
На фото: гипсовые лонгеты для пятки.
Шинца болезнь доставляет немало хлопот из-за длительных болей и солевых отложений. Хорошо показали себя при этом недуге:
- лекарственный электрофорез (с новокаином, гидрокортизоном, анальгином, пирогеналом, витаминами гр. В);
- ударно-волновая терапия (УВТ);
- диатермическая или микроволновая терапия;
- теплолечение при помощи разогретого озокерита или парафина.
- Оперативное лечение применяют только в случае сильных выраженных деформаций: все костные и хрящевые разрастания удаляют;
- проводят клиновидную резекцию бугра;
- иногда (при сильных болях) применяют отсечение нервов (невротомию), иннервирующих пяточную область, однако данный метод нежелателен, а для диабетиков и лиц, страдающих нейропатиями, вообще недопустим, так как приводит к потере чувствительности пятки.
При болевых обострениях можно растирать поверхность пятки мазями на основе диклофенака, индометацина, ибупрофена, фастум-гелем, мазью из окопника.
Хорошо снимают боль в пятках:
- теплые ванночки из морской соли, с отваром из хвойных иголок или эвкалипта;
- проникающие разогревающие компрессы из димексида, разведенного наполовину с водой;
- компрессы из аптекарской желчи.
- Для улучшения кровообращения в пятках необходимо ежедневно растирать и разминать их, делая массаж мышц, формирующих своды стопы.
- Увеличивает эффект массажа применение мазей (випросал, апизартрон, гепарин).
- Хорошо также использовать игольчатые массажные шарики.
ЛФК при болезни Шинца помогает затормозить процесс остеохондропатии, так как движение способно улучшить питание костей, предотвратить асептический некроз.
Однако необходимо подобрать упражнения без больших нагрузок на пятку, а при обострениях нагрузки следует полностью исключить. Поэтому рекомендуются в этот период упражнения сидя (лежа) на полу или сидя на стуле со снятием нагрузки на пятку.
- Сидя на стуле, скользим стопой, сгибая и разгибая ногу.
- Поднимаем и опускаем пальцы, не отрывая при этом пятки от пола.
- Сжимаем и разжимаем пальцы ног.
- В положении сидя становимся на цыпочки и опускаемся.
- Опираясь на цыпочки, сидя, вращаем голеностопом.
Прогноз заболевания в детском возрасте благоприятен, и при надлежащем лечении возможно полное восстановление пяточной кости. Болезнь даже может пройти самостоятельно, когда закончится период роста, но может оставить после себя следы.
Чтобы этих последствий не было, необходимо снять с ребенка большие нагрузки и вовремя начать лечебную терапию, причем правильную, под руководством лечащего врача, а не своими домашними методами. В противном случае деформация бугра на пятке у ребенка останется на всю жизнь, и ему придется носить ортопедическую обувь.
источник