
В рамках стандартной классификации выделяется шесть типов болезни:
- Классический взрослый — наиболее широко распространён (более половины от всех случаев). Характеризуется быстрым развитием: за считанные недели высыпания становятся многочисленными. Иногда может развиваться эритродермия. Хотя заболевание протекает тяжело, из-за чего больные иногда даже оказываются временно нетрудоспособными, однако и проходит быстрее относительно хронической формы — в абсолютном большинстве случаев ремиссия наступает не более чем через три года.
- Атипичный взрослый — присущ примерно 5% больных данным недугом. По проявлениям похож на вульгарный ихтиоз, протекает медленно. Лечение сложное, при его отсутствии не проходит десятилетиями.
- Классический ювенильный — в отличие от типа I болезнь начинается у детей. Переносится легче, чем тип I (хотя бывают и тяжёлые случаи), а ремиссия чаще всего наступает через год.
- Ограниченный ювенильный — развивается у детей начиная с трёх лет. Отличается чёткой локализацией поражённых участков, в классический тип не переходит. Протекать заболевание может по-разному: примерно в трети случаев проходит спустя три года после начала, в остальных приобретает затяжной характер; может себя почти никак не проявлять или иметь выраженные периоды.
- Атипичный ювенильный — наблюдается у новорожденных, является наследственным. Течение заболевания хроническое.
- ВИЧ-ассоциированный — может возникнуть в любом возрасте, по симптомам и течению похож на тип I, но имеет неблагоприятный прогноз. Может стать первым признаком, указывающим на ВИЧ-инфекцию. Иногда возникает ВИЧ-ассоциированный фолликулярный синдром.
Это принятая Российским обществом дерматовенерологов и косметологов классификация, но существуют и иные.
Согласно принятой в Европе классификации выделяются лишь три формы:
- Классическая — в неё объединяют типы I и III из предыдущей классификации.
- Ограниченная ювенильная — объединяет типы II и V.
- ВИЧ-ассоциированная.
Помимо этого, не исключается существование промежуточных вариантов, из-за которого точный тип болезни определить не удаётся.
Считается, что заболевание может быть как наследственным, так и приобретённым, однако второе не установлено достоверно. И даже если в организме есть дефективный ген, переданный от родителей и приводящий к развитию болезни Девержи, всё равно это не означает, что она обязательно разовьётся.
На риск развития воздействуют и внешние факторы, такие как:
- дефицит витамина А либо его слабое усвоение организмом;
- нарушение в работе нервной или эндокринной системы;
- хронические болезни печени;
- снижение иммунитета;
- нездоровый образ жизни;
- инфекционные заболевания — впрочем, их влияние не доказано.
Выделяют несколько этапов течения болезни, в ходе которых её симптомы проявляются всё более ярко:
- Сначала на некоторых фолликулах появляются узелки с игольчатой верхушкой.
- Затем их число растёт, появляется сыпь оттенков красного цвета — от розового до бордового. Если содрать узелок, то на его месте останется ямка.
- Образуется всё больше папул.
- Они растут в размерах и соединяются с соседними, в результате чего образуются чешуйчатые бляшки цвета от жёлтого до красного. На поверхности можно заметить белые чешуйки.
- На бляшках появляются глубокие борозды.
Начинает проявляться болезнь обычно с локтей и колен, иногда сразу же может быть поражена волосистая часть головы, спина, живот, лицо, шея. Кожа в поражённых областях становится сухой, по ней проходят трещины. При проведении рукой по такому участку у больного появляется неприятное ощущение. Чаще всего сыпь появляется на руках с тыльной стороны пальцев, но и другие места также могут быть ей подвержены.
Другой симптом, позволяющий выделить болезнь Девержи среди заболеваний со сходной симптоматикой — среди инфицированной кожи всегда сохраняется здоровая, на которой обычно можно заметить роговые шипы. В волосистой части головы отмечаются скопления чешуек, кожа лица становится красной и шелушится.
Волосы истончаются. Кожа на ладонях и подошвах ног почти всегда утолщается, в ней появляются глубокие борозды, из-за чего приходится держать кисти в полусогнутом состоянии.
Если наблюдается обширное поражение кожи, возможна лимфаденопатия. Некоторые дерматологи предполагают, что в заболевание вовлекаются и другие системы организма — у больных иногда наблюдаются изменения мышц, такие как дистрофия и миопатия.
Редко, но всё же случается и поражение слизистой: тогда на твёрдом нёбе выступают мелкие острые узелки и белёсые пятна. Могут возникнуть поражения глаз и края века.
Высыпания на разных частях тела проявляют себя по-разному: если на туловище и конечностях преобладают фолликулярные узелки, то на ладонях и подошвах наблюдается кератодермия, по ним идут глубокие борозды, кожа трескается.
Специфические проявления заболевания, по которым его можно отличить от других дерматологических недугов:
- у папул форма конуса, а при их пальпировании пациент чувствует, будто его кожу трут на тёрке;
- на поражённых участках всегда остаётся здоровая кожа;
- кожа на ладонях и подошвах ног грубеет, становится шершавой и красно-коричневой;
- ногти темнеют, приобретают цвет, сходный с окраской йода, при этом на них остаются светлые пятна;
- на сгибах — под коленями, локтями и т.д., появляются трещины.
Ещё один важный признак: если течение хроническое, общее состояние пациента остаётся нормальным, хотя могут случаться и периоды обострений, когда поднимается температура и наблюдается общая слабость. Обычно они недолгие и сменяются ремиссиями, во время которых высыпания быстро исчезают.
Изображения иллюстрируют развитие болезни Девержи: поражение рук, коленей и спины. В зависимости от стадии заболевания поражение кожи может быть как относительно лёгким, так и очень тяжёлым.
Клиническая картина красного волосяного лишая сходна со значительным числом других дерматологических заболеваний, что осложняет диагностику. В особенности сложно поставить диагноз если течение скрытое, и патология, находясь в организме, не даёт специфических симптомов. Проявления напоминают красный плоский лишай, псориаз и другие заболевания, а потому поставить точный диагноз может лишь опытный специалист.
На начальной стадии диагностика будет особенно сложной, поскольку клиническая картина заболевания формируется долго. Из-за этого многие пациенты поначалу получают диагноз «псориаз» (около 65%).
Чаще всего диагностика состоит из трёх элементов:
- Осмотр под люминесцентной лампой Вуда. Проводится на чистой коже, за двое суток до исследования на неё нужно перестать наносить лекарства. Сам процесс быстр и безвреден — излучение может повредить лишь глазам, и потому их закрывают повязкой или очками. По цвету, в который лампа Вуда окрасит кожу, можно будет определить заболевание.
- Гистологическое исследование.
- Соскоб с поверхности кожи.
Проведение всех трёх процедур позволит точно убедиться, что пациент страдает именно этим заболеванием, а не сходным с ним по симптомам. Выполнение диагностики в полном объёме и в срок очень важно, ведь оно позволит оперативно назначить лечение, и относительно быстро добиться стойкой ремиссии, а затем и выздоровления.
Вылечить болезнь Девержи обычно непросто — хотя иногда она и вовсе проходит сама собой. Но если этого не случилось, то понадобится от нескольких месяцев до двух лет чтобы избавиться от неё. И даже после выздоровления необходимо будет каждый год пропивать назначенный врачом витаминно-минеральный комплекс для исключения рецидива.
Терапевтический эффект даёт ультрафиолетовое излучение в малых дозах — но нужно опасаться его чрезмерного воздействия, потому что из-за него болезнь может обостриться.
Поверхность кожи необходимо обрабатывать противомикробными и антисептическими препаратами. Это хлоргексидин, фукорцин, раствор бриллиантовый зелёный.
Помимо лечения медикаментами, может использоваться и физиотерапия. Например, через день проводится фонофорез с глюкокортикостероидами и аевитом. Как показали исследования, сочетание фотохимиотерапии с приёмом ретиноидов очень эффективно.
Очаги поражения обязательно следует обрабатывать салициловой мазью 2% — она снимает воспаление, расширяет капилляры и устраняет красноту.
После того, как салицилосодержащие препараты подсушат кожу, применяются дегтярные мази с заживляющим эффектом. Полезны будут любые кремы со смягчающим и питательным эффектом, пимекролимус 1%, кальципотриол.
При масштабных воспалениях применяются мази, содержащие глюкокортикостероиды (преднизолон, гидрокортизон, фторокорт и т.д.).
Курсы ретиноидов, таких как изотреноин, неотигазон, оксорален, необходимы чтобы кожа быстрее восстанавливалась. Состояние должно улучшиться уже спустя месяц после начала приёма, если же этого не произошло, обычно врачом повышается дозировка — но важно, чтобы это делал именно врач, поскольку самостоятельные действия могут привести к нежелательным побочным эффектам. Из-за потенциально негативного воздействия ретиноидов их с осторожностью назначают детям (они обычно принимают ацитретин или изотретиноин), а во время лечения больным предписывается регулярно посещать врача.
Помимо ретиноидов, принимается и сам витамин А, но при назначении следует учитывать риск развития гипервитаминоза А. Если проблема в плохом усвоении витамина, могут быть назначены андрогены для повышения его усвояемости.
Чтобы из-за лечения не произошло нарушений в работе организма, могут использоваться витамины группы В, гепатопротекторы, ниацин, ферменты поджелудочной железы, также назначается витамин Е — выбор препаратов для каждого больного осуществляет врач, учитывая особенности его организма.
Если болезнь протекает остро, могут быть назначены такие препараты, как инфликсимаб, этанерцептили адалимумаб.
Ретиноиды сушат кожу, бороться с этим помогут ванны с эфирными маслами. Также полезными будут и травяные ванны — для них применяется ромашка, череда, шалфей, девясил. Эффективны эти травы будут как по отдельности, так и в сборе. Две столовые ложки травы нужно залить двумя литрами кипятка, настоять в течение часа, после чего добавить процеженный отвар в ванну. После приёма такой ванны тело смазывается ранозаживляющими мазями (солкосерил, левомеколь), салициловой мазью, а если оно зудит, то применяются мази с глюкокортикостероидами.
Питание должно быть высококалорийным, с обилием белков и витаминов. Подойдёт печень, как говяжья или свиная, так и рыбья, сливочное масло, яйца, молоко, морковь, помидоры, тыква, шиповник. Чтобы витамин А лучше усваивался, в пище должны присутствовать жиры.
Народные средства могут помочь, но это не значит, что ими нужно ограничиваться — стоит применять их лишь как дополнение к лечению медикаментами.
Приведём наиболее эффективные средства:
- отвар девясила — заварить горячей водой из расчёта 10 гр. девясила на 100 мл., принимать трижды в день по столовой ложке;
- растирание поражённых участков кишмишем или изюмом — ягоды нужно залить кипятком (2 столовые ложки на 100 гр.), настоять, затем слить воду и размять;
- примочки из настойки календулы — её можно купить в аптеке;
- настойки с ромашкой и корой дуба — берётся 100 гр. основы и заливается кипятком, после чего настаивается в течение часа и добавляется в ванну;
- берёзовый дёготь в разных вариациях — повязки из дёгтя и сливочного масла, концентрированный дёготь в сочетании с салициловой кислотой, дегтярное мыло.
У многих из этих средств имеются собственные противопоказания, и потому не стоит бездумно применять все сразу, лучше проконсультироваться по этому поводу с врачом. Также при применении мазей следует сначала наносить их на небольшой участок кожи для проверки, не возникнет ли аллергия.
Облегчает состояние нахождение поблизости от моря, проведение лечения в условиях санатория. Особых рекомендаций при болезни нет, если течение хроническое, человек полностью работоспособен.
Лучшей профилактикой станет своевременное лечение других болезней, в первую очередь поражений эндокринной системы. Также рекомендуется избегать вредных химических веществ, правильно питаться, включая в рацион важнейшие витамины (первую очередь важен витамин А). Все эти меры помогут и в укреплении состояния организма в целом.
Если не лечиться в течение длительного времени, могут появиться осложнения:
- поражённые участки кожи подвергаются риску инфицирования с последующим осложнением дерматоза;
- возможно возникновение злокачественных новообразований;
- если очаг локализуется на веке, то возникает риск экторпиона — отставания века от глазного яблока;
- развивается эритродермия.
Из-за редкости заболевания его осложнения не до конца изучены, но даже приведённый список ясно показывает, что не следует запускать его, а немедленное лечение убережёт от дополнительного риска.
Передаётся наследственным путём. В случае, если больны оба родителя, заболевание у ребёнка будет протекать сложнее. Контактным путём не передаётся.
Заболевание может быть врождённым — тогда оно проявляется сразу при рождении или на первых же неделях жизни. Если оно развивается в раннем возрасте, то протекает, как правило, легче, чем у взрослых, и длится куда меньший срок — спустя два года в большинстве случаев проходит. Но также может принять хронический характер и обостряться время от времени. Из-за гормональных изменений может само по себе проходить в подростковом возрасте. Лечение проводят осторожнее, в частности, назначение ретиноидов для детей сильно ограничено.
В связи с беременностью можно выделить пару нюансов: течение болезни из-за неё может обостриться (также это возможно при менструации); применение некоторых препаратов для лечения противопоказано, в частности ретиноидов. Относительно полного списка запретов необходимо проконсультироваться с врачом.
К сожалению, тематических видео, посвящённых исключительно болезни Девержи, на русском языке нет — это связано с её малой распространённостью. Предлагаем вашему вниманию обзорное видео, содержащее советы по лечению кожных болезней в целом.
Применение комплексной терапии приводит к значительным улучшениям или выздоровлению у большей части больных. Однако терапия может длиться годами — вплоть до пяти лет. Не исключено ухудшение состояния или рецидив. Острые формы болезни легче поддаются лечению, чем хронические.
источник
Болезнь Девержи — это малораспространённая кожная патология, получившая своё название по имени французского дерматолога М. Г. А. Девержи. Несмотря на то что ещё в 1856 году исследователь подробно описал болезнь, по сей день доподлинно неизвестны причины её появления и развития.
Отрубевидный красный волосяной лишай — заболевание хоть и не самое распространённое и известное, но достаточно серьёзное. Считается, что основной причиной появления этого вида дерматоза является нарушение процесса ороговения, при этом в сосочковом слое дермы начинается воспалительный процесс из-за появления там роговых пробок.
Такой вид дерматоза, как правило, поражает детей, но подвергнуться болезни Девержи могут и взрослые. В связи с этим данную патологию подразделяют на две больших группы: детский лишай и взрослый. Принято считать, что детский тип поражает или с самого рождения, или с ранних лет, при этом он передаётся по наследству по аутосомно-доминантному принципу. Взрослый же тип заболевания проявляется к более старшему, как правило, пожилому возрасту и является приобретённым.
Существует несколько теорий происхождения заболевания:
- недостаточное усвоение организмом витамина А;
- ослабление иммунной системы после перенесённых инфекционных заболеваний;
- расстройства нервной системы, различные патологии в эндокринной системе организма, отравления.
Далее подробно рассмотрим симптомы и лечение болезни Девержи.
Проявление болезни кожи Девержи очень легко спутать с развитием таких патологий, как псориаз или себорея. Симптоматика их схожа между собой, и для постановки точного диагноза необходимо использовать различные методы.
На какие же симптомы заболевания следует обратить внимание?
- Наличие покраснений с желтоватыми чешуйками, локализованных под волосяным покровом.
- Зуд, боль, жжение в местах поражения.
- Изменение цвета ногтей от нормального до коричневато-жёлтого.
- Гиперкератоз.
- Заболевание распространяется на сгибы конечностей и кожные складки.
Подобная картина развития болезни на ранних этапах характерна также и для псориатического поражения кожных покровов.
В 1980 году врач У. Гриффитс установил 5 различных форм проявления данной болезни:
- Классический взрослый тип.
- Классический ювенильный.
- Атипичный взрослый.
- Ограниченный ювенильный.
- Невоидный, или атипичный юношеский.
Первый тип (классический взрослый) может проявляться как постепенно, так и остро, при этом локализуются высыпания, как правило, в верхней части туловища больного. Поражения могут представлять собой как единичные пятна, так и сгруппированные эритематозные, распространяющиеся вниз тела. В начале болезни основным симптомом, беспокоящим больного, является сильный зуд. С дальнейшим течением патологии в 80 % случаях у больных проявляется ладонно-подошвенный гиперкератоз, и в 50 % — фолликулярный, называемый симптомом Бенье. Большое значение в диагностике именно 1-го подтипа болезни Девержи является наличие пятен здоровой кожи на фоне поражённой диаметром около 1 мм.
Атипичный взрослый тип, как уже видно из названия, проявляется нестандартно: очаги поражения при нём более крупные, чем в классическом варианте. Этот подтип характеризуется наличием экземоподобных очагов поражения, более крупных, чем у больных первым подтипом болезни. Локализуются поражения по большей части на нижних конечностях, возможно выпадение волос на голове. Одним из основных симптомов, позволяющих выявить синдром Девержи, являются эриматозно-сквамозные очаги поражения, локализующиеся на сгибах лучезапястного и локтевого суставов.
Клиника этого подтипа напоминает аллергический дерматит, себорею, псориаз, нейродермит, лимфому кожи и другие подобные заболевания. Помимо вышесказанного, можно отметить тот факт, что обострения атипичного типа течения болезни более продолжительные, нежели его ремиссии, и намного тяжелее поддаются терапии.
По данным У. Гриффитса ювенильные типы проявления болезни начинаются или в подростковом периоде, или ещё в раннем детстве. При этом с течением времени болезнь принимает хронический характер.
Классический ювенильный вариант патологии мало чем отличается от классического взрослого типа, за исключением локализации очагов поражения, находящихся, как правило, в нижней части туловища. Помимо этого, разница заключается ещё и в том, что симптомы проявляются несколько слабее, чем у взрослых. Этот подтип болезни Девержи диагностируется у детей первого и второго лет жизни.
Ограниченный ювенильный вариант патологии, как правило, поражает детей в возрасте 11-12 лет, то есть в препубертатном периоде жизни. Характеризуется заболевание несколькими ярко-выраженными симптомами:
- участки фолликулярного гиперкератоза и эритемы на нижних конечностях имеют чёткие границы;
- хроническое течение;
- отсутствие тенденции к дальнейшему распространению.
Что касается атипичного детского варианта болезни, можно с уверенностью сказать, что название своё этот подтип оправдывает: эритема проявляется очень слабо при выраженном фолликулярном гиперкератозе. В некоторых случаях наблюдается невоидный тип очагов поражения.
Атипичный вариант также появляется в первые года жизни ребёнка, со временем принимая хронический характер.
Болезнь Девержи подразделяют на несколько этапов ввиду различного её проявления Рассмотрим подробнее каждый этап развития синдрома Девержи.
Болезнь Девержи, как правило, развивается постепенно и постадийно:
- Начальный этап. Здесь в месте локализации лишая образуются первые фолликулярные узелки, при этом цвет кожных покровов меняется от светло-розового до красного. Визуально поражения кожи при этом заболевании можно сравнить с чешуёй.
- Прогрессирующая форма. При отсутствии должного лечения и внимания к первым симптомам болезнь продолжает развиваться. На этой стадии отдельные фолликулярные узелки сливаются между собой в единое целое, цвет их меняется до жёлтого или оранжевого.
- Запущенная форма болезни. Помимо вышесказанного, кожа в местах поражения утолщается, возможно проявление глубоких бороздок.
Как уже было сказано выше, выявить патологию очень непросто ввиду схожести симптомов болезни Девержи со многими другими кожными заболеваниями. Здесь даже гистологическое исследование не является информативным анализом, так как и при псориазе наблюдаются такие же поражения глубоких слоёв кожи и изменения в эпидермисе.
Диагностировать именно болезнь Девержи можно при длительном наблюдении у грамотного специалиста, который может проследить невосприимчивость организма к проводимому лечению и заметить очаги здоровой кожи среди множественных воспалённых папул, чего не может быть при других видах кожных заболеваний.
Больному с синдромом Девержи необходимо пройти качественное обследование, по результатам которого врачом-дерматологом будет составлен план и длительность лечения. Терапевтический курс составляется в соответствии с возрастом больного, стадией заболевания и общим состоянием пациента. Проводимое лечение, как правило, медикаментозное, но возможна и терапия некоторыми народными методами.
Для лечения болезни Девержи используются различные наружные и пероральные препараты. К самым часто применяемым относятся:
Мази при болезни Девержи тоже необходимы, как и пероральные препараты. При помещении пациента с острой формой болезни в стационар ему также прописываются гомеопатические лекарства и комплекс витаминов Е1, В1 и В12. Запущенную форму болезни лечат при помощи фотохимиотерапии и ультрафиолета с использованием специальных приборов.
Народные методы также применяются и хорошо помогают больным при болезни Девержи. Это мази и отвары, приготовленные в домашних условиях.
Для терапии красного лишая Девержи народными средствами используются следующие растительные вещества:
Заготовить необходимые компоненты можно как самостоятельно, так и купить их в аптеке. Во втором случае необходимо внимательно соблюдать инструкцию по применению с указанными в ней дозировками. Для лечения болезни можно использовать несколько проверенных временем рецептов:
- Берёзовый дёготь наносится на поражённые участки кожи 2-3 раза в день.
- 2 столовые ложки череды или календулы заливают кипятком, настаивают, процеживают и протирают полученным настоем поражённые участки кожи.
На просторах Интернета можно найти и множество других рецептов по лечению болезни Девержи, но использовать их необходимо только под контролем специалиста и при отсутствии аллергической реакции на данный компонент.
При правильном лечении болезни Девержи прогноз на выздоровление достаточно благоприятный. Многим больным после нескольких курсов лечения удаётся полностью избавиться от заболевания, однако даже после излечения человеку необходимо регулярно наблюдаться у дерматолога.
источник
Болезнь Девержи или красный волосяной отрубевидный лишай – это хронический кератоз, который характеризуется явлениями фолликулярного гиперкератоза. Течение дерматоза отличается чередованием периодов обострений и ремиссий, в некоторых случаях наблюдается сглаженная клиническая картина, в других – заболевание приобретает эритематозный характер, но не пораженные участки кожи остаются всегда, и они сильно контрастируют на фоне фолликулярных бляшек.
При болезни Девержи нет какой-то определенной локализации патологического процесса на коже. Наиболее часто изменения обнаруживаются в области локтей и коленных суставов (чаще на наружной поверхности). Хотя обнаруживаться высыпания могут и на коже головы (волосистой части), на лице, спине, животе или любых других участках тела. Но даже при самом тяжелом течении остаются непораженные участки кожи.
Довольно часто наблюдаются изменения на коже ладоней и подошв (в отличие от болезни Кирле – кератозе, при котором всегда отсутствуют изменения с такой локализацией). В этом плане болезнь Девержи сходна по своим проявлениям с синдромом Рейтера, при котором также может наблюдаться ладонный гиперкератоз.
Ногти поражаются часто, наблюдается утолщение ногтевых пластинок, появление продольных и поперечных борозд, этим заболевание похоже на псориаз ногтей, при котором также наблюдается ониходистрофия, но ногти поражены точечно, в связи с чем похожи на наперсток.
Слизистые оболочки при красном волосяном отрубевидном лишае не поражаются у большинства больных, но в редких случаях могут наблюдаться конусовидные утолщения на слизистой неба или участки гиперкератоза на слизистой щек, которые легко могут быть спутаны с лейкоплакией.
Если признаки болезни Девержи наблюдаются уже при рождении или в раннем детском возрасте, то считают, что они имеет врожденный характер. У большинства детей с проявлениями данной патологии наступает выздоровление в юношеском возрасте, что связывают с гормональными перестройками в пубертантном периоде.
У взрослых заболевание наиболее часто появляется в пожилом возрасте, в таком случае считают, что оно имеет приобретенный характер. Острое течение характеризуется появлением высыпаний, повышением температуры тела, общей слабостью, однако явления регрессируют так же быстро, как и появляются.
Хроническое течение дерматоза наблюдается значительно чаще, практически всегда изменения развиваются медленно, постепенно прогрессируют, но очень тяжело поддаются лечению. Периоды ремиссии и обострений сменяют друг друга, в некоторых случаях ремиссия или полное выздоровление наступает внезапно даже без лечения.
Причины развития заболевания не установлены, наследственную форму связывают с генетической предрасположенностью. Считается, что болезнь может передаваться от родителей по аутосомно-доминантному типу наследования. Но такой характер приписывают только болезни Девержи у детей.
У взрослых заболевание является экзогенно-индуцированным, т.е. вызвано внешними факторами, его развитие связывают с:
- недостатком или нарушением усвоения витамина А;
- эндокринной патологией (изменения со стороны щитовидной железы и нарушения углеводного обмена могут вызывать развитие этого дерматоза);
- не исключается роль патологии печени в развитии отрубевидного красного волосяного лишая;
- заболевание может развиваться после перенесенных инфекций, однако роль какого-то конкретного агента в развитии патологии не установлена.
Данное заболевание, которое на латыни носит название lichen acuminatum (не путать с опоясывающий лишай), является довольно редким, а связи его с какими-либо экзогенными причинами не установлено, поэтому принято считать, что существуют лишь факторы риска развития болезни, а сама она является полиэтиологической.
Основным признаком хронического кератоза Девержи является фолликулярный папулезный кератоз, т.е. образование папул вокруг волосяных фолликулов с участками гиперкератоза на их поверхности, папулы склонны к разрастанию и слиянию с образованием очагов, покрытых роговыми чешуйками.
На коже при болезни Девержи появляются папулы небольших размеров, до двух сантиметров в диаметре, которые возвышаются надо поверхностью, имеют буроватую или красноватую окраску. На их поверхности появляются роговые чешуйки, которые легко отделяются, на их месте остается углубление, но выделения жидкости не наблюдается (в отличие от мокнущей поверхности при другом гиперкератозе – болезни Кирле).
Отличительными особенностями красного волосяного отрубевидного лишая являются:
- отсутствие тотального поражения кожи;
- медленное прогрессирование (при хронической форме, которая наблюдается чаще всего);
- наличие мелких папул, которые постепенно сливаются;
- высыпания имеют желтовато-красный цвет и контрастируют на фоне здоровой кожи;
- зуд и другие субъективные признаки, как правило, отсутствуют;
- общее состояние не страдает;
- слизистые поражаются редко, но могут быть изменения на внутренней поверхности щек в виде участков ороговения и папул на твердом небе;
- часто поражаются ладонная поверхность кисти и подошвенная поверхность стоп, где образуются участки гиперкератоза;
- часто поражаются ногти (происходит их утолщение, появление исчерченности).
Красный отрубевидный волосяной лишай (Болезнь Девержи)
Поставить диагноз при внешнем осмотре довольно сложно, заболевание приходится дифференцировать с:
- псориазом (характерен гиперкератоз и расположение на разгибательной поверхности суставов);
- вторичной эритродермией (наличие папул и покраснения кожи);
- болезнью Кирле (наличие участков гиперкератоза);
- различными формами экземы.
Для постановки точного диагноза необходимо проведение гистологического исследования кожи, диагностическими критериями являются парафолликулярный гиперкератоз и незначительная воспалительная инфильтрация сосочкового слоя дермы.
Терапия основывается на использовании больших доз витамина А, назначают по 100-200 тысяч единиц в сутки, минимальный курс составляет два месяца, после чего рекомендуют сделать такой же перерыв, при необходимости затем курс повторяют.
Поливитаминные комплексы или отдельные витамины группы В и витамин Е назначаются в дополнение, их применение, как правило, дает хорошие результаты.
Хорошо зарекомендовали себя в борьбе с этой патологией и ретиноиды (роаккунт), однако решение об их применении принимается врачом после постановки точного диагноза.
Лекарственную терапию рекомендуют дополнять сеансами ПУВА (обычно курс состоит из 10 сеансов), проводят такое лечение при тяжелом течении патологии и в случае отсутствия противопоказаний, применяют и такие физиотерапевтические методы лечения, как фонофорез с глюкокортикостероидами.
Из местного лечения предпочтение отдает мазям с витамином А, широко используются мази на основе ацетилсалициловой кислоты с целью устранения воспалительных явлений в коже. При выраженном воспалительном процессе применяют мази с глюкокортикостероидами, в крайних случаях назначают системные глюкокортикоиды.
Эффективность народного лечения при болезни Девержи остается под большим вопросом, однако некоторые подходы могут хорошо дополнять основное лечение. В частности, употребление моркови или морковного сока, примочки с морковным или свекольным соком.
Рекомендуют использовать масло шиповника (содержание большого количества витамина С может положительно сказаться на течении болезни), ромашка и кора дуба используются для приготовления настоев, их используют в виде ванночек, что позволяет уменьшить выраженность воспалительного процесса в дерме.
Существуют данные, что положительное действие оказывает деготь или перетертый щавель (при наружном применении), однако использование любого народного метода должно быть лишь дополнением к основной терапии.
Профилактика lichen acuminatum не разработана, поскольку неизвестны причины развития болезни, но профилактика инфекционных заболеваний, своевременные обследования и лечение патологии печени, желудочно-кишечного тракта и эндокринных заболеваний могут предупредить появление признаков фолликулярного папулезного кератоза.
Прогноз благоприятный, заболевание легко поддается лечению, а в некоторых случаях регрессирует спонтанно даже без проведения специфической терапии.
источник
Красный волосяной лишай (или фолликулярный кератоз) – дерматологическое заболевание, поражающее устья сально-волосяных фолликулов. Этот вид лишая также часто называют «болезню Девержи». Заболевание может быть наследственным или приобретенным. Особенно подвержены заражению молодые люди, чаще мужчины.
- Острые инфекционные болезни;
- Нарушения правильного функционирования нервной и эндокринной систем;
- Дефицит или недостаточное усвоение организмом витамина А.
Волосяной лишай проявляется изолированными остроконечными узелками в устьях волосяных фолликулов, имеющими ярко-красный или темно-красный цвет. В процессе развития папулы увеличиваются в размерах, сливаются с соседними и образуют бляшки желто-красного цвета, покрытые светлыми чешуйками и испещренные бороздами. Если по такому участку провести рукой, у больного создастся впечатление, что кожу трут теркой. Особенно часто сыпь локализуется на тыльной стороне пальцев рук, но могут появиться и в других участках.
Еще один симптом болезни Девержи – имеющие неровные очертания островки здоровой кожи на фоне инфицированной. На них, как правило, располагаются роговые шипики. В волосистой части головы лишай проявляется скоплениями сухих плотно сидящих чешуек. Кожа лица при этом приобретает розово-красный оттенок с шелушением. Также волосяной лишай поражает ногтевые пластины, делая их мутными, резко утолщенными у свободного края и исчерченными продольно или поперечно.
Общее состояние при заболевании не ухудшается. Однако это не значит, что можно волосяной лишай не лечить. При появлении характерных симптомов следует обратиться к дерматологу, пройди обследование и выяснить, лишай ли это или нет. Только после точной диагностики можно назначать лечение.
При обнаружении вышеперечисленных симптомов, нужно тотчас же направиться к врачу-дерматовенерологу. И, как только был диагностирован волосяной лишай, лечение требуется начать немедленно.
- инъекции витамина А;
- физиотерапевтические процедуры с использованием аевита (до 20 сеансов, проводимых через день);
- при хронической форме назначают облучение в комплексе с приемом пувалена (до 10 сеансов и более);
- при тяжелой форме проводят облучение в сочетании с приемом тигазона, неотигазона.
- Рекомендуется прием витамина А внутрь большими дозами в течение 1,5-2 месяцев. После двухмесячного перерыва, курс необходимо повторить;
- Роаккутан – 20 мг в сутки;
- Уколы Солкосерила по 10 мл 1 раз в день (15-20 инъекций);
- Рекомендуется включать терапию тиреодин;
- При прогрессирующей форме могут дополнительно назначить антибиотики с одновременным добавлением витаминов С, В1 или B12.
Если есть опасения по поводу приема лекарственных препаратов, можно попробовать справиться с болезнью, используя рецепты народной медицины. Однако при отсутствии терапевтического эффекта следует все же прибегнуть к медикаментозной терапии.
Как правило, прогноз для жизни при заболевании волосяным лишаем благоприятный. Большая часть больных полностью излечивается в срок от нескольких месяцев до нескольких лет. Достигнув излечения, важно диспансерное наблюдение у дерматолога. Благотворное влияние и закрепление эффекта лечения оказывают купания в море в сочетании с гелиотерапией, радоновые и сероводородные ванны. Для профилактики обострений проводятся повторные курсы витаминотерапии.
источник
Красный волосяной отрубевидный лишай, известный как болезнь Девержи, — это воспалительный процесс, обусловленный нарушением образования рогового вещества (защитного слоя) в эпителиальной ткани. Встречается редко. Отличительные черты: развитие фолликулярного гиперкератоза (разрастания защитного слоя), поражение подошв ног и ладошек рук, образование бляшек желто-оранжевого цвета.
По статистике, на него приходится 0,03% всех патологий кожи. Название принадлежит французскому дерматологу Альфонсу Девержи, описавшему заболевание в 1865 году, однако первый зарегистрированный случай 1828 года принадлежит Клаудиусу Тарралу. Этому недугу подвержены как мужчины, так и женщины всех рас и возрастов.
Точные причины происхождения неизвестны. Основной теорией считается наследственная предрасположенность. Один из вероятных факторов — нарушение обмена витамина А. Предположительно, присутствует связь с болезнями аутоиммунного характера (нарушением работы иммунной системы).
Развитие недуга в некоторых случаях ассоциируется с инфекционными патологиями и злокачественными опухолями.
Для данного заболевания характерны такие симптомы, как:
- наличие покраснений с образованием желто-оранжевых чешуек на коже головы;
- появление красных высыпаний, постепенно распространяющихся по телу;
- наличие зуда и жжения после прикосновения к пораженным участкам;
- изменение цвета ладоней, подошв ног на желто-коричневый оттенок.
Течение болезни разделяется на несколько этапов:
- На начальном этапе появляются фолликулярные высыпания. Пораженные участки покрываются ороговевшей кожей. В зависимости от типа заболевания, в центре папул (отдельных элементов сыпи) могут образовываться роговые пробки с шипом.
- Вскоре высыпания начинают распространяться по телу, папулы сливаются, образовывая бляшки желто-оранжевого цвета.
- На последнем этапе появляется утолщение наружного слоя кожи, на котором образуется большое количество складок.
Внимание! Воспалительный процесс негативно сказывается на состоянии волос, ногтей и слизистых оболочек. Ногтевые пластины могут утолщаться, быть болезненными. Возможно разрежение (выпадение) волос. Если поражение достигло ротовой полости, не исключено образование на небе конусообразных узелков.
Из-за сходства перечисленных симптомов с проявлениями других болезней, правильнее всего будет обратиться к врачу дерматологу. Он сможет точно установить причину их возникновения.
Учитывая возраст, развитие и последующий прогноз, заболевание делится на 6 типов.
Образуется фолликулярная сыпь, образуются бляшки желто-оранжевого цвета. В пределах пораженных областей присутствуют островки визуально незатронутой кожи.
При неблагоприятных обстоятельствах возникает эритродермия. Через несколько недель на ладонях и подошвах ног развивается избыточное ороговение с поражением ногтей. При данном типе, даже если отмечается нарушение трудоспособности, выздоровление наступает у 8 больных из 10 в течение 3 лет. Частота возникновения составляет 55%.
Продолжительность развития недуга в данном случае может достигать 20 лет (или больше). Визуальные изменения не обнаруживаются. Присутствует обильное отшелушивание с отделением светло-серых частичек. Поражение подошв и ладоней выражается пластинчатым шелушением. Иногда появляется разрежение волос. Частота возникновения составляет 5%.
Симптоматика и развитие схожи с классическим взрослым типом, но имеются некоторые особенности и отличия. Данный тип отмечается у детей от 5 до 10 лет. Распространение сыпи начитается с нижней половины тела. Течение болезни благоприятное. Высыпания проходят самостоятельно в течение 1 года.
Частота возникновения составляет 10%.
Наблюдается у детей от 3 до 10 лет. Зоны поражения фолликулярного гиперкератоза и эритемных бляшек четко ограничены на протяжении всего заболевания. Высыпания возникают в основном на локтях и коленях. Обычно присутствует поражение подошв ног и ладоней. Выздоровление наступает у 30–32% заболевших в течение 3 лет. Частота возникновения составляет 25%.
Отмечается у детей до 4 лет. Течение заболевания — хроническое. Присутствует фолликулярный гиперкератоз, а также отшелушивание с отделением светло-серых частичек. Основная часть семейных случаев приходится именно на этот тип. Частота возникновения составляет 5%.

В начале заболевания появляется шелушение вместе с фолликулярными папулами, равномерно распределенными на разгибательных поверхностях конечностей. Появляются конусы Бенье (черные точечные образования), редко встречающиеся при классическом взрослом типе.
Часто развивается эритродермия. Может присутствовать поражение ладоней, подошв и ногтей. Частота возникновения варьируется.
Критериями для постановки диагноза являются: наличие характерных симптомов и результаты проведенной биопсии.
Главными отличиями от других, похожих по симптоматике заболеваний, являются:
- фолликулярные высыпания с образованием кератотических пробок;
- слияние папул с образованием бляшек желто-оранжевого цвета;
- присутствие островков визуально неповрежденной кожи;
- поражение ногтей, ладоней, подошв ног.
Интересно! После проведения анализа клинических данных 23 больных было установлено, что:
- 15 из них изначально имели диагноз «псориаз»;
- 6 из них проходили лечение от токсикодермии;
- только 2 имели правильно поставленный диагноз.
Ввиду большого количества ошибок, важно правильно провести дифференциальную диагностику.
- Наличие хорошего самочувствия, отсутствие общей слабости организма. Такое состояние не характерно при псориазе и токсикодермии.
- Характерный красный или желто-оранжевый цвет пораженных участков.
- Наличие островков здоровой кожи, имеющих четкие границы.
- Отсутствие положительной динамики при проведении обычной терапии.
- Наличие папул, пронизанных в центре волосом.
Из-за невозможности установить причину появления недуга, лечение направлено на устранение симптомов. Для проведения системной терапии назначается курс витамина А в повышенных дозировках:
- изотретион в расчете 1мг/кг массы тела в день, длительностью от 12 до 26 недель, или метотрексат от 5 до 30 мг в неделю.
В случае непереносимости этих препаратов, применяется один из альтернативных способов лечения:
- ацитретин в дозировке от 25 до 50 мг в день;
- ацитретин по 25мг в сутки, фототерапия UVA-1;
- ацитретин по 50мг в сутки, PUVA-терапия;
- циклоспорин в дозировке 5 мг/кг массы тела в день, понижая дозировку до 2–3 мг;
- азитиоприн от 150 до 200 мг в сутки.
Для уменьшения побочных эффектов, дополнительно проводится местная терапия. На пораженные участки тела наносятся: мази с салициловой или фруктовой кислотой, глюкокортикостероидные мази, различные косметические кремы.
Из-за длительного процесса выздоровления, подход к выбору лекарственных препаратов должен быть максимально серьезным.
Эффективность проводимой терапии часто не приносит результатов, однако есть данные о развитии спонтанного выздоровления.

При проведении биологической терапии, каждые 3 месяца производится:
- оценка состояния у лечащего врача;
- осмотр у невролога;
- консультация у кардиолога;
- анализ крови;
- анализ мочи.
Важно! Если болезнь является симптомом ВИЧ-инфекции, назначается антиретровирусная терапия у врача-инфекциониста.
Родителям стоит обратить внимание на симптомы, возникающие при классическом ювенильном, ограниченном ювенильном, атипичном ювенильном, ВИЧ-ассоциированном типах. В случае наличия их у ребенка, следует отвести его к врачу дерматологу.
Для лечения детей назначается прием ацитретина в дозировке 0,5 мг/кг массы, а также ультрафиолетовая терапия.
Ввиду отсутствия ясного понимания механизмов возникновения, профилактика отсутствует.
Болезнь Девержи — серьезный недуг, требующий квалифицированной помощи специалиста. Отсутствие лечение обычно не вызывает каких-то серьезных проблем, кроме дискомфорта. Тем не менее известны случаи перерождения высыпаний в раковые преобразования. Поэтому не стоит самостоятельно ставить себе диагноз и заниматься самолечением.
Только врач сможет корректно определить причину появления симптомов и назначить правильное лечение. Наблюдаться у дерматолога после выздоровления необходимо еще как минимум год.
источник
Приведены критерии диагностики красного волосяного лишая Девержи и подходы к лечению больных. Применение синтетических ретиноидов дает возможность повысить эффективность терапии таких пациентов. Однако лечение БД является длительным и всегда сопровождаетс
Красный волосяной лишай Девержи (син.: болезнь Девержи; pityriasis rubra pilaris; lichen ruber acuminatus) — гетерогенное хроническое воспалительное заболевание кожи, которое подразделяется как на наследственные формы, передающиеся аутосомно-доминантно, так и на спорадические, приобретенные. Хотя принято считать, что название и описание принадлежит Альфонсу Девержи, о первом случае сообщил в 1828 г. Клаудиус Таррал. Он отмечал изолированные чешуйчатые высыпания, пронизанные в центре волосом, при пальпации которых на поверхности кожи прощупывается очень плотная шероховатость [1–6].
Болезнь Девержи (БД) — редкое заболевание, составляющее 0,03% всех болезней кожи. Этиология и патогенез дерматоза до сих пор до конца не изучены, мнения современных авторов расходятся. Теория наследственной предрасположенности занимает главенствующую роль, хотя существуют и другие теории [3, 5]. Иммуноморфологическое исследование клеток воспалительного инфильтрата у больных БД характеризовалось повышенным количеством клеток с экспрессией маркеров, принимающих участие в развитии воспалительной иммунной реакции по механизму гиперчувствительности замедленного типа. Это позволяет отнести заболевание к хроническим дерматозам, характеризующимся гиперпролиферацией кератиноцитов, опосредованной Т-клетками [7]. По данным К. Н. Суворовой и соавт. (1996), начало заболевания может отмечаться во всех возрастных периодах от 5 до 72 лет. Течение заболевания хроническое, иногда десятилетиями, сезонности не отмечается [8].
В 1980 г. Гриффитс описал 5 клинических форм заболевания, которыми достаточно долго пользовались врачи:
- Классический взрослый тип заболевания.
- Атипичный взрослый тип.
- Классический ювенильный тип.
- Ограниченный ювенильный тип.
- Атипичный ювенильный тип.
Однако в современной дерматологии принято считать, что классический взрослый тип и классический ювенильный типы заболевания имеют идентичные клинические проявления и различаются только возрастом пациентов. По этой причине в настоящее время классификация БД включает три клинические формы:
- Классический тип.
- Ограниченный ювенильный тип.
- Тип, связанный с ВИЧ-инфекцией [6].
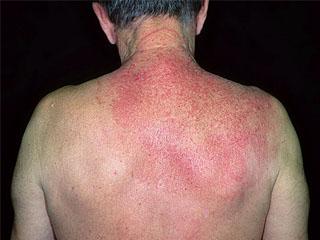
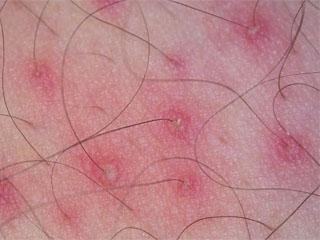
Диагностика БД, особенно в начальной стадии, затруднительна, поскольку клиническая картина заболевания формируется медленно. Патологический процесс представлен сыпью, состоящей из фолликулярных папул с перифолликулярной эритемой, окружающих стержень волоса. Папулы имеют коническую форму с характерными роговыми шипиками — «конусы Бенье». Такая форма узелков формирует патогномоничный симптом «терки» — ощущение шероховатой поверхности при пальпации (рис. 1). Локализация фолликулярного гиперкератоза на тыльной поверхности I–II фаланг пальцев в литературе встречается под названием «симптом Бенье». Типичным для БД является кирпично-красная или желтовато-красная окраска высыпаний. Заболевание может начинаться как остро, так и постепенно. Обычно высыпания появляются на верхней половине туловища в виде эритематозных пятен или одной бляшки и распространяется вниз (рис. 2) [1–5, 9]. Дебютирует данный дерматоз с эритемосквамозных очагов на лице и питириазиформного шелушения волосистой части головы, которые сопровождаются зудом различной интенсивности, что может имитировать себорейный дерматит. Со временем клиническая картина меняется, в результате слияния эритемосквамозных бляшек процесс распространяется и постепенно принимает характер диффузной эритродермии, тогда типичным симптомом является наличие островков здоровой кожи на фоне эритродермии (рис. 3). Присутствие островков здоровой кожи имеет большое клиническое значение для диагностики БД, иногда являясь одним из важнейших дифференциальных признаков. Данный симптом представляет собой наличие небольших участков кожи, имеющей здоровый вид, монетовидной формы диаметром около 1 см, разбросанных на эритродермическом фоне на любом участке кожного покрова. Шелушение имеет неоднородный характер: чешуйки на верхней половине тела мелкие, на нижней — чаще крупнопластинчатые. Такой клинический симптом, как фолликулярный гиперкератоз на тыльной поверхности фаланг пальцев кистей (симптом Бенье), наблюдаются в 50% случаев. Одновременно с началом заболевания или позднее появляется ладонно-подошвенный гиперкератоз, который встречается в 80% случаев при этом типе заболевания [4, 5, 8, 9].
Ногтевые пластинки поражаются часто, имеют желтоватый цвет, исчерчены продольными или поперечными бороздами, нередко выражен подногтевой гиперкератоз. В некоторых случаях отмечается деформация ногтевых пластинок стоп и кистей вплоть до онихогрифоза.
Клиническая диагностика заболевания основывается на характерных признаках:
- остифолликулярные папулы, формирующие симптом «терки»;
- перифолликулярная эритема, со склонностью к слиянию;
- наличие «островков здоровой кожи» на фоне эритродермии;
- кирпично-красная окраска кожного покрова;
- ладонно-подошвенный гиперкератоз;
- изменения ногтей;
- симптом Бенье.
Однако довольно часто высыпания при БД напоминают псориазиформные элементы, а наличие диффузной эритродермии придает схожесть дерматоза с псориазом и токсикодермией. Псориаз и БД объединяют не только сходство клинических проявлений, но и механизмы развития воспалительного процесса. Результаты гистологического и иммуноморфологического исследования, проведенного О. Р. Катуниной (2005), свидетельствуют об общем патогенетическом пути развития воспалительного процесса в коже при псориазе и БД. В обоих случаях происходит активация антигенпредставляющих клеток, гиперпролиферация кератиноцитов, которые, приобретая черты иммуноцитов, способствуют поддержанию патологического процесса [7].
Нами проведены клинические наблюдения за 23 больными красным волосяным лишаем Девержи. Клинический диагноз у каждого обследуемого был подтвержден гистологическими исследованиями биоптата кожи. 15 (65,2%) пациентам первоначально установлен диагноз «псориаз», 6 (26%) больных лечились по поводу токсикодермии и только у 2 (8,8%) из них был предположительно выставлен диагноз «красный волосяной лишай Девержи». Ввиду такого большого количества ошибок диагностики, нами проведен анализ основных дифференциально-диагностических признаков БД.
В первую очередь наше внимание было обращено на хорошее самочувствие у всех больных с БД, сохраняющееся даже при диффузном поражении кожного покрова, в отличие от пациентов с токсикодермией или с псориатической эритродермией, у которых превалируют жалобы на продромальные явления, субфебрилитет и слабость. Субъективные ощущения пациентов с БД в основном обращены на изменение кожи, чувства стянутости и сухости, что противоречит наблюдениям зарубежных авторов, которые указывают, что примерно 20% пациентов испытывают зуд или жжение [6]. При дифференциальной диагностике БД следует обращать внимание на патогномоничный симптом «островки здоровой кожи». Данный признак фиксировался у всех наблюдаемых пациентов. Симптом легко отличить от участков здоровой кожи при псориатической эритродермии, если иметь в виду, что характерные островки здоровой кожи при БД не превышают 1,5 см в диаметре, имеют четкие округлые границы и расположены на фоне диффузной эритродермии. Устанавливая диагноз БД, следует помнить, что это остиофолликулярный дерматоз и первичным элементом является папула, пронизанная в центре волосом. Однако нельзя забывать о фолликулярной форме псориаза, когда у больного псориазом мы также можем наблюдать остиофолликулярные папулы розового цвета, пронизанные в центре волосом. В таком случае отличить эти заболевания бывает довольно сложно, если не обращать внимание на типичные псориатические бляшки в характерных местах локализации: волосистая часть головы, разгибательные поверхности конечностей. Динамическое наблюдение за больным позволит установить правильный диагноз. При псориазе папулы всегда имеют склонность к периферическому росту и слиянию за счет инфильтрации дермы, в отличие от БД, при которой диффузная эритродермия образуется за счет эритемосквамозного процесса. Отсутствие инфильтрации и лихенификации, обильного крупно-пластинчатого шелушения, характерных для псориаза, еще раз говорит в пользу диагноза БД.
Следующим очень важным симптомом БД является характерная окраска кожи — кирпично-красная или морковная, описанная многочисленными авторами [3–10]. Нами отмечено, что морковный оттенок кожи имели 7 пациентов (30,4%), а у остальных наблюдалась кирпично-красная окраска (n = 16; 69,6%). Однако ладонно-подошвенный гиперкератоз, развившийся у 19 (82,6%) из наблюдаемых нами больных, во всех случаях давал желтовато-морковную окраску кожи.
Хотя поражение ногтевых пластинок среди обследованных больных диагностировалось только у 18 (78,2%) пациентов, хочется отметить, что выраженность данного признака, скорее всего, зависит от давности заболевания, поскольку скорость роста ногтевой пластинки значительно медленнее, чем развитие патологического процесса. Это предположение подтвердили наши наблюдения: у больных, имеющих поражение ногтевой пластинки, длительность заболевания составила от 4 до 10 месяцев. Изменение ногтевой пластинки характеризовалось подногтевым гиперкератозом, изменением цвета, продольной и поперечной исчерченностью. Однако онихолизис, характерный для псориаза, не отмечен ни у одного пациента.
Как уже упоминалось выше, у большинства наблюдаемых нами пациентов с БД (n = 21; 91,2%) первоначально правильный диагноз не был установлен. Пациенты получали гипосенсибилизирующие и антигистаминные препараты, а более половины из них (n = 15; 65,2%) — пролонгированные стероиды, но, несмотря на интенсивную терапию, положительной динамики в лечении не отмечалось. Данный факт еще раз подтверждает, что БД резистентна к обычной терапии. Резюмируя вышесказанное, можно выделить основные дифференциально-диагностические признаки, позволяющие отличить красный волосяной лишай от псориаза:
- хорошее общее состояние больных БД сохраняется даже при диффузном поражении кожного покрова, в отличие от псориаза;
- характерным признаком является наличие островков здоровой кожи;
- первичным элементом является остиофолликулярная папула;
- кирпично-красная или морковная окраска кожи;
- отсутствие инфильтрации, лихенификации и обильного крупно-пластинчатого шелушения, свойственных псориазу;
- онихолизис, характерный для псориаза, наблюдается очень редко;
- ладонно-подошвенный гиперкератоз без инфильтрации, дающий желтовато-морковный оттенок кожи;
- торпидность к гипосенсебилизирующей, антигистаминной и гормональной терапии.
В настоящее время препаратами, воздействующими на процессы кератинизации, являются ретиноиды. Впервые в 1930 г. Moore синтезировал ретинол из каротиноидов и начал изучать его действие на организм. Сегодня доказано, что витамин А участвует в регуляции и пролиферации многих типов клеток с момента эмбриональной закладки и в течение всей жизни. Наиболее эффективным среди всех синтетических ретиноидов в лечении БД является Неотигазон в дозе 0,5–0,7 мг/кг/сутки [4–6, 10].
Неотигазон (ацитретин 10 мг, 25 мг) обладает выраженной липофильностью и легко проникает в ткани. Нужно учитывать, что из-за индивидуальных различий всасывания и скорости метаболизма ацитретина дозу нужно подбирать индивидуально. Начальная суточная доза составляет 25 или 30 мг в сутки в течение 2–4 недель. Капсулы лучше принимать один раз в сутки вечером во время еды или с молоком. Как правило, терапевтический эффект достигается при суточной дозе 30 мг. В некоторых случаях бывает необходимо увеличить дозу до максимальной, равной 75 мг/сутки. Однако не следует рассчитывать на быстрый клинический эффект от проводимой терапии при лечении БД, особенно у взрослых. Наше мнение совпадает с мнением зарубежных авторов, которые считают, что симптоматическое улучшение при БД наступает в течение 1 месяца, но значительное улучшение и, может быть, разрешение процесса возможно в течение 4–6 месяцев, а по некоторым данным средняя продолжительность терапии составляет около 4 лет [6]. Наши наблюдения за пациентами с БД установили средний срок терапии 9 месяцев (рис. 4).
Учитывая возможность развития тяжелых побочных явлений, при длительном лечении следует тщательно сопоставить возможный риск с ожидаемым терапевтическим эффектом. Противопоказаниями к применению Неотигазона являются гиперчувствительность к препарату (ацитретину или наполнителям) или к другим ретиноидам; тяжелая печеночная и почечная недостаточность; выраженная хроническая гиперлипидемия, хронический алкоголизм; желчнокаменная болезнь, хронический панкреатит; заболевания центральной нервной системы, сопровождающиеся повышением внутричерепного давления. А. А. Кубанова и соавт. (2005) указывают на противопоказания к назначению ретиноидов при наличии в анамнезе эпителиомы (в том числе семейной), чешуйчато-клеточной или базально-клеточной карциномы [10]. Неотигазон обладает сильным тератогенным действием. Риск рождения ребенка с пороками развития особенно высок, если Неотигазон принимают до или во время беременности, вне зависимости от дозы и продолжительности терапии. В литературе указываются различные временные промежутки между окончанием приема ретиноидов и беременностью, необходимые для исключения риска возникновения тератогенного эффекта. По данным различных авторов этот период составляет от 6 месяцев до 2 лет [10].
Липофильные свойства препарата позволяют предположить, что он в значительных количествах попадает в грудное молоко. По этой причине Неотигазон нельзя назначать кормящим матерям. Побочные реакции отмечаются у большинства больных, принимающих Неотигазон, обычно они исчезают после уменьшения дозы или отмены препарата. Следует обратить внимание, что в начале лечения наблюдается усиление симптомов заболевания. Проведенный нами анализ терапии Неотигазоном больных БД показал, что самыми частыми побочными явлениями являются: сухость губ (n = 23; 100%), хейлит и трещины в уголках рта (n = 23; 100%); сухость и шелушение кожи (n = 23; 100%); сухость слизистых оболочек (n = 23; 100%); выпадение волос (n = 12; 52%); чувство жажды и сухости во рту (n = 5; 21,7%); реже наблюдаются непереносимость контактных линз (n = 3; 13%); конъюнктивит (n = 2; 8,6%), стоматит (n = 2; 8,6%), носовые кровотечения (n = 1; 4,3%), ринит (n = 1; 4,3%); нарушение вкусовых ощущений (n = 1; 4,3%). Эти побочные явления, как правило, обратимы и проходят после отмены Неотигазона. При появлении сильных головных болей, тошноты, рвоты и нарушения зрения препарат нужно немедленно отменить, а больного направить к невропатологу. Врач обязан контролировать функцию печени до начала лечения Неотигазоном, каждые 1–2 недели в течение первого месяца после начала лечения, а затем — через каждые 3 месяца во время приема поддерживающей дозы. Во время лечения большими дозами Неотигазона возможно обратимое повышение уровня триглицеридов и холестерина сыворотки, особенно у больных из группы высокого риска (с нарушениями липидного обмена, сахарным диабетом, ожирением, алкоголизмом). Если функция печени не нормализуется, препарат необходимо отменить. В этом случае рекомендуется продолжать контролировать функцию печени на протяжении еще 3 месяцев.
У пациентов с сахарным диабетом ретиноиды могут улучшить или ухудшить толерантность к глюкозе, поэтому на ранних этапах лечения концентрацию глюкозы в крови следует проверять чаще обычного.
Из-за риска развития гипервитаминоза А следует избегать одновременного применения витамина А и других ретиноидов. Поскольку как Неотигазон, так и тетрациклины могут вызывать повышение внутричерепного давления, их одновременное применение противопоказано. При комбинированном применении метотрексата и Неотигазона возникает риск развития гепатита, поэтому назначение одновременно этих двух препаратов также противопоказано.
Для уменьшения токсического влияния Неотигазона на организм назначают адъювантную терапию: гепатопротекторы, липотропные средства и желудочные ферменты, витамины группы В, никотиновую и пантотеновую кислоты. Для снижения риска возникновения гиперлипидемии, во время лечения следует избегать пищи, богатой жирами.
Согласно мнению различных авторов, альтернативными методами лечения могут быть Преднизолон (15–20 мг/сут), Дипроспан (2,0 в/м один раз в 10 дней № 3) и цитостатики: Проспидин (по 50–100 мг в/м ежедневно на курс 2,0–3,0 г) или Метотрексат (15 мг в/м один раз в 7 дней) [6, 11].
Наружное лечение во время приема ретиноидов принципиального значения не имеет, однако существенно улучшает общее состояние больного и повышает качество его жизни. Используются как классические мази и кремы, так и современные средства по уходу за сухой кожей различных фирм производителей. Для ликвидации массивных роговых наслоений назначаются мази с 2–5% салициловой кислотой, 10% мочевиной, 1–20% яблочной кислотой.
Кроме того, для лечения пациентов с БД применяется физиотерапия. В основном используются различные ванны: сульфидные продолжительностью 6–10 мин через день, на курс 12–15 ванн; радоновые ванны положительностью 10–20 мин через день; в домашних условиях возможно применять крахмальные ванны: 300–500 г картофельного крахмала разводят в 2–5 л холодной воды и затем вливают в ванну температурой 36–37 °С, длительность процедуры 15–20 мин через день, курс составляет 15–20 процедур. У детей продолжительность процедуры не должна превышать 15 минут, курс составляет 8–12 ванн.
До сих пор не решен вопрос о целесообразности применения ультрафиолетового облучения (УФО) у таких пациентов, мнения современных авторов противоречивы и требуют дальнейшего изучения [6, 12]. Согласно нашим наблюдениям у всех обследованных пациентов УФО или инсоляция провоцировали обострение процесса.
Благодаря достижениям отечественной и зарубежной науки в последние годы произошли существенные сдвиги в понимании клинико-генетического полиморфизма наследственной кожной патологии, значительно продвинулись познания в области патоморфологии и иммуноморфологии, что расширило возможности точной диагностики БД. Применение синтетических ретиноидов дало возможность повысить эффективность терапии этой категории больных. Однако лечение БД является длительным и всегда сопровождается развитием ряда побочных эффектов, что приводит к ограничению возможностей назначения препарата пожилым людям и пациентам с отягощенным анамнезом.
- Беренбейн Б. А., Студницин А. А. и др. Дифференциальная диагностика кожных болезней. М.: Медицина, 1989. 672 с.
- Елькин В. Д., Митрюковский Л. С. Избранная дерматология. Редкие дерматозы и дерматологические синдромы. Справочник по диагностике и лечению дерматозов. Пермь, 2000. 699 с.
- Мордовцев В. Н. Наследственные болезни и пороки развития кожи. М.: Наука, 2004. 174 с.
- Каламкарян А. А., Кубанова А. А., Акимов В. Г., Арифов С. С. Красный волосяной лишай Девержи // Вестник дерматологии и венерологии. 1990, № 6. С. 20–23.
- Кубанова А. А., Акимов В. Г. Дифференциальная диагностика и лечение кожных болезней: Атлас-справочник. М.: ООО «Медицинское информационное агентство», 2009. 304 с.
- Европейское руководство по лечению дерматологических заболеваний / Под ред. А. Д. Кацамбаса, Т. М. Лотти. М.: МЕДпресс-информ, 2008. 736 с.
- Катунина О. Р. Сравнительная иммуноморфологическая характеристика клеток воспалительного инфильтрата, участвующих в реакции гиперчувствительности замедленного типа у больных псориазом и болезнью Девержи. Автореф. дисс. канд. мед. наук. М., 2005. 20 с.
- Суворова К. Н., Куклин В. Т., Руковишникова В. М. Детская дерматовенерология. Казань, 1996. 441 с.
- Кубанова А. А., Арифов С. С. Особенности клинического течения отрубевидного красного волосяного лишая Девержи // Вестник дерматологии и венерологии. 1990, № 7. С. 59–61.
- Рациональная фармакотерапия заболеваний кожи и инфекций, передаваемых половым путем: Рук. для практикующих врачей под ред. Кубановой А. А., Кисиной В. И. М.: Литера, 2005. 882 с.
- Holliday A. C., Megan N. M., Berlingeri-Ramos A. Methotrexate: Role of Treatment in Skin Disease. // Skin Therapy Letter. 2013;18 (3).
- Osorio F., Magina S. Phototherapy and Photopheresis // Expert Rev Dermatol. 2011;6 (6): 613–623.
А. А. Кубанов*, доктор медицинских наук, профессор
Ю. А. Галлямова **, 1 , доктор медицинских наук, профессор
* ФГБУ ГНЦДК МЗ РФ, Москва
** ГБОУ ДПО РМАПО МЗ РФ, Москва
Abstract. Diagnostics of Devergie pityriasis rubra pilaris criteria and approaches to treatment are presented in the article. Application of synthetical retinoids allows increasing effectiveness of therapy of such patients. But treatment of Devergie disease require long time and is followed by development of several side effects that cause limitations for prescription of medicine to elderly people and to patients with compromised history.
источник