В месте перехода подвздошной кишки в слепую имеется баугиниевая заслонка — воспалительный процесс, развивающийся в этом месте, медициной классифицируется как баугинит. Это заболевание редко бывает первичным и самостоятельным, оно считается сопровождающим энтериты и колиты.
Баугинит может развиться по нескольким причинам:
- хроническое нарушение рациона питания, исключение из меню каких-либо составляющих — например, полный отказ от употребления в пищу мяса и/или рыбы;
- попадание болезнетворных микроорганизмов в организм вместе с пищей;
- индивидуальная непереносимость конкретных продуктов питания.
К развитию данного заболевания может привести и нарушение перистальтики кишечника, и некоторые нервные и/или эндокринные патологии.
Симптомы рассматриваемой патологии очень схожи с любыми другими заболеваниями пищеварительной системы:
- болевой синдром в правом боку (подвздошная область) — неинтенсивная, периодическая, чаще возникает через 30-40 минут после приема пищи;
- вздутие живота, сильно повышенное газообразование даже при отказе от специфических продуктов, приводящих к метеоризму;
- нарушение стула — у больного могут быть и поносы, и запоры в хронической форме.
При надавливании на живот (особенно на зону правого подреберья) можно отчетливо услышать урчание, а боль в этот момент будет более сильной.
Баугинит — заболевание, которое практически невозможно диагностировать самостоятельно, без помощи профессионалов. Врач обязательно примет во внимание симптомы, описанные выше, и назначит дополнительные/уточняющие исследования:
- рентгеноскопия — выявляется энтерит и/или колит;
- колоноскопия — врачом будет отмечена увеличенная в размере, отекшая баугиниевая заслонка;
- бактериологическое исследование материала из кишечника — устанавливается уровень нарушений микрофлоры пищеварительного тракта.
В некоторых случаях, при особо тяжелом состоянии больного, врач может назначить проведение эндоскопии — это позволяет диагностировать атрофию слизистой.
Баугинит должен лечиться исключительно в стационаре — необходимо вести динамическое наблюдение за больным. Лечение рассматриваемого заболевания должно вестись только с применением комплексной терапии — важно не только убрать симптоматику, но и снять воспаление/отечность баугиниевой заслонки.
Если данный воспалительный процесс развился в результате попадания в организм болезнетворных микроорганизмов и имеет инфекционную природу, то врачи назначают прием антибактериальных и противовирусных препаратов. Подобные лекарственные средства подбираются в строго индивидуальном порядке — лечение баугинита не должно привести к осложнениям в виде аллергической реакции на препараты, нарушению микрофлоры кишечника.
Какой бы этиологии баугинит не был, больной получает следующие назначения:
- Танальбин/Висмут/Каолин — препараты, оказывающие обволакивающее и вяжущее действия;
- Полизим/Абомин — ферментивные лекарственные средства;
- препараты холинолитического направления.
Лечение рассматриваемого воспалительного процесса в баугиниевой заслонке кишечника может привести (и в 98% случаев так и бывает) к серьезным нарушениям в работе пищеварительной системы. И прежде всего отмечаются кардинальные изменения в составе микрофлоре, лечение которых проводится следующими препаратами:
- бификол и энтеросептол;
- атропина сульфат и метацин;
- интестопан и колибактерин.
Обязательно назначаются спазмолитики — баугинит может провоцировать сильные спазмы, кишечные колики.
При появлении симптомов интоксикации организма, хроническом запоре лечение нужно вести с добавлением в лист назначения активированного угля.
Лечение баугинита должно проводиться исключительно под контролем врача и с использованием лекарственных средств. Но это вовсе не означает, что народные средства будут нецелесообразны — некоторые из них могут оказать впечатляющий эффект. Причем, снять воспаление и отек ими вряд ли получится, а вот улучшить состав микрофлоры после приема антибактериальных/противовирусных/холинолитических лекарственных средств вполне реально. К подобным относятся:
- отвар из цветков ромашки аптечной и листьев мяты;
- настойка корней лапчатки;
- отвар из плодов черники и черемухи — можно по отдельности, а можно и в качестве микса.
Обязательно нужно соблюдать диету: исключаются любые продукты/блюда, которые могут раздражать кишечник, активно воздействовать на газообразование. В первые дни баугинита у больного наблюдается обильный понос, что приводит к обезвоживанию Поэтому при назначении лечения в первый и второй день вводится полный запрет на прием пищи — больному положено только обильное питье.
Баугинит подразумевает использование в процессе лечения физиотерапевтических процедур. Хорошо зарекомендовали себя диатермия, грязевые аппликации/ванны, орошения кишечника. Лечение рассматриваемого воспалительного процесса может быть завершено в специализированных санаториях.
Баугинит — достаточно неприятное заболевание, потому что нарушает привычный ритм жизни. Но при своевременном обращении к специалистам, соблюдении всех врачебных рекомендаций/назначений, прогноз имеет благоприятный.
источник
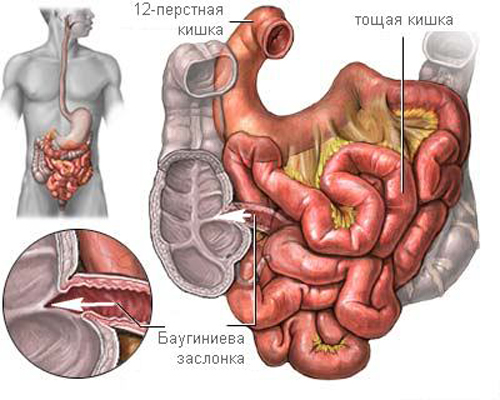
Баугиниевая заслонка кишечника — это плотно сомкнутая складка естественного происхождения, сформированная в месте соединения тонкой и толстой кишки. Функциональным ее предназначением является обеспечение движения содержимого кишечника по направлению от подвздошной кишки к слепой.
Недостаточность илеоцекального клапана (еще одно название данного органа) обусловливает заброс пищевых масс в обратном направлении. Баугиниева заслонка при нарушении функционала приводит к перегруженности тонкого кишечника микрофлорой толстой кишки и, как следствие, его воспалению. Регулярное проявление данной патологии вызывает заболевание, именуемое хроническим энтеритом.
Баугиниева заслонка, формы отверстия которой могут быть открытыми круглыми, сомкнуто-губовидными, полуоткрыто-щелевидными, может прекратить выполнять свои природные функции по следующим причинам:
- врожденные анатомические аномалии и дефекты;
- последствия хирургического вмешательства;
- воспалительные процессы в близкорасположенных органах, к примеру яичниках;
- присутствие в организме болезнетворных микробов, попадающих внутрь вместе с пищей;
- болезни неврологического характера.
Отдельно хочется выделить причины психосоматического характера, являющиеся провокаторами практически половины всех болезней желудочно-кишечного тракта.Психика и соматика (душа и тело) – целостная единая система с прочной взаимосвязью составляющих. Любое глубокое эмоциональное переживание отражается на физическом здоровье человека, и, наоборот, неважное самочувствие напрямую влияет на мысли, настроение, поведение. Баугиниева заслонка, лечение патологий которой в большинстве случаев является успешным, также не является исключением и может воспалиться по психосоматическим причинам.
Недостаточность баугиниевой заслонки является малоизученным заболеванием, так как характеризуется достаточно неспецифичными симптомами:
- метеоризм (чрезмерное скопление газов),
- нарушение стула: поносы и запоры;
- бурление в животе, которое особенно хорошо слышится при надавливании на живот, а именно в зону правого подреберья;
- плохой запах изо рта, присутствие горечи в ротовой полости;
- изжога, тошнота, отрыжка;
- болевые ощущения в правом боку. Боль неинтенсивная, периодическая, часто возникает через некоторое время после приема пищи;
- головокружение;
- учащенное сердцебиение;
- повышенная утомляемость;
- потеря веса.
В большинстве случаев недостаточность баугиниевой заслонки выявляется совершенно случайно (в процессе обследования организма или при проведении скрининга) и может ошибочно приниматься за другое заболевание.
Увидеть баугиниеву заслонку и точно определить ее функциональные возможности можно путем проведения колоноскопии, позволяющей детально рассмотреть подвздошную кишку, слизистую тонкого кишечника, а также выявить присутствующие в организме воспалительные процессы.
Диагностировать патологию илеоцекального клапана можно несколькими методами, одним из которых является ирригоскопия, заключающаяся во введении контрастного вещества с содержанием бария в прямую кишку и последующем проведении рентгенографии. Проводимые манипуляции позволяют увидеть распределение контрастного вещества и поставить на основании увиденного предположительный диагноз, подтвердить который можно методом эндоскопического исследования.
Достаточно эффективным и дорогим способом диагностики является капсульная эндоскопия, в процессе которой пациенту требуется заглотить миниатюрную видеокамеру, оснащенную источником питания. На сегодняшний день этот метод является самым достоверным и единственным позволяющим полностью осмотреть внутренность тонкого кишечника.
Выявленная патология илеоцекального клапана лечится исключительно в условиях стационара и только с применением комплексного подхода. Если развитие воспаления происходит по причине присутствия в организме инфекции, медики назначают противовирусные препараты и антибактериальные средства.При анатомическом характере болезни лечение проводится не только лекарственными средствами (с содержанием магния), но и хирургическим вмешательством, заключающимся в сужении баугиниевой заслонки. Такие манипуляции позволяют снизить объем содержимого, возвращающегося обратно в тонкий кишечник.
Терапия направлена как на устранение симптоматики, так и на снятие воспаления и отечности. Проблему патологического состояния илеоцекального клапана почти всегда решает нормализация образа жизни, при условии, что причины болезни обусловлены функциональными причинами. Поэтому в первую очередь требуется наладить режим дня и нормализовать собственный рацион. Кушать требуется маленькими порциями, в день около 6-7 раз. Это позволит нормализовать работу клапанной системы ЖКТ и отрегулировать механизм одностороннего продвижения пищевых масс. Меню следует разнообразить механически щадящей пищей: слизистыми супами, паровыми рыбными и мясными котлетами, фрикадельками. Фрукты рекомендуется употреблять в виде пюре, соков, компотов. Очень полезны печеные яблоки. Важно отказаться от жареных и острых блюд, черного хлеба, свеклы, капусты, ограничить употребление кофе, а также отказаться от вредных привычек: алкоголя и курения. Больные находятся под наблюдением врача на протяжении полугода.
Так как баугиниева заслонка часто может воспаляться по причине психосоматических сбоев, необходимо не допускать в свою жизнь факторы стресса. За помощью в данном вопросе можно обратиться к психологу или психотерапевту.
Патология ее в каждом конкретном случае нуждается в индивидуальном терапевтическом подходе, который определяется только лечащим врачом с учетом проведенной диагностики и оценки факторов риска.
источник
Баугинит – это заболевание, которое развивается вследствие воспалительного процесса в ткани баугиниевой заслонки (илеоцекального клапана). Она представляет собой анатомическое образование, которое отделяет тонкий кишечник от толстого. Клапан располагается на границе между подвздошной и слепой кишкой.
Воспалительный процесс в баугиниевой заслонке в большинстве случаев не является изолированным. Он возникает как осложнение патологии толстой или тонкой кишки.
-
боли в животе, локализующиеся в правой подвздошной области (в месте расположения илеоцекального клапана);
- тянущий характер боли, связь с приемом пищи – возникает через несколько часов после еды;
- вздутие живота, метеоризм;
- диарейный синдром, изменение характера стула;
- урчание в животе;
- постоянная тошнота;
- отрыжка.
- пищевая токсикоинфекция, развивающаяся при попадании в кишечник бактерий вместе с пищей;
- энтерит или колит (вторичное распространение воспаления на баугиниеву заслонку);
- аллергическая реакция на употребление тех продуктов, к которым у пациента имеется гиперчувствительность;
-
глистные инвазии;
- нервные расстройства, постоянное психоэмоциональное напряжение;
- эндокринные нарушения (сахарный диабет, гипотиреоз, тиреотоксикоз);
- погрешности питания – несбалансированный рацион, недостаточное поступление белка в организм (например, на фоне вегетерианской диеты);
- ожирение и другие расстройства метаболизма;
- низкая физическая активность, нединамичный образ жизни;
- нарушения активности перистальтики, частые запоры или диарея.
-
Рентгенологическое исследование пищеварительной системы. Методика предполагает введение в желудочно-кишечный тракт контрастного вещества (бариевой взвеси), которая хорошо визуализируется на рентгенологических снимках. Распределение контраста позволяет оценить рельеф кишечника. При наличии баугинита обнаруживается изменение характера слизистой в области перехода подвздошной кишки в слепую. При длительном течении заболевания и присоединении недостаточности илеоцекального клапана возможно обнаружение обратного пассажа бария по кишечнику. Рентгенологическое исследование пищеварительной системы является малоинформативным способом диагностики. При его проведении можно обнаружить косвенные изменения, которые необходимо подтвердить с помощью других методик диагностики.
- Колоноскопия. Исследование является основным способом обнаружения баугинита. Оно представляет собой эндоскопическое обследование кишечника с помощью специальной оптической аппаратуры, позволяющей в реальном времени оценить состояние слизистой оболочки. При наличии патологии в области илеоцекального клапана обнаруживаются признаки воспаления – гиперемия и отек стенки, возможно появление эрозий. С помощью колоноскопии можно обнаружить также колит, который является частой сопутствующей патологией при баугините.
-
Исследование кала на скрытую кровь. При длительном течении баугинита возможно повреждение стенки кишечника, что приводит к дефектам стенок местных сосудов и появлению незначительного хронического кровотечения. При макроскопическом исследовании кала кровь обычно не обнаруживается. Поэтому необходимо провести специальный анализ на скрытую кровь, который обнаруживает даже небольшое количество эритроцитов в испражнениях.
- Исследования крови. Проведение общего и биохимического анализов крови – обязательный компонент обследования любого пациента. Эти методики позволяют оценить общее состояние больного, обнаружить общие проявления патологии, выявить сопутствующие заболевания.

Большое значение имеет и режим питания. Рекомендуется увеличить число приемов пищи до 5-6 раз в сутки, при этом разовый объем порции необходимо сократить. Поступление пищи в небольших количествах позволяет снизить нагрузку на «больной» кишечник.
| Рекомендуемые продукты | Нерекомендуемые продукты |
|
|
Основной группой препаратов, которые используются в терапии баугинита, являются антибактериальные средства. Препараты необходимы для уничтожения патогенных микроорганизмов, размножающихся в области илеоцекального клапана. Кроме того, пациенту назначается симптоматическая терапия, направленная на борьбу с клиническими проявлениями заболевания:
-
обволакивающие средства;
- прокинетики, восстанавливающие нормальную перистальтику;
- спазмолитики, купирующие боли;
- ферментативные средства;
- пробиотики и пребиотики для восстановления нормальной микрофлоры.
Баугинит – это патология, которая при соответствующем лечении проходит бесследно и не оставляет никаких осложнений. В редких случаях, когда пациент не обращается к врачу, возможно развитие недостаточности илеоцекального клапана, кишечное кровотечение из локальных сосудов, а также дальнейшее распространение воспалительного процесса на толстую или тонкую кишку.
источник
Баугиниева заслонка (valva ileocecalis) – это привратник: он открывается и закрывается, пропуская кишечное содержимое только в одном направлении. Барьер начинает своё активное функционирование по достижении ребёнком возраста 3 лет. Анатомическая структура удерживает обсеменённость кишечника в объёме, необходимом для полноценного функционирования организма. Недостаточность баугиниевой заслонки (илеоцекального клапана) вызывает баугинит (собственно, её воспаление) или другие факторы. Для точного установления причины следует обратиться к гастроэнтерологу.
Несостоятельность привратника становится причиной заброса более миллиарда микробов из толстого в тонкий кишечник. Явление крайне неблагоприятно для состояния организма. Происходит плотное размещение чужеродной микрофлоры на стенках тонкой кишки. Это создаёт удобные условия для прогрессирования процесса гниения и брожения внутри неё. Продукты жизнедеятельности болезнетворных возбудителей губительно воздействуют на слизистый покров тонкой кишки. К числу указанных веществ относится фенол, крезол, карболовая кислота, сероводород, этан. Сразу после всасывания в кровь, продукты провоцируют явление аутоинтоксикации.
Организму достаточно сложно вывести их в полной мере, процесс детоксикации усложняется при наличии у человека печёночных патологий. В результате кишечная стенка подвергается токсическим, инвазивным, деструктивным изменениям. Но больше всего микробы предрасположены к омертвлению тканей. При длительном отсутствии диагностики и адекватного лечения высока вероятность дистрофических и даже некротических процессов внутри слизистого покрова. Кишечная стенка теряет свою барьерную функцию. Организм становится беззащитен перед микробной агрессией.
Существует несколько факторов, негативно сказывающихся на состоянии и функции физиологического затвора:
• Резкий отказ от определённого вида продуктов.
• Тяжело протекающие воспалительные процессы органов пищеварения.
• Наличие патологий неврологического происхождения.
• Врождённые пороки развития пищеварительного тракта.
• Перенесенные оперативные вмешательства или травмы брюшной полости.
Точные причины появления заболевания не всегда удаётся установить. В этом случае патология классифицируется как идиопатическая.
При дисфункции илеоцекального клапана к врачам обращаются с разнообразными жалобами. Симптомы характерны для 95% заболеваний органов пищеварения:
• Болевой синдром – неприятные ощущения локализуются на разных участках брюшной полости.
• Диспепсические расстройства (тошнота, рвота).
• Отсутствие дефекации на протяжении 3 суток (у 25% пациентов).
• Громкая кишечная моторика, завершающаяся позывами к дефекации.
• Метеоризм, напряжение передней брюшной стенки.
• Проблемы с дефекацией – у 75% пациентов с рассматриваемой патологией возникает диарея.
• Горький привкус во рту, изжога, наличие серого или белого налёта на языке.
Дополнительно пациентов беспокоит повышенная утомляемость, снижение веса при сохранении прежнего аппетита, бессонница.
Лабораторно выявляют наличие дисбактериоза, а также неспецифической бактериемии. В совокупности явления указывают на то, что кишечник стал входными воротами инфекции. Вследствие перехода патологии в хроническую форму, лимфоидная ткань на протяжении ЖКТ также подвержена негативному воздействию. Анализ крови позволяет выявить дефицит иммуноглобулинов A и M.
Из инструментальных методов диагностики информативными являются ирригоскопия и манометрия. В норме давление внутри толстой кишки – не выше 10-20 мм рт. ст., во время дефекации повышается до 200 мм рт. ст.
В гастроэнтерологии ориентируются на классификацию дисфункции илеоцекального клапана.
Система составлена с учётом результатов проведенной ирригоскопии:
• 1 степень — визуализируется заброс контрастной взвеси только в терминальную петлю подвздошной кишки. Стадия характеризуется увеличением клапана, болезненностью при пальпации. Опорожнение толстого кишечника от контрастной массы не способствует увеличению ретроградного заброса.
• 2 степень — заброс контрастной смеси в подвздошную кишку протекает одновременно с контрастированием 2-3 петель. Отмечается болевая реакция на пальпацию. Повышенное давление внутри просвета не вызывает увеличение заброса.
• 3 степень — визуализируется заброс в подвздошную кишку большого объёма контрастной взвеси. Она заполняет сразу несколько петель, сочетается с увеличением губ илеоцекального клапана и деформацией обеих уздечек.
Недостатки ирригоскопии – значительная лучевая нагрузка на пациента, отсутствие чётких оценочных критериев и объективных показателей рассматриваемого нарушения. Часто встречаются случаи ложноположительных результатов. Подобный исход диагностики вызван особенностями процедуры. Купол слепой кишки плотно заполняется контрастной смесью. В результате происходит закономерное раскрытие естественного затвора. Чрезмерное растяжение слепой кишки – исход глубокой пальпации, массажа и сокращения при дефекации.
Существует предположение, что нарушение функции естественного затвора связано с дисплазией соединительной ткани. Поэтому нельзя исключать вероятность развития онкологии при недостаточности баугиниевой заслонки.
Терапию начинают с коррекции питания – отказаться от жареной, трудно перевариваемой пищи, кислых, острых, копчёных продуктов. Противопоказаны кофе, алкоголь, газированные напитки. Соблюдать режим – питаться в одинаковое время, не менее 4 раз в день, порциями до 400 г (в зависимости от вида пищи).
Ограничиться от воздействия стрессовых факторов, устранить неврологические расстройства при их наличии.
Медикаментозное лечение направлено на устранение первичной клапанной дисфункции.
1. Назначают Магния оротат – препарат, представляющий собой сочетание магния и нестероидного анаболика оротовой кислоты. Эффект лекарства направлен на нормализацию усвоения этого микроэлемента тканями. Магния оротат назначают перорально: дозировка – 1,0 г трижды в сутки на протяжении 3 месяцев. Затем корректируют предписание – принимать по 0,5 г 3 раза в сутки в течение последующих ещё 3 месяцев. Противопоказания к применению препарата – наличие у пациента почечной недостаточности.
2. Медикаментозная терапия предполагает введение Прозерина, Координакса – для стимуляции моторики за счёт улучшения тонуса органов пищеварения.
3. Для купирования тошноты (и соответственно, позывов к рвоте) назначают внутримышечное введение Церукала.
4. Нормализация кишечной микрофлоры происходит благодаря применению пробиотиков.
5. Витамины (C, B6, B2) чаще назначают парентерально (инъекционный путь введения позволяет быстрее купировать гиповитаминоз).
Абсолютная недостаточность баугиниевой заслонки – показание к реализации хирургического подхода. Операции по нормализации состояния илеоцекального клапана при его дисфункции – технически просты и безопасны. Современные хирурги проводят их без вскрытия просвета пищеварительного тракта, снижая тем самым риск послеоперационных осложнений.
Распространённая методика нормализации диаметра илеоцекальной заслонки – наложение скрепок на губы клапана в процессе колоноскопии. В 99% случаев наступает полное клиническое выздоровление. Преимущества способа – не нужно проводить тяжёлый наркоз, отсутствуют послеоперационные рубцы. Не требуется частое обезболивание пациента (после традиционных операций анальгетик вводят минимум – 1 раз в 2 часа).
Недостаточность баугиниевой заслонки – состояние, которое сложно поддаётся выявлению без применения методов диагностики. Именно на приёме у врача, во время обследования, и подтверждается наличие нарушения. Признаки заболевания напоминают проявление многих других патологий. Специалист проводит дифференциальную диагностику, назначает лечение, даёт рекомендации относительно питания. Успешность терапии во многом зависит от профессионализма гастроэнтеролога, но не последнюю роль играет своевременность обращения за медицинской помощью.
источник
Воспалительный процесс одного из участков кишечника, именуемого баугиниевой заслонкой, и определяет заболевание под названием баугинит.Анатомическое образование, именуемое еще ободочной заслонкой, находится между толстым кишечником и, так называемой, подвздошной кишкой, точнее, последней ее петлей.
Илеоцекальный клапан, как еще называют этот участок, обеспечивает изоляцию отличающихся, причем, существенно, по экологическим, а также физиологическим показателям биотопов слепой и подвздошной кишок.
Начало воспалительного процесса провоцируютразные причины. Чаще всего, это болезнетворные микробы, которые могут попасть в кишечник из-за пренебрежения элементарной личной гигиеной, а также небрежное отношение к процессу приготовления пищи.
Не последнюю роль в возникновении воспаления баугиниевой заслонки играет и рацион питания. Недостаток витаминов, минералов, продуктов богатых белком тоже могут стать причиной воспаления. Болезнь может спровоцировать и индивидуальная непереносимость на определенный продукт.
Значительными факторами в возникновении недуга, считаются нервно-эндокринное состояние, а также нарушение моторики кишечника.
Частобаугинит сопровождает другие воспалительные процессы в кишечнике, колит и энтерит.
Одним из признаков баугинита могут быть схваткообразные боли, которые локализируются в правой подвздошной области. Болезненность обнаруживается и при прощупывании в районе подвздошной кишки.
Еще одним симптомом баугинита считается частое урчание в животе, а также его вздутие.
Признаками воспаления илеоцекального клапана являются тошнота и отрыжка, а также нарушение стула.
После первичного осмотра и опроса больного на основании клинических симптомов может быть поставлен предварительный диагноз. Чтобы дать точный прогноз назначаются более обширные методы диагностики.
Прежде всего, это рентгеноскопия и колоноскопия кишечника. Благодаря им признаки воспаления в баугиниевой заслонке определяются довольно точно.
Бактериальная флора, а также нарушения функции пищеварения определяют благодаря достаточно серьезным лабораторным исследованиям, микроскопическим и бактериологическим.
Одним из эффективнейших методов диагностики считается и эндоскопия. Признаками баугинита при таком исследовании служит покраснение, отек слизистой оболочки определенных участков кишечника. Наблюдается и атрофия слизистой, как тонкой, так и толстой кишки.
Многие заболевания ЖКТ возникают на фоне не соблюдения элементарных санитарных норм при приготовлении пищи. Для того чтобы болезнетворные микробы в организмне попали, став причиной развития баугинита, следует для приготовления блюд использовать продукты только свежие. Особенно важно это при покупке мяса, рыбы, молочных изделий.
Обязательно подвергайте продукты достаточной термической обработке. Если это овощи и фрукты, или зелень, предназначенные для использования в сыром виде – хорошенечко их мойте. Не помешает обдавать такие продукты кипятком.
Отдельно для каждого продукта должны быть разделочные доски. И не толькодля овощей и мяса, но и для рыбы. После использования их тщательно моют, как и всю кухонную утварь, в которой блюда готовят и подают на стол.
Не лишним будет и соблюдение личной гигиены: обязательное мытье рук, особенно перед началом трапезы, регулярная влажная уборка в доме, обработка дезинфицирующими средствами ванной комнаты и туалета.
Важную роль в профилактике баугинита играет и рацион питания. Пища с достаточным содержанием витаминов, а также микро и макроэлементов – это один из факторов способствующих нормальной работе кишечника. В рационе обязательно должны присутствовать продукты белкового происхождения.
Если болезнь все-таки возникла, то в этой связи немаловажную роль играет лечебная диета.При воспалении ободочной кишки кушать надо чаще, но не переедать.Пища должна быть щадящей, а во время обострения употребление некоторых продуктов, например фруктов и овощей в сыром виде, необходимо ограничивать.
Не рекомендуется употребление продуктов, которые имеют послабляющее действие, а также вызывающих брожение. Из рациона исключаютвиноград, сливы, чернослив, а также капусту и свеклу. Не разрешается квас и кисломолочные продукты. Стоит исключить из своего меню острые приправы и ограничить употребление соли.
Еще одним эффективнейшим средством профилактики, является, конечно же, регулярное посещение семейного доктора, а в случае хронических воспалительных процессов в области баугиниевой заслонки – гастроэнтеролога. Увеличивает шанс на выздоровление и санаторно-курортное лечение в учреждениях желудочно-кишечного направления.
Методика лечения воспалительных процессов в области баугиниевой заслонки определяется особенностью течения заболевания. Важную играетрольи состояниеобщее организма больного, а также характер осложнений, которые могла спровоцировать болезнь.
Если природа заболевания носит инфекционный характер, пациент помещается в инфекционную больницу. При данном заболевании имеет место противопаразитарная и антибактериальная терапия. Распространена практика назначения больным антибиотиков, так называемого, широкого спектра воздействия, принадлежащих к группе сульфаниламидов или же тетрациклинов. Прием таких препаратов должен продолжаться не менее 7 дней.
В комплекс лечения входят и препараты с угнетающим воздействием на патогенную флору кишечника, а также способствующие уменьшению гнилостных и бродильных процессов. Особую эффективность в этой связи продемонстрировали интестопан, энтеросептол, мексаформ.
Используются и препараты с одновременным иммуностимулирующим и антимикробным действием. Это лактобактерин, бифидумбактерин и другие.
Если больной страдает диареей, то назначаются вяжущие средства, а также обволакивающие, например, такие как тансал, танальбин. Показаны в этом случае настои и отвары из трав. Отлично справляются с задачей растения, содержащие именно дубильные вещества. Это и зверобой, и плоды черники, а также черемухи. Можно приготовить отвар из корневищ лапчатки или змеевика.
При поносе, причиной которого является секреторная недостаточность желудка, показаны препараты, так называемых, пищеварительных ферментов – фестал, панкреатин.
С метеоризмом, который тоже является одним из симптомов баугинита, может справиться активированный уголь, а также средства народной медицины – настой мяты перечной или цветков ромашки лекарственной.
Особое место в терапии именно в период обострений баугинита, занимают физиотерапевтические методы. Этот список достаточно обширен. В него входят и диатермия, и грязевые аппликации, а также кишечное орошение.
Немаловажным фактором в лечении воспаления илеоцекального клапана являетсясоблюдение специальной диеты. Больному показано, так называемое, дробное питание, когда надо кушать чаще (4-6 раз), но порции уменьшают. Блюда должны быть обработаны так, чтобы слизистая кишечника не подвергалась раздражению. Некоторые продукты, например те, которые вызывают повышенное газообразование и брожение, вообще исключаются из меню больного. Фрукты и овощи используются только термически обработанные. Лучше их отваривать или запекать.
После окончания периода обострения, во время которого больной обычно подлежит госпитализации, последующие полгода обязательно регулярное посещение гастроэнтеролога и желательное санаторно-курортное лечение. Будьте здоровы!
источник
Баугинит — это воспалительное поражение баугиниевого клапана, который отделяет тонкий кишечник от толстого, предотвращая обратный заброс каловых масс из слепой кишки в подвздошную. Проявляется болями справа внизу живота, жидким стулом, урчанием и метеоризмом. Диагностируется с помощью ирригоскопии, УЗИ брюшной полости, копрограммы и бактериального посева каловых масс. Для лечения могут применяться антибиотики, пробиотики, пищеварительные энзимы, иммуномодуляторы, регуляторы стула, спазмолитики и инфузионная средства. Медикаментозную терапию дополняют коррекцией диеты и физиотерапевтическими процедурами.
Баугинит как самостоятельное заболевание пищеварительного тракта наблюдается крайне редко. По результатам наблюдений в сфере гастроэнтерологии и проктологии, воспаление илеоцекального клапана обычно сочетается с энтеритами, колитами и энтероколитами. Болезнь может протекать как остро, так и хронически. Развитие острого баугинита часто ассоциировано с кишечной инфекцией. Хроническое течение более характерно для патологий, вызванных нарушениями иммунитета, питания и процессов пищеварения. Актуальность своевременной диагностики расстройства обусловлена возможностью формирования функциональной несостоятельности баугиниевой заслонки и других осложнений.
Баугинит возникает под действием тех же провоцирующих факторов, что и воспалительные болезни тонкого и толстого отделов кишечника. Непосредственными возбудителями инфекционной формы заболевания являются патогенные микроорганизмы (бактерии брюшного тифа, дизентерии, туберкулеза, других инфекций) и условно-патогенная флора (кишечная палочка, стафилококки, стрептококки). Неинфекционный вариант баугинита развивается в рамках неспецифического язвенного колита, болезни Крона и других кишечных воспалений. Основными этиофакторами считаются:
- Гастроэнтерологическая и колопроктологическая патология. Воспаление илеоцекальной заслонки чаще наблюдается при расстройствах моторной и секреторной функции органов ЖКТ (дискинезиях желчевыводящих путей и кишечника, ферментопатиях). Заболевание провоцируется нарушением пассажа пищи и процессов пристеночного пищеварения.
- Несоблюдение гигиенических правил. Инфекционный баугинит выявляется при попадании в кишечник патогенных микроорганизмов. Риск заражения повышается при употреблении плохо вымытых или недостаточно термически обработанных продуктов, проживании в антисанитарных условиях, контактах с людьми, страдающими кишечной инфекцией.
- Нерациональное питание. При недостатке в рационе белков, витаминов и микроэлементов нарушается всасывание питательных веществ, замедляются регенераторные процессы в слизистой баугиниевого клапана. Дополнительным повреждающим фактором становится изменение состава естественного кишечного биоценоза с развитием дисбиоза.
- Нарушения иммунитета. Возникновение баугинита может быть связано с активацией условно-патогенной микрофлоры на фоне снижения общих и локальных защитных сил организма. При гиперергической иммунной реакции возможно аутоиммунное и аллергическое воспаление, которое в ряде случаев является генетически обусловленным.
Механизм развития баугинита основывается на дисбалансе между повреждающими воздействиями на илеоцекальный клапан и кишечными защитными факторами. При инфекционном генезе ведущую роль играет массивное обсеменение микроорганизмами, экзо- и эндотоксины которых способствуют альтерации тканей и выбросу медиаторов воспаления. В поврежденной слизистой наблюдается расширение сосудов, нарушение микроциркуляции, экссудация внутрисосудистой жидкости, отек. В результате ухудшается всасывание, возможно возникновение стеноза или недостаточности баугиниевой заслонки.
Неинфекционные варианты баугинита отличаются сложным патогенезом. В развитии реакции могут участвовать Т-лимфоциты, антитела, протеазы, цитокины, интерлейкины, компоненты системы комплемента и другие провоспалительные агенты. Характерна атрофия слизистой, связанная с угнетением регенерации за счет дефицита отдельных питательных веществ и ускорения процессов апоптоза. В наиболее тяжелых случаях инфекционного и неинфекционного воспаления наблюдается эрозивное и язвенно-некротическое повреждение слизистой.
Поскольку заболевание редко протекает изолированно, его клиника обычно сочетается с признаками воспаления прилежащих отделов кишечника. При баугините пациенты предъявляют жалобы на боли в правой подвздошной области, которые могут усиливаться после еды. Наблюдается учащение дефекации до 5-7 раз в день с выделением большого количества жидкого зловонного кала и последующим уменьшением болевых ощущений. Развиваются другие диспепсические симптомы: урчание в животе, метеоризм, иногда – тошнота и рвота.
Если баугинит сопровождается тяжелой диареей, выявляются признаки обезвоживания организма: сухость кожи и слизистых оболочек, чувство сильной жажды, головные боли и головокружения. Язык обложен белым налетом с отпечатками зубов по краям. Повышение температуры тела до 38-39° С отмечается в случае выраженного воспалительного процесса в кишечнике. При хроническом течении заболевания пациенты теряют массу тела из-за функциональной несостоятельности пищеварительной системы.
При отсутствии лечения наблюдается восходящее распространение микробной флоры с развитием тотального энтерита, что существенно затрудняет процесс пищеварения. При баугините снижается всасывание белков и жиров, нарушается водно-электролитный обмен. В случае перехода инфекции на червеобразный отросток может возникать аппендицит. При длительном течении заболевания существует риск поражения всех слоев стенки кишечника, перфорации кишки с последующим кровотечением и перитонитом.
После перенесенного баугинита может сформироваться вторичная недостаточность баугиниевой заслонки, которая характеризуется неполным смыканием клапанного аппарата между подвздошной и слепой кишкой. В результате этого происходит постоянный заброс колонизированного бактериями толстокишечного содержимого в тонкую кишку, сопровождающийся синдромом избыточного бактериального роста. У пациентов наблюдаются частые, резистентные к медикаментозной терапии энтериты и колиты. В редких случаях илеоцекальный переход стенозируется.
Топическая постановка диагноза может быть затруднена, что обусловлено неспецифичностью клинической картины, сходной с проявлениями воспаления других отделов кишечника. Подозревать баугинит необходимо при локализации болей справа в подвздошной области. Диагностический поиск предполагает проведение комплексного лабораторно-инструментального обследования пациента, включающего следующие методы:
- Копрограмма. Микроскопическое исследование кала при баугините позволяет выявить признаки мальабсорбции и мальдигестии – большое количество непереваренной клетчатки и исчерченных мышечных волокон, наличие зерен крахмала. На воспалительный процесс указывает высокое содержание слизи и обнаружение лейкоцитов.
- Бактериологический посев. Для подтверждения бактериальной природы заболевания обязательно назначают посев кала на питательные среды, что помогает определить вид патогенного микроорганизма. При подозрении на вирусную этиологию может применяться иммунохроматографический метод для поиска антигенов в кале.
- УЗИ органов брюшной полости. Ультразвуковое исследование используется в качестве быстрого неинвазивного метода дифференциальной диагностики баугинита с другими болезнями ЖКТ. Особое внимание обращают на илеоцекальную область для своевременного обнаружения признаков воспаления червеобразного отростка.
- Ирригоскопия. Рентгенографическое исследование кишечника после ретроградного введения контрастного вещества и применения двойного контрастирования дает возможность определить симптомы поражения баугиниевой заслонки. Рефлюкс контраста в тонкий кишечник указывает на недостаточность илеоцекального клапана.
В клиническом анализе крови при баугините отмечаются признаки воспаления – лейкоцитоз и повышение СОЭ. При биохимическом исследовании крови выявляется снижение уровня общего белка, диспротеинемия с преобладанием гамма-глобулинов. При подозрении на кровотечение из ЖКТ проводят пробу Грегерсена на скрытую кровь в кале. При недостаточной информативности других методов назначают КТ брюшной полости.
Баугинит дифференцируют с воспалением смежных анатомических структур илеоцекальной области (аппендицитом и мезаденитом). В пользу воспаления баугиниевой заслонки свидетельствует отсутствие УЗИ-признаков поражения аппендикса и подвздошных лимфоузлов. Имеет значение физикальное обследование пациента – положительные симптомы раздражения брюшины более типичны для аппендицита. К осмотру больного с возможным баугинитом кроме гастроэнтеролога и проктолога по показаниям может привлекаться инфекционист или хирург.
Выбор терапевтической тактики зависит от динамики развития баугинита, выраженности его клинических симптомов и этиологического фактора, спровоцировавшего заболевание. Пациентов с инфекционной формой болезни госпитализируют в инфекционный стационар, с острым неинфекционным процессом — в гастроэнтерологическое или терапевтическое отделение. При хронической форме возможно амбулаторное лечение. Рекомендовано частое дробное питание с употреблением механически щадящей пищи, ограничением углеводов и жиров. Схема лечения может включать:
- Антибиотики. Антибактериальная терапия проводится при подтвержденном инфекционном генезе баугинита. При выборе препарата учитывается чувствительность возбудителя. Часто применяются сульфаниламиды, производные 8-оксихинолина в комбинации с пробиотиками для нормализации кишечной флоры.
- Кристаллоидные и коллоидные растворы. Показанием для назначения инфузионной терапии служит выраженная диарея, приводящая к значительному обезвоживанию организма. Внутривенные инфузии также рекомендованы для организации парентерального питания и обеспечения дезинтоксикации.
- Пищеварительные ферменты. Заместительная энзимотерапия используется при заболеваниях, сопровождающихся снижением секреции органов ЖКТ. Улучшение процессов пищеварения способствует более полному усвоению питательных веществ, регенерации слизистой и снижению выраженности воспаления.
- Иммуномодуляторы. При баугините, возникшем на фоне иммунной недостаточности, эффективна стимуляция иммунитета для повышения устойчивости организма к патогенной и условно-патогенной флоре. Пациентам с аутоиммунным воспалением назначают иммуносупрессоры, подавляющие патологическую иммунную реакцию.
По показаниям медикаментозную терапию баугинита дополняют адсорбентами для устранения метеоризма, регуляторами стула (слабительными или противодиарейными средствами), стимуляторами регенерации слизистой, десенсибилизирующими и витаминными препаратами, холино- и спазмолитиками при спастических состояниях. Из физиотерапевтических методик рекомендованы кишечные орошения, диатермия. Для стабилизации ремиссии пациентов направляют на санаторно-курортное лечение в учреждения гастроэнтерологического профиля.
Острый баугинит в большинстве случаев заканчивается полным выздоровлением. При хроническом варианте заболевания прогноз менее благоприятный, существует риск рецидивов после проведенного лечения. Для профилактики баугинита необходимо обеспечить своевременную диагностику и терапию любых патологий пищеварительного тракта, проводить тщательную очистку и термическую обработку пищевых продуктов, сбалансировать рацион, при наличии признаков иммуносупрессии применять иммуностимуляторы.
источник
Изобретение относится к медицине, а именно к гастроэнтерологии, и предназначено для лечения первичной недостаточности баугиниевой заслонки. Способ заключается в восстановлении запирательной функции илеоцекального клапана путем лечения магния оротатом, назначенным перорально в дозе по 1,0 г 3 раза в сутки в течение трех месяцев, затем в дозе по 0,5 г 3 раза в сутки в течение последующих трех месяцев. Способ обеспечивает лечение первичной недостаточности баугиниевой заслонки при исключении необходимости оперативного вмешательства.
Данное изобретение относится к медицине и предназначено для лечения первичной недостаточности баугиниевой заслонки.
Баугиниевая заслонка (илеоцекальный клапан) — анатомическое образование, расположенное в месте перехода тонкого кишечника в толстый и обеспечивающее изоляцию существенно различающихся по физиологическим и экологическим характеристикам биотопов подвздошной и слепой кишок.
Нарушение запирательной функции (недостаточность) баугиниевой заслонки — серьезный дефект, приводящий к забросу содержимого толстой кишки в тонкую. Прямым следствием этого является колонизация тонкого кишечника чужеродной микрофлорой с развитием гнилостных и бродильных процессов и хронического энтероколита. Всасывание продуктов жизнедеятельности микробов приводит к аутоинтоксикации и служит возможным патогенетическим фактором таких болезней, как бронхиальная астма, дерматозы, аллергические реакции. Распространенность и значимые для здоровья последствия определяют актуальность адекватной коррекции недостаточности баугиниевой заслонки.
По механизму развития недостаточность баугиниевой заслонки подразделяется на первичную и вторичную /2/, подход к их лечению различен. Вторичная является следствием приобретенных, чаще воспалительных, болезней кишечника, приводящих к дилатации илеоцекального клапана. Первичная недостаточность баугиниевой заслонки возникает без явных причин и представляет собой наследственно обусловленную неполноценность клапанного аппарата кишечника.
Традиционным и единственным способом лечения первичной недостаточности баугиниевой заслонки является баугинопластика — операция по созданию запирательного аппарата в зоне илеоцекального перехода. Суть операции сводится к инвагинации терминального отдела подвздошной кишки в слепую кишку с фиксацией серо-серозными швами или в воссоздании подобия заслонки путем наложения серозно-мышечных швов между основанием подвздошной кишки и стенкой восходящей кишки и между основанием подвздошной кишки и стенкой слепой кишки с последующим формированием вентральной и дорсальной уздечек /3/. Операция баугинопластики была взята нами за прототип.
Однако данный способ лечения неизбежно сопряжен с операционным риском и невозможен у больных с тяжелой сопутствующей патологией, исключающей возможность применения наркоза и проведения операции. Кроме того, результаты баугинопластики не всегда оказываются удовлетворительными, что связано с развитием кишечной непроходимости или постепенным разрушением созданного протеза приблизительно у 13% больных /4/. Поэтому задачей предлагаемого изобретения является расширение арсенала средств для восстановления запирательной функции илеоцекального клапана, повышение эффективности лечения первичной недостаточности баугиниевой заслонки и исключение при этом необходимости оперативного вмешательства.
Поставленная задача решается способом лечения первичной недостаточности баугиниевой заслонки путем восстановления запирательной функции илеоцекального клапана, отличающимся тем, что проводят лечение магния оротатом, назначаемым перорально в дозе по 1,0 г 3 раза в сутки в течение 3 месяцев, затем в дозе по 0,5 г 3 раза в сутки в течение последующих 3 месяцев.
Магния оротат (коммерческая форма выпуска — препарат «Магнерот») представляет собой комбинацию микроэлемента магния и нестероидного анаболика оротовой кислоты для лучшего усвоения и фиксации магния в тканях. В числе показаний к назначению магния оротата значатся сердечно-сосудистые заболевания — стенокардия, инфаркт миокарда, аритмии, сердечная недостаточность /1/. В гастроэнтерологии и, в частности, для коррекции недостаточности баугиниевой заслонки данный препарат ранее не использовался.
Теоретическим обоснованием применению магния оротата для лечения первичной недостаточности баугиниевой заслонки выступает выдвинутая нами гипотеза о ее принадлежности к числу проявлений генерализованной патологии соединительной ткани, обозначаемой термином «дисплазия соединительной ткани» /6/. Подтверждением данной точки зрения является распространенность у больных первичной недостаточностью баугиниевой заслонки таких внешних и висцеральных маркеров дисплазии соединительной ткани, как пролапсы атриовентрикулярных клапанов, спланхноптоз, некоторые особенности строения опорно-двигательного аппарата, глаз, кожи.
В соответствии с современными представлениями в основе дисплазии соединительной ткани лежит врожденный дефект синтеза коллагена, предопределяющий неполноценность соединительно-тканого матрикса организма /5/. Среди патогенетических механизмов дисплазии соединительной ткани большое значение придают дефициту ионов магния, нарушающему способность фибробластов продуцировать полноценный коллаген. Указанная точка зрения позволила предложить препараты магния для лечения одного из наиболее известных проявлений дисплазии соединительной ткани — идиопатического пролапса митрального клапана. Под влиянием 6-месячного курса лечения больных пролапсом митрального клапана магниевой солью оротовой кислоты магнеротом в дозе 3,0 г/сут отмечалась положительная динамика в виде уменьшения глубины митрального пролабирования, степени дегенерации клапанных створок, устранения клинических симптомов заболевания /5/.
Благоприятный результат лечения магния оротатом идиопатического пролапса митрального клапана дал нам основание впервые испытать его эффективность и при другом проявлении дисплазии соединительной ткани — первичной недостаточности баугиниевой заслонки. Но поскольку результат лечения этой патологии не был очевиден для специалистов, а в источниках информации автором не найдено сведений о применении его в указанной ситуации, необходимо было провести исследование, подтверждающее целесообразность применения магния оротата для лечения недостаточности баугиниевой заслонки.
Магния оротат в виде препарата магнерот был применен нами для лечения 8 больных первичной недостаточностью баугиниевой заслонки. У всех больных выявлялся дисбактериоз кишечника II-III степени, клинические проявления илеоцекальной несостоятельности были представлены болями по ходу кишечника, наклонностью к послаблению стула, вздутием и урчанием в животе, похуданием, общей, слабостью. Продолжительность курса лечения и доза магния оротата были подобраны нами эмпирически и составили 3,0 г/сут в течение первых трех месяцев и 1,5 г/сут в течение трех последующих. На фоне проводимого лечения наблюдалось устранение проявлений кишечной диспепсии, увеличение исходно сниженной массы тела. По окончании курса лечения у всех пациентов было зафиксировано исчезновение рентгенологических признаков недостаточности баугиниевой заслонки, при контрольном исследовании копрокультуры отмечена нормализация состава кишечной микрофлоры. Прием магнерота всеми больными переносился хорошо, побочных явлений отмечено не было.
Таким образом, наш опыт свидетельствует о возможности нормализации запирательной функции илеоцекального клапана у больных с первичной недостаточностью баугиниевой заслонки консервативным путем с помощью лечения магния оротатом.
Предлагаемый способ лечения осуществляется следующим образом. Пациенту с первичной недостаточностью баугиниевой заслонки при отсутствии противопоказаний (мочекаменная болезнь, почечная недостаточность) назначается магния оротат перорально в дозе по 1,0 г 3 раза в сутки с небольшим количеством жидкости в течение трех месяцев, а затем в дозе по 0,5 г 3 раза в сутки в течение последующих трех месяцев. Для закрепления лечебного эффекта и профилактики рецидива илеоцекальной недостаточности целесообразно назначение магния оротата в дозе 0,5 г/сут трехмесячными курсами 2-3 раза в год.
Пример конкретного исполнения предлагаемого способа.
Больную Е. , 34 лет в течение длительного времени беспокоили схваткообразные боли и урчание в животе, вздутие живота после еды, плохая переносимость молочной и жирной пищи, неустойчивость стула с чередованием запоров и поносов, похудание. При исследованиях копрокультуры неоднократно выявлялся дисбактериоз кишечника, обусловленный снижением количества бифидо- и лактобактерий, увеличением грибов рода кандида. Повторные курсы лечения противогрибковыми препаратами и эубиотиками (бифилакт, линекс, окарин) обеспечивали лишь кратковременное улучшение. Проведенная ирригоскопия документировала заброс контрастного вещества из толстого кишечника в тонкий на значительное расстояние, а данные анамнеза и многочисленные внешние и висцеральные маркеры дисплазии соединительной ткани (астеническое телосложение, прогения, сколиоз, пролапс митрального клапана, нефроптоз) убеждали в первичном генезе недостаточности баугиниевой заслонки. От предложенной баугинопластики больная отказалась. Было назначено консервативное лечение магния оротатом в дозе по 1,0 г 3 раза в сутки в течение трех месяцев и по 0,5 г 3 раза в сутки в течение последующих трех месяцев. Уже через 1,5 месяца проводимого лечения больная отметила улучшение самочувствия в виде значительного уменьшения болей в животе, нормализации стула, прибавки в массе. Контрольная ирригоскопия, выполненная через 6 месяцев, признаков рефлюкс-энтерита не выявила. Повторное обследование через полгода клинических признаков недостаточности баугиниевой заслонки не обнаружило. Рекомендованы профилактические курсы магния оротата 2 раза в год.
Источники информации 1. Справочник Видаль. Лекарственные препараты в России: Справочник.- М.: ОУРЕЕ-АстраФармСервис, 2000.-С.Б-1-229.
2. Витебский Я.Д. Основы клапанной гастроэнтерологии. — Челябинск: Юж. -Урал. кн. изд-во, 1991.-С.238-239.
3. Мартынов В. Л., Махов Г.А., Овчинников В.А. Создание запирательного аппарата при несостоятельности баугиниевой заслонки //Нижегородский медицинский журнал. — 1993.- 3.-С.22-23.
4. Мартынов В. Л., Овчинников В.А., Алмазов В.И. Отдаленные результаты создания запирательного аппарата в илеоцекальной области при несостоятельности баугиниевой заслонки //Нижегородский медицинский журнал. -1994.- 2-С. 20.
5. Степура О.Б., Мельник О.О., Шехтер А.Б. и др. Результаты применения магниевой соли оротовой кислоты «Магнерот» при лечении больных с идиопатическим пролапсом митрального клапана //Российские медицинские вести. — I999. -Т.4, 2.-С.64-69.
6. Патент РФ на изобретение 2150110 «Способ диагностики первичной недостаточности баугиниевой заслонки» /В.Л. Мартынов, A.В. Клеменов, опубликованный в БИ 15, 27.05.00.
Способ лечения первичной недостаточности баугиниевой заслонки путем восстановления запирательной функции илеоцекального клапана, отличающийся тем, что проводят лечение магния оротатом, назначаемым перорально в дозе по 1,0 г 3 раза в сутки в течение трех месяцев, затем в дозе по 0,5 г 3 раза в сутки в течение последующих трех месяцев.
источник
| Классы МПК: | A61K31/495 содержащие шестичленные кольца только с двумя атомами азота в качестве гетероатомов, например пиперазин A61P1/00 Лекарственные средства для лечения расстройства пищеварительного тракта или пищеварительной системы |
| Автор(ы): | Клеменов А.В. |
| Патентообладатель(и): | Нижегородская государственная медицинская академия, Клеменов Алексей Викторович |
| Приоритеты: |
 боли в животе, локализующиеся в правой подвздошной области (в месте расположения илеоцекального клапана);
боли в животе, локализующиеся в правой подвздошной области (в месте расположения илеоцекального клапана); глистные инвазии;
глистные инвазии;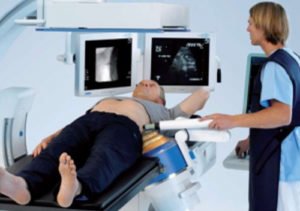 Рентгенологическое исследование пищеварительной системы. Методика предполагает введение в желудочно-кишечный тракт контрастного вещества (бариевой взвеси), которая хорошо визуализируется на рентгенологических снимках. Распределение контраста позволяет оценить рельеф кишечника. При наличии баугинита обнаруживается изменение характера слизистой в области перехода подвздошной кишки в слепую. При длительном течении заболевания и присоединении недостаточности илеоцекального клапана возможно обнаружение обратного пассажа бария по кишечнику. Рентгенологическое исследование пищеварительной системы является малоинформативным способом диагностики. При его проведении можно обнаружить косвенные изменения, которые необходимо подтвердить с помощью других методик диагностики.
Рентгенологическое исследование пищеварительной системы. Методика предполагает введение в желудочно-кишечный тракт контрастного вещества (бариевой взвеси), которая хорошо визуализируется на рентгенологических снимках. Распределение контраста позволяет оценить рельеф кишечника. При наличии баугинита обнаруживается изменение характера слизистой в области перехода подвздошной кишки в слепую. При длительном течении заболевания и присоединении недостаточности илеоцекального клапана возможно обнаружение обратного пассажа бария по кишечнику. Рентгенологическое исследование пищеварительной системы является малоинформативным способом диагностики. При его проведении можно обнаружить косвенные изменения, которые необходимо подтвердить с помощью других методик диагностики. Исследование кала на скрытую кровь. При длительном течении баугинита возможно повреждение стенки кишечника, что приводит к дефектам стенок местных сосудов и появлению незначительного хронического кровотечения. При макроскопическом исследовании кала кровь обычно не обнаруживается. Поэтому необходимо провести специальный анализ на скрытую кровь, который обнаруживает даже небольшое количество эритроцитов в испражнениях.
Исследование кала на скрытую кровь. При длительном течении баугинита возможно повреждение стенки кишечника, что приводит к дефектам стенок местных сосудов и появлению незначительного хронического кровотечения. При макроскопическом исследовании кала кровь обычно не обнаруживается. Поэтому необходимо провести специальный анализ на скрытую кровь, который обнаруживает даже небольшое количество эритроцитов в испражнениях.
 обволакивающие средства;
обволакивающие средства;