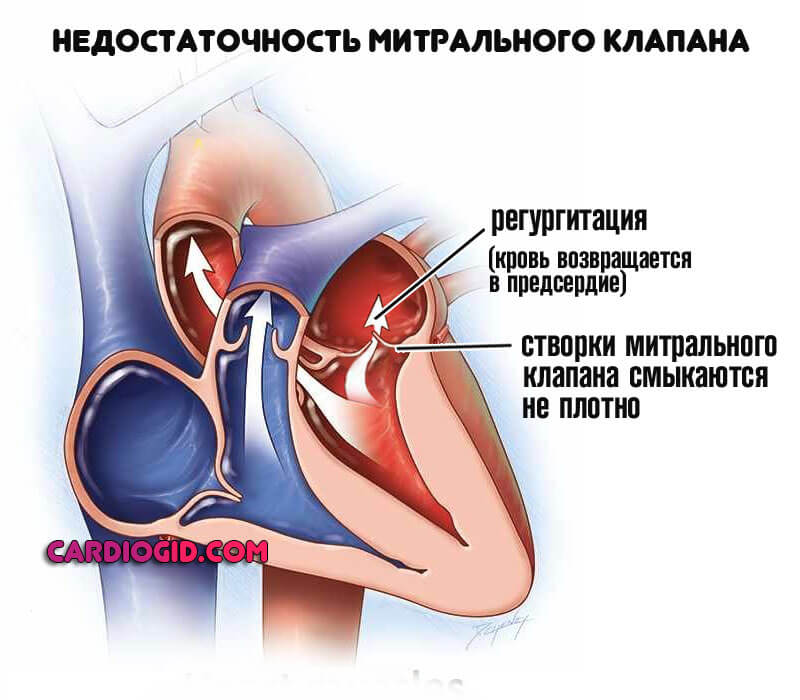
- Бледность кожи
- Головная боль
- Головокружение
- Замедленное сердцебиение
- Колебания артериального давления
- Нарушение памяти
- Нарушение сердечного ритма
- Недомогание
- Одышка
- Повышенная температура
- Покалывание в сердце
- Слабость
- Ухудшение общего состояния
- Учащенное сердцебиение
- Учащенный пульс
Нарушение процессов реполяризации – это заболевание, в ходе которого сокращается или становится более длительной по времени фаза реполяризации. Подобное нарушение может носить симптоматический характер, но определить это можно только путем проведения необходимых диагностических мероприятий.
Для того чтобы понять суть проблемы, рассмотрим подробнее, что такое «реполяризация».
Работа сердца подразумевает три фазы:
- возбуждение;
- сокращение мышцы;
- расслабление.
Нарушение процессов реполяризации в миокарде может происходить как раз на стадии возбуждения.
Такая стадия делится на два этапа:
- деполяризация – начало, когда мышца активно «работает»;
- реполяризация – окончание фазы – клетка «отдыхает».
В норме процесс реполяризации длится 0,3-0,4 секунды. Если есть устойчивое отклонение от этой нормы, то присутствует нарушение процесса реполяризации в миокарде желудочков. Данная проблема не всегда является самостоятельной, так как ей предшествуют определенные этиологические факторы. У детей нарушение реполяризации миокарда может быть обусловлено врожденными заболеваниями и не только относительно сердечно-сосудистой системы.
Клиническая картина будет зависеть от первопричинного фактора. Лечение зачастую консервативное, но в отдельных случаях может понадобиться проведение операции. Прогноз носит индивидуальный характер.
Нарушение реполяризации миокарда может быть обусловлено следующими этиологическими факторами:
- ишемия миокарда;
- миокардиты;
- инфаркт миокарда в анамнезе;
- кардиомиопатия;
- артериальная гипертензия, гипертония;
- врожденное заболевание – СРРЖ (синдром ранней реполяризации желудочков);
- гипертрофия левого желудочка;
- неправильная работа адреналиновых рецепторов;
- нарушения в работе гормонального фона;
- заболевания центральной нервной системы;
- прием некоторых «тяжелых» препаратов – гормональные, антибиотики, стероиды, седативные.
Кроме этого, выделяют ряд предрасполагающих факторов, которые при наличии вышеописанных патологий могут спровоцировать нарушение процессов реполяризации:
- нарушение электролитного баланса;
- изнуряющие физические нагрузки;
- частые стрессы, нервные переживания, нахождение в негативной психоэмоциональной обстановке;
- переохлаждение организма;
- прием адреностимуляторов.
Следует отметить, что люди с СРРЖ реполяризации желудочков находятся в группе риска, так как у них намного чаще развиваются сердечно-сосудистые заболевания и есть большая вероятность внезапной остановки сердца.
Умеренные отклонения в длительности фазы реполяризации могут протекать бессимптомно. В отдельных случаях присутствуют неспецифические и непродолжительного характера симптомы: одышка, покалывания в области сердца после физической нагрузки.
В целом нарушение процессов реполяризации характеризуется следующей клинической картиной:
- в любое время суток без видимой на то причины может происходить замедление сердечного ритма;
- синусовая аритмия;
- тахикардия;
- одышка, учащенный пульс даже при незначительной физической нагрузке;
- нестабильное артериальное давление, чаще всего повышенное.
Кроме этого, симптоматический комплекс может включать в себя и нетипичные для сердечных заболеваний симптомы:
- начальная стадия ацидоза;
- повышенная температура тела;
- слабость, недомогание;
- головные боли, головокружение;
- ухудшение когнитивных функций, проблемы с памятью;
- общее ухудшение самочувствия, бледность кожных покровов.
Ввиду того что клиническая картина носит неспецифический характер, ни в коем случае нельзя принимать какие-либо препараты для устранения симптоматики без назначения врача. Это может привести к резкому ухудшению самочувствия.
Поскольку диффузные нарушения реполяризации не отличаются специфической клинической картиной, для уточнения диагноза необходима тщательная диагностика.
В первую очередь врач-кардиолог:
- выясняет характер текущей клинической картины – какие симптомы проявляются, длительность их течения, периодичность;
- собирает личный и семейный анамнез;
- изучает историю болезни пациента;
- выясняет, принимает ли пациент какие-либо препараты без назначения врача.
Кроме этого, проводят такие диагностические мероприятия, как:
- общий и биохимический анализ крови;
- ЭКГ;
- коронароангиографию;
- эхокардиоскопию;
- рентгенографию грудной клетки;
- анализ крови на гормоны.
По результатам диагностики врач определяет причину появления симптоматики, характер течения патологического процесса и тактику лечения, которая поможет устранить нарушение реполяризации в миокарде желудочков.
Курс базисной терапии будет направлен в первую очередь на устранение первопричинного фактора. Если установлена сердечная патология, то пациенту устанавливается электрокардиостимулятор. В том случае, если как таковой причины развития заболевания нет, то проводится консервативное лечение – прием медикаментов и ограничение в физических нагрузках.
Медикаментозная терапия может включать в себя такие препараты, как:
- нитраты;
- мочегонные;
- гипотензивные;
- для стабилизации артериального давления.
Назначение препаратов осуществляется строго в индивидуальном порядке. Принимать их самостоятельно или вносить корректировки в прописанную врачом схему настоятельно не рекомендуется.
Помимо направленных непосредственно против патологии медицинских мероприятий, следует придерживаться и общих рекомендаций:
- ограничить себя в физических нагрузках;
- отказаться от курения и чрезмерного употребления алкоголя;
- правильно питаться;
- избегать стрессов и нервных переживаний;
- контролировать свое артериальное давление;
- совершать ежедневные прогулки на свежем воздухе.
При условии соблюдения всех рекомендаций врача, можно избежать тяжелых осложнений и стабилизировать показатели работы сердца.
Если диагностируется изолированное, то есть без сердечной патологии, нарушение процессов реполяризации, то прогноз благоприятный. В других случаях все будет зависеть от того, что стало причиной развития патологии.
Специфических методов профилактики не существует. Людям, которые находятся в группе риска, необходимо придерживаться правил здорового образа жизни, систематически посещать кардиолога в профилактических целях.
источник
Что такое нарушение процессов реполяризации в миокарде: от чего возникают, как проявляются, чем опасны и как нужно лечить
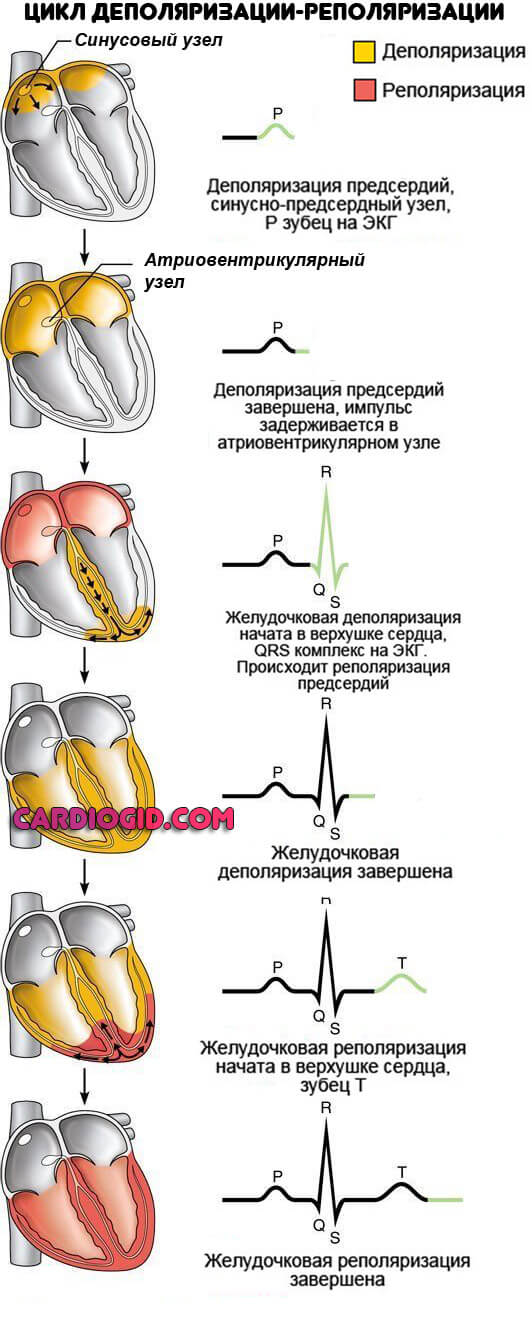
Нарушение реполяризации в миокарде – это электрокардиографический феномен, обнаруживаемый у многих людей. Чтобы разобраться, что же вообще значит понятие «реполяризация», нужно обратиться к базовой физиологии.
Сердце человека состоит из 2 типов клеток – типичных кардиомиоцитов (мышечные клетки, обеспечивающие сокращение) и атипичных кардиомиоцитов (генерирующих и проводящих нервный импульс). Благодаря деятельности последних сердце способно к постоянному и ритмичному сокращению. Это называется автоматизмом.
В момент, когда сердце находится в покое (не сокращается), снаружи мембраны кардиомиоцитов располагаются положительно заряженные частицы (катионы), а внутри – отрицательно заряженные (анионы).
Когда ионы начинают перемещаться через специальные каналы, заряд мембраны меняется (внутри на «+», снаружи на «-»). Как только разница зарядов достигает определенной величины, генерируется волна возбуждения (происходит деполяризация), которая передается мышечным клеткам, и сердце сокращается. Затем ионы возвращаются на свое прежнее место (миокард расслабляется), и цикл вновь повторяется. Этот момент обратного перемещения ионов и называется реполяризацией.
Нарушение реполяризации – весьма распространенное явление как среди взрослых, так и детей (чаще у лиц мужского пола). Причем оно может наблюдаться и у абсолютно здоровых людей, и у тех, кто страдает тяжелыми кардиологическими заболеваниями.
Отдельно выделяется особая разновидность данной патологии – синдром ранней реполяризации миокарда, или желудочков (СРРЖ), в основном встречающийся у подростков, и даже новорожденных, у которых отсутствуют какие-либо сердечные болезни. СРРЖ также может обнаруживаться и у взрослых.
Точная причина нарушений процессов реполяризации неизвестна. Патология может развиваться при следующих состояниях:
- Синдром автономной дисрегуляции – более известный как вегетососудистая дистония;
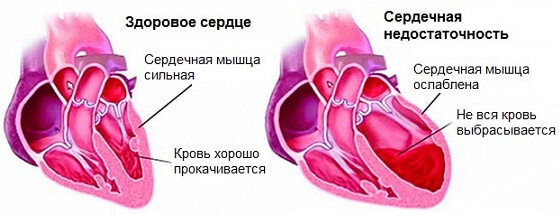
- органические заболевания сердца – ишемическая болезнь, миокардиты, сердечная недостаточность, кардиосклероз, кардиомиопатии, утолщение межжелудочковой перегородки;
- использование лекарственных средств, влияющих на возбудимость или метаболизм клеток миокарда – антидепрессантов, адреномиметиков, психостимуляторов, сердечных гликозидов;
- дисплазия соединительной ткани – наследственная патология, характеризующаяся недостаточностью выработки белка-коллагена и проявляющаяся гипермобильностью суставов, повышенной растяжимостью кожи, нарушением метаболических процессов в миокарде;
- изменения содержания в крови электролитов – натрия, калия, кальция, магния;
- чрезмерная физическая нагрузка – СРРЖ распространен среди спортсменов.
Как правило, при нарушении реполяризации человека ничего не беспокоит. Поэтому практически у всех этот синдром обнаруживается либо во время профилактического медосмотра, либо при обследовании по поводу другого заболевания.
Если симптомы и появляются, то только в случае возникновения нарушения реполяризации на фоне какой-то сердечной патологии. Тогда пациент может жаловаться на боли в сердце, головокружение, учащенный пульс и т.д.
Меня часто спрашивают о том, опасно ли нарушение реполяризации миокарда, особенно при беременности. Нет, но оно может свидетельствовать о наличии кардиологической болезни.
Что касается СРРЖ, то долгое время он считался абсолютно безобидным, его принимали за «случайную находку». Однако проведенные многолетние клинические исследования заставили в этом усомниться.
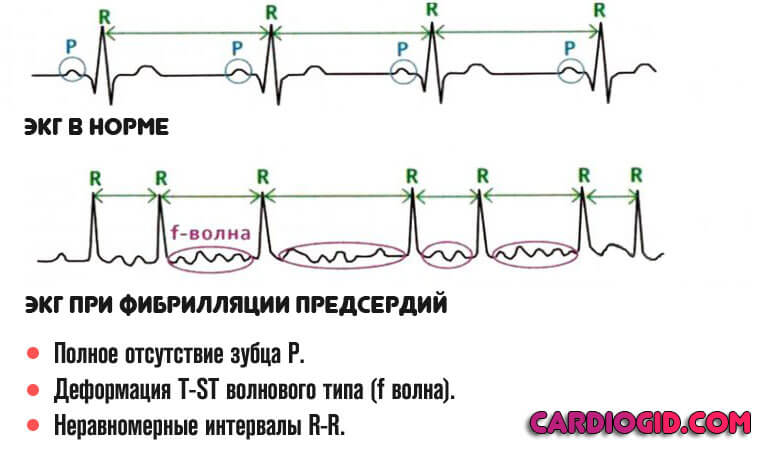
Выяснилось, что у тех людей, у которых на ЭКГ были отмечены признаки СРРЖ, имеется очень высокий риск развития пароксизмальных суправентрикулярных тахикардий, фибрилляции предсердий и синдрома Вольфа-Паркинсона-Уайта в будущем (через несколько лет).
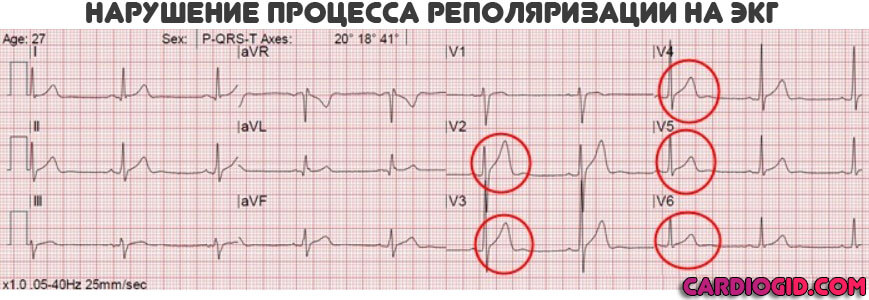
Главный и единственный метод диагностики нарушений реполяризации желудочков – электрокардиография. На пленке видны неспецифические изменения зубца Т (преимущественно в грудных отведениях) – он становится высоким, заостренным, или, наоборот, у него уменьшается амплитуда, он может быть отрицательным.
Гораздо больший интерес представляет ЭКГ-диагностика СРРЖ, при которой отмечаются следующие основные признаки:
- подъем сегмента ST;
- точка j, «верблюжий горб», «волна Осборна» – зазубрина на нисходящей части сегмента ST;
Также может наблюдаться укорочение интервалов PQ и QT.
Расшифровка кардиограммы требует особой внимательности от врача, так как подъем сегмента ST встречается при других, более серьезных патологиях, – стенокардии, инфаркте миокарда, перикардите и т.д. Чаще всего в дифференциальной диагностике не помогает клиническая картина, т.к. СРРЖ не сопровождается никакими симптомами.
Однако же, если я нахожу вышеперечисленные изменения на пленке у взрослого человека (особенно после 40 лет), то дополнительно назначаю стресс-тесты, т.е. снятие ЭКГ в то время, когда пациент выполняет умеренную физическую нагрузку – на велоэргометре или тредмиле (беговой дорожке). При СРРЖ кардиограмма приходит в норму. Это помогает мне провести дифференциальную диагностику с безболевой формой стенокардии и инфаркта.
В случае неопределенной ЭКГ-картины я применяю специальные пробы с лекарственными средствами. Пациенту вводится хлорид калия или Новокаинамид. Через 30 мин снимается ЭКГ. При СРРЖ признаки становятся более отчетливыми.
Для обнаружения возможных аритмий я провожу своим больным суточное (холтеровское) мониторирование ЭКГ.
Так как СРРЖ может развиваться на фоне органических заболеваний сердца, я назначаю эхокардиографию для оценки морфологической структуры миокарда.
Есть данные о применении так называемых «энерготропных» лекарств (Карнитин, Кудесан), нормализующих метаболические процессы в миокарде. Однако сами нарушения реполяризации, как правило, не требуют лечения.
Большее внимание я предпочитаю уделять состояниям и патологиям, которые послужили причиной возникновения нарушений, и в случае их выявления направлять терапевтические меры (медикаментозные и немедикаментозные) на их устранение.
При отсутствии каких-либо болезней необходимо в последующем регулярно наблюдаться у врача. Хотя бы 1 раз в год проходить минимальное кардиологическое обследование – очный осмотр, снятие ЭКГ, холтеровское мониторирование.
При длительном течении СРРЖ для предупреждения возникновения аритмий я использую препараты магния, реже – антиаритмические средства (Амиодарон).
При появлении жизнеугрожающих аритмий может понадобиться радиочастотная абляция.
Словосочетание «нарушение реполяризации» не должно пугать пациента. Но игнорировать его тоже ни в коем случае не стоит. При наличии этой патологии следует пройти обследование на предмет выяснения причины.
Ввиду потенциальной опасности СРРЖ (появление аритмий) в качестве профилактических мер я рекомендую своим пациентам отказаться от курения, интенсивных физических нагрузок и употребления лекарств, замедляющих пульс.
Недавно я наблюдал больного, который обратился ко мне с жалобами на затруднение дыхания, усиливающееся при ходьбе, подъеме по лестнице, и в ночное время. Несколько лет страдает артериальной гипертонией. Никакого лечения не получал. При общем осмотре отмечается учащение пульса до 126 в минуту, высокое артериальное давление до 150/95 мм рт. ст., отечность стоп и нижних третей голеней, увеличение и болезненность печени при пальпации.
Проведена ЭКГ. расшифровка – синусовая тахикардия, диффузные нарушения процессов реполяризации миокарда левого желудочка, признаки гипертрофии левого желудочка. Пациент направлен на эхокардиографию. Холтеровское мониторирование не выявило других патологических отклонений. Результат – гипертрофия и дилатация (расширение) левых отделов сердца, снижение фракции выброса левого желудочка – 55%. Выставлен клинический диагноз: «Хроническая сердечная недостаточность IIB стадии, II функциональный класс по NYHA. Фоновое заболевание: Гипертоническая болезнь III стадии, артериальная гипертензия 2 степени». Назначено лечение: ограничение употребления соли до 3 г в сутки, Бисопролол 5 мг 1 раз в сутки, Периндоприл 10 мг 1 раз в сутки, Амлодипин 5 мг 1 раз в сутки.
Нарушения реполяризации сами по себе не являются чем-то опасным или жизнеугрожающим. Когда на вашей кардиограмме есть такая надпись, не стоит пугаться. Это повод для поиска возможной причины. Если же таковой не обнаружится, нужно периодически посещать кардиолога для регулярного обследования.
Для подготовки материала использовались следующие источники информации.
источник
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
Дополнительная или ложная хорда левого желудочка представляет собой анатомическую аномалию в строении сердца человека. Это фрагмент волокнистой ткани, соединяющий створку сердечного клапана со стенкой сердца. В органе их может быть несколько штук. Основная задача тяжа – помогать клапану не прогибаться, и удерживать кровь в период сокращения сердечных мышц.
- Патология или норма
- Разновидности сердечных хорд
- Симптоматика заболевания
- Диагностирование
- Лечение
При ультразвуковом исследовании плотные хорды хорошо просматриваются. В заключении может быть указано «гемодинамически незначимая» или «гемодинамически значимая» хорда. В первом случае это никак не повлияет на работу органа и здоровье пациента. А вот со «значимой» хордой лучше дообследоваться у кардиолога.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Доп. хорда в ЛЖ является наследственным заболеванием, передающимся от матери ребенку еще в период вынашивания плода. Это своеобразный сбой в развитии соединительных тканей органа. Заболевание не относится к числу опасных, обозначается как малая аномалия сердца (МАРС), не причиняющая существенного вреда функциональности органа. МАРС-синдром у ребенка может быть диагностирован буквально при первом же обследовании после рождения и сохраняться в записях наблюдений длительный период.
Заметим, что всевозможные аномалии в строении внутренних органов, в том числе и МАРС, еще каких-нибудь 30-40 лет назад можно было выявить только после вскрытия тела умершего. Сегодня же патологию на ранней стадии развития помогает выявить простое УЗИ сердца.
Добавочная ткань в полости потребует своевременного и адекватного лечения. В противном случае ребенка в будущем ожидают проблемы со здоровьем, вызванные МАРС:
- Изменение скорости кровотока и сердечного ритма.
- Повреждение эндокарда из-за несущественной длины нити.
- Фиброз.
- Препятствие расслаблению желудочка.
- Нарушенная биомеханика сердца.
- Развитие диссинергии миокарда.
Виды диссинергии миокарда
Причиной МАРС может стать дисплазия соединительной ткани (неправильное ее развитие). Она может быть или слишком слабой, или формироваться в избытке, или не там, где положено. Как следствие – различные аномалии сердца.
Этот тип соединительной ткани классифицируют по ряду признаков.
1. Место расположения в полости:
- верхушечная доп. хорда;
- срединная;
- базальная.
- продольная нить;
- диагональная;
- поперечная.
При аномалиях типа МАРС редко наблюдаются видимые симптомы. Единичные доп. хорды никак себя не проявляют. Пациент на протяжении всей жизни может и не подозревать, что у него есть дополнительная хордовая нить.
Подозрение о заболевании могут вызвать систолические шумы сердца при прослушивании ребенка после рождения. МАРС может быть диагностирован на основании соответствующих исследований в последующие три года жизни малыша.
У ребенка явными признаками патологии могут быть:
- боли в области сердца;
- ощущение сердцебиения;
- быстрая утомляемость;
- несанкционированная слабость;
- головокружение;
- психоэмоциональная нестабильность;
- вегето-сосудистая дистония;
- нарушение сердечной ритмики.
Эти симптомы чаще проявляются в подростковом возрасте и продолжаются после него.
Множественные доп. хорды (дисплазия соединительной ткани) могут обнаруживаться не только в сердце, но и в других органах, где есть такой тип тканей:
- деформация скелета (конечностей, позвоночника, таза);
- изменение строения трахеобронхиального дерева;
- аномалии в строении органов пищеварения, мочевыделительной системы и пр.
В каждом отдельном случае назначается определенное лечение. Особенно тщательно подбирается терапия в случае множественной дисплазии органов.
Дополнительная ткань в ЛЖ выявляется при проведении УЗИ сердца (для ребенка в возрасте одного месяца этот метод диагностики заменяется ЭХО-КГ). Исследование достаточно точное, процедура безболезненная. ЭХО-КГ (эхокардиография) направлена на изучение сердца в реальном времени и движении.
Доплеровский метод диагностики применяется для определения длины доп. нити, ее плотности, толщины, места крепления, скорости кровотока по ней и так далее.
Если же дополнительная хорда проявляет себя, то есть у пациента наблюдаются характерные симптомы заболеваний сердечно-сосудистой системы, то потребуется следующее медикаментозное назначение:
- Витамины В1, В2, РР принимаются месяц с курсом два раза в год. Эти вещества необходимы для лучшего питания сердечной мышцы.
- Препараты с магнием и калием. Здесь применяются различные виды лекарств, содержащих эти вещества. У каждого своя дозировка, курс приема, противопоказания. Назначение необходимого препарата – прерогатива лечащего врача. Эти вещества способствуют восстановлению процесса реполяризации.
- Антиоксиданты способствуют улучшению метаболических процессов в тканях сердечной мышцы.
- Нейротропные препараты прописываются в случае проявления у пациента нейроциркуляторной дистонии.
Среди общего терапевтического назначения при доп. хордах:
- адекватная ЛФК;
- закаливание;
- сбалансированное питание, обогащенное витаминами;
- неутомительные прогулки и длительное пребывание на свежем воздухе;
- соблюдение дневного распорядка (время сна и бодрствования, труда и отдыха).
Дополнительная нить поперечного направления, множественное число доп. хорд могут потребовать немедленной госпитализации пациента, детального обследования и уже затем адекватного лечения. В редких случаях требуются оперативные меры по иссечению доп. нитей или криодеструкция.
Очень сложно предсказать заранее, как будут протекать такие малые аномалии, как дополнительная левожелудочковая хорда. Обычно же это не причиняет существенного вреда организму пациента. Если структурные изменения не привели к нарушению работы органа и его системы, то специальная терапия, возможно, и не потребуется. Дополнительная соединительная ткань внутри сердечной мышцы редко приводит к развитию осложнений. Расстройство сглаживается или устраняется медикаментозно.
Если у малыша или уже у взрослого человека обнаружены ложные соединительные нити в левом сердечном желудочке, не стоит сразу бить тревогу, опасаясь за здоровье и жизнь пациента. Регулярное наблюдение у кардиолога, при необходимости прием препаратов, а также нормализация образа жизни – вот основные правила заботы о человеке с такой аномалией.
– оставляя комментарий, вы принимаете Пользовательское соглашение
- Аритмия
- Атеросклероз
- Варикоз
- Варикоцеле
- Вены
- Геморрой
- Гипертония
- Гипотония
- Диагностика
- Дистония
- Инсульт
- Инфаркт
- Ишемия
- Кровь
- Операции
- Сердце
- Сосуды
- Стенокардия
- Тахикардия
- Тромбоз и тромбофлебит
- Сердечный чай
- Гипертониум
- Браслет от давления
- Normalife
- Аллапинин
- Аспаркам
- Детралекс
- 1 Виды синусовой аритмии
- 1.1 Физиологическая аритмия
- 1.2 Условно-патологическая аритмия
- 1.3 Умеренная синусовая брадикардия
- 2 Причины патологии
- 2.1 Реполяризация желудочков
- 3 Эпидемиология
- 4 Симптомы и проявления
- 4.1 Протекание болезни у детей
- 5 Диагностика
- 6 Лечение аритмии
- 7 Меры профилактики и прогнозы
Пациенты, столкнувшиеся с проблемами сердца, знакомы с этой патологией, но многие не знают, что значит синусовая аритмия. Она характеризуется слишком длинной либо короткой паузой между сокращениями сердца, но без нарушения их координации — все отделы сердца сокращаются в правильной последовательности.
Синусовая аритмия сердца подразделяется на виды, отличающиеся частотой сердечных сокращений — повышенная или пониженная, и длительностью паузы между сокращениями. Выделяют 3 вида синусовой аритмии сердца: физиологическая или дыхательная, условно-патологическая и синусовая брадикардия.
Другое название этого вида — дыхательная, потому что такое изменение сердечного ритма напрямую зависит от дыхания: при вдохе пауза короткая, а при выдохе — наоборот. Неритмичность пропадает при задержке дыхания и влиянии атропина. Такая форма не считается серьезной патологией и часто наблюдается у детей, спортсменов и людей с неврозами и дистонией. Наоборот, если в детском возрасте исчезает синусовая аритмия, то это сигнализирует о возможной патологии сердца.
Патологическая синусовая аритмия подразделяется еще на три формы болезни: