Выбор средства для лечения болевого синдрома в тазобедренном суставе зависит от его причины. На сегодняшний день представлено множество лекарственных препаратов для устранения боли. Кроме того, существует большое количество рецептов народной медицины (ванн, мазей, компрессов), направленных на устранение патологий тканей сочленения. Ознакомьтесь с основными средствами от боли в тазобедренном суставе.
Анатомическая структура тазобедренный сустав является не только самым крупным, но и очень сложным по своему строению, физиологическим функциям. Это сочленение образовано суставной поверхностью головки бедренной кости, которая покрыта особым гиалиновым хрящом и вертлужной впадиной тазовой кости. Сочленение укреплено множеством связок и мощных мышц.
Тазобедренный сустав одновременно несколько важных функций: выдерживает нагрузку, способствует сохранению и регулировке равновесия, обеспечивает свободу движений нижней конечности в разных осях. При возникновении болевых ощущений в сочленении, откладывать лечение не стоит. Дискомфорт при движениях может свидетельствовать о начале развития серьезных патологий. Ноющая боль в тазобедренном суставе указывает на деструктивные патологические изменения в мышцах, костях, хрящах бедра, а острая, как правило, о травмах.
Главными факторами развития болевого синдрома являются травмы и различные заболевания суставов, костей, хрящей. Основные причины возникновения боли в тазобедренном сочленении следующие:
- Вывихи, подвывихи и растяжения. Травму суставов вызывают механические повреждения связочного аппарата, капсулы сустава. Вывих или подвывих часто получают при производственных, транспортных авариях, во время занятий спортом, при падениях. Во время повреждения структур сочленения человек ощущает острую боль.
- Перелом шейки бедра. Эта тяжелая травма возникает у пожилых людей (преимущественно у женщин из-за особенностей строение таза). Перелом ведет к нарушению циркуляции крови, нарушению трофики и некрозу. Болевой синдром в суставе иногда вызван атрофией мышц или тендинитом при длительной мобилизации ноги.
- Асептический некроз. Ткани на головке бедра начинают отмирать вследствие нарушения обменных процессов, трофики клеток. На первых стадиях развития опасная эта патология течет бессимптомно. Пациент жалуется на боли тазобедренном суставе при несущественных физических нагрузках. С развитием некроза боль носит пронизывающий, острый и постоянный характер.
- Остеохондроз или артроз поясничного отдела позвоночника. Заболевание приводит к воспалению и ущемлению седалищного нерва. При этом боль носит резкий, острый характер, из поясницы иррадиирует в тазобедренный сустав, ягодичную область, голень или пах.
- Септические и асептические воспалительные процессы (коксартроз, подагра, артрит, бурсит). Причинами развития инфекционного воспаления являются патогенные бактерии. При этом боли в суставе сопровождаются сильным местным отеком, гиперемией кожных покровов, повышенном общей температуры. Асептическое воспаление вызвано, как правило, нарушением обменных процессов в тканях. При этом болят тазобедренные суставы постоянно, даже в покое.
- Злокачественные и доброкачественные новообразования, врожденные аномалии развития сустава. Опухоли в расположенных рядом тканях или в самом суставе могут травмировать капсулу сустава или сдавливать кровеносные сосуды, нервы, провоцируя болезненность при движении.
- Беременность и роды. В период вынашивания ребенка (особенно на последних сроках) суставы испытывают большую механическую нагрузку. Кроме того, во время гестации значительно изменяются обменные процессы в организме, гормональный фон, вследствие чего и возникает острая боль в тазобедренном суставе.
Терапия против боли в тазобедренном суставе должна быть комплексной. Прежде всего необходимо снизить нагрузку, поэтому пациентам рекомендуется воздержаться от физических нагрузок, длительной ходьбы и др. Точно определять, как лечить боль в тазобедренном сочленении, должен врач после проведения необходимого инструментального обследования (рентген, узи, магнитно-резонансная томография). Для лечения применяют лекарства, физиотерапию, массаж, лечебную гимнастику, парафиновые аппликации. Пациенту также рекомендуют придерживаться специальной диеты.
Для устранения болевого синдрома применяются медикаменты как для локального применения (мази, гели), так и для системного (капсулы, таблетки). Ликвидировать неприятные ощущения в тазобедренном суставе быстро и эффективно помогают лекарственные средства из следующих фармакологических групп:
- миорелаксанты;
- антибиотики (при необходимости);
- нестероидные и стероидные противовоспалительные препараты;
- сосудорасширяющие средства;
- хондропротекторы;
- ненаркотические анальгетики;
- витаминно-минеральные комплексы.
Разные лекарственные средства отличаются друг от друга скоростью действия, длительностью эффекта. Часто фармакологические препараты в таблетированной форме оказывают только обезболивающее, противовоспалительное действие, но не устраняют саму причину недомогания. Снять боль в тазобедренном суставе быстро помогут следующие препараты:
Название препарата, форма выпуска
500 мг, глюкозамина гидрохлорид – 500 мг .
Внутрь, по 1 таблетке 2 р./сут. на протяжении 3-4 недель.
Хондропротектор. Действующие вещества глюкозамин и хондроитин непосредственное принимают участие в синтезе хрящевой ткани, способствуют предотвращению процессов деструкции соединительной ткани, стимулируют ее активную регенерацию.
В результате применения препарата, восстанавливаются поврежденные структуры сустава.
Внутрь по 1 таблетке 2 р./сут. на протяжении 7-10 дней.
Антибиотик. Оказывает бактерицидное воздействие на патогенные микроорганизмы. Эффективен в отношении грамположительных бактерий. К лекарству устойчивы почти все группы грамотрицательных микробов, грибы, вирусы, простейшие.
Уничтожает инфекционный очаг поражения сустава.
Хондролон, порошок для приготовления инъекционного раствора
сульфат хондроитина – 272,8 мг,
соли натрия из хрящей крупного рогатого скота до 500 мг.
Внутримышечно, предварительно разведя в воде для инъекций, 1 р./сут. в течение 20 дней.
Хондропротектор. Фармакологическое средство способствует активной регенерации тканей суставной сумки, хрящей, нормализует синтез синовиальной жидкости, уменьшает боль.
Снимает боль, способствует восстановлению поврежденных хрящевых тканей сустава, обеспечивает регенерацию связок.
Внутрь, по 1-2 капсулы 2-3 р./сут., курс лечения составляет 2-3 недели.
Нестероидный противовоспалительный препарат. Блокирует синтез фермента (ЦОГ), который отвечает за развитие воспалительного очага.
Устраняет очаг воспаления, снимает боль, отечность.
Нимесил, гранулы для приготовления суспензии
Внутрь, по 1 пакетику 2 р./сут.
Нестероидное противовоспалительное средство. Оказывает выраженное анальгезирующее, жаропонижающее воздействие. Ингибирует синтез простагландинов в очаге воспаления.
Ликвидирует очаг воспаления, снижает температуру тела, снимает боль.
Анальгетики или обезболивающие фармакологические препараты не устраняют причину заболевания, а только борются с одним из ее симптомов – болью. Среди самых действенных лекарств для устранения болевого синдрома в суставе, выделяют следующие:
- Анальгин. Нестероидное противовоспалительное лекарственное средство, производное пиразолона. Препарат выпускают в форме таблеток. Лекарство обладает анальгезирующим, противовоспалительным и жаропонижающим действием. Применяют средство для устранения боли разного характера. Преимуществами медикамента считают его невысокую стоимость и широкий спектр применения, а недостатком – токсическое действие его метаболитов на клетки печени.
- Нурофен. Основной активный компонент лекарственного этого препарата – нестероидный анальгезирующее вещество ибупрофен. Нурофен выпускается в форме таблеток для приема внутрь и мази для местного применения. Лекарство эффективно устраняет острые воспалительные процессы, снимает отек и боль. К недостаткам лекарственного средства относят высокую цену, а к достоинствам – его универсальность и малое количество противопоказаний к применению.
- Парацетамол. Медикамент в форме таблеток, оказывает жаропонижающее и анальгезирующее воздействие. Применяется для устранения болевого синдрома легкой или средней интенсивности. К плюсам лекарства относят его эффективность, а к недостаткам – частое развитие побочных эффектов, негативное влияние на печень и почки (вплоть до развития недостаточности функционирования этих органов).
Применение популярных народных средств, как дополнение к основному лечению, может помочь пациенту избавиться от боли в тазобедренном суставе навсегда. Из самых эффективных средств для устранения боли выделяют ванны с отварами лечебных трав, компрессы из глины, целебные мази, настои и настойки. Следует помнить, что самолечение домашними народными методами без контроля лечащего врача может оказаться не только бесполезным, но и существенно навредить.
Среди народных рецептов целебных средств от боли для внутреннего приема, самыми действенными считаются следующие средства от боли в тазобедренном суставе:
- Соки из овощей. Свежевыжатый морковный или свекольный соки принимать по стакану до завтрака каждое утро на протяжении 2-3 месяцев. С осторожностью использовать людям, склонным к аллергиям.
- Чесночно-лимонная смесь с лавровым листом. Для приготовления состава, следует измельчить 3 очищенных лимона, 150 г свежего сельдерея, среднюю головку чеснока и несколько листочков сухого лаврового листа. Сложить все ингредиенты в стеклянную банку, залить горячим кипятком и укутать теплым одеялом. Поставить на ночь в темное теплое место (можно немного нагреть духовку, выключить и поставить настаиваться банку). Принимать смесь рекомендуется утром после еды по 30-40 мл на протяжении 2-3 недель. Чеснок и лимон поспособствуют расширению сосудов, лавровый лист выведет лишнюю жидкость из организма.
- Отвар из цветков бузины и липы. Сухие измельченные цветки этих растений спешать в одинаковых пропорциях. Залить небольшим количеством воды, поставить на огонь, довести до кипения. Настаивать отвар 1-2 дня, после чего процедить. Принимать по столовой ложке 3-5 раз в сутки независимо от приема пищи на протяжении 10 дней.
- Спиртовая настойка сирени. Необходимо измельчить 10-15 сухих или свежих листиков, добавить 100-150 мл водки. Смесь настаивать в прохладном темном месте 14-17 суток, затем процедить. Настойку принимать ежедневно по 7-10 капель, добавляя в напиток, по утрам до завтрака. Не следует применять людям с язвенной болезнью желудка и двенадцатиперстной кишки. Настойка помогает снять воспаление и отек.
Народные рецепты для наружного применения используются для устранения внешних признаков патологии, способствуют снятию отека. Как правило, лечебные средства из области традиционной медицины содержат натуральные компоненты растительного или минерального происхождения: концентрированные экстракты и вытяжки из лекарственных трав, целебную грязь, глину. Вот самые популярные рецепты:
- Компрессы со свежей капустой. Листья капусты вымыть и высушить, после чего смазать медом, наложить на пораженную область. Сверху обмотать полиэтиленовой пленкой, утеплить шерстяным платком или небольшим полотенцем. Компресс следует оставить на всю ночь, утром снять и обмыть теплой водой. Использовать средство следует не менее месяца. Перед накладыванием компресса, больное место можно разогреть, приняв теплую ванну и растерев.
- Спиртовая растирка из меда, редьки, корня хрена и лука. Плоды редьки, корень хрена и небольшую луковицу необходимо натереть на крупной терке, добавить 3-5 ложек меда и 50 мл водки или коньяка. Настоять смесь на протяжении недели, затем процедить и натирать больное место на ночь на протяжении 7-10 дней.
- Картофельный компресс с овсяными хлопьями. Взять 2-3 крупных картофелины, очистить от кожуры, натереть на крупной терке, добавить две столовые ложки овсянки. Получившуюся кашицу отжать, нанести на больное место, зафиксировать. Необходимо применять компресс на ночь на протяжении месяца.
- Компресс с яичным белком и кефиром. Белки отделить от желтков, взбить их при помощи миксера и смешать со столовой ложкой муки и третью стакана кефира. Смесь нанести на больное место, зафиксировать полиэтиленом и бинтом, оставить на ночь. Применять компресс 10-12 дней.
источник
Лечение седалищного нерва народными средствами направлено на восстановление нормального состояние организма. После устранения причин воспаления применяются народные средства. Узнайте, что является причинами воспаления седалищного нерва, и как избавиться от болей с помощью нетрадиционной медицины.
Седалищный – это самый большой нерв в человеческом организме. Начинается он в поясничном отделе, внизу позвоночника. Именно на нижний отдел позвоночника приходится основная его нагрузка. Далее происходит разветвление седалищного нерва по всей ноге – по бедру, голеностопному суставу, голени, ступням, вплоть до пальцев ног.
Воспаление седалищного нерва не заметить довольно сложно — оно сопровождается болезненными ощущениями. Чаще всего это тянущие боли в ногах. Выявлены и другие симптомы, являющиеся признаками воспаления нерва.
- Тянущие боли в ягодичных мышцах, задней части бедра и в голени.
- При надавливании на нерв ощущается боль.
- Ослабление мышечного тонуса в месте воспаления.
- Ощущения покалывания и жжения в месте воспаления.
- Кожа немеет, проявление «мурашек» на коже.
- При поднятии вверх ноги появляются боли в пояснице.
Причин воспаления не так много, самой распространённой является защемление нерва. Защемление происходит в результате передавливания или пережима одного или нескольких корешков нерва. Защемление может произойти в период мышечных спазм, протрузий, когда в организме есть костные нарастания или утолщения связок, а также по причине межпозвоночных грыж или остеохондроза.
Воспаление седалищного нерва может быть вызвано переохлаждением организма, ушибами и разрывами связок, ранами и порезами.
Суть лечения народными средствами заключается в устранении последствий воспаления, приведения организма в нормальное состояние.
«Перед применением народных лекарств необходимо устранить причину воспаления медикаментозным, хирургическим или терапевтическим путём. «
Процедуры, которые мы вам приведём, направлены на восстановление повреждённого нерва, улучшение кровообращения и укрепление мышечных тканей.
Рецепты для наружного применения
Эффективны в лечении разогревающие компрессы из пчелиного воска и скипидара. Курс применения компрессов – 10 суток.
Разогреть пчелиный воск до мягкого состояния, наложить на больной участок. Сверху накрыть целлофановым пакетиком, наложить повязку из бинта или марли. Держать компресс до полного остывания, применять перед сном.
Две части скипидара растворить в трёх частях воды комнатной температуры. Таким составом промокнуть корку чёрного хлеба и наложить её на больной участок. Обмотать пищевой плёнкой. Оставить на 15 минут. Будет ощущаться жжение, если оно становиться невыносимым – процедуру следует остановить.
Замесить ржаное тесто без дрожжей. Окислить его, наложить на марлю или ткань слой теста в 2 см, на ночь приложить к больному месту. Для усиления лечебного разогревающего эффекта добавить в тесто до 30-ти капель скипидара.
Берёзовые листья обдать кипятком и наложить компрессом на больное место. Закрыть плёнкой и выдержать 2-3 часа.
Применяются в лечении седалищного нерва горячие ванны с использованием трав. Такое лечение предполагает двухнедельный курс ежедневного применения ванн.
Залить литром горячей воды 50 г размельчённых корней дудника лесного. Настоять пару часов, а затем ещё полчаса на медленном огне прокипятить. Вылить в наполненную ванную с водой температурой до 37°С. Применять каждый вечер перед сном.
Пропустить через мясорубку корень хрена (60-70 грамм), поместить в марлевый мешочек и опустить в ванну с тёплой водой – в 37 градусов. Принимать ванну 5 минут.
Молодые побеги сосны взять 1 кг и залить тремя литрами кипятка. Прокипятить 10 минут, закрыв плотно крышкой. Затем настоять четыре часа. Вылить в ванную в следующей пропорции – на 15 литров воды взять 1 литр отвара. Температура воды должна быть не больше 35°С. Лежать в ванне не более 15 минут.
Залить 30 грамм лабазника шестилепестного литром кипятка и кипятить 30 минут. Ещё полчаса настоять и вылить в ванну.
Растирания отварами также дают хороший эффект.
Приготовить настойку из 100 грамм цветков белой акации и 300 грамм водки. Держать в тёплом месте неделю. Растирать больные места настойкой.
Можно растирать больные места соком свежеотжатым соком чёрной редьки. Чтобы усилить эффект, можно добавить в сок растопленный мёд.
На 300 мл спирта взять 2 столовых ложки цветков белой сирени. Настоять в темноте неделю. После процедить и растирать больные места до четырёх раз в сутки.
Рецепты лекарств для приёма внутрь
Воспаления нерва снимаются и применением внутрь настоев и отваров лечебных трав. Хорошими антисептиками являются календула, конский каштан, лопух.
Возьмите на вооружение следующие рецепты:
1. На две столовых ложки цветков календулы взять два стакана кипятка. Настоять в закрытом сосуде пару часов. Перед приёмом пищи настойку пить по 100 мл, четырежды в сутки.
2. В два стакана кипятка всыпать 2 чайных ложки семян каштана конского, подержать 15 минут над водяной баней. Процедить. Пить по 100 мл перед едой.
3. Настойки на спирту. Перетереть корень лопуха, и 1 столовую ложку залить стаканом кагора. Подогреть раствор на небольшом огне 5 минут. Это – норма на сутки. Выпивать по 0,5 стакана перед завтраком и ужином. Из лопуха можно делать и компрессы. Ошпаренные кипятком листья приложить к больным местам, обмотать плёнкой.
Используя эти рецепты, вы сможете качественно и недорого снять воспаление седалищного нерва. Желаем вам крепких и здоровых нервов!
источник
Боль в ягодице, отдающая в ногу, в большинстве случаев поражает 1 сторону (левую или правую), хотя может быть и двусторонней. Она может усиливаться при подъеме по лестнице, резких движениях. Человеку не комфортно сидеть, а при ходьбе он щадит больную ногу и хромает.
Боль может возникнуть спонтанно. В острый период она не стихает даже в положении лежа, сопровождается мышечными спазмами, усиливается при смене позы, кашле. Трудно повернуть туловище, согнуть или разогнуть суставы. Боль — это сигнал о нарушениях, требующих срочной помощи. Существуют разные причины, вызывающие ее, в том числе опасной этиологии. Поэтому важно не откладывать визит к врачу (терапевту или ортопеду) и выяснить, что происходит в вашем организме.
В большинстве случаев боли в ягодицах, отдающие в левую или правую ногу появляются при остеохондрозе и остеоартрозе. Между позвонками L4 и L5 поясничного отдела, позвонками L5–S1 крестца находятся нервные корешки, которые при защемлении или наличии грыжевого выпячивания иннервируют боль или слабость через ягодицу в наружную часть бедра, через икроножную мышцу к передней или задней части ноги, вызывая онемение пальцев или наружной части стопы. Если поднять большой палец ноги, ощущается слабость во всей нижней конечности.
Появление боли могут спровоцировать такие факторы:
- переохлаждение — общее или поясничного отдела;
- инфекции;
- малоподвижный образ жизни;
- нарушение обмена веществ;
- лишний вес;
- травмы мышц и связок, в том числе старые, полученные задолго до появления болей.
После падения на ягодицы мышечные волокна в зоне ушиба постепенно замещаются рубцом соединительной ткани. Со временем он начинает сдавливать седалищный нерв, вызывая болевой синдром. Не связанные с болезнями тянущие боли могут появиться при таких состояниях:
- метеочувствительности;
- переутомлении;
- беременности;
- интенсивном росте в юношеском возрасте.
Для детализации болевого синдрома важно прислушиваться к своему организму. При разных болезнях ощущения и симптомы болей можно выразить в таких жалобах пациентов:
- В крестцовой области, переходящая в ноги. При протрузии периодически обостряется и затихает. Она может быть простреливающей, резкой, может вызвать локальный спазм. В ногах и крестцовой зоне появляется покалывание и онемение.
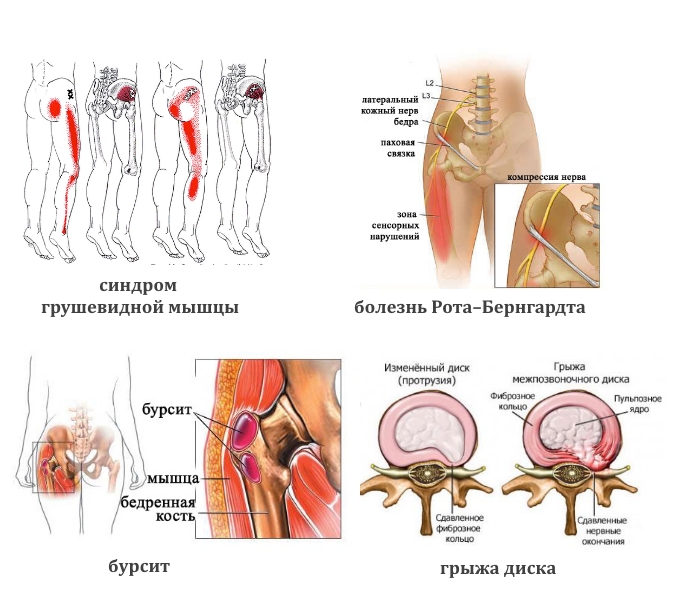
- Тупая боль в пояснице, паховой области и верхней части голени характерна для синдрома грушевидной мышцы. Ее реактивное воспаление вызывают туберкулез, остеомиелит, артрит, артроз тазобедренного сустава.
- Тянущая, иррадиирующая в боковую часть ноги вплоть до стопы (лампасоподобной локализации) может быть при грыже и патологии бедренного сустава.
- Жгучая боль в той же области возникает при болезни Рота–Бернгардта.
- Ноющая или колющая. При злокачественных опухолях тазовых костей, спинного мозга, бурсите сухожилий ягодичных мышц.
- Давящая или тянущая в области поясницы и колена характерна при болезнях вен и артерий, а также повреждении связок и сухожилий.
- Отдающая в переднюю поверхность бедра и вниз может появиться после операции в нижней части живота. Сильная — одновременно с мышечной атрофией, которая наблюдается при сахарном диабете, если развивается асимметричная проксимальная нейропатия.
У детей до 10 лет болевые ощущения могут появиться при туберкулезе кости. Симптомы болей в ягодице справа и слева, распространяющихся на ноги, могут сильно отличаться при таких заболеваниях:
- паховая грыжа;
- патологии органов малого таза у женщин;
- гнойно-воспалительные процессы;
- патологии прямой кишки;
- болезни почек;
- вирус герпеса;
- хронические менингит;
- панкреатит;
- постинъекционный абсцесс.
Острая резкая боль может появиться во время укола в ягодицу. Это значит, что игла задела седалищный нерв. У пациента это может вызвать покалывание в ногах и пояснице, онемение, хромоту: клинические нарушения могут выражаться по-разному и продолжаться долгое время.

- анальгетики;
- противовоспалительные нестероидные (например, Диклофенак, Ибупрофен);
- миорелаксанты (для устранения мышечного спазма);
- улучшающие кровообращение.
Желательно соблюдать постельный режим. При местных гнойных процессах применяют Ихтиоловую мазь или Вишневского. В комплексное лечение при ортопедических патологиях входят такие методы:
- иглоукалывание;
- мануальная терапия;
- физиопроцедуры.
Врач обязательно назначает лечебную физкультуру, восстанавливающую кровообращение.
Первое, что необходимо сделать — снять боль. Врач назначает уколы и таблетки, а если боль сильная, такая, что анальгетики и спазмолитики не помогают — новокаиновую блокаду. Боль утихнет быстрее, если среднеягодичная мышца расслабится. Для этого можно воспользоваться таким способом:
- Лежа на спине, немного приподнимать ноги, согнутые в коленях.
- Разделить ягодицу на 4 квадрата и в середине правого верхнего найти болевую точку. При надавливании на нее ощущается иррадиация в поясницу и ноги. Не переставая нажимать на триггерную точку, надо в положении стоя ногу, согнутую в колене, поставить на невысокий табурет так, чтобы колено находилось на уровне нижней части живота, и поворачивать ее 10–20 раз в сторону. При необходимости можно держаться за опору.
- Подложить под эту точку мяч для большого тенниса, полежать так 10 минут, затем отводить ногу в сторону.
Но эти упражнения снимут боль не при всех заболеваниях, например, при синдроме грушевидной мышцы они бесполезны.
Если дискомфорт вызван воспалением седалищного нерва, можно воспользоваться аптечными согревающими мазями или такими рецептами компрессов народной медицины:
- из листьев белокочанной капусты, прогретых и слегка размягченных кипятком, делают на 2–3 часа;
- из пчелиного воска, разогретого до пластичного состояния, — на ночь.
Домашними средствами лечиться можно только после того, как врач диагностирует болезнь и в комплексе с терапией.
Нельзя назначать себе уколы, массаж, прогревания в ванне или бане. Неправильное лечение, например, люмбагоишиалгии, приведет к тому, что со временем состояние здоровья ухудшится, и болезнь станет хронической. Нельзя пытаться усилить эффект анальгетиков алкоголем.
Чтобы болезнь не возвращалась, важно прислушиваться к таким рекомендациям:
- если вы работаете сидя или стоя, делайте перерывы для разминки поясницы и ног;
- спите на полужесткой поверхности, лучше — на ортопедическом матрасе;
- не поднимайте тяжести;
- держите спину в тепле;
- сидите на стуле с высокой спинкой, подложив под нижнюю часть спины валик;
- для укрепления скелета употребляйте продукты, богатые кальцием, и периодически поддерживайте организм курсами витаминно-минеральных комплексов;
- для восстановления собственной ткани позвоночника введите в рацион мясо с сухожилиями и хрящами или аналогичные аптечные препараты;
- откажитесь от употребления твердых жиров, если среди ваших родных были случаи сосудистых заболеваний;
- следите за своим весом.
Важно не засиживаться, как можно больше двигаться: бегать или быстро ходить, плавать, каждый день делать зарядку. Физические нагрузки должны быть соразмерными состоянию здоровья и возрасту.
источник
Дискомфорт или болевой синдром в нижней части спины – один из признаков нарушений опорно-двигательного аппарата. Чтобы выявить причины патологии и назначить правильное лечение, нужно определить характер и особенности неприятных ощущений. Что же означает боль в ягодице справа, отдающая в ногу, и как от нее избавиться?
Боль в пояснице и ягодичной области справа или слева, которая отдает в одну, реже в обе ноги по ходу седалищного нерва, носит название люмбоишиалгия.
Обычно боль распространяется от крестца по ягодичной мышце, задней поверхности бедра, переходя в области голени на боковую и переднюю часть нижней конечности, не достигая кончиков пальцев. Она носит жгучий, пульсирующий или ноющий характер.
Неприятные ощущения усиливаются при резких движениях, поднятии тяжестей или просто при смене положения тела. При ходьбе человек старается щадить больную ногу, из-за чего возникает прихрамывающая походка с опорой на здоровую конечность.
В некоторых случаях, стоя, человек вынужден принимать специфическое положение, наклонившись вперед или согнувшись.
Основная причина, вызывающая боли в ягодице подобного характера с правой или с левой стороны – раздражение корешков седалищного нерва, которое возникает под воздействием следующих факторов:
- деформация межпозвоночных дисков (грыжи, протрузии), костные наросты на позвонках вследствие развивающегося остеохондроза;
- механические травмы позвоночника в поясничном отделе;
- заболевания костей и суставов (остеопороз, остеоартроз, фасеточный синдром);
- мышечные патологии;
- болезни ревматического характера;
- инфекционные и воспалительные заболевания, поражающие нервные волокна, сосуды и ткани;
- сахарный диабет;
- вирус герпеса, опоясывающий лишай;
- новообразования позвоночника;
- переохлаждение;
- лишний вес;
- беременность.
В зависимости от вышеперечисленных факторов, люмбоишиалгия может быть мышечно-скелетной, невропатической, ангиопатической или смешанной. Каждый из видов ишиалгии имеет свой механизм возникновения.
- Невротическую форму вызывает защемление и воспаление спинномозговых нервных корешков.
- Ангиопатическая форма возникает при поражении крупных кровеносных сосудов поясничного отдела позвоночника и нижних конечностей.
- При мышечной-скелетной форме боль в ягодице с иррадиацией в ногу развивается вследствие воздействия на мышечные волокна.
Постановка диагноза при болях в ягодице, отдающих в ногу, начинается со сбора анамнеза и внешнего осмотра больного, в ходе которого невролог исследует позвоночник, седалищный нерв и ткани ягодиц.
При подозрении на травмы или новообразования позвоночника, ревматические заболевания или сосудистые патологии, больному требуется консультация узких специалистов – ревматолога, онколога, хирурга, флеболога.
Рентгеновское обследование пораженного отдела позвоночника проводится для выявления дефектов межпозвонковых дисков, травм позвоночника, инфекционных или воспалительных процессов.
В случаях, когда рентген не позволяет поставить точный диагноз, больному назначается МРТ или КТ – исследования, позволяющие составить точную картину состояния позвоночных дисков и нервных корешков.
Для выявления патологий в брюшной полости и органах малого таза проводится УЗИ, а для диагностики воспалительных процессов в организме – общий и биохимический анализ крови.
При подозрении на злокачественные опухоли и метастазы в позвоночнике проводится сцинтиграфическое обследование.
Симптомы люмбоишиалгии, в именно боль в ягодице справа или слева, отдающая в ногу, нередко возникает внезапно в самый неподходящий момент. При первых проявлениях заболевания человеку нужно обеспечить полный покой и исключить физические нагрузки. Лучше всего лечь на жесткую поверхность, слегка приподняв нижние конечности – это позволит добиться максимального расслабления мышц ягодиц и ног, уменьшить болевые ощущения.
Можно надеть бандаж для спины, плотно замотать больное место теплым платком.
В качестве медикаментозных средств при люмбоишиалгии можно использовать спазмолитические препараты Спазмалгон, Баралгин, Спазган.
Вместе со спазмолитиками обычно применяются нестероидные противовоспалительные средства в форме таблеток или мазей (Диклофенак, Дилакса, Вольтарен, Мелоксикам и т.д.) или миорелаксанты, снимающие мышечный спазм.
Для уменьшения отека рекомендуется принять любой антигистаминный или мочегонный препарат.
Чтобы не ухудшить состояние, при сильных болях в ягодице и других проявлениях люмбоишиалгии не рекомендуется:
- принимать горячую ванну или ходить в сауну;
- самостоятельно делать массаж или гимнастику;
- снимать болевые ощущения таблетками в сочетании с алкоголем;
- вводить какие-либо препараты внутримышечно без назначения врача (игла может попасть в пораженную мышцу или нервный корешок).
Достаточно эффективны при болях в ягодице, отдающих в ногу, и народные средства – компрессы и мази на основе спирта, змеиного и пчелиного яда, настоев лекарственных растений. Применять подобные рецепты следует с большой осторожностью (некоторые из них вызывают сильные аллергические реакции) после консультации со специалистом.
Важно помнить, что медицинские препараты и другие средства, применяющиеся в домашних условиях, могут снять неприятные симптомы, но не избавляют от люмбоишиалгии полностью, поэтому больному нужно как можно скорее обратиться к врачу.
Игнорировать боли в ягодице с иррадиацией в ногу нельзя, так как со временем состояние будет ухудшаться, а заболевание перейдет в хроническую форму.
Существует ряд случаев, когда медицинская помощь при люмбоишиалгии необходима незамедлительно. Нужно вызвать «Скорую помощь», если болевые ощущения в ягодицах и ногах сопровождаются следующими проявлениями:
- повышение температуры;
- иррадиация не только в ногу, но и в живот, верхнюю часть спины, грудь и другие части тела;
- полное или частичное обездвиживание;
- отек или покраснение в районе позвоночника;
- сильное онемение пораженного участка;
- боли при мочеиспускании или дефекации;
- недержание мочи или кала.
Лечение люмбоишиалгии направлено на устранение ее основной причины. Чаще всего это патологии позвонков и межпозвонковых дисков, которые корректируются массажем, физиопроцедурами, лечебной физкультурой, а по показаниям и хирургическим вмешательством.
Инфекционные и воспалительные заболевания мышц и сосудов требуют антибактериальной или противовоспалительной терапии, патологии костей – приема препаратов, укрепляющих костную ткань и активизирующих обменные процессы.
Процедуры должны осуществляться под контролем специалиста и при отсутствии у больного противопоказаний. Для улучшения обмена веществ и работы иммунной системы рекомендуется курс витаминотерапии.
Чтобы избежать появления хронических болей в пояснице, ягодичной области справа или слева, распространяющихся на ноги, нужно придерживаться следующих правил:
- при продолжительной работе за компьютером или стоянии на ногах делать перерывы, разминать ноги и поясницу (это касается и водителей, которые вынуждены в течение долгого времени пребывать за рулем);
- сидеть на стуле с высокой спинкой, под поясницу можно подкладывать валик;
- не сутулиться, следить за осанкой;
- по возможности избегать серьезных физических нагрузок и переохлаждения;
- следить за собственным весом;
- не носить обувь на каблуке выше 4-7 см;
- отказаться от вредных привычек, вести здоровый образ жизни;
- спать на умеренно жесткой постели (оптимальным вариантом будет ортопедический матрас);
- регулярно проходить профилактические осмотры у врача.
В 95% случаев люмбоишиалгия имеет благоприятный прогноз. При своевременном лечении и соблюдении профилактических мер от боли в ягодице, отдающей в ногу, и других неприятных проявлений заболевания можно избавиться без следа.
источник
Появление боли любого происхождения сигнализирует о развитии патологического процесса в организме. Независимо от места ее локализации и интенсивности, больной должен адекватно отреагировать на такой сигнал и вовремя посетить врача для определения источника. Следует знать, что не во всех случаях место локализации боли совпадает с ее источником. Например, болевые ощущения в области ягодиц могут свидетельствовать о разных недомоганиях.
Ягодицы – это симметричные части тела, которые образно можно сравнить со слоеным пирогом.
- Первый слой – кожа.
- Второй слой – ткани.
- Третий слой – подкожно-жировая клетчатка.
Боль в ягодице может возникать как самостоятельный симптом, так и рефлекторный, который свидетельствует о патологии органов и систем, находящихся в непосредственной близости к ягодицам. Как правило, пациенты жалуются на локализацию боли в области ягодиц, которая отдает в ногу и нижний отдел спины. Особенно резкие ощущения возникают при смене позы. Иногда возникает ощущение онемения ноги или прострелы от середины ягодиц в колено или пятку.
Невзирая на то, что источники возникновения боли в ягодице могут быть разными, условно их можно разделить на следующие группы:
- Деформация и заболевание нижнего отдела позвоночника – межпозвонковые грыжи поясничного отдела, остеохондроз, сколиоз;
- Невралгия седалищного нерва – ишиас;
- Местные гнойно-воспалительные процессы;
- Заболевание тазобедренных суставов;
- Нарушение кровообращения.
В виду того что боль возникает непосредственно в области ягодиц, или же является рефлекторным ответом на поражение близлежащих органов, первое что необходимо сделать – это снять боль. Как правило, кроме противовоспалительных и болеутоляющих препаратов рекомендуют использовать следующие терапевтические методы:
- массаж;
- физиопроцедуры;
- согревающие компрессы.
Кроме этого, при местных гнойных процессах врачи рекомендуют использовать повязки с мазьюВишневского или ихтиоловой мазью.
При мышечных спазмах, которые вызывают боль в ягодице, медики назначают специальную гимнастику, упражнения которой направлены на расслабление мышц. Благодаря этому восстанавливается кровообращение в пострадавшей зоне. Особенно полезной является лечебная гимнастика при деформации позвоночника, потому как такая патология вызывает нарушение тонуса мышц, которые стимулируют развитие острой боли.
Для того чтобы поддерживать тонус мышц и обеспечить нормальную функцию организму в профилактических целях рекомендуется вести активный образ жизни. Двигательная активность особенно рекомендуется тем людям, специфика работы которых предусматривает сидячий образ, длительное пребывание тела в одной позу. В случае появлении боли в области ягодиц необходимо сразу обратиться к лечащему врачу и вовремя определить источник ее возникновения.
Также при появлении боли в области ягодиц, медики рекомендуют прибегнуть к рецептам народной медицины.
Пчелиный воск – эффективное средство для снятия боли при ишиасе. Кусок пчелиного воска следует разогреть до состояния пластилина. Нанести на место локализации боли, накрыть полиэтиленом и закрепить шерстяным шарфом. Накладывать компресс на ночь.
Скипидар – воспаление седалищного нерва. Смешать скипидар и воду в соотношении 2:3. Возьмите корку черного хлеба и замочите в емкости с раствором. Пропитанную скипидаром корку наложите на больное место, и прикройте хлопчатобумажной тканью. Надавите на повязку рукой и держите в таком положении 10 минут. В случае если больной будет ощущать сильный жар, то лучше отпустить и не доводить до ожога. После такой процедуры нужно сразу ложиться спать. При необходимости можно повторить процедуру через 3-4 дня.
Капустный компресс. Для этого вам понадобятся свежие капустные листья. Очистите их и уложите их в кастрюлю с кипятком на 3 минуты. Как только листья станут эластичными, наложите их на больное место и накройте целлофаном и махровым платком. Полежите 15-20 минут, и вы ощутите как боль начнет отступать. Спустя 30 минут начнется процесс самолечения путем прогревания. Время действия такого компресса неограниченно.
Головки одуванчика. Добавьте цветущие головки одуванчика в тройной одеколон и дайте ему настояться. Готовое средство втирайте в больное место на ночь. Повторять такие процедуры следует до полного выздоровления.
источник

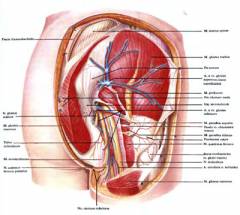
Кожный покров области ягодицы является довольно толстым и содержит большое количество сальных желез. Подкожно-жировой слой ягодиц довольно хорошо выражен. Он имеет ячеистое строение и разделен одним из листков поверхностной фасции (оболочка из соединительной ткани) на жировую клетчатку ягодичной и поясничной области.
Кожу ягодичной области иннервирует задний кожный нерв бедра, ветви поясничных нервов, а также наружные ветви крестцовых нервов. В жировой клетчатке залегают веточки задних крестцовых и поясничных нервов. В свою очередь, питание подкожных тканей артериальной кровью происходит за счет нижней и верхней ягодичной артерии. Более глубокие ткани получают питание за счет ветвей верхней ягодичной артерии, поясничных артерий и подвздошно-поясничной артерии. Вены поверхностного слоя ягодичной области сопровождают артерии и связаны с более глубокой венозной сетью. Лимфатический отток ягодичной области происходит в паховые лимфатические узлы и лимфоузлы малого таза за счет поверхностной и глубокой лимфатической сети.
Необходимо заметить, что в ягодичной области расположен целый ряд мышц. В зависимости от глубины залегания их иногда относят к поверхностным, средним и глубоким группам мышц.
В ягодичной области расположены следующие мышцы:
- Большая ягодичная мышца. Наиболее поверхностно располагается большая ягодичная мышца, которая напоминает по форме ромб. Данная мышца не только способна разгибать и поворачивать ногу (бедро) кнаружи, но и выпрямлять и поддерживать туловище. Большая ягодичная мышца одним концом прикрепляется к задней наружной поверхности подвздошной кости, далее проходит по боковой поверхности крестцовой кости и копчика, а затем, другим концом прикрепляется к бедренной кости и широкой фасции бедра. Данную мышцу окружает фасциальный футляр, который состоит из поверхностного и глубокого соединительнотканного листка. Между этими листками проходят фасциальные перегородки, которые разделяют данную мышцу на большое количество мышечных пучков. При нагноительном процессе, который возникает после неправильного выполнения внутримышечных инъекций, гной расплавляет глубокий листок фасциального футляра и устремляется в клетчаточное пространство, находящееся под большой ягодичной мышцей.
- Средняя ягодичная мышца залегает чуть глубже большой ягодичной мышцы. Она участвует в отведении бедра кнаружи, а также выпрямляет туловище, если оно согнуто вперед. Данная мышца берет свое начало от гребня подвздошной кости и широкой фасции бедра и крепится к большому вертелу бедренной кости.
- Грушевидная мышца имеет форму равнобедренного треугольника и отвечает за поворот бедра и ноги кнаружи (наружная ротация). Также данная мышца способна наклонять таз в свою сторону при фиксировании ноги. Грушевидная мышца берет свое начало от боковой поверхности крестца. Затем мышечные волокна через большое седалищное отверстие выходят из полости малого таза и направляются к верхней части большого вертела бедренной кости в виде короткого сухожилия.
- Верхняя близнецовая мышца представляет собой короткий тяж из мышечных волокон, который берет начало от седалищной кости и прикрепляется к вертельной ямке (ямка, находящаяся с внутренней стороны от большого вертела). Функция данной мышцы – поворачивать бедро и ногу кнаружи.
- Внутренняя запирательная мышца является мышцей с уплощенной формой, которая одним концом прикрепляется к внутренней поверхности тазовой кости, затем направляется в малое седалищное отверстие и прикрепляется к вертельной ямке. Внутренняя запирательная мышца, так же как и верхняя близнецовая мышца поворачивает бедро кнаружи.
- Нижняя близнецовая мышца представлена небольшим мышечным тяжем. Данная мышца начинается от седалищного бугра и прикрепляется к вертельной ямке. Нижняя близнецовая мышца вращает бедро кнаружи.
- Квадратная мышца бедра по форме напоминает прямоугольник, который сзади прикрыт большой ягодичной мышцей. Свое начало мышца берет от боковой поверхности седалищного бугра (небольшая возвышенность на задне-нижней поверхности ветви седалищной кости) и прикрепляется к межвертельному гребню (гребень, который расположен между большим и малым вертелом бедренной кости). Данная мышца поворачивает бедро кнаружи.
- Малая ягодичная мышца расположена чуть глубже и также участвует в отведении бедра. Одним концом данная мышца прикрепляется к наружной поверхности крыла подвздошной кости (верхушка кости), а другой – к одному из краев большого вертела.
- Наружная запирательная мышца имеет форму неправильного треугольника. Эта мышца берет свое начало от запирательной мембраны (мембрана из соединительной ткани, которая натянута между ветвями седалищной и лобковой кости). Затем пучки мышцы сходятся и переходят в сухожилие, которое прикрепляется к суставной капсуле тазобедренного сустава. Наружная запирательная мышца поворачивает бедро и ногу кнаружи.
Следующим за мышечным слоем расположена кость таза, тазобедренный сустав, а также связочный аппарат бедренной кости.
В формировании тазобедренного сустава принимают участие две структуры – вертлужная впадина подвздошной кости и головка бедренной кости. По своей форме данный сустав является шаровидным суставом, который способен осуществлять движения сразу в трех плоскостях (многоосный сустав). Также этот сустав способен выполнять вращательные движения. Капсула тазобедренного сустава является крайне прочной и захватывает не только головку бедренной кости, но и часть шейки. Стоит отметить, что суставные поверхности головки бедренной кости и вертлужной впадины сверху покрыты слоем гиалиновой хрящевой ткани, которая играет роль амортизатора и обеспечивает хорошее скольжение между суставными поверхностями костей.
В суставе имеются как внутрисуставные, так и внесуставные связки. К внутрисуставным связкам относят поперечную связку вертлужной впадины и связку головки бедренной кости. Первая натянута в зоне вырезки вертлужной впадины, а вторая берет свое начало от ямки вертлужной впадины и прикрепляется к ямке головки бедра. В глубине этой связки проходят кровеносные сосуды, которые питают головку бедренной кости. К внесуставным связкам относят подвздошно-бедренную, лобково-бедренную и седалищно-бедренную связку. Подвздошно-бедренная связка представляет собой самую прочную связку во всем организме (ее толщина может достигать 1 сантиметра). Именно благодаря этой связке возможно удержание вертикального положения тела. Данная связка берет свое начало от передней нижней ости подвздошной кости и крепится к межвертельной линии бедренной кости. Лобково-бедренная связка залегает на нижней поверхности сустава. Она начинается от верхней ямки лобковой кости, затем вплетается в капсулу тазобедренного сустава и крепится к малому вертелу. Лобково-бедренная связка тормозит отведение кнаружи бедра. Седалищно-бедренная связка расположена позади сустава. Одним концом она прикрепляется к вертлужной впадине, а другим – к заднему краю большого вертела бедренной кости. Седалищно-бедренная связка тормозит движение бедра внутрь. Кроме того, в суставной капсуле выделяют скопление коллагеновых волокон (прочные тяжи соединительной ткани), которые охватывают середину шейки бедра. Данная структура получила название – круговая зона.
Тазобедренный сустав получает артериальную кровь из сети, которая образована латеральной и медиальной артериями, огибающими бедренную кость, вертлужной ветвью запирательной артерии, а также ветвями нижней и верхней ягодичных артерий. Отток венозной крови осуществляется глубокими венами таза и бедра (глубокая вена бедра, бедренная вена и внутренняя подвздошная вена). В свою очередь, отток лимфы происходит по лимфатическим сосудам к глубоким паховым лимфатическим узлам. Иннервация капсулы сустава осуществляется запирательным, седалищным и бедренным нервом.
Отдельного рассмотрения требует седалищный нерв. Данный нерв является самым крупным нервом в организме человека. Он образован всеми корешками крестцового сплетения. Седалищный нерв проходит через щель грушевидной мышцы, которая в некоторых случаях может сдавливать его и вызывать выраженный болевой синдром (ишиас). Данный нерв иннервирует большинство мышц ягодичной области (квадратная мышца бедра, нижняя и верхняя близнецовые мышцы, внутренняя запирательная мышца), а также суставную капсулу (суставные ветви седалищного нерва). Также данный нерв иннервирует и всю нижнюю конечность (заднюю поверхность). В области подколенной ямки он переходит в большеберцовый и малоберцовый нерв, которые иннервируют кожу нижних конечностей, все группы мышц и суставы голени и стопы.
В районе большого вертела бедренной кости находятся несколько синовиальных сумок. Данные сумки содержат внутри синовиальную жидкость, которая необходима для уменьшения трения мышц и сухожилий во время движения. Также в области ягодицы различают два глубоких клетчаточных пространства. Первое из них – глубокое ягодичное пространство. Расположено глубокое ягодичное пространство между глубокой фасцией, которая покрывает большую ягодичную мышцу и фасциями глубокого слоя. В данном клетчаточном пространстве расположен седалищный нерв, срамные (половые) сосуды и нервы, а также нижний ягодичный нерв и сосуды. В свою очередь, надвертельное клетчаточное пространство расположено между фасцией малой ягодичной мышцы и средней ягодичной мышцей. В нем проходят ветви верхних ягодичных нервов, а также кровеносные сосуды.
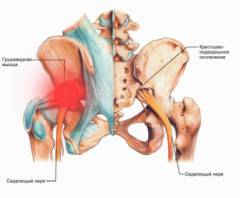
В области ягодицы могут воспаляться следующие ткани:
- Кожный покров. Иногда к болям в ягодичной области могут приводить гнойные инфекции кожи. Нарушение целостности кожи ягодичной области может приводить к проникновению болезнетворных микроорганизмов (чаще всего речь идет о стафилококках и стрептококках) в сальные и потовые железы, а также волосяные фолликулы (стержень волоса). Фурункул является наиболее частой из таких патологий. При данном заболевании происходит поражение волосяного стержня и окружающих его тканей с образованием гнойного стержня. Наиболее выраженные боли наблюдаются на 3 – 4 сутки, когда в зоне стержня фурункула происходит гнойное расплавление тканей (некроз). Также боль может возникать и при эктиме. Данная пиодермия (поражение кожи гноеродными бактериями) характеризуется появлением на коже пузырька с гнойным содержимым. В дальнейшем гнойник разрешается с образованием язвочки, которая может доставлять дискомфорт в виде болевых ощущений.
- Подкожно-жировая клетчатка также может воспаляться и приводить к панникулиту. При панникулите происходит поражение жировой клетчатки и ее замещение на соединительную ткань. В некоторых случаях при данном заболевании образуются довольно крупные бляшки и инфильтраты, которые могут сдавливать кровеносные сосуды и нервы, что проявляется сильной болью.
- Синовиальные сумки. В некоторых случаях после неправильно выполнения внутримышечных уколов в ягодичной области могут возникать разлитые гнойные поражения синовиальных сумок. Именно поэтому так важно проводить инъекции в наружный верхний квадрант ягодицы. Наиболее часто нагнаивается большая сумка седалищного бугра и сумки, которые расположены между задней поверхностью крестцовой кости и кожей.
- Мышцы. Воспаление мышц ягодичной области также может становиться причиной возникновения болевого синдрома. Так, например, травма ягодичной области или неудачная внутримышечная инъекция может приводить к патологическому напряжению грушевидной мышцы, которая, в свою очередь, способна сдавливать седалищный нерв и вызывать ишиас.
- Сухожилия сустава могут воспаляться при травме или значительной физической нагрузке на нижние конечности. Главным симптомом трохантерита (воспаление сухожилий бедра) является боль, которая возникает в области галифе – на наружной поверхности ягодичной области. Боль обычно усиливается днем, при ходьбе и практически полностью стихает при отсутствии движения.
- Седалищный нерв. Ишиас или воспаление седалищного нерва возникает при сдавливании данного нерва, какими-либо тканями. Симптомы ишиаса зависят от степени сдавливания нервной ткани, а также участка, на котором это сдавливание происходит. Нередко ишиас проявляется острой болью в ягодичной области, которая несколько усиливается во время сидения. Иногда во всей ноге возникает чувство покалывания, онемения или жжения. Стреляющая боль может возникать во время попытки встать со стула. В начале заболевания симптоматика не особо выражена, но при прогрессировании приступы боли учащаются.
- Тазобедренный сустав может воспаляться как в результате прямой травмы и заноса болезнетворных микробов в сустав (падение на острый предмет), так и вторично – при заносе микробов из другого очага гнойной инфекции. Инфекционный артрит (воспаление сустава) приводит к сильнейшим болям в суставе, что делает невозможным движения в нем. При вывихе бедренной кости, трещине или переломе также возникает крайне сильная боль в суставе.
- Костная ткань. Иногда костная ткань и другие ткани тазобедренного сустава могут поражаться туберкулезной инфекцией. В этом случае боль в начале заболевания невыраженная, но по мере разрушения тканей сустава она может значительно усиливаться. Также костная ткань может подвергаться гнойно-некротическому поражению (остеомиелит). В этом случае болевой синдром является одним из основных симптомов.
| Название заболевания | Механизм возникновения болей в ягодице | Другие симптомы патологии |
| Гнойное поражение кожи | ||
| Гнойно-некротическое поражение волосяного фолликула (фурункул) | Омертвение тканей (в том числе и нервных окончаний), которое возникает в центре фурункула, приводит к возникновению очень сильной боли. Наиболее выраженная боль наблюдается на 3 – 4 сутки, когда происходит гнойное расплавление стержня фурункула. | Температура тела может подниматься до 37 – 38ºС. После отторжения или удаления стержня фурункула боль стихает, а кожа в этом месте в течение 2 – 3 дней рубцуется. |
| Поражение кожи стрептококковой инфекцией (эктима) | Боль возникает вследствие того, что на месте гнойничка формируется глубокая болезненная язва. В течение 2 – 3 недель язва рубцуется и боли проходят. | На начальном этапе заболевания на коже появляется пузырь, в котором содержится гной или гнойно-кровянистое содержимое. Гнойник засыхает с образованием корки, которая после отторжения обнажает глубокую язвочку. |
| Воспаление подкожно-жировой клетчатки | ||
| Поражение подкожно-жировой клетчатки (панникулит) | Сдавливание кровеносных сосудов и нервов соединительнотканными бляшками или узлами приводит к возникновению сильной боли и отеку тканей. | Нередко температура тела повышается до 37 – 38ºС, появляется озноб. Также пациенты могут жаловаться на головную боль и сердцебиение (ощущение неправильной или усиленной работы сердечной мышцы). |
| Поражение мышечной ткани | ||
| Синдром грушевидной мышцы (воспаление мышцы, которая сдавливает седалищный нерв) | Чаще всего патологическое напряжение грушевидной мышцы возникает из-за пояснично-крестцового радикулита (поражение крестцовых и поясничных корешков). В итоге грушевидная мышца воспаляется и сдавливает седалищный нерв, что и вызывает болевые ощущения. | Боль может распространяться в поясницу и бедро. Также наблюдается некоторая задержка при акте мочеиспускания (нарушается функция сфинктеров). При сдавливании ягодичной артерии возникает перемежающая хромота, при которой во время ходьбы в нижней конечности возникает боль, заставляющая остановиться. |
| Воспаление мышц ягодичной области (миозит) | Воспаленные мышечные ткани сдавливают сосуды и нервные окончания в ягодичной области, что приводит к возникновению болей различной интенсивности. | Мышечная боль (миалгия) усиливается при надавливании на мышцу, во время ходьбы, при смене погоды. Нередко над областью поражения наблюдается уплотнение тканей и покраснение кожи. Длительное течение миозита может приводить к частичной или полной утрате функциональности мышечной ткани (атрофия). В некоторых случаях патологический процесс может распространяться на другие мышцы. |
| Поражение нервной ткани | ||
| Воспаление седалищного нерва (ишиас) | Сдавливание седалищного нерва приводит к его воспалению и возникновению болевых ощущений. Болевой синдром при ишиасе может проявлять себя по-разному. Боль может быть жгучей, стреляющей, колющей, тянущей или ноющей. Нередко боли имеют приступообразный характер. | Помимо боли в ноге ощущается чувство жжения, онемения или «мурашек». Чаще всего поражается только одна конечность. Иногда при вовлечении в патологический процесс полового нерва может возникать непроизвольное мочеиспускание или дефекация. |
| Поражение тазобедренного сустава | ||
| Дегенеративно-дистрофическое поражение тазобедренного сустава (остеоартроз или коксартроз) | Дистрофические изменения, наблюдаемые в суставном хряще, постепенно приводят к его разрушению. При этом сочленяющиеся кости не выдерживают чрезмерного давления, что вызывает их патологическое разрастание. В суставе возникает воспалительный процесс, который ведет к образованию воспалительной жидкости (экссудат). В итоге капсула сустава, где расположены болевые окончания, растягивается данной воспалительной жидкостью. Другая причина боли – чрезмерное трение сочленяющихся костных фрагментов, так как в надкостнице расположено большое количество болевых рецепторов. Боль, кроме тазобедренного сустава, может локализоваться в ягодичной и/или паховой области. | Чувство дискомфорта и скованность в суставе, особенно в утренние часы. Также боль усиливается при физической нагрузке. Прогрессирование болезни приводит к тугоподвижности в суставе и хромоте. |
| Туберкулез тазобедренного сустава | В пораженном суставе накапливается воспалительная жидкость, которая растягивает капсулу сустава. Также хрящевая и костная ткань постепенно разрушается, что также приводит к возникновению умеренного или выраженного болевого синдрома. | При ощупывании сустава выявляется его припухлость. В зависимости от стадии заболевания может наблюдаться снижение мышечного тонуса мышц ягодичной области и бедра. В запущенных случаях наблюдается ограничение в подвижности сустава, мышечная контрактура (ограничение пассивных движений) и хромота. |
| Поражение прочих тканей | ||
| Воспаление синовиальной оболочки тазобедренного сустава (синовит) | Боль возникает из-за чрезмерного растяжения капсулы сустава (в состав которой также входит и синовиальная мембрана), где расположено большое количество нервных окончаний. | Наблюдается ограничение в подвижности тазобедренного сустава, а также спазм мышц. Отмечается припухлость сустава. Боль возникает и усиливается во время движения. |
| Воспаление синовиальной сумки тазобедренного сустава (бурсит) | Возникновение боли связано с воспалением одной или нескольких синовиальных сумок тазобедренного сустава. В результате синовиальная сумка растягивается экссудатом, что и приводит к возникновению боли. Боль может отдавать в пах, ягодицу и на наружную поверхность бедра. | На начальном этапе бурсита пациентов беспокоит довольно острая боль. В дальнейшем, при прогрессировании заболевания, болевые ощущения немного стихают. Усиление боли возникает после длительной ходьбы и ночью, если спать на стороне пораженного тазобедренного сустава. |
Боль в ягодичной области возникает не только вследствие различных инфекционных процессов, но также и на фоне травмы или поражения костей злокачественной опухолью.
Боли в ягодице могут также возникать в следующих случаях:
- Травма ягодичной области. Ушибы области ягодицы нередко приводят к возникновению гематом (ограниченное скопление крови) довольно больших размеров. Также в некоторых случаях наблюдается отслоение кожи вместе с подкожно-жировой клетчаткой. Боль в данном случае является сильной и пульсирующей.
- Лимфосаркома представляет собой злокачественную опухоль, которая поражает клетки лимфатической системы, лимфатические узлы и внутренние органы. В некоторых случаях вторично может поражаться поясничный и крестцовый отдел позвоночного столба, что может вызвать болевые ощущения в ягодичной области.

Диагностика пиодермии (фурункула или эктимы) осуществляется хирургом или дерматологом. Диагноз ставится на основе клинической картины заболевания и визуального осмотра пораженной кожи. Для определения типа возбудителя проводится бактериальный посев вместе с антибиотикограммой (определение чувствительности микроорганизма к различным антибиотикам).
Для того чтобы точно подтвердить диагноз панникулит необходимо сделать биопсию узла (взятие кусочка ткани для микроскопического исследования), при которой выявляют поражение жировой клетчатки вместе с ее перерождением в соединительную ткань. Кроме того, необходимо сдать анализ крови и анализ мочи, биохимический анализ, которые косвенно могут подтвердить диагноз. Данный диагноз подтверждается врачом-дерматологом. В некоторых случаях требуется дополнительная консультация ревматолога.
Невролог или ортопед могут помочь в диагностике синдрома грушевидной мышцы. Для этого проводится физикальный осмотр, в ходе которого определяется осанка, походка и локализация боли. Также необходимо собирать подробную информацию о заболевании. Подтвердить диагноз помогает рентгенография, которая помогает определить степень поражения подвздошно-крестцовых суставов и крестцового сегмента позвоночника. По сравнению с рентгенографией более точные результаты способен дать другой метод – магнитно-резонансная томография. Если есть подозрение на инфекционную природу заболевания, то тогда необходимо сдать анализ крови и мочи.
Для диагностики миозита потребуется консультация невролога. Диагноз ставится на основании характерных жалоб, клинической картины и электромиографии. Электромиография представляет собой способ регистрации электрических потенциалов, которые возникают в скелетных мышцах для оценки активности мышцы. В некоторых случаях может понадобиться ультразвуковое исследование мышц для оценки их структуры. Также необходимо сдать общий анализ крови, в котором могут быть обнаружены признаки воспалительного процесса (повышение скорости оседания эритроцитов, увеличение числа белых кровяных клеток, повышение С-реактивного белка).
Ишиас диагностируется врачом-неврологом. Типичная симптоматика и сбор анамнеза (вся необходимая информация о заболевании) позволяет с уверенностью судить о данной патологии. Также проводится проверка рефлексов и силы в нижних конечностях. Для постановки точного диагноза также могут понадобиться такие дополнительные методы диагностики как рентгеноскопия, компьютерная томография или магнитно-резонансная томография, которые позволяют оценить состояние нервной ткани, позвоночников и межпозвоночных дисков (именно из-за поражения позвоночного столба чаще всего и возникает ишиас).
Диагностикой и лечением коксартроза занимается врач-ортопед. Именно он на основании клинических проявлений заболевания и рентгеновского снимка может с уверенностью определить дегенеративно-дистрофическое поражение тазобедренного сустава. Более того, благодаря рентгенограмме можно установить стадию или степень заболевания и причину, которая привела к нему. В некоторых случаях для более детального изучения поражения костных структур и мышечной ткани назначают пройти компьютерную томографию или магнитно-резонансную томографию.
Для выявления туберкулезного поражения тазобедренного сустава наиболее важным методом исследования является рентгенография или компьютерная томография. Первый метод является золотым стандартом на более поздних стадиях данного заболевания (артритическая фаза) в то время как второй метод позволяет выявить только лишь начинающиеся патологические изменения костной ткани. Диагноз ставится ортопедом с учетом клинической картины и данных рентгенограммы. Также проводится туберкулиновая проба, которая чаще всего является положительной.
Диагноз синовит тазобедренного сустава ставиться ортопедом и основывается, главным образом, на пункции пораженного сустава. В ходе данной манипуляции из сустава откачивается синовиальная жидкость, после чего ее отправляют для тщательного исследования. Также может быть назначено ультразвуковое исследование сустава для более детального изучения внутрисуставных структур сустава.
Диагностика бурсита тазобедренного сустава проводится врачом-ортопедом. Данный диагноз подтверждается характерной симптоматикой. Кроме того, назначается рентгенография тазобедренного сустава для исключения другой внутрисуставной патологии.
При ушибах ягодичной области в первые часы необходимо приложить сухой лед или смоченную в холодной воде марлю или любую ткань. Кроме того, нужно обеспечить пострадавшему покой, причем лежать необходимо не на спине, а на животе, чтобы не травмировать область ягодицы.
При резаных, колотых, колото-резаных и других видах ран с повреждением целостности кожи рану обрабатывают перекисью водорода и/или йодом и накладывают стерильную повязку. При наличии кровотечения следует надавить на рану стерильным слоем марли или ткани. Если кровотечение не останавливается, а из раны быстро вытекает кровь алого цвета (артериальная кровь), то следует немедленно вызвать бригаду скорой помощи.
Любая травма ягодичной области, даже самая незначительная может привести к серьезным осложнениям (инфицирование раны гнойной или анаэробной инфекцией). Именно поэтому после обработки раны следует как можно раньше проконсультироваться с врачом.
| Название патологии | Лечение |
| Гнойно-некротическое поражение волосяного фолликула (фурункул) | Неосложненный фурункул чаще всего лечится медикаментозно. Кожу вокруг фурункула необходимо обрабатывать антисептическим веществом (спирт). На этапе инфильтрации (возникновение покрасневшего, отечного и болезненного участка на коже) пораженную кожу необходимо прижигать йодом, прикладывать сухое тепло, а также можно воспользоваться УВЧ-терапией (воздействие на кожу магнитных волн высокой частоты). При сформированном стержне фурункула врач может попытаться аккуратно удалить его покрышку или наложить повязку с кератолитиками (вещества, способствующие отшелушиванию кожи) для более быстрого отторжения стержня. При распространении патологического процесса в более глубокие ткани назначают прием антибиотиков (ампициллин, эритромицин, цефазолин, тетрациклин), которые могут назначать как местно так и перорально (внутрь). |
| Поражение кожи стрептококковой инфекцией (эктима) | Гнойник необходимо вскрыть и смазать кожу зеленкой. Также рекомендуется смазывать кожный покров дезинфицирующей мазью или гелем (ихтиоловая мазь 10%, белая ртутная мазь 5%). В том случае если стрептококковое поражение кожи имеет хроническое течение, то назначают антибиотики (тетрациклин, сульфадимезин). |
| Поражение подкожно-жировой клетчатки (панникулит) | Лечение зависит от формы заболевания. При бляшечном или инфильтративном панникулите назначаются глюкокортикоиды (преднизолон, гидрокортизон), а также цитостатики (метотрексат, циклофосфан). Данные лекарственные средства подавляют формирование соединительнотканных бляшек. Узелковую форму панникулита лечат противовоспалительными медикаментами (диклофенак, напроксен, ацеклофенак, кетопрофен). Также назначают прием антиоксидантов (аскорбиновая кислота (витамин С), витамин Е). В некоторых случаях может назначаться УВЧ-терапия, магнитотерапия (воздействие на пораженный участок статического магнитного поля), лазеротерапия (применение лазера с фиксированной длиной волны). |
| Синдром грушевидной мышцы (воспаление мышцы, которая сдавливает седалищный нерв) | Лечение направлено не только на купирование болевого синдрома, но также и на исключение причины, которая привела к данной патологии. Назначают нестероидные противовоспалительные препараты в виде мази и гелей (диклофенак, кетопрофен) и миорелаксанты (тизанидин, баклофен). Также назначают лечебный массаж, лечебную физкультуру и акупунктуру (иглоукалывание). При сильном болевом синдроме врач может выполнить новокаиновую блокаду грушевидной мышцы. Для этого в место проекции данной мышцы на глубину 7 – 8 см вводят не менее 10 миллилитров 0,5% раствора новокаина. |
| Воспаление мышц ягодичной области (миозит) | Назначают иглоукалывание, лечебный массаж, электростимуляцию мышц (стимулирующие воздействие электрического тока на мышечную ткань), фармакопунктуру (введение в специальные точки лекарственных препаратов) и лечебную физкультуру. Для устранения болей назначают принимать обезболивающие таблетки (анальгин, аспирин, пенталгин, парацетамол), а также местно использовать такие гели и мази, в состав которых входит кетопрофен, диклофенак и др. |
| Воспаление седалищного нерва (ишиас) | Лечение заболевания должно быть комплексным. Необходимо не только устранить болевой синдром, но также и устранить причину, которая повлекла к воспалению седалищного нерва. Для снижения выраженности болевых ощущений назначают прием внутрь обезболивающих (аспирин, анальгин, ибупрофен) и использование наружно мазей, которые содержат такие стероидные (преднизолон, гидрокортизон) и нестероидные противовоспалительные препараты (диклофенак или кетопрофен). При крайне сильных болях врачом проводится пояснично-крестцовая новокаиновая блокада. Кроме того, назначают лечебный массаж и гимнастику, УВЧ-терапию, магнитотерапию, лазеропунктуру (воздействие лазера малой мощности на точки акупунктуры). |
| Туберкулез тазобедренного сустава | Необходима полная иммобилизация пораженного сустава. С этой целью накладывают гипсовую повязку. Назначают прием противотуберкулезных препаратов (ПАСК (пара-аминосалициловая кислота), фтивазид, стрептомицин). Кроме того, необходимо общеукрепляющее лечение и усиленное питание с приемом поливитаминных комплексов. Назначают гелиотерапию (лечение солнечными лучами) и аэротерапию (воздействие на организм свежего воздуха). В некоторых случаях прибегают к оперативному лечению для удаления нежизнеспособных тканей сустава (некрэктомия) или для замены всего сустава на искусственный протез (эндопротезирование). |
| Поражение синовиальной оболочки тазобедренного сустава | Лечение подразумевает прием антибиотиков (амоксициллин, эритромицин, тетрациклин, цефазолин) и нестероидных противовоспалительных препаратов (диклофенак, индометацин, кетопрофен), которые применяются наружно в виде гелей или мазей. Для удаления большого скопления выпота (воспалительной жидкости) проводят пункцию. Крайне важно с самого начала заболевания ограничить нагрузку на пораженный сустав. Для этого накладывают гипсовую повязку для фиксации сустава. После снятия данной фиксирующей повязки назначают проходить физиотерапевтические процедуры. Чаще всего речь идет об электрофорезе (введение в организм лекарственных средств при помощи электрического поля), магнитотерапии, акупунктуре, ударно-волновой терапии (воздействие на сустав низкочастотных волн). Также назначают курс лечебной гимнастики. В довольно редких случаях, когда медикаментозное лечение не дает положительных результатов прибегают к хирургической операции, в ходе которой капсулу сустава надсекают, из полости сустава выкачивают экссудат, а также иссекают пораженную часть синовиальной мембраны. |
| Воспаление синовиальной сумки тазобедренного сустава (бурсит) | Следует ограничить физическую нагрузку на пораженный тазобедренный сустав. Для снижения болевых ощущений наружно в виде мазей или гелей применяют нестероидные противовоспалительные препараты (диклофенак, кетопрофен и др.). В довольно редких случаях при отсутствии необходимого эффекта от медикаментозной терапии прибегают к хирургическому лечению, во время которого синовиальную сумку полностью удаляют. При этом сам сустав во время операции остается нетронут. |
Если боль возникает в ягодице и отдает в ногу, то речь, чаще всего, идет о воспалении седалищного нерва (ишиас). Данный нерв является самым крупным нервом во всем человеческом организме. Его формируют все корешки крестцового сплетения и два нижних корешка поясничного отдела. Седалищный нерв осуществляет иннервацию не только ягодичной области, но и задней поверхности бедра и голени, а также стопы.
Характерным симптомом воспаления седалищного нерва является односторонняя боль, которая чаще всего возникает в пояснице и/или ягодице и иррадиирует (распространяется) по всей ноге (по ходу седалищного нерва). Боль может быть стреляющей, колющей, жгучей, ноющей или тянущей. Кроме того, в ноге может ощущаться чувство жжения, онемения или «мурашек» (парестезия). Боль усиливается в позиции сидя, стоя, а также при ходьбе.
Причинами ишиаса являются следующие патологии:
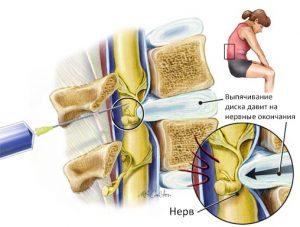
- Грыжа поясничного межпозвоночного диска является наиболее частой причиной воспаления седалищного нерва. Данная патология характеризуется дефектом периферической части межпозвоночного диска (фиброзное кольцо), через которое выпячивается центральная часть диска (пульпозное ядро). В итоге выпячивание студенистого ядра межпозвоночного диска способно сдавливать седалищный нерв и приводить к поражению его ствола.
- Остеохондроз поясничного отдела позвоночника представляет собой патологию, в результате которой хрящевая ткань межпозвоночного диска постепенно теряет свою эластичность, что приводит к уменьшению пространства между самими позвонками и последующему сдавливанию нервных корешков поясничного отдела. Если происходит компрессия одного или двух нижних поясничных корешков, то тогда возникает боль в пояснице, ягодице и бедре.
- Синдром грушевидной мышцы довольно часто возникает на фоне пояснично-крестцового радикулита (сдавливание поясничных или крестцовых корешков) и характеризуется воспалением и патологическим напряжением данной мышцы. В итоге вовлеченная в воспалительный процесс мышечная ткань увеличивается в объеме и сдавливает седалищный нерв.
- Остеофиты поясничного и крестцового отдела позвоночника представляют собой патологические разрастания тел позвонков. Иногда остеофиты могут достигать крупных размеров (более 0,5 – 1 см), что приводит к сдавливанию седалищного нерва.
Нередко после внутримышечной инъекции (укола) возникает болезненное ощущение, которое может сохраняться в течение нескольких часов, суток или даже недель. Возникновение боли связано с различными факторами и зависит от правильности выполнения самой манипуляции (в какой квадрант делается укол, на какую глубину была введена игла), вида препарата (некоторые лекарственные средства плохо рассасываются из-за повышенной плотности), состояния кожи и нижележащих слоев.
Боль в ягодице после укола может сигнализировать о следующем:
- Повреждение нервных окончаний. В некоторых случаях игла при уколе может попасть в нерв и повредить его. Также может возникнуть другой вариант, при котором нерв сдавливается лекарственным депо после укола. Стоит отметить, что при правильном проведении внутримышечной инъекции вероятность повреждения нервных окончаний достаточно невысока.
- Образование синяка возможно в том случае, когда игла повреждает кровеносный сосуд. Гематома (ограниченное скопление жидкости) может возникать и при слишком быстром введении лекарства. В этом случае лекарственное депо сдавливает сосуд, в результате чего он может лопнуть.
- Образование уплотнения (инфильтрата). В некоторых случаях введенное лекарственное средство до конца не рассасывается. Это приводит к тому, что окружающие ткани несколько увеличиваются в размере, а их плотность увеличивается. Другой причиной возникновения «шишки» или уплотнения является проникновение инфекции вглубь ягодичной области вместе с иглой, которое возникает при недостаточной обработке кожи спиртом.
- Гнойный нарыв (абсцесс) представляет собой наиболее опасное постинъекционное осложнение. Абсцесс представляет собой ограниченное гнойное поражение тканей, которое развивается в результате проникновения в организм гноеродных бактерий (стафилококки, стрептококки). При абсцессе уже в первые часы в месте укола возникает довольно сильная и пульсирующая боль. Кожа ягодицы краснеет, а также несколько отекает. При обнаружении данной симптоматики нужно как можно раньше обратиться к врачу. Чем раньше выявлено данное осложнение, тем больше вероятность, что лечение будет проводиться медикаментозным, а не хирургическим путем.
Тянущая боль в ягодице, как правило, является следствием сдавливания седалищного нерва. Именно при данном патологическом состоянии боль описывается как постоянная тянущая или «мозжащая». Боль может распространяться не только на ягодицу, но также и на заднюю поверхность бедра и голени. Стоит отметить, что боль не усиливается при кашле или чихании, а также не наблюдается снижение тонуса мышц ягодицы.
Также тянущая боль в ягодице может возникать вследствие следующих заболеваний:
- Остеохондроз поясничного и крестцового отдела позвоночника характеризуется поражением хрящевой ткани межпозвоночных дисков. В дальнейшем расстояние между поясничными и крестцовыми позвонками уменьшается, что приводит к сдавливанию нервных корешков (радикулит), входящих в состав седалищного нерва. При данной патологии боль появляется в пояснице, ягодичной области, а иногда и в бедре. В мышцах ягодицы наблюдается патологическое напряжение. Боль усиливается во время ходьбы и при физических нагрузках.
- Образование инфильтрата после внутримышечного укола. В некоторых случаях тянущая боль возникает при образовании уплотнения или так называемой «шишки» после укола. Именно данный инфильтрат вызывает тянущую боль и чувство тяжести в ягодице.
- Чрезмерная мышечная нагрузка на нижние конечности также может стать причиной тянущей боли в ягодичной области. Наиболее часто данная картина наблюдается у нетренированных людей после длительных пеших прогулок или физических упражнений. Боль может также возникать в пояснице и бедре.
Выделяют следующие причины боли в ягодичных мышцах:
- Миозит представляет собой патологический процесс, при котором мышечные ткани воспаляются. Причиной миозита может быть проникновение инфекции в мышцы на фоне гриппа или ангины, после ушибов или ранения ягодичной области, вследствие переохлаждения или после физического перенапряжения. В некоторых случаях воспаление мышц может возникать на фоне стресса или иметь аутоиммунную природу (иммунная система выделяет антитела к собственной мышечной ткани). Боль при миозите усиливается при движении или во время надавливании на пораженную мышцу. Стоит отметить, что боль дает о себе знать не только во время ходьбы, но и в покое. Кроме боли, при миозите наблюдается скованность в тазобедренном суставе, которая связана с патологическим напряжением мышечной ткани. В некоторых случаях в патологический процесс могут вовлекаться новые мышцы.
- Физическое перенапряжение может приводить к повышенному тонусу мышц ягодиц и проявляться тянущей болью. Чаще всего это может наблюдаться у нетренированных людей после длительной ходьбы или после интенсивных физических упражнений. Довольно часто данная мышечная боль локализуется не только в области ягодиц, но также в пояснице и в бедре.
- Внутримышечная инъекция при неправильном выполнении, может приводить к образованию уплотнения (инфильтрат), которое сдавливает мышечные ткани, приводя к их патологическому напряжению. Данное осложнение возникает при быстром введении лекарственных препаратов, а также если укол выполнялся недостаточно глубоко или не в тот квадрант ягодицы (инъекцию делают в наружный верхний квадрант ягодицы).
- Длительное пребывание в сидячем положении также может приводить к мышечным болям в ягодицах. Дело в том, что при длительном пребывании в позиции сидя кровеносные сосуды ягодичной области сдавливаются. В итоге снижение притока артериальной крови к мышцам ягодицы вызывает болевые ощущения.

В других случаях беременных женщин беспокоит боль в ягодицах и в поясничной области. Во время беременности центр тяжести смещается, что ведет к изменению осанки. Мышцы поясничного отдела и ягодиц в наибольшей степени страдают от данных физиологических изменений.
Необходимо заметить, что чаще всего болевые ощущения в ягодичной области возникают у беременных женщин, которые имеют лишний вес или страдают ожирением, а также у женщин со слабыми мышцами пресса и спины.
Боль, как правило, возникает при длительном сидении и усиливается в момент, когда человек встает со стула. Кроме того, боль может возникать во время акта дефекации, способствуя появлению запоров. В запущенных случаях пациенты с болями в копчике и ягодицах жалуются на распространение боли в паховую область.
Лечение кокцигодинии сводится к использованию таких физиотерапевтических процедур как ультразвуковое лечение, УВЧ-терапия (воздействие на кожу магнитных волн высокой частоты), лазерное лечение (применение лазера с фиксированной длиной волны). В некоторых случаях показаны парафиновые аппликации (метод теплолечения с использованием нагретого парафина) или воздействие на слизистую прямой кишки высокочастотных импульсных токов. В случае если консервативное лечение не дало положительных результатов или при обнаружении перелома или вывиха копчика, назначают хирургическое лечение с удалением данного сегмента позвоночного столба. Стоит, однако, отметить, что и данная операция не всегда дает положительный результат.
источник