Дислипидемия — состояние, при котором нарушается жировой обмен, что приводит к появлению атеросклероза.
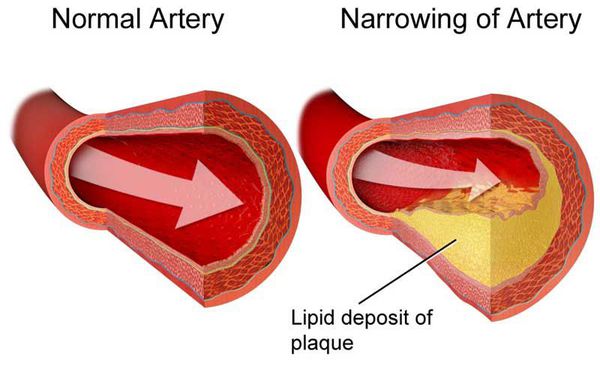
При этой болезни сосудистые стенки уплотняются, просвет между ними сужается, что вызывает нарушение движения крови во всех органах тела. Это чревато развитием ишемической болезни сердечной мышцы или мозга, инсультом, инфарктом, гипертонией.
Если уровень липидов чрезмерно повышен, то патология именуются гиперлипидемией. На развитие болезни влияет образ жизни, рацион, прием некоторых препаратов, отсутствие активности и вредные привычки.
Дислипидемия свидетельствует о нарушении баланса жировых элементов. Эти низкомолекулярные соединения синтезируются в печени с последующей транспортировкой ко всем клеточным и тканевым структурам липопротеидами — сложными комплексами липидного белкового состава. Можно классифицировать три их типа, в которых малая, высокая или очень низкая плотность.
ЛПНП и ЛПОНП – это крупные структуры, которые имеют выраженную способность к отложению в холестериновый осадок. Именно они вызывают болезни сосудистого русла и сердца, и этот холестерин является “плохим”. ЛПНП провоцируют образование бляшек на эндотелии, что уменьшает просвет сосудов.
ЛПВП относят к молекулам, которые растворяются в воде и способствуют выведению холестерина, препятствуя отложению его в сосудах. В печени они могут преобразовываться в желчные кислоты, покидающие организм через кишку.
Атерогенная величина (коэффициент) является отношением суммы ЛПНП и ЛПОНП к компонентам высокой плотности. Гиперхолестеринемией называется превышение количества подобных элементов в крови человека.
На фоне этих проблем, а также дислипидемии может появляться атеросклероз, что вызывает гипоксию тканей. Чтобы выявить такое состояние, достаточно проанализировать образцы крови и оценить липидный обмен.
Про дисбаланс говорят, когда:
- Уровень холестерина (общий) превышает 6,3 ммоль/л.
- КА превышает 3.
- ТГ более 2,5 ммоль/л.
- ЛПНП превышает 3 ммоль/л.
- ЛПВП менее 1 ммоль/л для мужчин и ниже 1,2 ммоль/л для женщин.
Причины образования болезни можно разделить на несколько групп:
- Наследственная предрасположенность. Первичные дислипидемии в основном передаются от родителей, которые имеют в своей ДНК аномальный элемент, отвечающий за холестериновый синтез.
- Факторы, вызывающие вторичные дислипидемии, встречаются:
- При гипотиреозе, когда снижена функциональность щитовидной железы.
- У больных сахарным диабетом, когда нарушена переработка глюкозы.
- Если наблюдается болезнь печени в состоянии обструкции, когда нарушается отток желчи.
- При употреблении некоторых медицинских препаратов.
- Погрешности в питании. Здесь выделяют две формы: транзиторную и постоянную. Для первой характерно появление гиперхолестеринемии сразу или через день после значительного употребления жирной пищи. Постоянная алиментарная патология наблюдается у лиц, которые регулярно употребляют продукты с большим количеством животных жиров.
Следует учитывать, что в образовании дислипидемии участвуют факторы, провоцирующие прогрессирование атеросклероза. Их можно разделить на модифицируемые и немодифицируемые. Существует группа риска из людей, которые наиболее подвержены развитию болезни.
- Неправильное питание, в котором преобладает жирная холестериновая пища.
- Сидячий образ жизни.
- Наличие стрессов.
- Вредные привычки: алкоголь, курение.
- Ожирение.
- Высокое артериальное давление.
- Декомпенсация сахарного диабета.
Эти факторы подлежат коррекции при желании пациента.
Немодифицированное причины нельзя изменить. Они характерны для мужчин, которые старше 45 лет. Также подвержены болезням лица с семейным анамнезом, у которых были случаи раннего появления атеросклероза, дислипидемии, инфаркта, инсульта, внезапной смерти.
Внешние симптомы могут проявляться как:
- Ксантомы. Это узелки, плотные на ощупь, которые содержат частички холестерина. Располагаются они над сухожильными слоями. Чаще всего их можно обнаружить на кистях, реже они появляются на ладонях и подошвах, спине или других участках кожи.
- Ксантелазмы. Проявляются в скоплении холестерина под складками век. По внешнему виду напоминают узелки желтоватого оттенка или обычного цвета кожи.
- Липоидная дуга роговицы. По внешнему виду это ободок, который откладывается по краю роговицы глаза. Он бывает белого или серого цвета. Если проблемы возникают у пациентов, которым нет еще 50 лет, то это говорит о том, что причина недуга в наследственной дислипидемии.
Заболевание имеет особенность не проявляться длительное время, когда уже нанесен существенный вред организму. На раннем этапе патологии выявить проблему можно при сдаче анализа на липидограмму.
В основе нарушений заложен метаболический синдром, в целом это комплекс сбоев между обменом жиров и нормализацией АД. Характерными проявлениями может быть изменение количества липидов в анализе крови, гипертония, гипергликемия, погрешности гемостаза.
Основываясь на количестве липидов, выделяют такие виды патологии:
- Изолированная гиперхолестеринемия, когда повышен холестерин, входящий в состав липопротеидов.
- Смешанная гиперлипидемия, когда в анализе выявляется повышение холестерина и триглицеридов.
Дислипидемия по механизму возникновения может быть первичной (сюда относятся наследственные патологии) или вторичной, появившейся под влиянием неблагоприятных факторов.
Помимо этого, существует классификация по Фредриксону, в которой типы недуга зависят от вида липида, который повышен. В большинстве случаев болезнь может приводить к атеросклерозу. Выделяются следующие формы:
- Наследственная гиперхиломикронемия. Отличается тем, что в анализе крови повышены только хиломикроны. Это единственный подвид, при котором риск развития атеросклероза минимален.
- 2а вид — это наследственная гиперхолестеринемия или возникшая под влиянием неблагоприятных внешних факторов. При этом повышены показатели ЛНП.
- 2б тип, сюда относится комбинированная гиперлипидемия, когда повышаются липопротеиды очень низкой и низкой плотности, а также триглицериды.
- К третьему виду причисляют наследственные дис-бета-липопротеидемии, когда повышены ЛНП.
- 4 тип называется эндогенной гиперлипидемией, при этом повышен уровень липопротеидов очень низкой плотности.
- К последнему 5 виду относят наследственную гипертриглицеридемию, при которой увеличены хиломикроны и липопротеиды очень низкой плотности.
В большинстве случаев выявить дислипидемию можно, проведя ряд специальных обследований. Окончательный диагноз выставляется после того, как:
- Проходит первичный осмотр со сбором жалоб и анамнеза. Врач пытается выявить характерные признаки недуга у пациента, а также изучает информацию о наследственных и перенесенных патологиях.
- Выявляют присутствие ксантелазм, ксантом, липоидной дуги роговицы.
- Сдают кровь и мочу на анализ.
- Проводится липидограмма. Она помогает определить коэффициент атерогенности.
- Определяются в крови иммуноглобулины класса M и G.
Для нормализация жирового обмена врачи могут назначать специальные препараты, диетическое питание, активный способ жизни, методы народной медицины.
Медикаментозный путь лечения заключается в приеме:
- Статинов — лекарств, которые помогают снижать биосинтез холестерина в клетках печени. Данные средства оказывают противовоспалительное действие. Наиболее распространенными являются Аторвастатин, Ловастатин, Флувастатин.
- Фибратов, назначаемых при повышенном уровне триглицеридов. Лечение способствует увеличению ЛПВП, что препятствует появлению атеросклероза. Наиболее эффективным является комбинирование статинов и фибратов, тем не менее могут возникать тяжелые неприятные последствия, такие как миопатия. Из этой группы применяют Клофибрат, Фенофибрат.
- Никотиновой кислоты в составе Ниацина, Эндурацина. Данные препараты обладают гиполипидемическим свойством.
- Полиненасыщенных жирных кислот, омега-3. Их можно найти в рыбьем жире. Это лечение помогает уменьшить уровень холестерина, липидов, ЛПНП и ЛПОНП в крови. Такие препараты являются антиатерогенными, могут улучшать реологические функции крови и тормозить процесс образования тромбов.
- Ингибиторов абсорбции холестерина, помогающих остановить всасывание в тонкой кишке. Самым известным препаратом выступает Эзетимиб.
- Смол для соединения желчных кислот: Колестипола, Холестирамина. Данные средства нужны в качестве монотерапии при гиперлипидемии или же в составе комплексного лечения с иными гипохолестеринемическими препаратами.
Народные средства помогают снижать уровень холестерина и улучшают состояние сосудов. Они могут применяться как дополнительная помощь.
Наиболее распространенными методами являются:
- Прием картофельного сока. Его необходимо пить ежедневно натощак. Для этого сырой картофель очищают, моют и натирают, отжимают содержимое. Полученный напиток пьют в свежем виде.
- Смесь лимона, меда, масла растительного. Пить такое лекарство необходимо длительное время, не менее 2-3 месяцев.
- Мелиссовый чай. Он хорошо успокаивает и тонизирует, улучшает сосуды мозга и сердца.
- Ванночки с крапивой. Для этого свежесрезанное растение кладут в горячую ванну. Настояв полчаса, доводят до необходимой температуры, и в эту воду погружают ноги. Это помогает остановить атеросклероз в нижних конечностях.
Диета при этой патологии необходима для понижения уровня холестерина. Сбалансированное питание помогает уменьшить лишний вес и нормализовать показатели глюкозы в крови.
Когда наблюдается дислипидемический синдром, больному следует воздержаться от большого количества потребляемых животных жиров.
Из рациона следует исключить сало, сметану, яичные желтки, сливочное масло, мясо жирных сортов, колбасу, сосиски, субпродукты, креветки, кальмары, икру, сыр более 40% жирности.
Чтобы питание оставалось полноценным, можно заменить животные жиры на растительные. Пациентам будет полезно принимать кукурузное, подсолнечное, хлопковое, льняное, соевое масло.
Помимо этого, необходимо вводить и другую пищу растительного происхождения, а именно:
- Фрукты, ягоды, овощи, бобовые. Все эти вещества содержат пищевые волокна, которых необходимо не менее 30 г в сутки.
- Рапсовое и соевое масло, где содержатся станолы. Их суточное количество должно равняться 3 г.
- Свежие сливы, абрикосы, персики, черную смородину, свекла, морковь. Эти продукты богаты пектинами,. В течение дня нужно съедать около 15 г такой пищи.
Основные рекомендации диеты при дислипидемии заключаются в соблюдении ряда правил:
- Регулярный прием фруктов, овощей, ягод.
- Употребление полиненасыщенных жиров, моно- и насыщенных должно происходить в пропорции 1:1:1.
- Ограничение молочных продуктов высокой жирности.
- Уменьшение потребления яиц до 3 штук в 7 дней.
Злоупотребление алкоголем противопоказано, тем не менее больным полезно красное сухое вино, в небольшом количестве принятое перед едой.
Все негативные последствия болезни можно разделить на острые и хронические. К первым относится инсульт, инфаркт миокарда. Патология стремительно развивается и очень часто заканчивается летальным исходом.
К хроническим осложнениям относятся тромбы, аритмия, гипертония, стеноз аортального клапана, почечная недостаточность, стенокардия, трофические язвы, синдром перемежающейся хромоты.
Учитывая, где наблюдается поражение сосудов из-за скопления атеросклеротических бляшек, выделяют атеросклероз:
- Аорты. Он вызывает артериальную гипертензию, в некоторых случаях способен спровоцировать пороки сердца, недостаточность аортального клапана, стеноз.
- Сосудов сердца. Может приводить к появлению инфаркта миокарда, сбою ритма сердца, сердечному пороку или недостаточности.
- Мозговых сосудов. При этом ухудшается активность органа. Может произойти перекрытие сосудов, вызывая ишемию и инсульт.
- Почечных артерий. Он проявляется в гипертензии.
- Кишечных артерий. Часто приводит к инфаркту кишечника.
- Сосудов нижних конечностей. Может вызвать перемежающуюся хромоту или развитие язв.
Профилактика дислипидемии заключается в:
- Нормализации веса.
- Ведении активного образа жизни.
- Исключении стрессовых ситуаций.
- Прохождении профилактических осмотров.
- Правильном питании.
- Достижении компенсации хронических патологий, таких как сахарный диабет. Их необходимо своевременно лечить, не допуская осложнений.
Нарушение липидного обмена способно возникнуть в любом возрасте, если не следить за своим организмом. Чтобы не знать, что это такое — дислипидемия, очень важно правильно питаться и отказаться от вредных привычек.
Наиболее опасным осложнением, с которым может столкнуться пациент, является развитие атеросклероза, инфаркта, инсульта, сердечной недостаточности.
Лечение в основном заключается в коррекции обмена жиров, назначают статины, фибраты, никотиновую кислоту, ингибиторы абсорбции холестерина, смолы для связывания желчных кислот, полиненасыщенные жирные кислоты.
источник
Что такое дислипидемия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Чернышев А. В., кардиолога со стажем в 24 года.
Дислипидемия (ДЛ) — патологический синдром, связанный с нарушением обмена липидов и липопротеидов, т.е. изменением соотношения их концентрации в крови. [1] Он является одним из главных факторов риска атеросклероз зависимых заболеваний.
Липиды и липопротеиды — одни из источников энергии, необходимой организму человека. Они представляют собой жироподобные органические соединения. Липиды входят в состав липопротеидов.
Причины, приводящие к развитию дислипидемии, можно разделить на неизменяемые (эндогенные) и изменяемые (экзогенные).
К первым относится возраст, пол, гормональный фон и наследственная предрасположенность.
Группа изменяемых факторов риска ДЛ более многочисленна. К основным причинам относятся:
- нерациональное питание (избыточное потребление калорий, насыщенных жиров, простых углеводов);
- курение табака;
- избыточный вес (висцеральное ожирение);
- сахарный диабет;
- злоупотребление алкоголем;
- повышенное артериальное давление;
- длительный стресс;
- малоподвижный образ жизни;
- систематическое физическое перенапряжение;
- хроническое субклиническое воспаление.
Также причинами ДЛ могут быть различные заболевания, патологические синдромы и приём некоторых медикаментов.
От внешних факторов больше зависит содержание в крови таких жировых субстанций, как хиломикроны и триглицериды. До 80% холестерина липопротеинов низкой плотности синтезируется в организме, главным образом, в печени и в меньшей степени зависит от внешних факторов. Семейно-генетический формы ДЛ полностью зависят от наследственных факторов. [1] [9]
Так как ДЛ является лабораторным синдромом, то её проявления связаны с атеросклерозом артерий тех органов и тканей, которые они кровоснабжают:
- ишемия головного мозга;
- ишемическая болезнь сердца;
- облитерирующий атеросклероз артерий нижних конечностей и т. д.
Ишемическая болезнь сердца – наиболее распространённое и грозное атеросклероз зависимое заболевание. От него погибает больше людей, чем от всех видов рака. Чаще всего это заболевание проявляется в виде стенокардии или инфаркта миокарда.
Стенокардию раньше называли «грудной жабой», что точно характеризует симптомы заболевания — давящие или сжимающие ощущения за грудиной на высоте физической или эмоциональной нагрузки, продолжающиеся несколько минут и прекращающиеся после прерывания нагрузки или приёма нитроглицерина.
Инфаркт миокарда связан с разрывом атеросклеротической бляшки в сердечной артерии и формированием тромба на бляшке. Это приводит к быстрому перекрытию артерии, острой ишемии, повреждению и некрозу миокарда.
От хронической и острой ишемии может страдать головной мозг, что проявляется головокружением, потерей сознания, выпадением речевой и двигательной функции. Это не что иное, как мозговой инсульт или прединсультное состояние — транзиторная ишемическая атака. При облитерирующем атеросклерозе нижних конечностей происходит снижение кровоснабжение ног. Стоит отметить, что долгое время атеросклероз остаётся бессимптомным, клинические проявления начинаются при сужении артерии на 60-75%.
Семейно-генетические дислипидемии могут проявляться стигматами, такими как ксантомы кожи и ксантелазмы век.
Значительное повышение концентрации триглицеридов крови (более 8 ммоль/л) может приводить к острому панкреатиту, который сопровождается сильной болью в верхнем отделе живота, тошнотой, рвотой, учащённым сердцебиением и общей слабостью.
Основными липидами плазмы крови являются:
- холестерин (ХС) — предшественник желчных кислот, половых гормонов и витамина Д;
- фосфолипиды (ФЛ) — основные структурные компоненты всех клеточных мембран и внешнего слоя липопротеиновых частиц;
- триглицериды (ТГ) — липиды, образующиеся из жирных кислот и глицерина, которые поступают в организм с пищей, затем транспортируются в жировые депо или включаются в состав липопротеинов.
Жирные кислоты (ЖК) плазмы крови — источник энергии и структурный элемент ТГ и ФЛ. Они бывают насыщенными и ненасыщенными. Насыщенные ЖК входят в состав животных жиров. НенасыщенныеЖК составляют растительные жиры и делятся на моно- и полиненасыщенные жирные кислоты. Мононенасыщенные ЖК в большом количестве содержаться в оливковом масле, а полиненасыщенные — в рыбьем жире и других растительных маслах. Считается, что все эти жиры необходимы человеку, их сбалансированное количество должно составлять до 30% суточного каллоража пищи и распределяться примерно на три равные части между моно-, полиненасыщенными и насыщенными ЖК.
Соединение жиров с белками называют липопротеинами или липопротеидами.
источник
- Эффективность: лечебный эффект через 1,5-3 месяца
- Сроки: 3-6 месяцев
- Стоимость продуктов: 1700-1900 руб. в неделю
Дислипидемии представляют собой широкий спектр нарушений липидного обмена, выраженные дисбалансом соотношения разных видов липидов в плазме крови человека, сопровождающиеся нарушением процессов синтеза/транспорта/выведения жиров из крови.
К основным компонентам липидов плазмы крови относятся жирные кислоты (насыщенные, мононенасыщенные, полиненасыщенные), свободный холестерин (ХС), триглицериды, эфиры холестерина (ЭХ), фосфолипиды (ФЛ). Для транспортировки липиды «упаковываются» в белковую оболочку и этот комплекс (белки + липиды) называется липопротеином, который представлен четырьмя типами, имеющими различную плотность, содержание холестерина, триглицеридов и белковой фракции:
- Хиломикроны (ХМ) состоящие на 90% из триглицеридов, 5%, холестерина и 2%, апопротеинов — 3%, других липидов. Синтезируются из пищевых жиров в стенке тонкого кишечника. Основная функция — транспортировка из кишечника в жировую ткань и в мышцы пищевых триглицеридов, где они депонируются и служат источником энергии.
- Липопротеины очень низкой плотности (ЛПОНП). Включают 60% триглицеридов, 15% холестерина, 10% апопротеина и 15% других липидов. Синтезируются в печени. Основная функция — транспортировка триглицеридов из печени в жировые/мышечные клетки и обеспечение энергией. Повышение уровня ЛПОНП, увеличивает риск развития атеросклероза, поскольку они трансформируются в липопротеины низкой плотности.
- Липопротеины низкой плотности (ЛПНП). Состоят из 55% холестерина, 25% апопротеина, 10% триглицеридов и 10% других липидов. Этот вид липопротеинов содержит максимальное количество холестерина из которого 70% плазменного содержания. Основная функция — перенос синтезированного в организме холестерина к тканям. Образуется в печени из ЛПОНП. Является основной атерогенной фракцией липидов (способствующей развитию атеросклероза).
- Липопротеины высокой плотности (ЛПВП). Состоят из – 20% холестерина, 50% апопротеина, 25% других липидов, 3% — триглицериды. Синтезируются в печени и в кишечнике из поступающих с пищей жиров. При попадании в кровоток ЛПВП апопротеины способствуют удалению из стенок кровеносных сосудов холестерола, а по мере циркуляции они обогащаются холестерином и транспортируют его из клеток тканей в печень для выведения в дальнейшем из организма. ЛПВП являются антиатерогенными (препятствуют образованию атерогенных бляшек), а их наличие в крови в высокой концентрации снижает риск развития атеросклероза.
В норме уровень холестерина, ЛПВП, триглицеридов, ЛПНП находятся в определенном соотношении и выполняют свои специфические функции, однако при нарушении баланса их влияние приобретает негативный характер. Дислипидемии представлены преимущественно гиперхолестеринемией и гипертриглицеридемией.
По сути, дислипидемия самостоятельным заболеванием не является и специфическая клиническая симптоматика слабо выражена (образование ксантом-уплотнений на поверхности кожи, ксантелазм-новообразований на веках), однако представляет собой провоцирующий фактор/пусковой механизм развития целого ряда заболеваний, в частности наиболее опасного осложнения дислипидемии — атеросклероза, который, в свою очередь, является причиной заболеваний сердечно-сосудистой системы — гипертонической болезни, инфаркта миокарда, инсульта. Также дислепидемии можно рассматривать как лабораторный показатель, позволяющий оценить риск развития тяжелых заболеваний ССС.
- Врожденные дислипидемии, обусловленные наличием аномального гена, контролирующего синтез холестерина.
- Вторичные, вызванные нарушением жирового обмена при различных заболеваниях (гипотиреоз, нервная анорексия, сахарный диабет, нефротический синдром), нездоровым образом жизни (злоупотребление алкоголем, курение, малоподвижный образ жизни), приемом некоторых лекарственных препаратов (иммунодепрессанты, бета-блокаторы, диуретики).
- Алиментарные дислипидемии, развивающиеся при длительном чрезмерном употреблении животных жиров.
Лечение дислепидемий комплексное. Базисной лечебной тактикой является диетотерапия и коррекция модифицируемых факторов:
- Нормализация массы тела.
- Увеличение физической активности. Физические нагрузки должны быть индивидуально дозированными с использованием аэробных упражнений (в условиях достаточного притока кислорода), например, быстрая ходьба/бег в среднем темпе не менее 40 минут/день, пульс в период нагрузки — до 120 ударов/минуту, при появлении одышки — темп упражнений замедляется.
- Ограничение употребления алкоголя, который повышает в крови уровень триглицеридов, способствующих развитию атеросклероза, увеличению массы тела, провоцирует повреждение мышц у лиц, принимающих препарат из группы «статины», влияющих на синтез липидов в печени.
- Отказ от курения, повышающего риск развития заболеваний сердечно-сосудистой системы и поражений артерий нижних конечностей.
Целью лечения дислипидемий является достижение так называемых «целевых» уровней — уровня липидов в крови, которые способствуют профилактике/обратному развитию атеросклероза: уровень общего холестерина — ниже 5 ммоль/л. Уровень ХСЛНП — ниже 3 ммоль/л. Именно эти липиды являются самыми атерогенными (способствующими развитию атеросклероза).
Диета при дислипидемии направлена на нормализацию липидного профиля, исключение «рискованных» компонентов в питании и включение пищевых нутриентов, являющихся альтернативой гиполипидемическим препаратам/дополнением к ним. Достоверно доказано, что уровень холестерина имеет прямую сильную корреляцию с характером питания и его коррекция позволяет снизить уровень холестерина в плазме крови на 10-15%.
Прежде всего, рацион питания зависит от наличия/отсутствия повышенной массы тела. Коррекция питания при повышенной массе тела базируется на гипокалорийных диетах, а уровень калорийности дневного рациона питания определяется конкретными показателями «лишнего» веса относительно физиологической нормы. При выраженном ожирении (3, 4 степени) назначается лечебный Стол №8.
Для коррекции дислипидемии назначается диета с исключением/ограничением продуктов животного происхождения и животных/кулинарных жиров (свиного, говяжьего, бараньего жира, жирных сортов мяса, сливочного масла, майонеза, жирной рыбы, яичного желтка, сыра, субпродуктов-печень, почек, языка). На долю жиров в общей калорийности дневного рациона не должно приходиться более 30%.
Прием мясных продуктов следует ограничить до 1-2 раз в неделю, а источником животного белка должна стать преимущественно рыба, творог, нежирные кисломолочные продукты.
При этом, в рационе питания животные жиры заменяются растительными жирами (оливковым, льняным, подсолнечным, кукурузным нерафинированным маслом, рыбьим жиром), содержащими высокий уровень ПНЖК ω-3. Повышение в рационе питания ПНЖК нормализует липидный обмен уже через 2-3 недели (снижает содержание ЛПНП и триглицеридов/повышает уровень ЛПВП). Также подлежит ограничению и потребление соли до 5 г/сутки — ограничить соль при приготовлении пищи и соленые продукты (соления, маринады, копчёности), отдавать предпочтение следует свежим/замороженным несоленым продуктам.
В рационе должны присутствовать в достаточном количестве овощи/фрукты, содержащие большое количество клетчатки, пектина и полифенолов (свекла, баклажаны, капуста, морковь, огородная зелень, перец салатный, лук, чеснок, зеленые листовые салаты, яблоки, цитрусовые плоды, клюква, сливы, арбузы, черника, черноплодная рябина, малина, клубника, красный виноград, натуральные овощные/фруктовые соки, бобовые), которые ускоряют выработку ЛПВП.
Некоторой корректировки требует диета для женщин в период менопаузы с учетом снижения синтеза эстрогена в это период, что негативно влияет на обмен холестерина. Рацион питания должен включать продукты, содержащие ПНЖК ω-3 и фитостерины, снижающие уровень ХС ЛПНП — продукты из сои, пророщенные зерна пшеницы, масло виноградных косточек, семя льна, подсолнечника, кунжута, рыбий жир, авокадо, оливки/оливковое масло.
При выраженном метаболическом синдроме, в частности, нарушении углеводного обмена/ожирении в рационе питания ограничению/исключению подлежат и простые углеводы (конфеты, сахар, шоколад, варенье, кремовые изделия, сдобная выпечка вафли, печенье, мед) и включение в рацион продуктов, богатых клетчаткой не менее 30 г/сутки — (отруби, зерновые, овощи/фрукты), эффективно удаляющие избыток холестерина из кишечника.
Необходимо включать в рацион и продукты, содержащие витамин Р, группы В (особенно В6), соли магния/калия, марганца, цинка, органических соединений йода (морепродукты, морская капуста, пророщенные зерна пшеницы), обладающие высокой биологической ценностью.
Диета при дислипидемии предусматривает дополнительное включение в рацион питания пищевых добавок: антиоксиданты (витамин С, Е, бета-каротин), препараты ПНЖК из рыбы (Эйконол, Пробукол, Максепа, рыбий жир), препараты растворимой клетчатки (Пектин, Гуарем), являющиеся растительными сорбентами холестерина, препараты чеснока (Аликор, Алисат), препараты фосфолипидов (Липостабил, Эссенциале Форте). При кулинарной обработке продуктов отдавать предпочтение необходимо запеканию/приготовлению на пару, а использование жира должно быть сведено к минимуму.
В случае недостаточной эффективности не медикаментозных методов коррекции липидов назначаются лекарственные липидоснижающие препараты: статины (Церивастатин, Лескол, Симвастатин, Мевакор, Зокор, Липобай), фибраты (Безафибрат, Фенофибрат, Гемфиброзил), ионообменные смолы — Холестирамин, препараты никотиновой кислоты (Эндурацин, Ниацин). Их прием без назначения врача не разрешен, поскольку каждый из них имеет свои достоинства/недостатки и показания.
Основу диеты при дислипидемии составляют:
- Морская/речная рыба нежирных видов (треска, хек, щука, тунец, форель, лосось, скумбрия, камбала, семга) и морепродукты (исключая кальмары), морская капуста в виде салатов.
- Овощные супы без зажарки с небольшим добавлением круп, овощей и огородной зелени.
- Красное мясо нежирных сортов (1-2 раза в неделю) в отварном/запеченном виде, и мясо домашней птицы (индейка, курятина), кролик.
- Зерновой подсушенный хлеб, хлебобулочные изделия с семенами льна/кунжута, отрубями, цельнозерновые хлебцы, сухое несдобное печенье.
- Коричневый рис, каши из овсяной/гречневой крупы хорошо разваренные, макаронные изделия из муки грубого помола.
- Молоко/кисломолочные продукты низкой жирности — творог, сыры с жирностью 20-30%. Куриные яйца (1-2 целых в неделю, яичный белок — неограниченно).
- Свежие и кулинарно-обработанные фрукты/овощи (400-500 г/сутки) и бобовые в виде гарниров, салатов, заправленных растительным маслом. Фрукты/ягоды (исключая банан/виноград) в сыром виде, отвары, компоты, желе. Дополнительно к овощам/фруктам следует принимать семена льна, пажитника, отруби молотыми на кофемолке.
- Растительные масла холодного отжима (льняное, оливковое, кунжутное кукурузное), преимущественно для заправки салатов.
- Свежевыжатые соки из овощей/фруктов/ягод (грейпфрутовый, яблочный, апельсиновый, соки свеклы/моркови, ягодные соки), овсяный кисель/отвар, эффективно выводящий холестерин.
- Семечки тыквы/подсолнечника, грецкие орехи (не менее 30 г/сутки).
- Отвар шиповника, зеленый/травяной чай с лимоном, негазированная минеральная вода.
источник
Дислипидемия – это патологический процесс, происходящий в нарушении липидного баланса крови. Данный вид патологии, не является недугом, а всего лишь одним из факторов развития атерослекроза. Атерослекроз является болезнью хронического характера, с проявлением уплотнений сосудистых стенок артерий и значительным сужением просвета, сопровождаясь нарушением кровоснабжения к внутренним органам.
Общее содержание липидных комплексов в кровяном русле при дислипидемии, значительно возрастает за счет повышения образования и выработки их в человеческом организме, а также нарушение нормального их выведения.
Патология в большинстве случаев возникает в процессе длительного и стойкого повышения содержания холестерина в кровяном русле.
Дислипидемия не редкий вид отклонения и медицинская статистика на этот счет гласит, что патология встречается практически у каждого второго жителя планеты.
Нарушение липидного обмена и содержания непосредственно самих липидов в кровяном русле – можно обнаружить только при проведении лабораторных методов диагностики. Симптоматика заболевания проявляется в виде:
- Ксантом – узелковых плотных образований, с повышенным содержанием холестерина внутри, распложенных в областях сухожильных связок. В редких случаях, ксантомы могут быть на подошвах стоп, ладонях человека, на кожном покрове и части спины;
- Ксантелазмы – остатки и отложения холестерина под кожным покровом, локализующиеся в области век. Напоминают по структуре узелки желтоватого окраса, не сильно отличающиеся от кожного покрова;
- Дуга роговицы липоидного типа – белого или серого цвета ободок, характерный для отложений холестерина под краем роговицы. Наличие подобного признака характерно для людей после 50 лет. Образование липоидной дуги ранее, означает, что дислипидемия имеет генетическую наследственность.
Этот вид патологических изменений, принято классифицировать по следующим пунктам:
- По Фредриксону;
- Механизму развития;
- По типу липидов.
По Фредриксону, классифицирование не имеет достаточной популярности среди специалистов сферы медицины. Но в некоторых случаях, эту классификацию применяют, так как она принята во Всемирной организации Здравоохранения. Базовый фактор, который учитывается – это тип липида, уровень которого максимально превышает норму. Патология насчитывает 6 типов, но только 5 из них имеют атерогенную способность (приводя к максимально быстрому развитию атеросклероза).
- Тип первычный – патологические изменения генетического наследственного типа (в кровяном русле пациента обнаруживают повышение хиломикронов). Это единственный, не приводящий к развитию атеросклероза, тип патологии.
- Тип вторичный – патологические изменения генетического характера, при которых образуются гиперхолестеринемия и комбинированная липидемия.
- Тип третий – характерным для этого типа патологии, является значительное повышение содержания триглицеридови липопротеидов, обладающих низкой плотностью.
- Тип четвертый – липидемия, имеющая происхождение эндогенного характера. При этом типе, происходит повышение липопротеидов с низкой плотностью.
- Тип пятый – характерен повышением хиломикронов в кровяном русле.
По механизму развития, классифицируют дислипидемию следующим образом:
- Первичная – самостоятельная болезнь, подразделяющаяся на:
- Моногенную – наследственный вид патологии, возникающий на фоне мутаций генов;
- Гомозиготную – в данном случае маленький ребенок получает пораженные гены от каждого родителя по одному;
- Гетерозиготную – наследие пораженного гена непосредственно только от одного из родителей ребенка.
- Вторичная – возникает как осложнение, на фоне других недугов.
- Алиментарная – развивается при повышенном потреблении жирных продуктов животного происхождения.
к содержанию ↑ Причины появления дислипидемии
Базовые причины, почему возникла болезнь, не представляется возможным. В зависимости от стадий развития, причинами нарушения в обмене липидов могут быть:
- Нарушение генов в результате мутаций;
- Эндокринные патологии;
- Заболевания обструкционного характера в гепатобилиарной системе;
- Продолжительный курс приема медикаментозных средств;
- Прием жирной пищи.
Главными факторами, которые могут послужить причиной появления дислипидемии, являются:
- Не подвижный образ жизни;
- Неправильное питание;
- Вредные привычки – курение и злоупотребление спиртными напитками;
- Повышенное артериальное давление;
- Ожирение по абдоминальному типу;
- Мужчины в возрасте от 43 лет.
к содержанию ↑ Клинические проявления
Одну общую картину клинических проявлений выделить при данном виде патологии, не возможно. В большинстве случаев, недуг сопровожден развитием признаков, напоминающих атеросклероз, ишемию сердечной мышцы и другие виды болезней, связанных с сердцем и сосудами. При повышенном содержании липидных комплексов, возможно появление воспаления поджелудочной железы в остром течении.
Проявления клинической карты заболевания, характеризуются таким понятием, как синдром метаболического характера (целый комплекс нарушений в сфере всего жирового обмена, а также нарушения функций регулирования давления в артериях). Подобный синдром проявляется в виде:
- Дислипидемии;
- Ожирения по абдоминальном типу;
- Повышением сахара в кровяном русле;
- Общим повышение давления в артериях;
- Нарушениями кровоснабжения.
к содержанию ↑ Диагностика заболевания
Постановить точный диагноз в состоянии только врач, который проводил дополнительные методы диагностики. Важным пунктом при постановке верного диагноза, является сбор анамнеза пациента. В этот период врач может узнать о первых проявлениях болезни, выяснить фактор генетической наследственности и возможные болезни сосудистой системы и миокарда у родственников.
- Полноценный диагностический осмотр больного – слизистых оболочек, кожи, измерение давления в артериях;
- Анализ урины общего характера;
- Биохимия крови;
- Липидограмма – важное диагностическое исследование показателей кровяного русла, в котором определяют количество в кровяном русле специфических веществ с жироподобными особенностями, являющиеся самым главным клиническим признаком дислипидемии;
- Индекс атерогенности – хороший метод диагностирования, позволяющий узнать общий показатель атерогенности. В случае, если показатель превышает норму, это прежде всего значит, что в человеческом организме происходит процесс значительного прогрессирования атеросклероза.
к содержанию ↑ Лечение дислипидемии
Терапия недуга основывается на степени выраженности дислипидемии и ее видовых особенностей. Лечение должно подбираться индивидуально, базируясь на особенностях каждого отдельного пациента. Применяют несколько видов терапии:
- С применением лекарственных веществ;
- Без лекарственных препаратов;
- Специальное диетическое питание;
- Терапия экстракорпоральная.
Лечение с применением медикаментозных средств
Для терапии применяют несколько видов препаратов, основными из которых являются:
- Статитны – вещества, действующие на образование клетками печени холестерина и его состава внутри клеточных структур организма;
- Ингибиторы для всасывания холестерина – медикаментозные средства, предотвращающие всасывание холестерина в кишечном тракте;
- Обменно-ионные смолы – препараты, обладающие особенностью связывать специфические кислоты в секрете желчи, с содержащимся в них холестерином, выводя их из просвета кишечного тракта;
- Клофибраты – лекарства, снижающие содержание триглицеридов в кровяном русле, повышающее общее количество веществ защитного характера;
- Омега-3 – вещества, образованные из мышечных волокон рыб, способствующие укреплению сердечной мышцы и предохраняя миокард от возможного развития аритмии.
Важно помнить, что лечение дислипидемии без медикаментов, не даст положительных результатов. Отлично показывают свои результаты, комплексные методы лечения. Положительный эффект достигается при корректировке рациона питания, режима рациона и физических нагрузок. Базовыми пунктами без медикаментозной терапии, являются:
- Снижение количества животных жиров в питании. В некоторых случаях, необходимо полностью исключить их;
- Снижение массы тела;
- Повышение физической активности;
- Переход на правильное питание, с дробными порциями и насыщенное витаминными комплексами;
- Ограничение или же полный отказ от спиртных напитков, увеличивающих содержание триглицеридов в кровяном русле больного и становиться причиной толщины стенок эндотелия сосудов, ускоряя возникновение атеросклероза.
Диетическое питание при дислипидемии, не временная мера, а образ питания на всю жизнь. Желательно употреблять больше кисломолочной продукции, а также обогащать свое питание различными овощами и свежими сезонными фруктами. Из мяса, желательно есть куриное и индюшиное филе.
к содержанию ↑ Осложнения и последствия дислипидемии
Недуг поддается лечению, но это процесс занимает длительный период времени. Важно, чтобы пациент понимал опасность патологии и прикладывал силы.
Возможными осложнениями дислипидемии, являются:
- Развитие атеросклероза;
- Ишемия миокарда;
- Инсульт;
- Аритмия;
- Стойкое повышение давления в кровяном русле с поражением сосудов почечных структур;
- Отложения холестерина в сосудах нижних конечностей.
Поэтому, заболевание легче предупредить, нежели потом разбираться с тяжелыми последствиями. При появлении первых симптомов, необходимо как можно скорее обратится к врачу за квалифицированной помощью.
Дислипидемия — патологическое состояние, обусловленное нарушением обмена жиров в организме и приводящее к развитию атеросклероза. Сосудистые стенки уплотняются, просвет сосудов сужается, нарушается кровообращение во внутренних органах, что заканчивается ишемией сердечной мышцы или мозга, гипертонией, инсультом или инфарктом.
Аномально повышенный уровень липидов в крови называется гиперлипидемией или гиперлипопротеинемией. Это состояние является прямым следствием образа жизни человека. Появление гиперлипидемии зависит от характера питания больного, лекарств, которые он принимает, физической активности и вредных привычек.
Дислипидемия — лабораторный показатель, свидетельствующий о дисбалансе жировых веществ в организме человека, которые представляют собой низкомолекулярные соединения, синтезируемые в печени и транспортируемые к клеткам и тканям с помощью липопротеидов — сложных липидно-белковых комплексов.
Выделяют 3 типа липопротеидов: высокой, низкой и очень низкой плотности (ЛПВП, ЛПНП, ЛПОНП).
ЛПНП и ЛПОНП — ненадежный транспорт. Их молекулы являются довольно крупными и склонными к выпадению холестерина в осадок. Они являются причиной заболеваний сердца и сосудов, а их холестерин считается «плохим». ЛПНП во время транспортировки часто теряют холестерин или проникают в стенки сосудов вместе с ним, образуя на эндотелии холестериновые бляшки, уменьшающие просвет сосудов. Жировые наслоения, обусловленные дислипидемическими нарушениями, затрудняют системный кровоток и провоцируют гемодинамические повреждения органов и тканей.
ЛПВП не являются атерогенными, хорошо растворяются в воде и выводят холестерин из сосудов. В печени он трансформируется в желчные кислоты, которые через кишечник покидают организм человека.
Пораженные сосуды сужаются, к тканям поступает мало кислорода, развивается гипоксия и ишемия. Эти процессы лежат в основе развития угрожающих жизни патологий — стенокардии, инфаркта миокарда, гипертонии, инсульта.
Активный биосинтез жиров в организме, нарушенное выведение и обильное поступление их с пищей приводят к гиперлипидемии, которая не проявляется специфическими симптомами, но провоцирует формирование различных заболеваний.
Дислипидемия представляет собой патологию обмена веществ, обусловленную дисбалансом липидных фракций в крови и постепенным накоплением жиров в организме.
- В основе классификации по Фредриксону лежит вид липида, уровень которого повышается — хиломикроны, холестерин, триглицериды, ЛПНП, ЛПОНП. Согласно этой классификации существует 6 видов гиперлипидемии, 5 из которых являются атерогенными — быстро приводящими к атеросклерозу.
- По механизму возникновения дислипидемия бывает первичной и вторичной. Первичная форма является наследственным заболеванием, а вторичная — следствием некоторых патологий.
- В отдельную группу выделяют алиментарную дислипидемию, вызванную чрезмерным включением в рацион продуктов, содержащих животные жиры. Она бывает двух типов: транзиторная — развивающаяся после однократного употребления жирной пищи, и постоянная — вызванная ее регулярным приемом.
Выделить одну конкретную причину дислипидемии практически невозможно. В развитии патологии большую роль играет целый комплекс этиологических факторов. К ним относятся:
- Наследственность,
- Особенности питания,
- Гиподинамия,
- Алкоголизм,
- Табакокурение,
- Стресс,
- Эндокринопатии — ожирение, гипотиреоз, сахарный диабет,
- Калькулезный холецистит,
- Гипертония,
- Прием медикаментов — гормональных контрацептивов, гипотензивных средств,
- Гормональные изменения — беременность, климактерический период,
- Подагра,
- Уремия,
- Мужской пол,
- Пожилой возраст.
Дислипидемия — результат активного образования жиров, избыточного поступления с пищей, нарушенного их расщепления и выведения из организма.
В наибольшей степени подвержены развитию патологии лица, в семейном анамнезе которых имеются случаи раннего атеросклероза. Также группу риска составляют лица, перенесшие инфаркт миокарда или ишемический инсульт.
В основе клинической симптоматики дислипидемии лежит метаболический синдром, который представляет собой комплексное нарушение обмена жиров и механизмов регуляции артериального давления. Он проявляется не только изменением нормального соотношения липидов в крови, но и гипергликемией, стойкой гипертонией, нарушением гемостаза.
Симптомы гиперлипопротеинемии долгое время могут отсутствовать. В этом случае выявить заболевание можно только по результатов лабораторного исследования крови. Но спустя несколько месяц и даже лет патология проявится характерной симптоматикой и закончится развитием серьезных недугов.
- Холестерин, откладываясь под кожей век, образует ксантелазмы — плоские желтые образования.
- Ксантомы — узелки, располагающиеся над сухожилиями человека на кистях, стопах, спине, животе.
- Липоидная дуга роговицы – белесоватая полоса, обрамляющая наружный контур роговицы глаза. Это отложения холестерина, которые обычно появляются у лиц, старше 50 лет;
ксантомы и ксантелезмы — проявления дислипидемии
Гиперлипопротеинемия является клинико-лабораторным диагнозом: только данные липидограммы указывают на наличие патологии. Клинические признаки не имеют существенного значения и не являются диагностически значимыми. Несмотря на это, опытные специалисты уже после первого общения с пациентом могут заподозрить дислипидемию.
Обнаружить у больного дислипидемию можно только с помощью лабораторной диагностики.
Полное диагностическое обследование больного включает:
- Сбор жалоб и анамнеза заболевания. Врач беседует с пациентом и выясняет, когда появились основные клинические признаки — ксантомы, ксантелазмы и липоидная дуга роговицы.
- Изучение анамнеза жизни. Специалист собирает информацию о наследственности пациента и семейной дислипидемии, выясняет его профессию, перенесенные патологии, вредные привычки.
- Во время осмотра кожи и слизистых обнаруживают ксантомы, ксантелазмы, липоидную дугу роговицы, не замеченные пациентом.
- Общий анализ крови и мочи дает дополнительную информацию о сопутствующих заболеваниях.
- Определяют параметры липидограммы и высчитывают коэффициент атерогенности, который представляет собой отношение суммы ЛПОНП и ЛПНП к ЛПВП.
- Иммунологическое исследование — определение в крови иммуноглобулинов класса М и G.
Обычно дислипидемия — вторичная патология, возникающая на фоне какой-либо болезни или развившаяся вследствие воздействия негативных факторов. Чтобы избавиться от патологии, необходимо своевременно выявлять и лечить основное заболевание.
Лечение дислипидемии индивидуальное, комплексное, включающее медикаментозную, немедикаментозную, экстракорпоральную терапию, диетотерапию. Они нормализуют обмен липидов в организме и снижают уровень холестерина в крови.
Больным показана медикаментозная коррекция дислипидемии, соблюдение рекомендаций диетолога, модификация образа жизни.
Больным с дислипидемией специалисты дают следующие рекомендации:
- Нормализовать массу тела путем перехода на дробное, сбалансированное и витаминизированное питание,
- Дозировать физические нагрузки,
- Скорректировать режим труда и отдыха,
- Ограничить прием алкоголя или полностью его прекратить,
- Бороться с курением,
- Избегать стрессовых и конфликтных ситуаций.
Гипохолестериновая диета показана при проявлениях дислипидемии и заключается в ограничении поступления в организм животных жиров. Больным следует употреблять продуты, богатые витаминами и пищевыми волокнами. При этом калорийность дневного рациона должна соответствовать физическим нагрузкам пациента. Жирное и жареное мясо необходимо заменить на отварную морскую рыбу, курицу, индейку, а сливочное масло — на растительное. Много жиров, особенно скрытых, содержится в колбасных изделиях, промышленных сырах. Большую часть рациона должны составлять овощи, фрукты, ягоды, злаковые, обезжиренные молочнокислые продукты, бобы, зелень.
Лицам с дислипидемией запрещено употреблять спиртные напитки. Алкоголь способствует накоплению в крови триглицеридов, провоцирующих появление холестериновых бляшек на стенках сосудов.
Диета — основной фактор эффективной терапии дислипидемии. Для больных, склонных к развитию атеросклероза, правильное питание должно стать образом жизни.
Чтобы избавиться от дислипидемии, необходимо с помощью лекарственных препаратов корректировать нарушения жирового обмена. Для этого больным назначают статины, фибраты, витамины и прочие препараты.
- Статины — это группа лекарств, снижающих биосинтез холестерина в печени и разрушающих его внутри клетки. Они обладают выраженным противовоспалительным действием и улучшают эндотелиальные функции сосудов. «Ловастатин», «Аторвастатин», «Симвастатин», «Флувастатин» продлевают жизнь пациентам с атеросклерозом и предупреждают развитие тяжелых осложнений. Они не оказывают влияния на углеводный обмен и угнетают агрегацию тромбоцитов.
- Фибраты — лекарства, применяемые при высоком уровне триглицеридов в крови. «Ципрофибрат», «Клофибрат», «Фенофибрат» повышают уровень ЛПВП, которые препятствуют развитию атеросклероза. Обычно их назначают совместно со статинами. Их комбинированное использование является высокоэффективным, но имеет тяжелые побочные эффекты, например, развитие миопатии.
- Ингибиторы абсорбции холестерина блокируют его всасывание в тонкой кишке. Единственным официально разрешенным препаратом данной группы является «Эзитимиб».
- Смолы, связывающие желчные кислоты — «Колестипол» и «Холестирамин». Они не растворяют в воде и связывают желчные кислоты в просвете тонкого кишечника, предотвращая их обратное всасывание. Препараты данной группы назначают больным с семейной гиперлипидемией в качестве монотерапии или в комбинации с другими гипохолестеринемическими средствами.
- Омега-3 полиненасыщенные жирные кислоты содержатся в большом количестве в рыбьем жире. Они уменьшают содержание в крови липидов, холестерина, ЛПНП, ЛПОНП и обладают антиатерогенным действием. Омега-3 — эффективное средство для профилактики и лечения атеросклероза, улучшающее реологические свойства крови и тормозящее тромбообразование.
- Никотиновая кислота — «Ниацин», «Эндурацин». Эти препараты относятся к витаминам группы В и обладают выраженным гиполипидемическим действием.
Экстракорпоральная терапия применяется в тяжелых случаях, когда другие методы лечения становятся неэффективными. Основные методы экстракорпоральной детоксикации: гемосорбция, плазмоферез, УФО крови, ультрафильтрация, криопреципитация.
Для лечения и профилактики дислипидемии используют средства народной медицины и фитопрепараты: отвары и настои лекарственных трав, овощи, семена, мед, водку или спирт.
- Картофельный сок снижает уровень холестерина и улучшает состояние сосудов. Его принимают каждое утро натощак. Для приготовления сока берут картофелину среднего размера, моют, очищают, натирают на терке и отжимают полученную массу через марлю.
- Лечебную смесь из равных частей меда, лимона и растительного масла принимают в течение трех месяцев. Аллергикам данное средство применять не следует.
- Тонизирующим и успокоительным действием обладает чай из мелиссы. Он оказывают благоприятное действие на сосуды головного мозга и сердца.
- Чтобы справиться с атеросклерозом нижних конечностей, следует регулярно делать ножные ванночки с крапивой. Свежую траву помещают в ванну с горячей водой, оставляют на полчаса, а затем погружают туда ноги.
- Стакан белого или красного сухого вина помогает расслабиться, избавиться от головной боли, головокружения и прочих неприятных симптомов патологии.
закупорка сосуда липидной бляшкой, образование тромба
Острые осложнения развиваются быстро и заканчиваются летальным исходом. Кровеносный сосуд сужается, тромб отрывается и перекрывает просвет сосуда. К острым осложнениям относятся инфаркт миокарда, инсульт.
Хронические осложнения развиваются постепенное и поддаются лечению. Тромб в просвете пораженного сосуда вызывает хроническую ишемию данного участка. К хроническим последствиям гиперлипидемии относятся: стеноз аортального клапана, стенокардия напряжения, аритмия, гипертония, почечная недостаточность, атеросклеротическое поражение сосудов ног, синдром перемежающей хромоты, трофические язвы.
Лечение дислипидемии — длительный и сложный процесс, требующий от пациента дисциплинированности, терпения и сил. Своевременная и полноценная терапия, а также устранение факторов риска значительно продлевают и улучшают жизнь пациентов.
Чтобы избежать развития дислипидемии, необходимо выполнять следующие правила:
- Нормализовать вес,
- Вести активный образ жизни,
- Избегать стрессов,
- Регулярно проходить профосмотры,
- Правильно питаться,
- Бороться с курением и алкоголизмом,
- Своевременно и правильно лечить заболевания, приводящие к дислипидемии.
Дислипидемия и атеросклеротические изменения в организме развиваются годами и требуют такого же длительного и упорного лечения. Предотвратить развитие патологии можно, соблюдая рекомендации специалистов: следить за весом, побольше двигаться и бросить вредные привычки. Это поможет сосудам оставаться эластичными и здоровыми на многие годы. Если дислипидемию своевременно предупредить, диагностировать и лечить, то можно продлить и сохранить жизнь больному.
Видео: лекция по дислипидемии и атеросклерозу
Шаг 1: оплатите консультацию с помощью формы → Шаг 2: после оплаты задайте свой вопрос в форму ниже ↓ Шаг 3: Вы можете дополнительно отблагодарить специалиста еще одним платежом на произвольную сумму ↑
Многие рецепты тибетской и восточной медицины, связанные с проблемами питания, известны во всем мире. Что предлагают ученые древности к нашему столу при гиперлипедемии и атеросклерозе.
• КУРАГА. Питает физическую силу, особенно полезна для мужчин.
• ИЗЮМ, ОРЕХИ, СЫР. Постоянное употребление этих продуктов в пищу тонизирует нервную систему, снимает переутомление, головные боли, укрепляет сердечную мышцу. Эти продукты также следует употреблять при заболеваниях печени. На один прием рекомендуется 30 г грецких орехов, 20 г изюма, 20 г сыра.
• ТВОРОГ. Одно из самых полезных изобретений человечества. Он необходим при заболеваниях сердца, сосудов, печени.
• ЛИМОНЫ И АПЕЛЬСИНЫ. Особенно эффективны при лечении начальных стадий гипертонической болезни, при заболеваниях щитовидной железы и болезнях сердца.
• ЯБЛОКИ. Чрезвычайно полезны при болезнях сосудов и подагре.
• ЧЕРНОПЛОДНАЯ РЯБИНА. Нет других ягод с таким большим содержанием йода. Рекомендуется при склерозе и зобе. Приготовление: 1 кг плодов рябины на один килограмм сахара. Принимать по 1 чайной ложке три раза в день.
• ПЕТРУШКА ОГОРОДНАЯ. Крепкий отвар петрушки пить как чай. Очищает кровеносные сосуды от холестерина и всех налетов.
• РЯБИНА ОБЫКНОВЕННАЯ. 200 г коры рябины прокипятить 5 минут в 0,5 л воды, настоять 1 час. Принимать по 100 г три раза в день.
• ГРЕЧИХА ПОСЕВНАЯ. Настой цветков пьют при атеросклерозе. Десертную ложку заварить в 0,5 л кипятка, настоять два часа в закрытом сосуде. Принимать по 1/2 стакана три раза в день.
• БОЯРЫШНИК КРОВАВО-КРАСНЫЙ. 50 зрелых плодов моют, измельчают, добавляют 100 мл воды, нагревают до 40 градусов и прессуют соковыжималкой. Полученный сок пить по 1 столовой ложке три раза в день. Сок оказывает благотворное действие на сердце, особенно в пожилом возрасте, предотвращает изнашивание и перенапряжение сердечной мышцы.
• НАСТОЙКА ЦВЕТКОВ БОЯРЫШНИКА НА СПИРТУ. В 200 мл спирта опустить 4 столовые ложки цветков и настаивать в темноте при комнатной температуре 10 дней. Периодически встряхивать. Принимать по 1 чайной ложке три раза в день с водой.
• ШИПОВНИК. 2 чайные ложки шиповника (с верхом) залить стаканом кипятка, заварить как чай и пить по 150 мл три раза в день.
• МОРСКАЯ КАПУСТА. Является прекрасным средством, усиливающим обмен веществ. Используется в сыром виде как приправа.
• ПОЛЕВОЙ ХВОЩ. Применяется для очищения организма от вредных шлаков. Высушенный и мелко нарезанный хвощ заваривать и пить как чай.
• ЧЕСНОЧНАЯ НАСТОЙКА. 100 г чеснока очистить и истолочь в эмалированной посуде. Полученную кашицу поместить в бутылку, налить 150 мл водки. Закрыть пробкой, обернуть бумагой и поставить в темное место на две недели. Профильтровать. Принимать по 25 капель с молоком после еды три раза в день.
• ЧАБРЕЦ. Чайную ложку цветков залить 200 мл кипятка. Настоять в хорошо закрытой посуде 1 час. Принимать три раза в неделю по 50–60 мл на прием. Чабрец – сильное средство, обладает бактерицидным, успокаивающим действием, снимает спазмы сосудов головного мозга при атеросклерозе.
• СМЕШАТЬ 100 г измельченных сухих цветков ромашки со 100 г зверобоя. В смесь добавить по 100 г, бессмертника и березовых почек, тщательно перемешать. 1 столовую ложку сбора залить 0,5 л крутого кипятка и оставить на три часа. Потом отфильтровать половину настоя, растворить в ней столовую ложку меда и выпить до ужина. Утром оставшуюся жидкость подогреть, добавить столовую ложку меда и выпить до завтрака. Процедуру повторять, пока не кончится сбор.
• КРАСНАЯ СМОРОДИНА. Очень полезно принимать по 1/4 стакана красной смородины за полчаса до еды.
• ЛЕЧЕБНАЯ ПАСТА. Приготовить пасту из следующих компонентов. Взять по 1 кг изюма, кураги, чернослива без косточек, инжира и шиповника, залить на ночь холодной водой вровень с ягодами, а утром смесь пропустить через мясорубку. Хранить в холодильнике. Принимать по 1 столовой ложке 2–3 раза в день за полчаса до еды.
• УКРЕПЛЯЮЩАЯ СМЕСЬ. 1 стакан изюма, 1 стакан грецких орехов, 1 стакан меда, сок одного лимона. Все измельчить, смешать, залить соком и медом. Принимать по 2 чайные ложки три раза в день.
• ИЗЮМ. Увеличивает содержание гемоглобина в крови и оказывает хороший эффект при лечении атеросклероза. 1 чайную ложку изюма залить на ночь стаканом кипятка. Утром съесть ягоды и выпить воду. Курс лечения – три недели.
• БЕРЕЗА. Почки. Взять 10 г сухих измельченных почек на 200 мл воды, кипятить 3–5 минут. Процедить. Принимать по 1 столовой ложке 3–4 раза в день.
• МАТЬ-И-МАЧЕХА. Листья. Столовую ложку сухих измельченных листьев залить стаканом кипятка. Настоять 30 минут, процедить. Принимать по 1 столовой ложке 4–6 раз в день.
• ОДУВАНЧИК. В лечебных целях используются корни и трава.
1 столовая ложка сухого измельченного сырья на стакан воды. Кипятить 10 минут, процедить. Принимать по 1 столовой ложке три-четыре раза в день.
• ТЫСЯЧЕЛИСТНИК. 15–20 г сухой измельченной травы залить 200 мл кипятка, кипятить 10 минут, настаивать 1 час, процедить. Принимать по 1 столовой ложке 3–4 раза в день до еды.
• ДЕВЯСИЛ. Корни и корневища. Взять 20 г сухого измельченного сырья на стакан воды. Кипятить 30 минут на слабом огне. Процедить. Принимать по 1 столовой ложке три раза в день до еды.
• Рекомендуются рябина, черемуха, чеснок, лук, клюква, ежевика. А также слива, груша, жимолость, яблоки, земляника, смородина. Принимать ежедневно в любом виде.
• БЕССМЕРТНИК ПЕСЧАНЫЙ. 1 столовую ложку соцветий бессмертника залить стаканом кипятка, настаивать 1 час, процедить. Принимать по 1/3 стакана три раза в день.
• ЛИМОН. Для больных атеросклерозом и сердечными болезнями очень важно съедать ежедневно хотя бы по 1 лимону (с коркой) или пить сок лимона, смешанный с водой. Сок лимона содержит в себе большое количество калия и рутина, которые в сочетании с аскорбиновой кислотой укрепляют и делают эластичными стенки кровеносных сосудов.
• ЯБЛОКИ. Утром за час до завтрака и вечером через полчаса после ужина съедать по 1 яблоку.
• Смешать 1 чайную ложку меда, сок половины лимона, 1/2 стакана кипяченой воды и пить на ночь.
• Очистить от кожуры 1/2 лимона, измельчить, полить стаканом отвара хвои (1 столовую ложку хвои залить стаканом кипятка, кипятить 2–3 минуты, охладить, процедить) и принимать натощак в течение трех недель два-три раза в день. После месячного перерыва курс лечения можно повторить.
• МЕЛИССА. Прекрасно снимает нервные спазмы, улучшает работу мозга, снимает головокружение и шум в ушах при атеросклерозе. Мелиссу в любом виде можно добавлять в чай или готовить из нее отвар: 1 столовая ложка сухой травы на стакан кипятка. Кипятить 3 минуты, процедить. Настоять 1 час и принимать по 100 мл три раза в день.
• ОТВАР КОРНЯ ХРЕНА. 250 г хрена вымыть, натереть на крупной терке, залить 3 л кипяченой воды и кипятить 20 минут. Процедить. Принимать по 1/2 стакана 4 раза в день за 30 минут до еды.
• ЛУК РЕПЧАТЫЙ. Полезен при атеросклерозе, сахарном диабете, для улучшения пищеварения. 2–3 свежие луковицы залить стаканом воды, выдержать 8 часов при комнатной температуре, процедить. Принимать по 1 стакану три раза в день.
• СОФОРА ЯПОНСКАЯ (аптечная настойка). Снимает органические отложения со стенок сосудов. Принимать по 25 капель три раза в день при атеросклерозе.
• ЧИСТОТЕЛ. Успешно ведет борьбу с атеросклерозом, очищая сосуды от холестерина. Используют листья, цветы, стебли. Сушат в тени, часто переворачивая. Столовую ложку сухой измельченной травы заливают стаканом кипятка. Настаивают 1 час, процеживают. Пьют по 50 мл три раза в день. Рекомендуется после каждой недели лечения делать двухнедельный перерыв, затем лечение продолжают снова. Курс лечения чистотелом – 30 дней.
• ПЫЛЬЦА ЦВЕТОВ И РАСТЕНИЙ. С давних времен считается источником энергии и жизненных сил. Применяется для лечения атеросклероза и сердечных болезней. Хороший эффект оказывает цветочная пыльца при лечении преждевременного одряхления организма, повышает потенцию у мужчин.
• СОК ЛЮЦЕРНЫ. Употребление в пищу люцерны дает человеку здоровье, силу, энергию до глубокой старости. При этом значительно увеличивается сопротивляемость организма инфекционным заболеваниям. Если нет возможности применять для лечения сок свежей люцерны, то можно есть чуть проросшие семена, которые также очень полезны. Сок свежей люцерны рекомендуется принимать с морковным соком, в этом случае его полезное действие намного усиливается. Было отмечено, что такая комбинация эффективна и при заболеваниях сердца, артерий, а также при болезнях легких.
Дислипидемия – это приобретенная либо врождённая патология жирового обмена в организме, что сопровождается нарушением синтеза, транспортировки и вывода липоидов из крови. Разберемся подробнее, что это такое.
При критической отметке содержания жира в крови патология называется гиперлипидемия. Как правило, данное состояние полностью зависит от образа жизни пациента. Появление гиперлипидемии полностью зависит от питания, препаратов, которые использует пациент, подвижности образа жизни и пагубных привычек.
Дислипидемия – лабораторный показатель, который говорит о дисбалансе липидов в организме. Различают несколько типов липопротеидов:
- высокой плотности;
- низкой;
- очень низкой плотности.
При ЛПНП и очень низкой плотности, молекулы достаточно большие и они, приводя к выпадению осадка. Это приводит к патологиям сердечно-сосудистой системы. Липопротеиды низкой при перемещении проникают в стенки сосудов совместно с холестерином. А в следствии этого образуются бляшки, сужающие просвет сосудов. Всё это приводит к нарушению кровообращения.
Липопротеиды высокой плотности атерогенны. Они растворяются в воде, помогают выводить холестерин из сосудов. В печени ЛПВП синтезируется в желчные кислоты, которые покидают организм через пищеварительную систему. Пораженные сосуды сужаются и к органам поступает кислород в минимальном количестве. Как следствие: патологии ССС. Без помощи специалистов, патология может привести к инфаркту, гипертонии, стенокардии и инсульту.
Неправильный образ жизни пациента приводит к гиперлипидемии, что является бессимптомным процессом. Но без соответствующего лечения приводит к развитию различных патологий и болезней.
Классифицировать данное заболевание можно по нескольким критериям, рассмотрим каждую подробно.
Данный метод классификации принят ВОЗ. Главным параметром, который учитывается при классификации заболевания является тип липида, уровень содержания в крови которого повышен. Существует 6 типов дислипидемии по Фредриксону, среди них только 5 обладает атерогенный действием, и тоолько один вид не способствует развитию атеросклеротических бляшек. Типы у дислипидемии по Фредриксону:
- 1-й тип или генетическая патология, атеросклероз не вызывает.
- Тип 2а и b. Наследственная патология, которая проявляется гиперхолестеринемией – это дислипидемия 2а типа. И комбинированная гиперлипидемия второго типа b.
- 3-й тип – дисбеталипопротеинемия.
- 4-й тип. Гиперлипидемия эндогенного происхождения
- 5-й тип. Наследственная гипертриглицеридемия, при данном типе отмечается высокий уровень хиломикронов в анализе крови.
Классификация гиперлипидемий имеет несколько форм:
- Первичная – это самостоятельное заболевание. Подразделяется на:
- моногенную, возникает в следствие генных мутаций;
- гомозиготную, это дислипидемия у детей, которая возникает в случае приобретения ребенком мутирующий генов по 1 от мамы и папы;
- гетерозиготная форма, у ребенка полученный ген только одного родителя.
- Вторичная или осложнение других форм.
- Элементарная, возникает вследствие неправильного питания и употребления в пищу большого количества жиров.
В зависимости от содержания жиров в крови, бывает патология двух видов:
- Изолированная, при этом отмечается содержание холестерина совместное с белком, липидами, липопротеидами.
- Комбинированная, при этом отмечается высокое количество холестерина совместно с триглицеридами.
Развитию патологии способствует несколько параметров. Одну причину выделить невозможно. К данным параметрам относятся:
- Генетическая предрасположенность.
- Неправильное питание.
- Алкоголизм.
- Курение.
- Сильный стресс.
- Гиподинамия.
- У больных сахарным диабетом, гипотериозе и других патологиях.
- Калькулезный холецистит.
- Прием фармакологических средств гормональные препараты.
- Гипертония.
- Подагра.
- Мужской пол.
- Возраст за 40 лет и старше.
Дислипидемия возникает на фоне усиленной выработки липидов, которые поступают в излишнем количестве с продуктами питания, при этом их расщепление и вывод из организма нарушен.
В основе проявления патологии лежит метаболический синдром. Это комплексное нарушение обмена липидов и механизмов, которые регулируют давление.
Длительный срок клинические проявления гиперлипопротеинемии могут отсутствовать. И диагностировать болезнь возможно исключительно по данным исследования крови. Спустя несколько месяцев ил лет, этот процесс проявится характерными клиническими симптомами:
- Ксантомы – узелки, которые наполнены холестерином. Данные узелки расположены на сухожилиях.
- Ксантелазмы – небольшие узелки холестерина желтоватого оттенка, которые отлаживаются под кожей век.
- Липоидная дуга роговицы – бывает белая возможно серо-белая. Возможно развитие у пациентов с генетической предрасположенностью.
- Ксантоматозная сыпь. Она может локализоваться по всему телу или на отдельных участках.
- При развитии атеросклероза отмечается синдром поражения внутренних органов.
Дислипидемия является метаболическим синдромом, а именно: это комплекс нарушений обмена жиров животного происхождения, неправильное функционирование механизмов артериального давления. Синдром выражен излишним весом, гипертензией, гипергликемией, нарушением гемостаза.
Так как заболевание протекает бессимптомно длительное время, то и диагноз дислипидемии можно поставить путем лабораторных исследований и сбору информации о больном. Они в себя включают:
- Сбор личной информации о пациенте. Врач будет интересоваться, когда пациент отметил симптоматику.
- Изучение анамнеза образа жизни больного. Сюда включаются данные о семье пациента, наследственные факторы, вредные привычки, различные патологии со здоровьем.
- Осмотр кожи и слизистых, при этом специалисты отмечают ксантелазмы и ксантомы, липоидную дугу роговицы. Это симптомы, которые сам пациент заметить не может.
- Анализ мочи.
- Липидограмма, при этом специалист отмечает липиды различной плотности.
- Иммунологическое исследование.
Атерогенная дислипидемия – это вторичная болезнь, которая возникает вследствие воздействия посторонних факторов. Чтобы поскорее пойти на поправку необходимо исключить основное заболевание и лечить его.
Больному следует пересмотреть свой образ жизни, при этом следует соблюдать пару простых правил:
- Нормализация веса.
- Правильное питание.
- Умеренные нагрузки.
- Исключить алкоголь или ограничить его количество.
- Бросить курить.
- Избегать стрессов.
Диета при дислипидемии заключается в ограниченном употребление жиров животного происхождения. При этом больному необходимо отдавать предпочтение продуктам питания, которые богаты витаминами и минералами. Подбирать калорийность режима питания, который будет соответствовать физическим нагрузкам.
Следует заменить жирное мясо на курицу, индейку отварного вида. Сливочное масло заменяется растительным. Обязательно придется ограничить количество потребления колбас, сосисок, сарделек, так как у в них содержится большое количество липидов. Основная часть режима питания должна составлять ягоды, фрукты и овощи, молочные продукты с жирностью низких сортов, зелень. Спиртные напитки использовать запрещено, так как алкоголь способствует накоплению триглицеридов в крови, что способствует развитию холестериновых бляшек. При с-харном диабете исключить сладости.
Диета является основным и важным критерием при лечении патологии. Для пациентов, которые склонны к развитию атеросклероза правильное питание и образ жизни – это одно целое.
Благодаря фармакологическим средствам, специалист старается корректировать нарушение обмена жиров животного происхождения. Возможные фармакологические средства:
- Сататины, которое снижают биосинтез холестерина, разрешает его. Сатины предупреждают развитие осложнений.
- Фибраты используется при высоком уровне триглицеридов.
- Ингибиторы. Данные препараты помогают блокировать холестерин и всасывать его в тонкой кишке.
- Смола, которая способствует связыванию желчных кислот.
- Омега 3 и 6, уменьшают содержание в крови холестерина и обладает антиандрогенным свойством. Хорошие средства в качестве профилактики. В большом количестве содержится в рыбьем жире.
- Кислота никотиновая.
- Витамин группы В.
В качестве лечения и профилактических мер патологии, возможно использовать средства нетрадиционной медицины, фитопрепараты. Как правило это препараты на основе лекарственных трав, овощей, меда, настойки на водке или спирте.
Осложнения быстро дают о себе знать, при отсутствии помощи медиков, может привести к клинической смерти. Всё дело в том, что тромбы перекрывают проход сосудов, кровообращение нарушается. Лавная опасность заключается в развитии инсульта или инфаркта.
Дислипидемия и лечение патологии — это тяжелый процесс, который требует действительно длительного курса терапии. При этом больной должен набраться сил и терпения. А своевременная диагностика и помощь медиков, исключение предполагающих факторов помогают продлить пациенту жизнь и существенно улучшить ее качество.
Развитие такой патологии, как дислипидемия развивается в организме человека долге годы. Помимо этого, они требуют долгого и усердного курса терапии. Предотвратить развитие заболевания возможно путем правильного питания и активного образа жизни. При этом сосуды не теряют свою эластичность, и пациент получает здоровье на долгие года.
источник