Довольно распространенная патология, характеризующаяся возникновением резких болезненных ощущений в тазовой области, иррадиирующих в ногу, именуется люмбоишиалгией. Данный недуг может постигнуть кого угодно, однако больше развитию люмбоишиалгии подвержены люди среднего и преклонного возраста.
Раздражение седалищного нерва может возникнуть вследствие длительного пребывания в неудобной позе, поднятия тяжестей или резкого движения. Недуг характеризуется появлением резкой интенсивной боли при переносе массы тела на одну ногу, изменении положения, при ходьбе. Болезнь излечима, однако при появлении болей в области таза незамедлительно обратитесь за помощью специалиста. Только с помощью доктора вам удастся вылечить патологию, а не просто устранить какие-то определенные симптомы.
Поскольку болевой приступ, возникает, как правило, внезапно, необходимо знать, как с ним справиться.
- Помимо применения спазмолитических и болеутоляющих препаратов нужно лечь на ровную, желательно твердую, поверхность.
- Рекомендуется использовать сухое тепло.
- Как правило, приступ длится от нескольких часов до нескольких дней.
- В это время необходимо вести щадящий режим дня, а еще лучше соблюдать постельный режим.
- Категорически запрещено таскать тяжести и перенапрягаться.
- Кроме этого, необходимо ограничить употребление жидкости в любом виде.
- Нежелательно употреблять слишком соленую и острую пищу.
Если же все это не помогло унять боль, незамедлительно вызовите доктора.
Народная медицина имеет в своем арсенале немалое количество средств, направленных на лечение данной патологии. Безусловно, препараты неофициальной медицины действенны и эффективны, они, несомненно, помогут в устранении симптоматики заболевания. Однако использовать их без ведома доктора не рекомендуется. Помните, самолечение — не выход из положения, и в большинстве случаев оно приводит к негативным последствиям.
Лечение заболевания должно быть комплексным, включающим применение как назначенных лечащим врачом препаратов, так и народных средств. Народная медицина в любом случае должна быть дополнением традиционной, но никак не основным лечением. Только так вам удастся вылечить болезнь, а не минимизировать проявления или временно унять боль.

Приложите лепешку к больному месту. Не забудьте укутаться теплым материалом и укрыться одеялом. При появлении сильного жжения снимите лепешку, дождитесь остывания. Длительность процедуры — три часа. Процедуру рекомендуется проводить дважды на день.
Возьмите одну средних размеров редьку, промойте, очистите от кожицы и измельчите при помощи терки. Выложите смесь на марлевую салфетку и приложите к пораженной области.
К телу прикладывайте не кашицу, а ткань. Сверху накройте целлофановой пленкой и утеплите при помощи шерстяного платка. Средство способствует прогреванию мышц, устранению болезненных ощущений. Снять компресс нужно при появлении ощущения жара.
- Отличного эффекта в лечении патологии можно достичь, применяя ванны с отварами и настоями растений. Средства, используемые для проведения процедуры, помогут в облегчении самочувствия, устранении болезненных ощущений.
- Возьмите корневище аира, измельчите и засыпьте грамм 200 в кастрюльку. Залейте сырье водой, приблизительно тремя литрами. Вскипятите состав и отставьте настояться. Спустя час, профильтруйте средство и вылейте в наполненную горячей водой ванну. Продолжительность процедуры – четверть часа. Проводить водные процедуры рекомендуется через день.
- Измельчите дубовую или еловую кору и заварите примерно килограмм сырья вскипяченной водой – пятью литрами. Состав нужно вскипятить, а затем протомить на малом огне, на протяжении четверти часа. Добавьте профильтрованный отвар в ванну. Длительность принятия водных процедур — 20 минут. Проводить процедуру нужно каждодневно.
- Засыпьте килограмм плодов конского каштана во вместительную кастрюлю, залейте пятью литрами воды. После закипания средства, убавьте огонь и протомите еще полчаса. Профильтрованный отвар вылейте в ванну. Продолжительность процедуры – четверть часа. Лечебные ванны с отваром каштана необходимо проводить каждодневно, желательно перед отходом ко сну.
Мазь на основе лекарственных трав поможет вам в терапии данного недуга. Соедините в равных соотношениях корневища аира с травой полыни горькой, почками тополя и окопником. Нарежьте мелко компоненты и залейте грамм 50 смеси стаканом любого нерафинированного растительного масла.
Герметично закройте тару и уберите в прохладное сухое помещение на 20 суток. По истечении времени процедите состав и поместите на хранение в холодильник. Смазывайте слегка подогретой мазью болезненные участки дважды на день.

2. Данное средство обладает обезболивающим и успокоительным воздействием. Смешайте в равных пропорциях траву душицы с листками ежевики, тимьяном и плодами шиповника. Нарежьте мелко составляющие и запарьте грамм 30 смеси кипятком – 300 мл. Отставьте состав настояться на час. Употреблять рекомендуют по 100 мл напитка трижды в течение суток.
- Лечебная физкультура способствует уменьшению нагрузки на межпозвоночные диски. Выполнять упражнения в период приступа нельзя. Начинать нужно с легких, можно даже сказать примитивных упражнений, постепенно увеличивая нагрузку.
- Лягте на спину, руки положите вдоль туловища. Поднимите ноги, задержитесь в таком положении на две секунды, затем опустите ноги на пол. Повторите упражнение пять раз.
Лягте на спину. Поднимите одновременно ноги и руки. Это упражнение нужно сделать три раза. - Станьте прямо. Делайте взмахи ногами. Повторите упражнение десять раз.
- Станьте прямо. Делайте наклоны туловища вперед, назад, влево, вправо. Проделайте упражнение три раза.
- Займите коленно-локтевое положение. Прогните спину вверх, задержитесь на несколько секунд, выгните ее вниз. Сделайте упражнение пять раз.
Начинать и заканчивать гимнастику нужно с ходьбы на месте, взмахов руками.
Терапия люмбоишиалгии продолжительная, однако, при соблюдении всех предписаний лечащего врача, применения гимнастики и средств нетрадиционной медицины вам удастся в кротчайшие сроки побороть напасть.
источник
Люмбоишиалгия является одним из наиболее распространенных неврологических заболеваний. Именно оно заставляет пациентов достаточно часто обращаться к врачам в амбулаторно-поликлинических учреждениях здравоохранения. При этом быстро устранить симптомы данной патологии удается далеко не всегда.
Люмбоишиалгия представляет собой заболевание позвоночника, которое характеризуется болезненными ощущениями в поясничном отделе, иррадиирующими по задней поверхности бедер.
Данное заболевание является одним из наиболее распространенных. Практически каждый человек хотя бы 1 раз в своей жизни сталкивался с ним. Многие пытаются справиться с ним самостоятельно, однако это может привести к усугублению патологического процесса и необходимости проведения серьезных, в том числе, и хирургических вмешательств.
Главным механизмом развития данной патологии является повреждение спинномозговых корешков. Провоцирующими факторами развития такого заболевания являются следующие:
- межпозвоночные грыжи;
- артроз межпозвонковых суставов;
- искривление позвоночника (сколиозы, лордозы, кифозы);
- серьезные физические нагрузки на поясничный отдел позвоночника;
- повреждение позвонков;
- переохлаждение поясничной области;
- изменение структуры позвонков вследствие возрастных изменений костной ткани;
- повышенный вес человека;
- повреждение связочного и/или мышечного аппарата поясничного отдела позвоночника;
- воспалительные заболевания суставных поверхностей позвонков.
Зачастую у одного и того же пациента имеется сразу несколько провоцирующих факторов, способствующих развитию такого патологического процесса, как люмбоишиалгия. Лечение при этом потребует использования сразу нескольких лекарственных средств с разными механизмами действия, а иногда и хирургического вмешательства.
Данное заболевание зачастую приводит к развитию очень серьезной симптоматики. Основными клиническими проявлениями люмбоишиалгии являются следующие:
- Выраженная болезненность в поясничной области.
- Боли могут распространяться и на заднюю поверхность бедер.
- Онемение в нижних конечностях.
- Затруднения при передвижении в том числе и за счет усиления болезненных ощущений.
- Практическая невозможность активных движений в поясничном отделе позвоночника.
В связи с возникновением данной симптоматики пациент зачастую вынужден принимать позу с наклоном туловища вперед или в сторону, на которой поврежден корешок спинномозгового нерва.
В случае возникновения болезненных ощущений в поясничном отделе позвоночника, иррадиирующих по задней поверхности бедер, врач может назначить следующие варианты обследования:
- общий анализ мочи;
- общий анализ крови;
- рентгенография поясничного отдела позвоночника;
- компьютерная томография;
- магнитно-резонансная томография.
Общий анализ мочи выполняется с целью проведения дифференциальной диагностики люмбоишиалгии с заболеваниями почек. В случае наличия в моче большого количества лейкоцитов можно заподозрить пиелонефрит, эритроцитов — мочекаменную болезнь, белка — гломерулонефрита. Если же показатели общего анализа мочи в пределах нормы, то боли в поясничном отделе позвоночника практически со 100%-ной вероятностью не будут связаны с поражением почек.
Общий анализ крови выполняется с целью исключения воспалительных заболеваний. Это удается сделать при помощи такого показателя, как скорость оседания эритроцитов.
Рентгенография поясничного отдела позвоночника позволяет определить наличие изменений в костной ткани позвонков. Данная методика общедоступна, но не всегда достаточно точна. В случае, когда необходимо получить трехмерную модель позвонка, пациента направляют на компьютерную томографию. В рамках такого исследования человека помещают в специальную камеру, где благодаря все тем же рентгеновским лучам удается получить максимально полную информацию о состоянии костной ткани исследуемого отдела позвоночника.
Магнитно-резонансная томография чаще всего назначается при люмбоишиалгии в тех случаях, когда врач предполагает наличие межпозвонковой грыжи. Это связано с тем, что данный вариант исследования позволяет визуализировать мягкие (в том числе и нервную) ткани.
Данное заболевание зачастую приносит очень выраженные болезненные ощущения пациенту. В результате как только возникают симптомы люмбоишиалгии, лечение в домашних условиях и последующее обращение к врачу-специалисту не заставляют себя долго ждать. Пациент старается сразу принять обезболивающее лекарство или нанести на кожу поясничного отдела согревающую мазь.
Лечение люмбоишиалгии в домашних условиях проводить не рекомендуется. Это обусловлено тем, что боль в пояснице может возникать не только при этом, но и при многих других заболеваниях. В результате существует вероятность нанесение вреда собственному организму неправильным лечением.
Симптомы люмбоишиалгии и частая многокомпонентность патогенеза их возникновения заставляют специалистов прибегать к применению различных методик в борьбе с данной патологией. Основными среди них являются следующие:
- Прием лекарственных препаратов.
- Физиотерапевтическое лечение.
- Иглорефлекстерапия.
- Лечебная физкультура.
- Применение бандажей.
- Хирургическое вмешательство.
Необходимость в применении конкретной методики должен определять врач-специалист.
В настоящее время для терапии данной патологии применяется достаточно большое количество лекарственных веществ. Наиболее распространенными среди них являются средства из группы нестероидных противовоспалительных веществ. Чаще всего из этой группы применяют следующие препараты:
Общей особенностью данных препаратов, помимо снижения выраженности болевого синдрома, является негативное воздействие на слизистую оболочку желудка. В связи с этим применять такие лекарственные средства следует после еды.
В случае если очень выражены симптомы люмбоишиалгии, лечение уколами и таблетированными препаратами может применяться совместно. Все инъекции в данном случае выполняются внутримышечно.
Также нередко пациентами применяются разного рода мази. Обычно они содержат эти же нестероидные противовоспалительные средства и обладают, помимо обезболивающего, еще и согревающим воздействием. При этом монотерапия мазями малоэффективна.
Эти способы лечения вертеброгенной люмбоишиалгии применяются уже достаточно давно. Наибольшую популярность среди них имеют:
- электрофорез с анальгетиком (чаще всего с новокаином);
- ультравысокочастотное воздействие;
- магнитотерапия;
- дарсонвализация.
Обычно применяется врачи назначают сразу несколько вариантов физиотерапии. Отличительной особенностью дарсонвализации является тот факт, что первые несколько процедур могут несколько усилить болезненность, поэтому данный метод не стоит применять при острых состояниях.
Важно понимать, что физиотерапия является дополнением к лечению люмбоишиалгии лекарствами и не используется самостоятельно.
Данная методика является весьма сложной в своем исполнении. Качественно осуществить ее способен только опытный специалист, находясь при этом в организации здравоохранения.
Лечение люмбоишиалгии в домашних условиях при помощи иглорефлексотерапии, вызывая специалиста к себе, крайне не рекомендуется. Это обусловлено отсутствием как условий для оказания медицинской помощи (иногда при проведении процедуры у пациента начинает резко падать уровень артериального давления, даже, если специалист сделал все верно), так и должного уровня стерильности (иголки вводятся непосредственно в организм, и с ними могут попасть болезнетворные микроорганизмы).
Чаще ее применяют у тех пациентов, у которых развитие люмбоишиалгии обусловлено теми или иными повреждениями костной ткани позвонков. Бандажи помогают уменьшить нагрузку на поясничный отдел позвоночника, тем самым уменьшая выраженность симптомов люмбоишиалгии. Применять их есть смысл только в тех случаях, когда патология имеет хронический характер. Естественно, что данная методика является вспомогательной.
Уколами, таблетированными препаратами, мазями, физиотерапевтическими способами далеко не всегда удается устранить выраженную болезненность в поясничном отделе позвоночника и саму причину ее возникновения. В результате пациенту предлагается пройти хирургическое лечение. Перед его выполнением в обязательном порядке проводится магнитно-резонансная томография для уточнения места локализации патологического процесса. Чаще всего оперативное вмешательство приходится проводить для лечения межпозвонковой грыжи.
Хирургическое лечение не всегда приводит к избавлению от боли в пояснице. Иногда врачам не удается устранить болезненность в этой зоне. В некоторых случаях состояние пациента после операции даже ухудшается. Именно поэтому важно начать лечение люмбоишиалгии препаратами и физиотерапевтическими методиками и прибегать к хирургическому вмешательству в последнюю очередь.
Значительно снизить вероятность развития люмбоишиалгии, как и любых других заболеваний, связанных с позвоночником, можно, соблюдая следующие рекомендации:
- Избегать избыточных нагрузок на поясничный отдел позвоночника.
- Заниматься физическими упражнениями, направленными на укрепление мышечного аппарата спины (пресс, отжимания).
- Употреблять достаточное количество продуктов, богатых кальцием (твердые сорта сыра, творог).
- После 40 лет курсами 1-2 раза в год принимать лекарственные средства на основе хондроитин сульфата (препарат содержит готовый «строительный материал» для межпозвоночных дисков).
Соблюдение этих нехитрых правил позволит избежать не только достаточно выраженной болезненности, но также и необходимости тратить деньги на покупку дорогостоящих препаратов для лечения люмбоишиалгии поясничного отдела позвоночника.
источник
Способы лечения люмбоишиалгии поясничного отдела позвоночника в домашних условиях: гимнастика, народные рецепты, гомеопатия, массаж
В возникновении люмбоишиалгии участвует седалищный нерв, который защемляется, если у человека есть проблемы с позвоночником. Заболевание редко беспокоит людей моложе 20 лет, чаще проявляется в среднем возрасте. Пик заболеваемости приходится на возраст от 40 до 50 лет, далее вероятность возникновения люмбоишиалгии снижается.
Наиболее частой причиной является межпозвоночная грыжа, при которой нервные волокна сдавливаются, в результате чего возникают постоянные боли, которые начинаются от поясницы и достигают коленного сустава. Характерный признак люмбоишиалгии: болезненные ощущения не достигают голени.
Вторая распространенная причина – стеноз позвоночного столба. При возрастных изменениях сужение тоннеля, в котором расположен спинной мозг, влечет за собой компрессию нервных корешков, в результате чего они ущемляются.
Синдром конского хвоста – ущемление пучка нервных волокон, находящихся в нижнем отделе позвоночника. Требует срочного лечения, так как может привести к парализации и потере контроля над мочевым пузырем и прямой кишкой.
Привести к люмбоишиалгии могут опухоли позвоночника, инфекции и травмы, остеохондроз.

При смене положения тела симптомы люмбоишиалгии усугубляются. Вставание, наклоны, поднятие тяжестей даются тяжело. Лежа в постели человек не может самостоятельно поднять ногу и переместить ее, поэтому подтягивает ее рукой.
Болезненные ощущения проявляются на одной или обеих сторонах тела. При этом человек старается снизить нагрузку, перенеся вес на здоровую ногу и принимая удобное положение – наклонившись вперед. Сидеть пациенты могут не всегда. Иногда приходится упираться руками, чтобы облегчить боль.
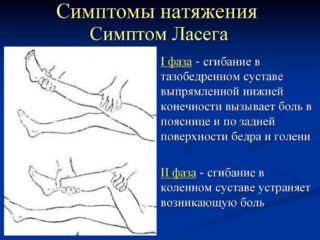
Чтобы диагностировать люмбоишиалгию нужно провести тест Ласега. Это позволяет удостовериться, что проблема в седалищном нерве. Пациента укладывают на спину, поднимают выпрямленную ногу, в которой чувствуется боль и поднимают стопу. Если седалищный нерв воспален, пациент чувствует болезненность.
Беседа с пациентом позволяет исключить синдром конского хвоста, при котором наблюдается онемение нижней конечности, нарушение функции дефекации и мочеиспускания. На начальной стадии заболевания в конечности ощущается слабость.
Для диагностики применяют:
Наиболее информативным методом выявления люмбоишиалгии является магнитно резонансная томография, благодаря которой можно определить состояние нервной ткани и определить наличие структурных деформаций позвоночного столба.
Для определения инфекции сдают анализ крови и мочи. Если обнаружен инфекционный агент, лечение седалищного нерва начинают с приема антибиотиков.
Методы лечения люмбоишиалгии поясничного отдела позвоночника зависят от причины, которую обязан установить врач после диагностики. В первую очередь используют обезболивающие препараты, чтобы расслабить мышцы больного и купировать приступ. Далее врач определяет направление лечения и разрабатывает индивидуальный план, который может включать несколько видов воздействия:
- медикаментозное – прием лекарственных препаратов;
- физиотерапевтическое – воздействие электрическим током, природными веществами, магнитными волнами;
- хирургическое – применяется при отсутствии эффекта от консервативного лечения.
Лечебный эффект наблюдается после применения иглоукалывания. Данную технику успешно применяют в восточной медицине. Многое зависит от квалификации врача и его опыта работы в этом направлении.
Если пациент сторонник гомеопатии, за помощью после постановки диагноза нужно обращаться к врачу-гомеопату или фитотерапевту. Готовиться нужно к тому, что процесс лечения с помощью природных медикаментов будет проходить дольше.
Народные методы лечения люмбоишиалгии помогают при комплексном подходе, но при серьезных проблемах могут усугубить течение заболевания и привести человека к операции. Если после домашнего лечения улучшения не наступает, пациента необходимо показать врачу и обследовать.
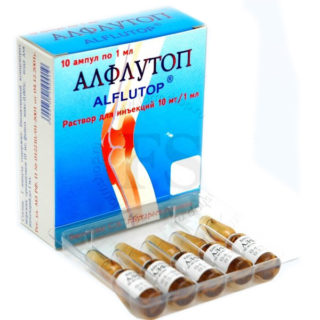
Для восстановления хрящевой ткани межпозвоночных дисков применяют хондропротекторы. Препарат Альфлутоп при введении внутримышечно со временем оказывает обезболивающий эффект.
Возможно введение комплексного препарата, содержащего хондропротекторы, глюкозамин и обезболивающий компонент – ибупрофен.
Подбирать лечение самостоятельно строго противопоказано, так как причина заболевания может заключаться не в патологии седалищного нерва, или прием лекарств будет сопряжен с риском для жизни из-за имеющихся противопоказаний. Для лечения люмбоишиалгии препаратами обращаются к врачу, который выбирает схему и медикаменты после постановки диагноза.

- озокеритовые компрессы;
- парафиновые аппликации;
- грязевые ванны;
- электрофорез;
- лечение ультрафиолетовой лампой;
- магнитотерапия;
- амплипульс;
- диадинамотерапия – воздействие током.
В период обострения физиотерапевтические методы сочетают с медикаментозными. Физиологическое воздействие показано при хроническом течении заболевания для профилактики появлений рецидивов боли.
Иглорефлексотерапия – древний китайский метод воздействия на организм через особые точки на теле человека, в которые вкручивают иглы. Методика показана при лечении грыжи позвоночного столба. При ишиасе неустановленной этиологии метод не используется до установления причины. Противопоказано применение игл при наличии инфекции в острой или хронической форме, раковым больным.

- стимулирует и повышает иммунитет;
- оказывает антиоксидантное воздействие;
- устраняет отеки;
- снижает болезненные ощущения;
- снимает воспаление.
Метод имеет как преимущества, так и недостатки. Возможно развитие аллергической реакции или образование гнойных очагов после лечения пиявками.
Точное знание причины заболевания дает человеку возможность использовать подручные средства для снятия боли при ишиасе, а также заниматься лечением и профилактикой люмбоишиалгии в домашних условиях.
- движения стопами в положении лежа;
- сгибания и разгибания коленей – также в положении на спине;
- в положении лежа на боку сгибание колен поочередно;
- упражнение при люмбоишиалгии для пояса верхних конечностей – поднимание и опускание рук.
В процессе выполнения комплекса могут возникать болезненные ощущения. В таком случае уменьшают амплитуду движения или прекращают упражнение. При отсутствии боли интенсивность и длительность домашних занятий увеличивают. Хороший эффект дает сочетание гимнастики и физиопроцедур для лечения люмбоишиалгии.
Народная медицина лечит люмбоишиалгию компрессами и восстанавливающими иммунную систему средствами. Для компрессов применяют:
- листья березы, малины, дуба, подорожника, лопуха;
- прополис или медовые аппликации для прогревания;
- мази на основе окопника, болотного аира, тополиных почек.
Для ванн используют хвою, овес, осину и хвощ полевой. Сначала делается настой трав и листьев, затем жидкость выливается в ванную с теплой водой. Продолжительность процедуры не более 30 минут. Подряд можно сделать 4 – 5 ванн, далее перерыв на неделю.
Витаминные настои из ягод, листьев и лекарственных трав воздействуют на иммунную систему организма, давая ему силу бороться с болезнью.
Цель лечебного массажа или мануального воздействия – восстановить нормальное кровообращение в мышцах и снять болевой синдром. Массаж применяется в комплексе с другими мероприятиями – медикаментозным лечением и физиопроцедурами. При обнаружении межпозвоночной грыжи массажные процедуры позволяют укрепить мышцы спины без тяжелых и опасных физических упражнений, которые могут спровоцировать ущемление грыжи и вызвать парализацию нижних конечностей.
Массажные процедуры нужно доверять профессиональному мануальному терапевту, чтобы не причинить еще больший вред здоровью. Проводится курсами по 8 – 10 сеансов.
Люмбоишиалгия при комплексном лечении и дальнейшей профилактике полностью излечивается. В тяжелых случаях, когда больной длительное время не обращался за помощью, могут возникать стойкие нарушения в мышцах или костно-хрящевой ткани позвоночника.
При возникновении рецидивов более 2 раз в год, показано регулярное посещение физиотерапевтического кабинета или санаторное лечение, а также профилактические обследования.
При неблагоприятном течении заболевания и отсутствии эффекта после лечения позвоночных дисков возможна экстренная госпитализация из-за ущемления межпозвоночной грыжи.
При отмирании нервных окончаний возрастает риск паралича нижних конечностей или кожных проблем.
источник
Люмбоишиалгия является рефлекторным или компрессионным вертеброгенным нарушением и проявляется в виде хронической поясничной боли. Стоит в ряду других неврологических дорсопатий – цервикалгии (постоянной боли в шейном отделе), торакалгии (боли, возникающие в области грудного отдела позвоночника) и люмбалгии (боль в пояснице). Код люмбоишиалгии по мкб-10 – поясничного болевого синдрома, отдающего в одну или обе конечностей — M-54.4.
В отличие от люмбалгии при люмбоишиалгии постоянная поясничная боль сочетается с нейродистрофическими и нейрососудистыми нарушениями, что приводит к иррадиированию боли по склеротому. Это массовое явление и проблемы с поясницей свойственны в 21 веке людям различного возраста и вида деятельности.
Существует рефлекторный (болевой), компрессионный и миоадаптивный путь патологического развития. В первом случае боль является следствием воздействия на рецепторные структуры, отвечающие за иннервацию элементов пораженных отделов позвоночных– мышечно-тонических, вазомоторных, нейродистрофических образований.
Компрессионные факторы обычно возникают в сочетании с рефлекторными и обусловлены такими патологическими структурами как: грыжи, остеофиты, а также в результате сдавливания сосудов, к примеру, позвоночной артерии, корешков (при радикулопатии), спинного мозга (при миелопатии).
На начальных этапах люмбоишиалгии присутствует только симптомы раздражения нервных окончаний – парестезия, гиперестезия, алгические точки, ощущение натяжения и оживления рефлексов. В дальнейшем больной начинает испытывать ограниченность движений, все чаще принимает анталгические позы – положение тела, позволяющие снизить болевой синдром. В результате развивается радикулопатия и добавляются симптомы выпадения в виде гипестезии, редких вялых парезов и выпадения рефлексов. Могут наблюдаться периоды обострения, обратного развития и компенсации, развиваться места аутоиммунного воспаления, отеков и димиелинизации корешков.
- Сакралгия– возникновение боли исключительно в крестцовом отделе.
- Кокцигодиния – боль, локализующаяся в области копчика.
- Случаи «компрессии конского хвоста» — когда человек испытывает жестокие двусторонние боли, распространенные на обе конечности с периферическим симметричным нижним параперезом, тазовыми нарушениями и парализующим ишиасомкорешкового вида.
Помимо локализации болевого синдрома, следует различать типы течения люмбоишиалгии:
- острая стадия – боль наблюдается на протяжении 6 нед.;
- подострая– боль сохраняется 6-12- нед.;
- хроническая– болевые ощущения не проходят спустя 12 нед.
Боль и парестезия в задне-ягодичной области, наружной поверхности бедра, переходящие в конечности обычно вызваны вертеброгенными факторами – различными дегенеративными, метаболическими, циркуляционными нарушениями и воспалительными процессами в корешке и дерматоме седалищного нерва, обозначенными на схеме строения позвоночного отдела — L5 и S1.
Вертеброгенная люмбоишиалгия может развиваться в результате (мкб-10: M54.8 — другие дорсалгии) :
- патологии межпозвонковых дисков, например, грыжи;
- артрозыфасеточных суставов;
- стеноз канала в хребте;
- сильные переохлаждения, травмы, деформации и переломы, чрезмерные физические нагрузки, недостаток их в адекватных объемах, отклонения в развитии;
- остеохондроз;
- опухолевые процессы;
- спондилиты.
Невертеброгенными факторами развития боли в пояснице (возникшими не в позвоночнике, но вторично вовлекшими в патогенез костно-хрящевые и нервные вертебральные структуры) могут быть такие патологии:
Патология относится к спондилогенным неврологическим синдромам, проявляющимся в виде чувствительных, двигательных, вегетативно-трофических изменений и болевых ощущений.
Боль обычно локализована точечно и отдает в одну из конечностей. Характер болевых ощущений интенсивный, жгучий, стреляющий, напоминает удар током. В местах воспаления может возникать отек, мышечная слабость, выпадать или угасать рефлексы, например, коленный.
Вертебральная боль усиливается при различных движениях, неудобных позах, натуживаниях, поднятиях тяжести и даже во время кашля или чиханья. Чаще всего дискомфорт проходит в условиях покоя, особенно лежа на ровной поверхности на здоровом боку, но может провоцировать в дальнейшем тянущую, ноющую и глубинную боль. До 5 % людей, страдающих от посничнокрестцовой радикулопатии, испытывают боль даже во время ночного отдыха и отмечают такие симптомы:
Помимо сбора жалоб, данных анамнеза и наблюдений за больным необходимо:
- провести рентгенографию позвоночника, позволяющую исключить врожденные аномалии и деформации, воспалительные заболевания, первичные и метастатические опухоли;
- благодаря компьютерной томографии выявить грыжу межпозвоночных дисков или стенозы;
- изучить данные магнитно-резонансной томографии — возможных явлений сдавливания спинного мозга и его корешков, компрессии конского хвоста.
Чаще всего лечение проводят консервативное, медикаментозное в домашних условиях либо в условиях стационара. При сильных хронических болях обычно назначают препараты различного действия:
- наркотические анальгетики;
- нестероидного происхождения противовоспалительные средства (НПВС);
- антиконвульсанты;
- миорелаксанты, обладающие центральным действием;
- антидепрессанты;
- дезагреганты, улучшающие микроциркуляцию;
- средства для паравертебральной блокады;
- салуретики, помогающие снять отек корешка;
- хондропротекторы;
- проводят витаминотерапию, преимущественно группы В.
В домашних условиях у больного на вооружении множество различных способов справиться с болями и позаботиться о здоровье позвоночника. В первую очередь, если есть лишний вес, то срочно нужно перейти на здоровое питание и сбалансированную диету. Далее нужно позаботиться о гигиене сна, трудового времени и отдыха. Проконтролировать, чтобы одежда, белье были натуральными и мягкими, а кровать/рабочее кресло ортопедическими.
Так как в период обострения люмбоишиалгии противопоказана физическая нагрузка, нужно сконцентрироваться на консультации с врачом и определении медикаментозного лечения, и, конечно же, подбора действенных мазей и гелей, снимающих отек, воспаление и боль. Также вам могут помочь подручные средства:
- ванны – с тертым корнем хрена, горчичного порошка вместе с индийским луком либо хвоей, принимать по 10-15 минут перед сном;
- компрессы – из барсучьего или другого жира, редьки, индийского лука, которые сверху нужно закутать теплым шерстяным шарфом и оставить на несколько часов;
- растирания – скипидаром, настойкой одуванчика и других лекарственных растений.
источник
Многие люди уже после 30 лет испытывают боли в спине, характерные для патологий костно-мышечного аппарата. Иногда дискомфорт локализуется в поясничном или крестцовом отделе. Но в некоторых случаях он распространяется на ноги и может ощущаться даже в стопах. В этом случае речь идёт о люмбоишиалгии — патологии, нуждающейся в правильном и своевременном лечении.
Люмбоишиалгия (или люмбаго с ишиасом) – патологическое состояние, для которого характерно появление боли в пояснично-крестцовой зоне и по всей протяжённости седалищного нерва. Данный синдром сопровождается мучительным дискомфортом, резкими прострелами.
Синдром люмбоишиалгии — это сильная боль в районе поясницы, которая распространяется на ягодицу и ногу
Люмбоишиалгия сочетает в себе два патологических состояния:
- Люмбаго. Это сильнейший прострел в области поясницы. Подобные боли могут быть вызваны смещением позвонков, дегенерацией хрящей, мышечными спазмами, травмами. Иногда мучительные ощущения спровоцированы протрузиями или грыжами.
- Ишиас. Для такой патологии характерно воспаление, защемление или повреждение седалищного нерва. Обычно развивается ишиас на фоне игнорирования заболеваний опорно-двигательного аппарата (ОДА).
Синдром люмбоишиалгии — это сильная боль в районе поясницы, которая распространяется на ягодицу и ногу (причём может поражать обе конечности) именно по задней поверхности.
Дискомфорт способен периодически исчезать и появляться. Он может обладать различной интенсивностью. Иногда мучительное явление способно дополняться другими неприятными симптомами.
В медицине применяют несколько классификаций для данной патологии.
Так, выделяют следующие формы:
- Острая люмбоишиалгия. Болевой синдром возник первый раз и обладает выраженными клиническими проявлениями.
- Хроническая. Патология наблюдается длительное время. При этом периоды обострения чередуются со стадиями ремиссии.
Учитывая причины возникновения, патология может быть:
- Вертеброгенная. Иногда её называет вертебральной. В этом случае появление болезненного синдрома связано с заболеваниями позвоночника. В свою очередь вертеброгенная люмбоишиалгия подразделяется на такие подвиды:
- Дискогенная. В основе развития патологии лежат межпозвоночные грыжи.
- Спондилогенная. Синдром спровоцирован остеохондрозом позвоночника.
- Невертеброгенная. К данной форме относят следующие подвиды:
- Ангиопатическия. Патология, вызванная поражением сосудов поясницы и нижних конечностей.
- Миофасциальная. Синдром спровоцирован патологическими процессами в мышцах и фасциях.
- Дискомфорт, вызванный болезнями тазобедренных суставов и внутренних органов.
По степени поражения вертеброгенный синдром подразделяют на:
- Корешковый. Наблюдается сдавливание нервных спинномозговых корешков.
- Не корешковый. Сдавливание отсутствует.
Острая люмбоишиалгия обладает выраженными клиническими проявлениями
Иногда люмбоишиалгию называют вертикальной, поскольку боль охватывает поясницу и опускается до самой стопы.
По распространённости патологии, синдром бывает:
- правосторонним;
- левосторонним;
- билатеральным (или двусторонним).
По характеру течения болезни выделяют такие формы:
- Невропатическая. Боль появляются в результате компрессии нервов, которые доходят до нижних конечностей.
- Мышечно-скелетная. Патология возникает на фоне заболеваний позвоночника, которые провоцируют мышечно-тонический синдром в ногах.
- Нейродистрофическая. Патология спровоцирована мышечно-тоническим рефлексом, в основе которого поражение коленного или тазобедренного сустава.
- Нейрососудистая. Мучительные ощущения вызваны поражением сосудов в нижних конечностях (вен, артерий) и нарушением кровообращения.
Болевой синдром при люмбоишиалгии возникает в результате раздражения нервов, которое провоцируется сдавливанием, травмой или воспалением.
Люмбоишиалгию могут спровоцировать протрузии, межпозвоночные грыжи
Основными причинами патологии являются:
- сколиозы;
- артрозы;
- остеохондрозы;
- протрузии, грыжи;
- формирование остеофитов;
- остеопорозы;
- врождённые аномалии позвоночника;
- болезни сосудов, для которых характерно нарушение кровотока;
- абсцессы, опухоли в районе поясницы;
- травмы тазобедренных суставов, поражение мышц;
- болезни внутренних органов (чаще всего развитие опухолей);
- ревматизм;
- неудачные эпидуральные инъекции;
- послеоперационные осложнения;
- системные заболевания соединительной ткани;
- тяжёлые инфекционные патологии, при которых поражаются нервные стволы.
Спровоцировать боль может длительное нахождение в неудобной позе
К обострению патологии и появлению резкой мучительной боли могут привести:
- неправильное поднятие тяжести;
- постоянные стрессы, длительные депрессии;
- неловкие движения;
- ожирение;
- длительное нахождение в крайне неудобной позе;
- беременность;
- прогрессирование дегенеративных процессов, вызванных пожилым возрастом;
- переохлаждения.
Клинические признаки патологии проявляются крайне остро. Обычно резкие прострелы появляются после воздействия на организм провоцирующих факторов.
Для люмбоишиалгии характерны такие симптомы:
- Болевой синдром. Сильнейший дискомфорт локализуется в районе поясницы. Боль может быть острой, пульсирующей, жгучей, простреливающей.
- Локализация дискомфорта. Мучительные ощущения распространяются от позвоночного столба влево и вправо. Они распространяются на ягодицу (одну либо обе). Боль иррадиирует в ногу (или ноги), по задней стороне конечности, доходя до стопы, а иногда и до пальцев.
- Ограничение движений. Любые нагрузки, воздействие холода, переутомление приводят к нарастанию боли. Человек не может совершать повороты тела, ему сложно наклониться. При попытке наступить на больную ногу возникает резкая жгучая боль.
- Изменение кожного покрова. Эпидермис на поражённой конечности меняет свой оттенок. Он становится очень бледным, мраморным. Во время прикосновения к конечности отмечается похолодание.
- Нарушение чувствительности. Изменения наблюдаются по ходу воспалённого седалищного нерва. Пациент может жаловаться на снижение чувствительности, появление зуда, жжения.
- Повышение температуры. Такая симптоматика встречается в отдельных случаях. Может наблюдаться даже жар, озноб или зябкость.
- Утрата контроля. При тяжёлом протекании патологии могут произойти самопроизвольные мочеиспускания или акты дефекации.
Основной симптом — это появление острой боли в районе поясницы, отдающий в ногу
Если пациента мучает боль в области поясницы, и дискомфорт распространяется на ноги, необходимо обязательно отправиться на приём к невропатологу.
Для правильной постановки диагноза, а также исключения иных патологий, будут проведены следующие исследования:
- Общий осмотр и изучение жалоб больного. Мероприятие направлено на исключение тревожных сигналов, характеризующих такие патологии, как инфекции позвоночника, онкологию.
- Тест Ласега. Пациент ложится на спину. Доктор просит его поднять ногу. Затем врач тянет стопу больного. При ущемлении седалищного нерва пациент ощутит усиление дискомфорта.
- Рентгенография позвоночника. Мероприятие даёт возможность выявить различные болезни ОДА.
- Магниторезонансная или компьютерная томография. Детальное и точное изучение нарушений, произошедших в тазобедренном суставе.
- Денситометрия. Данный вид диагностики определяет плотность костей и позволяет на ранних стадиях выявить остеопороз.
- Анализы крови. Они определяют аутоиммунные процессы и воспалительные реакции, протекающие в организме.
К борьбе с люмбоишиалгией необходимо подходить комплексно. Лечением заболевания занимаются неврологи, терапевты и ортопеды. Для каждого больного комплекс лекарственных средств и физиотерапевтических процедур врачи подбирают сугубо индивидуально.
Синдром очень хорошо поддаётся терапии, при условии правильно подобранных лечебных мероприятий.
Пациенты с обострением люмбоишиалгии в большинстве случаев проходят лечение в домашних условиях. Госпитализация необходима только в крайних случаях.
При сильной боли врачи рекомендуют носить корсет
При ярко выраженном болевом синдроме врачи рекомендуют соблюдать следующие правила:
- Постельный режим. Чтобы разгрузить поражённые участки, необходимо исключить любые активные движения и физические нагрузки.
- Водный режим. Рекомендуется немного снизить потребление жидкости, чтобы обезопасить конечность от дополнительной отёчности.
- Специальные приспособления. Врач может порекомендовать пациенту ношение корсета, неподвижно фиксирующего повреждённые участки, и ортопедический матрас для сна.
В зависимости от выраженности болевого синдрома пациенту могут назначить:
- Анальгетики. При острых ощущениях препараты вводят внутривенно. Рекомендованы: Анальгин, Арамадол, Апизол.
- Нестероидные противовоспалительные лекарства. Эти препараты могут рекомендоваться больному в виде инъекций (внутримышечных), таблеток или ректальных суппозиториев. Обычно назначают: Кетопрофен, Ибупрофен, Вольтарен, Диклофенак, Пироксикам, Кеторолак, Индометацин.
- Кортикостероиды. Если вышеуказанные препараты не позволяют купировать боль, то пациенту советуют коротким курсом кортикостероиды. Обычно включают в терапию Преднизолон.
- Обезболивающие блокады. При сильнейших болях анальгизирующие вещества вводят в межпозвонковые суставы. Такие мероприятия проводят только в условиях стационарного лечения. Для блокад обычно применяют: Новокаин, Бупивакаин, Дипроспан, Лидокаин, Гидрокортизон, Депомедрол.
- Капельницы с плазмозамещающим средством. Внутривенное введение Натрия хлорида способствует выведению из тканей ненужной жидкости, в результате чего снижается отёчность.
- Миорелаксанты. Эти лекарства направлены на устранение выраженного мышечного спазма. Эффективны препараты: Клоназепам, Мидокалм, Тизанидин, Сирдалуд, Баклофен, Баклосан, Диазепам.
- Седативные препараты. Они улучшают состояние нервной системы. Для этого в терапию могут включать: Реланиум, Феназипам.
- Витамины В. Медикаменты обеспечивают восстановление нервных волокон и улучшают проводимость корешков. Для этого рекомендуют лекарства: Мильгамма, Нейромультивит.
- Стимуляторы циркуляции крови. Для активизации метаболизма, улучшенного питания повреждённых тканей рекомендуют препараты: Актовегин, Трентал, Эуфиллин.
- Местные средства. Для снижения выраженности болевого синдрома врачи советуют использовать крема, мази, обладающие противовоспалительными свойствами: Фастум-гель, Диклофенак, Диклак.
Для устранения спазмов, избавления от боли и улучшения состояния пациента применяют такие процедуры:
- Иглоукалывание. Воздействие на специальные акупунктуры позволяет снижать выраженность боли, улучшает трофику тканей и способствует быстрому восстановлению.
- Электрофорез с лекарственными средствами. Это мероприятие направлено на избавление от боли, устранение спазмов.
- Лечение микротоками. Терапия выполняет несколько задач. Она замедляет протекание дегенеративных процессов, активизирует кровоток и циркуляцию лимфы, устраняет мышечные спазмы.
- Магнитотерапия. Мероприятие активизирует обмен веществ, обеспечивает лучшее насыщение поражённых участков кислородом, устраняет спазмы и боль. Магнитотерапия стимулирует устранение из организма излишков жидкости, укрепляет нервные окончания и кровеносные сосуды.
- Парафиновые аппликации. Лечение теплом отлично сказывается на состоянии пациента. Процедура устраняет спазмы, избавляет от боли.
- Ванны. Больному показан приём радоновых, йодобромных, хлоридно-натриевых, сероводородных ванн. Они обеспечивают комплексный эффект: снимают воспаление, устраняют боль, защищают от рецидива.
Лечебные ванны позволяют устранять спазмы, боль, снижают воспаление
Чтобы значительно быстрее поправить здоровье, восстановить подвижность и защитить от рецидивов, необходимо заниматься специальной гимнастикой. Но комплекс упражнений подбирает исключительно врач ЛФК, учитывая фазу патологии, степень повреждения тканей и позвоночника, возраст больного.
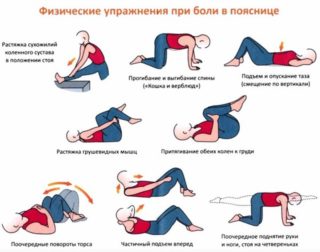
- Руки поднимают вверх и хорошо потягиваются (вдох). Вернуться в начальное положение (выдох).
- Ногу, скользя по постели и не отрывая пятку, сгибать и разгибать в колене.
- Сгибание и разгибание стоп.
- Ноги согнуты в коленях. Повороты в одну и другую сторону.
- Ноги согнуты, стопы прижаты к постели. Подтягивание одного колена к животу (на выдохе), затем другого. Можно помогать руками.
- Поднятие руки вверх на вдохе и опускание на выдохе.
- Сгибание ноги в тазобедренном и коленном суставах, затем разгибание.
- Ноги согнуты. Колено нужно поднять, затем опустить.
любые упражнения необходимо согласовывать с лечащим врачом
- Руку кладут на живот. Вдох — живот должен максимально подняться вверх. На выдохе — он опускается вниз, как можно ниже.
- Поочерёдно сгибают ноги в коленях и отводят их в сторону.
- Вращение прямыми ногами.
- Упражнение «велосипед».
- Ноги согнуты в коленях, а руки лежат свободно, вдоль туловища. Не отрывая плеч и головы поднятие таза.
Лёжа на животе (лучше подложить подушку):
- Поочерёдное отведение ног в стороны.
- Упираясь руками, прогнуться в пояснице (на вдохе).
- Поднятие вверх противоположных конечностей (рука-нога).
- Руки под головой. Имитация ползания «по-пластунски».
- Имитация руками плавания стилем «брасс».
- Поочерёдное поднимание ноги.
- Из положения на четвереньках необходимо сесть на пятки. При этом руки от пола не отрывать.
- Выгибание спины, затем максимальный прогиб в пояснице.
Широко используется данная процедура для лечения люмбоишиалгии. Разогревающий массаж, с использованием кремов и мазей, позволяет достигнуть нескольких положительных эффектов:
- снять боль;
- восстановить позвоночную функциональность;
- улучшить микроциркуляцию;
- обеспечить улучшенное питание поражённым тканям.
Механическое воздействие на поражённые участки позволяет значительно снизить негативные ощущения.
Врач, владеющий мануальной терапией, обеспечит:
- снятие спазма;
- активизацию регенеративных процессов;
- нормализацию кровообращения;
- устранение отёчности;
- избавление от воспаления.
Оперативное лечение показано только в редких случаях. Как правило, необходимость в хирургии появляется в тех ситуациях, когда купировать боль не удаётся консервативными методами.
Операция рекомендуется пациенту только в крайних случаях
Основные показания к хирургическому вмешательству:
- межпозвоночные грыжи;
- тяжёлые сдавливания нервных корешков;
- наличие опухолей;
- частичный паралич.
Пациент после операции проходит длительную реабилитацию, включающую в себя приём медикаментов и витаминных комплексов, физиотерапию, занятия гимнастикой.
Способны помочь в борьбе с люмбоишиалгией некоторые народные методы лечения.
Знахари советуют применять такие средства:
- Барсучий жир. Это средство необходимо втирать в поражённую область спины. Сверху поясницу укутывают тёплым шарфом. Мероприятие рекомендуется проводить на ночь.
- Чёрная редька. Понадобится один корнеплод, средних размеров. Его нужно очистить от кожуры и при помощи тёрки измельчить. Полученную кашицу заворачивают в ткань или марлю, а затем прикладывают к поражённому участку. Обязательно утепляют шарфом. Компресс обеспечивает прогревание больной зоны. Снимают его сразу, как только почувствуется сильный жар.
- Целебные ванны. Они позволяют устранить боль, избавить от спазмов, снизить воспаление. В ванну рекомендуется добавлять: отвар из корневища аира, из дубовой коры, еловую или сосновую хвою, настой из плодов конского каштана.
- Лечение горчичниками. Они обладают отличным согревающим эффектом. Чтобы усилить эффективность терапии специалисты советуют предварительно смочить горчичники раствором фурацилина и мёда. Затем их ставят на зону поясницы и укутывают тёплым одеялом. Минут через 20 горчичники снимают.
- Лечебный настой. Необходимо соединить в равных количествах такие компоненты: мяту, ромашку, шишки хмеля, брусничный лист, корень дягиля и крапиву. Полученную смесь (2 ст. л.) в термосе заливают кипятком (0,5 л). Настаивать средство нужно 10–12 часов. Затем напиток процеживают. Настой рекомендуется к внутреннему употреблению до еды по 100 мл утром и в обед. Длительность подобного лечения составляет 5–7 суток.
Если терапия проведена своевременно и в полном объёме, то прогноз патологии благоприятный. Купировать острую стадию удаётся, в большинстве случаев, в течение 1–2 суток. Однако сама терапия может занять около 2–3 недель.
Но при этом необходимо помнить, что поддерживать организм (регулярными занятиями гимнастикой, периодическим приёмом витаминов и массажем) необходимо постоянно, на протяжении всей жизни.
Если лечение не было начато своевременно, то прогноз несколько ухудшается. Он полностью зависит от того заболевания, которое спровоцировало люмбоишиалгию.
Патология способна привести к:
- закупорке вен;
- онемению ног;
- постоянному наклону тела (в здоровую сторону);
- формированию сколиоза;
- деформации тканей;
- межпозвоночным смещениям, образованию грыж;
- парезу и параличу ног;
- инвалидности.
Если лечение начато своевременно, то прогноз благоприятный
Введя в свою жизнь простые рекомендации можно максимально снизить риск возникновения люмбоишиалгии.
- Не находиться длительное время в неудобной позе.
- Избегать неудобной обуви, а женщинам отказаться от высокого каблука.
- Не носить чрезмерные тяжести.
- Выбирать только удобные кресла и стулья.
- Проводить расслабляющую гимнастику на работе.
- Снижать вес до нормальных показателей.
- Защитить организм от переохлаждений.
- Уделять своевременное внимание всем заболеваниям ОДА.
У женщин, готовящихся стать матерями, нередко наблюдается люмбоишиалгия. Рост плода приводит к нарушению осанки, изменениям в межпозвоночных хрящах. Особенно остро может проявляться синдром в последние месяцы, когда организм начинает готовиться к родам.
Такая патология достаточно неприятна и опасна для беременных. Она может:
- спровоцировать выкидыш на ранних сроках;
- изменить давление околоплодных вод;
- вызвать гипоксию.
У беременных часто возникает синдром люмбоишиалгии
Медикаментозное лечение для будущих мам не подходит. Ведь различные противовоспалительные или анальгезирующие средства, в том числе и мази, способны нанести вред будущему малышу.
Для лечения применяется массаж, лечебная гимнастика, мануальная терапия. Возможно употребление гомеопатических средств.
Люмбоишиалгия — это тяжёлая патология, но не смертельная. Сидром отлично поддаётся лечению. Пациенты, соблюдающие все рекомендации доктора, смогли достигнуть стойкой ремиссии. А некоторые люди навсегда распрощались с болью в пояснице, отдающей в ноги.
источник
Боли в спине — признак многих мышечных заболеваний. Уже в среднем возрасте (30–40 лет) данный симптом наблюдается у многих пациентов, преимущественно мужчин. Сильная боль нарушает привычный ход жизни, но не все обращаются к врачу, самолечением усугубляя свое состояние. Наиболее частая причина проявления подобной симптоматики – люмбаго с ишиасом.
Люмбаго – это острая боль (прострел), наиболее часто возникающая в области поясницы и крестца. Ишиас – сдавление корешков седалищного нерва.
Часто эти состояния возникают одновременно, для их сочетания используется термин «люмбоишиалгия». Независимо от причин, механизм развития люмбаго с ишиасом всегда един – защемление корешков седалищных нервов.
Причин и факторов, способствующих развитию этого состояния, множество.
- заболевания позвоночника (межпозвоночная грыжа, сдавливающая нервные корешки, остеохондроз, отстеофиты – наросты на поверхности позвонка, реже: артроз, сколиоз);
- врожденные нарушения развития позвоночника;
- новообразования в поясничной области;
- воспалительные заболевания органов брюшной полости;
- нарушение кровообращения;
- повреждения мышц и костей в результате воспаления, травмы или операции;
- инфекционные поражения корешков нервных стволов.
- пожилой возраст;
- избыточный вес;
- неправильная осанка;
- переохлаждение;
- тяжелый физический труд;
- стрессы, депрессии;
- работа в неудобной позе.
Присутствие одного или всех факторов риска не дает гарантию развития патологии, но значительно увеличивает вероятность.

- спондилогенная (патологический процесс локализован в позвонках);
- дискогенная (поражены межпозвоночные диски);
- корешковая (пережатие нервных волокон).
- острая форма (боль появляется впервые);
- хроническая форма (ремиссии сменяют обострения).
- односторонняя (боль с одной стороны поясницы, иррадиирующая в одну ногу);
- двусторонняя.
По механизмам возникновения патологического процесса:
- мышечно-тоническая форма (повышение тонуса мышц);
- нейродистрофическая (нарушение кровообращения);
- вегето-сосудистая (расстройство терморегуляции нижних конечностей).
При остром приступе люмбаго с ишиасом симптомы появляются внезапно, на фоне кажущегося благополучия. При хронической форме – могут нарастать постепенно. Проявления, характерные для люмбоишиалгии, подразделяются на специфические и неспецифические.

Признаки ишиаса связаны с ущемлением нерва, они возникают одновременно с люмбаго, либо присоединяются позже. Среди них острая, пульсирующая боль, которая распространяется по всей длине ноги, отдает в голень и стопу, усиливается при движении.
Ощущается в глубине мышцы, усугубляется при попытке изменить положение тела, возможны судороги. Определить пострадавшую конечность можно по состоянию кожи: сухая, истонченная, бледная. Нарушается чувствительность (онемение, ощущение жара на коже, мурашки), возможен зуд по ходу нерва.
Приступ может исчезнуть так же быстро, как и начался, повторное возникновение не исключено в тот же день, либо спустя месяцы.
- диарея, запоры;
- боли в брюшной полости;
- мочеиспускание учащенное, болезненное, в запущенных случаях непроизвольное;
- расстройство работы половых органов;
- слабость.
Любые проявления подобной симптоматики должны служить поводом немедленного обращения к специалисту. Благодаря типичности клинической картины этой болезни, предварительный диагноз люмбаго с ишиасом поставить, как правило, не составляет труда.
Подтвердить наличие патологического состояния позволяют характерные жалобы и осмотр пациента. Для определения причины требуются дополнительные методы исследования:

- рентгенография позволяет обнаружить изменения в костном теле позвонков;
- ультразвуковое исследование выявляет патологические процессы в брюшной полости;
- денситометрия определяет плотность костной ткани (у беременных женщин применяют ультразвуковую денситометрию, у остальных – рентгенологическую);
- компьютерная и магнитно-резонансная томографии позволяют определить даже самые незначительные дефекты костной ткани позвонков, патологию тазобедренных суставов, сосудов;
- электронейромиография отражает информацию о движении импульса по нерву.
- общий анализ крови выявляет признаки воспаления: повышение лейкоцитов, СОЭ;
- иммунологический анализ (определение маркеров аутоиммунных заболеваний, например, ревматоидного артрита);
- люмбальная пункция проводится при подозрении на воспалительный или опухолевый процесс.
Результаты исследований позволяют провести дифференциально диагностику синдрома люмбоишиалгии: исключить патологические состояния, имеющие схожую симптоматику (поражения суставов и костей, миозиты мышц спины).
Лечение синдрома люмбаго с ишиасом в незапущенных случаях проводится консервативно. Для лучшего результата терапия обязательно должна быть комплексной: используются несколько методов лечения (медикаментозная терапия, физиотерапия и народные средства).
Прием медикаментов при люмбоишиалгии направлен на снятие боли, устранение причин заболевания, расслабление мышц. Медикаментозное лечение люмбаго с ишиасом включает прием следующих видов препаратов:
- обезболивающие препараты назначаются для подавления болевого синдрома: нестероидные противовоспалительные средства (кеторолак, пироксикам);
- ненаркотические анальгетики: катадолон;
- при острейшей боли и неэффективности указанных средств допускается назначение наркотических анальгетиков;
- миореласанты (сирдалуд, баклосан);
- блокады с новокаином, глюкокортикостероидами;
- снотворные;
- улучшающие кровообращение (трентал, эуфиллин);
- витамины группы B для восстановления мышечной ткани.
В течение 1–3 дней рекомендован постельный режим, пациент должен лежать на твердой ровной поверхности в удобной позе. Холод может облегчить болевые ощущения. Через несколько дней режим расширяют, но рекомендуют ограничение физической активности.
Заметному улучшению самочувствия пациента способствуют физиотерапевтические мероприятия. Наиболее часто назначаются следующие процедуры:
Справиться с заболеванием помогают средства народной медицины. Растительные экстракты и натуральные продукты высокоэффективны и вызывают меньше побочных эффектов, чем лекарственные препараты, но применять их для лечения люмбаго и ишиаса можно только после консультации врача.
Использование хрена помогает снизить болевые ощущения.
Корень необходимо натереть на терке, образовавшуюся кашицу смешать с мукой, добавить соль и уксус, выложить на марлю, предварительно сложенную в несколько слоев.
Компресс приложить к болезненному месту на несколько часов. 200–250 грамм воска нагреть на водяной бане, прикладывать к поясничной зоне непосредственно на кожу или завернуть в целлофан, сверху накрыть полотенцем.
1 стакан измельченных листьев осины вскипятить в 200 мл воды, принимать 3 раза в день.
Листья брусники, шишки хмеля, побеги мяты и крапивы, корень дягиля измельчить, залить 2,5 стаканами горячей воды, оставить в термосе на ночь, принимать по одной столовой ложке на голодный желудок.
В термос поместить 2 столовые ложки измельченных побегов донника, полевого хвоща, подорожника, календулы, черники, залить 2,5 стаканами кипятка, оставить на 12 часов. Принимать в течение 2 недель после еды.
Смешать 250 миллилитров спирта, 1 столовую ложку соли, 1 столовую ложку меда, 5 столовых ложек сока редьки, наносить на пораженную мышцу. Размельчить почки тополя, мяту, корень одуванчика, березовые почки, 30 минут кипятить в 100 миллилитрах воды на слабом огне, соединить с 2–3 ложками свиного жира. Получившейся мазью натирать поясницу.
500 грамм листьев тыквы, ивы, помидоров, огурцов, свеклы измельчить, соединить со скорлупой 20 яиц, все ингредиенты залить 50 литрами кипятка. После остывания принимать ванну в течение 20 минут.
Средства народной медицины отлично помогают избавиться от боли и воспаления в домашних условиях, но причину возникновения люмбоишиалгии они не устраняют, поэтому их применение возможно только в совокупности со средствами традиционной медицины.
К операции прибегают в запущенных, тяжелых случаях болезни. Хирургическое вмешательство направлено на устранение причины болевых ощущений. Например, при грыжах, смещении позвонков и новообразованиях показано оперативное лечение, без него приступы будут повторяться.
По мере облегчения состояния пациента назначается лечебная физкультура. Комплекс упражнений подбирается индивидуально и на начальном этапе контролируются инструктором, в дальнейшем пациент может выполнять их дома самостоятельно.
В зависимости от цели, которую они преследуют, упражнения делятся на виды:
- снижающие избыточное давление на нервы (например, упражнения на растягивание);
- уменьшающие мышечный спазм (полувис на перекладине);
- укрепляющие мышцы спины (наклоны).
Выполнение индивидуального комплекса упражнений, в дополнение к другим методам лечения, дает хороший терапевтический и профилактический эффект.
При хроническом течении, патология может спровоцировать развитие пояснично-крестцового радикулита, вызвать нарушение функционирования тазобедренного, голеностопного, коленного суставов. Запущенные случаи могут привести к ограничению подвижности, даже к инвалидности.
Если заболевание не привело к серьезным последствиям, прогноз благоприятный. Как правило, боли хорошо купируются медицинскими препаратами и средствами народной медицины. Вовремя начатая терапия люмбаго позволяет снизить риск обострений.
В основе профилактики лежит исключение факторов риска. Выполняя ряд несложных мероприятий, доступных любому человеку, можно существенно снизить вероятность развития этого патологического состояния:
- укреплять мышцы спины с помощью физических упражнений;
- ограничить поднимание тяжестей;
- исключить переохлаждение;
- проводить в положении сидя не больше 2 часов подряд;
- носить удобную обувь;
- контролировать свой вес;
- своевременно лечить болезни позвоночника и суставов.
Люмбоишиалгия – заболевание, снижающее трудоспособность и качество жизни, однако, при выполнении рекомендаций врача, возможно полное устранение болевого синдрома и стойкая ремиссия.
Нередко при повышенной физической нагрузке или спустя небольшой промежуток времени после нее у человека возникает боль в поясничном отделе, которая приводит к скованности движений. Речь в этом случае может идти о люмбоишиалгии. Что это за болезнь, кто ей наиболее подвержен и как эффективно справиться с ее симптомами?
Считаете ли вы что болезни суставов можно вылечить без визита к врачу?
В медицинской практике часто сталкиваются с такими заболеваниями, как ишиас и люмбаго. Они локализируются практически в одном и том же месте, но имеют различные причины возникновения, их симптоматика также отличается между собой.
Ишиас — патология, поражающая седалищный нерв или другие корешки нервной системы поясничного отдела.
Ишиалгию определяют по сильным болевым ощущениям в области ягодиц и бедра, распространяющимся по нижним конечностям.
Чаще поражается внутренняя часть бедра, в дальнейшем поражение проникает в стопу и голень. При этом хрящевая или костная ткань защемляет воспаленные нервные корешки либо седалищный нерв.
При прогрессировании ишиаса как его следствие возникает люмбаго — процесс воспалительного характера, поражающий хрящевые поясничные ткани.
Для этой патологии характерно возникновение прострела и внезапной острой боли, когда нервные корешки находятся в состоянии компрессии. Нагрузка и резкие движения увеличивают их интенсивность. Приступ может длиться 0,5-3 часа.
В состоянии покоя боль исчезает. Этот патологический процесс называют люмбоишиалгией.
Ишиас с люмбаго развиваются постепенно. Болезнь различают по типу локализации воспалительного процесса:
- одностороннего типа при локализации патологии с правой или левой стороны;
- двустороннего типа при поражении двух сторон позвоночника и нижних конечностей.
Часто люмбоишиалгия выступает смешанным типом болезни и проявляется симптомами, которые характерны для разных ее форм. По характеру развития она бывает:
- острой формы при внезапном появлении заболевания;
- хронической формы, продолжительность которой достаточно длительная.
В зависимости от специфических клинических проявлений медики различают несколько типов люмбоишиалгии:
- Мышечно-тонический. Патологический процесс развивается вследствие заболеваний желудочно-кишечного тракта и тазобедренных суставов. При этом окружающие структуры нервного корешка раздражающе действуют на него, в результате мышцы напрягаются, возникает компрессия седалищного нерва.
- Нейродистрофический. Это своеобразное продолжение мышечно-тонического типа. Характерные особенности: изменен окрас эпидермиса, иногда появляются язвы.
- Вегето-сосудистый. Патология приводит к возникновению острых болевых приступов в нижних конечностях. Изменив положение тела, можно вызвать их обострение. Переохлаждение также часто выступает причиной усиления дискомфорта.
Люмбоишиалгия возникает в основном при механическом защемлении и воспалительном процессе.
Факторы, провоцирующие заболевание, относят к следующим категориям:
- Вертеброгенным. Это патологии, которые приводят к защемлению нервов позвоночного столба и нарушению структурного строения межпозвоночных дисков.
- Невертоброгенным. Такие факторы вызывают нарушение питательного процесса седалищного нерва, что приводит к воспалению мышц. К этой категории относятся патологии, поражающие брюшину и тазобедренный сустав, вызывающие защемление корешков нервов и спазм мышц.
Возникновение заболевания часто связано с такими факторами:
- артроз межпозвонковых дисков;
- остеохондроз позвоночника и его осложнения: межпозвонковая грыжа и протрузия;
- спондилит, спондилоартроз, сколиоз;
- опухолевые образования, абсцессы, поражающие поясничную зону;
- врожденные отклонения в строении структуры позвоночника;
- заболевания, вызывающие нарушения в работе кровеносной системы;
- болезни внутренних органов;
- ревматизм;
- системные заболевания соединительных тканей;
- тяжелые патологии инфекционного характера, поражающие нервные окончания.
Усугубление ситуации происходит в результате:
- сидячего образа жизни, отсутствия регулярной физической активности, что влечет ослабление мышц;
- многоплодной беременности;
- нарушения осанки;
- стрессов;
- переохлаждения;
- чрезмерных физических нагрузок.
Патология часто возникает у мужской части населения в возрасте от 30 лет. К этому приводит сидячая работа, пагубные привычки. В группу риска также входят профессиональные спортсмены и лица, задействованные на тяжелой физической работе.
О наличии люмбоишиалгии свидетельствуют такие признаки:
- постепенное появление болевых ощущений в области поясницы с различной выраженностью: пульсирующей, острой, жгучей;
- распространение дискомфорта на одну из ног или на обе сразу с иррадиацией в ягодицы, бедра, стопы и пальцы нижних конечностей;
- боль локализируется под кожей, в мышцах проявляется нечасто;
- подвижность нижней части тела ограничена;
- место, где находится седалищный нерв, поражается зудом;
- побледнение эпидермиса;
- усиление дискомфортных ощущений в поясничном отделе, когда больной пытается изменить положение тела.
Отсутствие терапевтических действий становится частой причиной потери контроля над дефекацией и мочеиспусканием. В запущенном состоянии больному грозит инвалидность.
Болевой приступ у каждого пациента длится по-разному: от нескольких минут до целых суток в зависимости от того, в какой степени поврежден седалищный нерв.
Чтобы правильно определить диагноз, больного необходимо тщательно обследовать. Поводом для этого служит одновременное проявление нескольких неприятных признаков. При отсутствии лечения пациенту грозит инвалидность и полная потеря работоспособности.
Если подозревается люмбоишиалгия, больной должен обратиться к невропатологу. Диагностировать патологию и установить степень повреждения нервных окончаний помогут исследования, которые назначает доктор после осмотра.
- рентгенографию для оценки состояния позвоночника и обнаружения места локализации патологии;
- КТ и МРТ, которые показывают расположенные близко к позвоночнику сосуды, нервные окончания, мягкие ткани и их состояние;
- УЗИ, при котором обследуется тазовая и брюшная полость, чтобы исключить болезни их внутренних органов;
- денситометрию.
Чтобы оценить состояние организма, выявить инфекции и другие поражения, исследуются кровь и моча больного.
Основываясь на полученные результаты исследований, врач назначает адекватное лечение, дает профилактические рекомендации и другие полезные советы, позволяющие предупредить дальнейшее развитие болезни.
Консервативное лечение направлено на активацию регенерационного процесса в структурах поясничного и крестцового отдела позвоночника. Оно предусматривает такие мероприятия:
- использование ортопедического матраса для сна;
- ношение специальных корсетов.
Такая терапия позволяет предупредить дальнейшее проявление симптомов только при строгом соблюдении рекомендаций невропатолога.
Если заболевание находится в острой форме, больной должен соблюдать постельный режим в течение 14 дней. Чтобы улучшить общее самочувствие и предупредить дальнейшее развитие заболевания, предусматривают использование таких препаратов:
- обезболивающего и противовоспалительного действия: Диклоберл, Ортофен;
- миорелаксантов, позволяющих снять спазм мышц: Мидокалм;
- мочегонного действия: Фуросемид;
- для улучшения кровообращения: Трентал;
- комплекс витаминов и минералов.
Все препараты могут применяться, только если их назначил лечащий врач. Самостоятельное лечение — частая причина развития осложнений.
Только точно установив диагноз, доктор назначает процедуры физиотерапии. Облегчить состояние больного можно с помощью:
- ультразвука;
- электрофореза;
- стимуляции внутренних тканей позвоночных структур;
- грязелечения;
- ударно-волновой терапии;
- магнитотерапии;
- лазера;
- КВЧ.
Действие этих процедур направлено на устранение спазма и снятие онемения мышц, возврат чувствительности пояснице и ногам.
Лечебная физкультура — важнейший терапевтический этап в процессе лечения люмбаго с ишиасом. Она противопоказана во время обострения. Только приостановив воспалительный процесс и дискомфорт в пораженном отделе, приступают к занятиям ЛФК.
Гимнастика позволяет укрепить спинные мышцы, которые удерживают позвоночный столб в правильном положении, и предотвратить появление грыж. С помощью специально подобранных врачом упражнений улучшается обменный процесс в суставах, ускоряется регенерация, предупреждается появление прострелов, повышается эластичность связок.
Используя комплексно способы народной медицины и медикаментозное лечение, можно повысить эффективность проводимой терапии. Медики не рекомендуют применять домашние средства как основной коррекционный метод — только как дополнение к основному.
Добиться эффекта позволяют:
- Отвар с черникой, календулой, донником, полевым хвощом и подорожником. Взяв 10 г каждого ингредиента, перемешивают и заливают 0,5 л кипящей воды. Выдержав 30 минут на водяной бане, настаивают в термосе не менее 12 часов. Употребляют по 50 мл в течение 14 дней.
- Компресс. Пчелиный воск нагревают на водяной бане, наносят шпателем на кусок целлофана, прикладывают к пораженной части тела.
- Мазь. Берут белену черную или чешскую (30г семян) вымачивают в подогретом растительном масле, настаивают 10 дней, периодически помешивая. Втирают средство в больное место.
Для предотвращения возникновения острой формы люмбоишиалгии, недопущения ее перехода в хроническую форму и дальнейшего усугубления выполняют специальные упражнения, работают над осанкой, укрепляют мышцы, занимаются в тренажерном зале под контролем специалиста.
Переболевший люмбаго с ишиасом человек должен беречь свой организм от переохлаждения. Пострадавший должен отказаться от подъема тяжестей, соблюдать правильный рацион питания, чтобы предупредить ожирение. Полезны занятия в бассейне, сон на жестком матрасе, отказ от курения и алкоголя.
Больной с диагнозом люмбоишиалгии в любой форме нуждается в своевременной диагностике и лечении. Как только появляется начальная симптоматика, обязательна консультация у невропатолога для предотвращения развития осложнений. К эффективным мерам лечения относится использование медикаментов, ЛФК, массажа и народных средств в качестве дополнительного метода.
Люмбоишиалгия — болевой приступ, локализующийся в области поясницы и задней поверхности бедра, развивающийся вследствие подъема тяжестей, неловкого поворота туловища, протрузии межпозвоночного диска. Заболевание проявляется внезапной болью, вынужденным положением тела и нарушением движения в пояснице и пораженной конечности. Диагноз устанавливается на основании клинического осмотра, рентгенологического исследования, КТ или МРТ, миелографии. В лечении используются анальгетики, нестероидные противовоспалительные препараты; после стихания воспаления назначается лечебная гимнастика, применяются физиотерапевтические процедуры. При неблагоприятном течении проводят оперативное лечение.
Люмбоишиалгия — болезненные ощущения в пояснице различной интенсивности (от ощущения дискомфорта до мощных интенсивных болей), склонные иррадиировать в ногу, возникающие из-за патологического сдавления и раздражения деформированными позвонками спинномозговых корешков L4-S3, формирующих седалищный нерв.
Болевые ощущения возникают на фоне остеохондроза позвоночника, спондилоартроза, межпозвоночных грыж и других заболеваний, сопровождающихся деструктивными изменениями и формированием остеофитов. Заболевание составляет примерно 20-30% случаев среди всех патологических процессов, связанных с болями в спине.
Встречается чаще всего у людей трудоспособного возраста (молодой и средний возраст, 25-45 лет).
Люмбоишиалгия наиболее часто имеет вертеброгенное происхождение и вызывается рефлекторным «отражением» боли при межпозвоночной грыже поясничного отдела, поясничном спондилоартрозе и других дегенеративных изменениях позвоночника.
У части больных она бывает проявлением миофасциального болевого синдрома, вовлекающего мышцы спины и таза.
Также боль может быть обусловлена раздражением связочных, костных, мышечных структур; при этом она бывает двухсторонней, с плохо определяемой локализацией; болевая реакция глубинная и редко иррадиирует ниже уровня коленного сустава.
У пожилых людей нередкой причиной люмбоишиалгии является артроз тазобедренного сустава (коксартроз), боль при котором может иррадиировать в поясницу. Спровоцировать развитие болевой реакции могут следующие ситуации: резкие повороты туловища, переохлаждение, пребывание на сквозняках, длительное нахождение в неудобной, однообразной позе. Реже патология развивается без каких-либо видимых причин.
В группу риска по развитию люмбоишиалгии входят люди с лишним весом, хроническими заболеваниями позвоночного столба, межпозвоночными грыжами, инфекционными обострениями, а также те пациенты, которые работают на производстве, постоянно испытывают повышенные нагрузки и долгое время проводят в одном и том же положении тела.
Механизмы развития болевого синдрома при люмбоишиалгии различны, в зависимости от причин, запускающих патологический процесс.
Синдром грушевидной мышцы. Возникает при остеохондрозе, когда участки поврежденного межпозвоночного диска становятся источником патологических импульсов.
Нервная система человека воспринимает их как боль, делая все возможное для уменьшения последней (обездвижение зоны поражения, повышение тонуса мышц).
Мышечное напряжение распространяется далеко от первоисточника боли и передается на грушевидную мышцу, под которой проходит седалищный нерв. Патологические сокращения мышцы приводят к сдавлению этого нерва, и возникают симптомы отраженной боли.
Межпозвоночная грыжа. Дегенеративные процессы при межпозвоночной грыже способствуют сужению просвета канала позвоночного столба; это, в свою очередь, приводит к сдавлению и воспалению (радикулиту) корешков седалищного нерва.
В результате раздражаются нервные волокна (сенсорные и моторные), входящие в его состав, что и провоцирует возникновение отраженных болей.
Последние могут формироваться и при осложненной грыже (ее выпадении), приводящей к острому сужению позвоночного канала.
Фасеточный синдром. Формируется на фоне остеохондроза, при котором появляется либо избыточная подвижность, либо ограничение в движении позвоночного столба. Это приводит к изменению работы межпозвоночных суставов, воспалительному процессу и формированию отраженной боли.
Приступ боли в пояснице появляется внезапно. Болевая реакция носит жгучий, простреливающий или ноющий характер. Во время давления и/или раздражающего воздействия на спинномозговые нервы на уровне от L4 до S3 (при длительном напряжении, повышенной нагрузке на поясницу) возникает резкая боль. Она приводит к рефлекторному мышечному сокращению, которое еще больше усиливает болевой приступ.
Основные симптомы люмбоишиалгии: боли в области спины и задней поверхности бедра, ограничения в движении позвоночника (особенно в пояснично-крестцовом отделе).
Болезненные ощущения обычно становятся выраженными при попытке сменить положение тела, поднять что-то тяжелое или выпрямиться; больной принимает вынужденное положение (немного наклонившись вперед, в полусогнутом виде). Меняется как статика, так и моторика больного. Стоя или при ходьбе, он щадит одну ногу, разгружая ее, а другая становится основной, опорной.
Это и приводит к наклону туловища в сторону здоровой (опорной) ноги. Мышцы поясничного отдела, а нередко всей спины и даже пояса нижних конечностей, напряжены. Напряжение преобладает гомолатерально (то есть на стороне поражения). Поясница скована при ходьбе, может наблюдаться сколиоз, уплощение поясничного лордоза, реже гиперлордоз.
Характерен «симптом треножника», когда из-за боли больные либо вовсе не могут сидеть, либо вынуждены упираться руками в край стула. При смене положения больной вначале переворачивается на здоровую сторону и часто сам с помощью руки подтягивает больную ногу (симптом Минора).
Диагностика люмбоишиалгии включает в себя клинический осмотр, в ходе которого врач невролог производит статическое и динамическое исследование позвоночника, проверяет симптомы натяжения седалищного нерва, а также обращает внимание на признаки инфекции или злокачественного новообразования.
Патогномоничной для люмбоишиалгии является резкая болезненность в ответ на пальпацию точки выхода седалищного нерва на бедро.
Дополнительно при люмбоишиалгии исследуют органы таза и брюшной полости, что позволяет исключить или выявить органные поражения, которые также могут быть источником отраженной боли.
Рентгенография поясничного отдела позволяет выявить снижение высоты межпозвоночных дисков, склероз замыкательных пластин, гипертрофию суставных отростков, остеофиты, неравномерное сужение позвоночного канала.
Основная цель этого исследования — исключение опухоли, спондилита, травматических и патологических переломов, врожденных аномалий позвоночника, инфекционных и воспалительных процессов.
В случаях, когда клинические проявления дают основание заподозрить опухоль или спондилит, а рентгенография позвоночника не выявила патологии, показаны радиоизотопная сцинтиграфия, компьютерная или магнитно-резонансная томография.
КТ или МРТ позвоночника, а в их отсутствие — миелография, показаны при появлении признаков сдавления спинного мозга (компрессионной миелопатии). В некоторых случаях проводится люмбальная пункция, по результатам которой можно обнаружить превышение количества белковых компонентов. По показаниям проводят ультразвуковое исследование органов брюшной полости, УЗИ почек, экскреторную урографию.
Люмбоишиалгию дифференцируют от миозита мышц спины и патологии тазобедренного сустава. Для точной постановки диагноза врач внимательно изучает анамнез, проводит осмотр пациента, дает оценку имеющимся объективным и субъективным клиническим проявления патологии.
В неврологии устранение острой боли в спине проводится на фоне мероприятий, направленных на борьбу с ее первопричиной: межпозвоночными грыжами, пояснично-крестцовым остеохондрозом и т. д. Лечение люмбоишиалгии проводит врач невролог или вертебролог.
В острой стадии болевого приступа важно организовать больному качественный уход.
Постельное место должно быть жестким, упругим; для купирования боли назначаются анальгетики, а в особо сложных случаях применяются блокады — уколы с обезболивающими и противовоспалительными компонентами, которые вводятся непосредственно в болезненный очаг.
Хорошим обезболивающим эффектом обладают местные раздражающие процедуры (использование перцового пластыря, отвлекающих методик, растираний). При неэффективности терапевтического лечения используется вытяжение позвоночника. Рекомендованы физиотерапевтические процедуры (грязевые ванны, иглорефлексотерапия, лечебный сон, массажные сеансы, мануальная терапия).
В комплексную терапию люмбоишиалгии, как правило, включают противовоспалительные средства, миорелаксанты, спазмолитики, препараты для улучшения микроциркуляции. Положительное влияние на самочувствие пациента оказывает прием витаминов, которые способствуют восстановлению тканей, регенерации и питанию хрящевых структур позвоночного столба.
Отличным обезболивающим и общеукрепляющим действием в подострый период болезни обладает лечебный массаж. При люмбоишиалгии особое внимание уделяется области поясницы и крестца. При систематическом разминании этой зоны удается улучшить кровоток, восстановить метаболизм в позвоночном столбе и замедлить прогрессирование остеохондроза.
Если физиотерапия и медикаментозное лечение перестают действовать или неэффективны, назначается оперативное лечение. Показаниями к его проведению являются: симптомы сдавления спинного мозга; тазовые нарушения и нижний парапарез; тяжелый болевой синдром, не поддающийся консервативному лечению.
Чаще всего рекомендуется проводить хирургическое лечение межпозвоночных грыж. В ходе операции поврежденный диск могут удалить частично или полностью. Возможно проведение дискэктомии, микродискэктомии и эндоскопической дискэктомии.
При тотальных вмешательствах применяется пластика поврежденного межпозвоночного диска.
При частых рецидивах поясничной боли рекомендованы специальные гимнастические упражнения. Они позволяют укрепить мышцы, окружающие позвоночный столб, что значительно сокращает риск смещения позвонков и повышает их устойчивость к физическим нагрузкам.
Лечебную физкультуру рекомендуется проводить в медицинском учреждении, под руководством опытного врача ЛФК.
Не имея знаний в области ЛФК, не стоит экспериментировать с неизвестными упражнениями, так как при одном неловком движении можно растянуть мышцы, спровоцировать появление воспалительного процесса и усилить признаки межпозвоночных грыж.
Постепенно пациенты привыкают к ритму, в котором выполняют упражнения, осваивают новые приемы и подходы, чтобы после выписки из стационара или прекращения активного периода лечения продолжить применять лечебную физкультуру, но уже без посторонней помощи.
Примерно в 95% случаях люмбоишиалгия носит доброкачественный характер и при своевременно оказанной медицинской помощи имеет достаточно благоприятный прогноз. При частых рецидивах заболевания и отсутствии лечения могут возникать деформации тканей, нередко формируются узлы в глубине мышц, нарушаются обменные процессы.
Профилактические мероприятия при поясничной боли направлены на своевременное лечение заболеваний позвоночника и предотвращение их прогрессирования в дальнейшем.
Рекомендуется избегать длительного напряжения мышц позвоночника, которое приводит к застойным явлениям и провоцирует появление деструктивных изменений в хрящевой ткани позвонков.
Необходима коррекция двигательного стереотипа; следует избегать выполнения движений на неподготовленные мышцы; требуется создание мышечного корсета, который будет обеспечивать правильное распределение нагрузки на позвоночный столб.
Также необходимо заниматься коррекцией нарушений осанки с формированием правильной осанки, озаботиться снижением массы тела и отказаться от курения. Кроме этого, для профилактики частых рецидивов рекомендуется 1-2 раза в год проходить санаторно-курортное лечение.
Люмбоишиалгия: что это такое, симптомы и лечение, что делать, если боль в пояснице отдает в ногу, причины люмбаго с ишиасом
Люмбоишиалгия классифицируется по различным признакам. Так, по характеру течения заболевания может быть острая или хроническая форма.
По локализации патологического процесса в тканях различают следующие виды проявления заболевания:
- скелетно-мышечный;
- нейродистрофический;
- нейро-сосудистый;
- невропатический.
По генезу патология бывает:
По виду поражения различают двустороннюю и одностороннюю люмбоишиалгию.
Изменения в тканях, вызванные люмбоишиалгией, зависят от генеза. Механизмы развития патологии могут быть следующими:
- Дегенеративно-деструктивные изменения в костной ткани позвоночника приводят к образованию межпозвоночной грыжи, сужающей просвет спинномозгового канала. За счет этого процесса происходит сдавливание, а затем и воспаление нервных корешков. Вследствие этого процесса развивается дискогенная люмбоишиалгия, которая сопровождается выраженной болью, отдающей в ноги.
- На фоне начальной стадии остеохондроза появляется раздражение нервной ткани. Это приводит к снижению объема в зоне поражения и повышению тонуса рядом расположенных мышц, прикрепляющихся к крестцу или пояснице. В процесс вовлекается и грушевидная мышца, которую прободает седалищный нерв (ишиас). По сдавленному нерву боли распространяются вниз по ноге, охватывая заднюю часть бедра и задне-боковые стороны голени. Такая боль, отмечаемая в крестце и отдающая в ногу, называется «тоннельный синдром» или люмбаго с ишиасом.
- Может развиться фасеточный синдром, при котором изменение подвижности в позвоночно-двигательном сегменте вызывает отраженные боли.
Люмбоишиалгия, связанная с изменениями структуры позвоночника, носит название вертеброгенная.
Основной причиной болезни являются дегенеративно-дистрофические изменения в позвоночно-двигательном сегменте.
Повышают риск развития люмбоишиалгии такие факторы:
- избыточный вес, создающий повышенное давление на межпозвоночные ткани в области поясницы;
- общее переохлаждение;
- респираторные болезни;
- хронические болезни внутренних органов;
- беременность, во время которой происходит смещение центра тяжести тела;
- работа с тяжелым весом на производстве или в тренажерном зале;
- возрастные изменения метаболизма в тканях;
- травмы в области спины.
Симптомы люмбоишиалгии могут иметь разную степень выраженности и включают в себя субъективные ощущения больного и данные объективного осмотра врачом.
Прежде всего, при развитии патологии присутствует синдром люмбоишиалгии, включающий боли в пояснице, отдающие в одну или обе ноги. Другие жалобы, предъявляемые больными:
- Острая боль, локализованная в пояснице, отдающая ногу и усиливающаяся при движениях или физическом напряжении. Иногда больные могут описывать болезненное состояние в пояснице или крестце, отдающее в ноги, словами «тянет» или «ломит».
- Пальпаторно определяется напряжение одной или нескольких мышц в зоне боли. При нажатии на мышцу боли резко усиливаются. В дальнейшем могут наблюдаться признаки мышечной дистрофии.
- Из-за сильной боли ограничивается объем движений в позвоночно-двигательном сегменте.
- Визуально отмечается сухость кожных покровов.
Больные отмечают мышечную слабость в области поясницы, отдающую в вовлеченную в процесс ногу, чувство покалывания в очаге боли.
- Чтобы поставить диагноз «ишиас» и сопутствующее «люмбаго», врач сначала соберет необходимый анамнез и осмотрит область локализации боли.
- Затем, для уточнения характера поражения, степени воспалительного процесса и с целью определения наиболее действенных методов терапии, доктор может назначить дополнительные диагностические процедуры:
- В сложных случаях врач может привлечь для консультаций других специалистов.
На лечение люмбоишиалгии влияет форма течения заболевания.
Так, в острый период в первую очередь требуется снять острую боль в пояснице, отдающую в правую или левую ногу, снять процессы воспаления.
Для этого используются различные медикаменты, назначается постельный режим. При хроническом течении меры направляются на восстановление двигательной активности и предупреждение рецидивов заболевания.
Для устранения вертеброгенной люмбоишиалгии, локализованной справа, слева или с обеих сторон, используется консервативная терапия, хирургическое вмешательство и немедикаментозные методы терапии.
Для устранения боли в пояснице, отдающей в правую или левую ногу, используются лекарства, относящиеся к различным фармакологическим группам.
Лекарства нестероидного противовоспалительного действия снимают воспалительный процесс и снижают болевые ощущения. Из этой группы используют:
- Индометацин. Назначаются по 1 таблетке трижды в сутки. При сильных болях дозировку увеличивают в два раза. Препарат пьют до полного прекращения проявлений люмбоишиалгии.
- Диклофенак натрия. При острых состояниях применяется парентерально дважды в день. В дальнейшем врач назначает по 1-2 таблетки на прием два раза в день.
- Вольтарен. Используется в инъекционной и таблетированной форме. Дозировку и длительность терапии доктор подбирает индивидуально, в зависимости от тяжести течения процесса.
При сильных болях на уровне поясничного отдела в лечении дорсопатии применяется терапия обезболивающими средствами:
- Нимесулид. Используется для перорального приема в виде таблеток или суспензии. Разовая доза составляет 100 мг. В течение суток возможно употребление до 4 доз лекарства.
- Ибупрофен. С сильными болями поможет справиться прием 2-3 таблеток дважды в сутки.
Снять мышечное напряжение помогут миорелаксанты:
- Сирдалуд. Назначается в острый период по 1 таблетке 2-3 раза в сутки.
- Толперизон. Терапевтическая доза подбирается врачом индивидуально, начиная с приема 1 таблетки дважды в день.
Для местного обезболивания применяются раздражающие мази и пластыри, такие как Фастум-гель, Диклобене, Фелоран. Повысить терапевтический эффект также поможет назначение витаминов группы В и хондропротекторов.
Лечение у хирурга проводится с целью снятия резко выраженного болевого синдрома, и в сложных случаях для устранения причины заболевания. При болях в спине, отдающих в левую или правую ногу, связанных с поражением позвоночника, врач проводит такие вмешательства:
- Блокада пораженного нерва. Хирург вводит анестезирующее средство в окружающие нерв мягкие ткани или (в сложных случаях) между остистыми отростками позвонков. Этот метод позволяет купировать сильный болевой приступ люмбоишиалгии, локализованный в пояснице и отдающий в ноги, и дает возможность использовать другие методы терапии.
- Введение противовоспалительных средств через катетер в пространство между внутренней поверхностью спинномозгового канала позвоночника и тканями спинного мозга. Такая эпидуральная фармакотерапия позволяет устранить воспалительный процесс за короткий период времени.
- Устранение межпозвоночной грыжи хирургическим путем.Такое оперативное вмешательство убирает основную причину развития люмбоишиалгии, связанную с ней сильную боль и ограничение движений.
В последнее время широкое распространение получил метод лазерной коррекции позвоночно-двигательных сегментов.
В случае люмбоишиалгии активно используют методы аппаратного лечения. Их использование устраняет воспаление, убирает болевой синдром, восстанавливает двигательную активность в пораженных позвоночно-двигательных сегментах поясницы. Для этого назначают терапию переменными токами, магнитными полями, УФО и УВЧ (курсами).
Аппаратное лечение проводят амбулаторно, пациент в указанное время приходит на процедуры в поликлинику. Находиться при этом в стационаре нет необходимости. Как правило, физиотерапию назначают в период ремиссии, после активного медикаментозного лечения.
Выполнение специальной гимнастики при люмбоишиалгии можно начинать через трое суток после купирования острого периода. В первое время все движения выполняются лежа на спине с подложенным под колени валиком. К каждому последующему упражнению приступают только после того, как предыдущее выполнено без болезненных ощущений:
- В исходном положении (лежа на спине с подложенным под колени валиком) надо не спеша сгибать и разгибать ноги в коленях и тазобедренных суставах. Амплитуда движений должна быть такой, чтобы не появлялось чувство дискомфорта в области поясницы.
- Скручивать позвоночник путем поднятия согнутых ног к груди и обхвата их руками. Грудную клетку также притягивают к коленям.
- Лежа на спине, поднять ноги перпендикулярно полу, согнуть их в коленях. Наклонять колени вместе с тазом вправо и влево. Амплитуду движений увеличивать постепенно, не допуская болевых ощущений.
Такие упражнения при люмбоишиалгии восстановят утраченную подвижность. В период реабилитации также показаны легкие силовые нагрузки и занятия в бассейне для формирования крепкого мышечного корсета.
Пациенты с сильным болевым синдромом в пояснице, отдающим в ноги, и ограничением движений нуждаются в помощи психотерапевта.
Такие сеансы с врачом при люмбоишиалгии помогут укрепить нервную систему, справиться со стрессом, вызванным болезненным состоянием, избавиться от депрессии и страха.
Для усиления эффекта врач может использовать в своей работе лечебный электросон, методы иглорефлексотерапии.
Существует множество рецептов народной медицины, которые помогут ускорить выздоровление:
- Если сильно ноет поясница и боли при этом отдают в ноги, поможет йодная сетка. При нанесении йода на кожу надо следить за тем, чтобы сетка располагалась по обеим сторонам от позвоночника.
- Лечение люмбоишиалгии в домашних условиях можно проводить различными согревающими растирками. Для этого используют барсучий жир, смесь 1 части нашатырного спирта и 2 части растительного масла. Компоненты смешивают и наносят тонким слоем на пораженную часть, утеплив ее. Остатки мази хранят в прохладном темном месте.
- Компрессы из листьев лопуха или белокочанной капусты помогут окончательно справиться с воспалительным процессом. Кладут их на поясницу перед дневным отдыхом или оставляют на ночь.
Прохождение курса лечебного массажа поможет реабилитировать человека после люмбоишиалгии. Доверять его выполнение нужно только специалисту.
В подавляющем большинстве случаев при своевременном обращении к врачу и выполнении всех его рекомендаций заболевание полностью проходит. Однако при частых обострениях, когда периодически даже незначительно болит поясница или крестец и немеют ноги, в мышечно-связочном аппарате в области поражения начнутся деструктивные процессы.
Предупредить первичное развитие патологического процесса в пояснице помогут такие меры:
- равномерное распределение тяжести и физической нагрузки по всему позвоночнику;
- исключение ситуаций, требующих длительных статических напряжений мышечного корсета;
- выполнение гимнастики, разогревающей мышцы перед различными нагрузками;
- ношение на пояснице при работе с тяжестями специальных ортопедических корсетов или пояса штангиста;
- своевременная коррекция различных нарушений осанки;
- ежедневное выполнение утренней гимнастики, позволяющий привести опорно-двигательный аппарат в рабочую форму;
- занятие видами спорта, разгружающими позвоночник, например, плавание, упражнения на турнике.
Если появились первые признаки люмбаго с ишиасом, надо срочно обратиться к врачу для получения адекватного лечения. Только в этом случае боль, локализованная в спине и отдающая в ногу, пройдет быстро и без последствий для организма.
Ирина Рамазанова, врач,
специально для Vertebrolog.pro
Внезапная острая боль в пояснице и скованность движений — симптомы, которые знакомы многим лицам после сорока лет не понаслышке. Такое состояние носит название люмбаго с ишиасом (люмбоишиалгия) или радикулит.
Термином «люмбаго» обозначается приступ резкой «простреливающей» боли в области пояснично-крестцового отдела. При отсутствии неотложной помощи развивается ишиас — защемление седалищного нерва.
Состояние опасно развитием дисфункции мочевого пузыря, толстого кишечника, а также нарушением кровоснабжения нижних конечностей.
Различают острую и хроническую форму люмбоишиалгии. Острое люмбаго с ишиасом характеризуется первичными проявлениями резкой боли.
Хроническая форма наблюдается на протяжении длительного времени (не менее полугода). При этом ремиссия сменяется внезапными болевыми приступами (обострением).
По локализации приступов люмбаго дифференцируют на односторонний и двусторонний. При одностороннем протекании состояния болевой синдром наблюдается только с одной стороны позвоночника. Двусторонний процесс является более тяжёлым состоянием, при котором боль локализуется с двух сторон и отдаёт в обе нижние конечности.
- Главным признаком люмбоишиалгии являются болевые ощущения, степень выраженности которых зависит от того насколько поражены волокна седалищного нерва.
- Острое состояние сопровождается интенсивной, резкой болью в области пояснично-крестцового отдела позвоночника, охватывающей ягодичную область и заднюю поверхность нижней конечности до стопы.
- Болевой синдром возникает в момент поднятия тяжестей, неловкого движения или при длительном нахождении в неудобной позе.
- При хронической форме боли выражены в меньшей степени и становятся более интенсивными при любых движениях.
Важно! Люмбоишиалгия — состояние, которое требует неотложной специализированной помощи, при появлении первых же симптомов.
К вторичным симптомам относят:
- нарушение стула (запоры, сменяющиеся диареей);
- болевые ощущения в брюшной полости;
- расстройство пищеварительной системы (тяжесть в желудке, тошнота, изжога);
- затруднённое и скудное мочеиспускание, частые позывы в туалет;
- половая дисфункция;
- общее недомогание, повышенная утомляемость.
При отсутствии необходимого лечения на фоне люмбаго с ишиасом может развиться дистрофия нижних конечностей, связанная с истощением нервных клеток.
В тазовой области наблюдается застой венозной крови, что является причиной нарушения кровоснабжения и дефицитом поступления питательных веществ к тканям.
Процесс ведет к ослаблению мышечного тонуса и уменьшению объёма в нижней конечности. В результате этого появляется хромота.
В более запущенных случаях происходит образование трофических язв, которые плохо поддаются лечению.
К основным факторам, влияющим на формирование люмбаго с ишиасом, относят:
- неправильная осанка;
- избыточный вес;
- возрастные изменения;
- остеоартроз позвоночника;
- межпозвоночная грыжа;
- травма позвоночника;
- артрит;
- частое поднятие тяжестей.
Все вышеперечисленные факторы являются предпосылками к истончению хряща межпозвоночного диска. Это в свою очередь приводит к давлению на седалищный нерв и изменению его положения. При патологическом положении нервного волокна нарушается иннервация нижних конечностей, органов малого таза и частично толстого кишечника.
Диагноз люмбоишиалгия ставится врачом на основе внешнего осмотра, жалоб пациента и получении результатов обследования. В качестве дополнительного исследования назначают:
- рентгенографию позвоночника;
- магниторезонансною или компьютерную томографию;
- УЗИ брюшной полости.
Также необходимо сдать общий и биохимический анализы крови на выявление аутоиммунных и инфекционных заболеваний.
Терапия при люмбоишиалгии направлена на устранение симптомов и причин возникновения патологического процесса. Лечение включает в себя:
- приём медикаментов;
- физиопроцедуры;
- лечебную гимнастику (ЛФК);
- массаж;
- коррекция питания.
Оперативное вмешательство с протезированием межпозвоночных дисков и позвонков показано при сильном повреждении седалищного нерва и отсутствии положительной динамики от проводимого лечения.
При люмбаго с ишиасом показаны к применению следующие группы медикаментов:
- противовоспалительные препараты;
- миорелаксанты;
- диуретики;
- препараты, улучшающие кровоснабжение;
- витамины группы B.
Действие противовоспалительных средств направлено на снятие воспалительного процесса в области пораженного седалищного нерва. С этой целью пациенту назначают Ревмоксикам, Диклофенак и др.
Миорелаксанты применяют для снятия спазма мускулатуры в нижних конечностях. К этой группе препаратов относятся Сирдалуд и Мидокалм.
Диуретики обладают мочегонным действием и позволяют снять отёчность вокруг волокон седалищного нерва. К мочегонным средствам относятся Фуросимид, Фонурит и т.д.
Такие препараты, как Трентал, Ксантинол и Никотинат позволяют улучшить кровоснабжение в воспаленной области.
Витамины группы B способствуют восстановлению повреждённых нервных волокон.
Для лечения люмбаго с ишиасом используют следующие физиопроцедуры:
- магнитотерапию;
- электрофорез;
- рефлексотерапию;
- лазерное лечение;
- ударно-волновую терапию;
- ультразвук.
Сеансы физиолечения позволяют вернуть чувствительность онемевшим областям, улучшить циркуляцию крови и запустить восстановительные процессы в поражённых тканях.
В период ремиссии важную роль играет лечебная физкультура. Комплекс специальных упражнений подбирается врачом ЛФК и проводится под его наблюдением.
Действие лечебной гимнастики направлено укрепление мышечного корсета. Это позволяет удерживать позвонки в правильном положении, что препятствует образованию грыжи. Также лечебная физкультура способствует запуску регенерации тканей и улучшению метаболизма. Регулярное занятие ЛФК поможет избежать рецидива приступа.
Массаж при люмбоишиалгии проводят в сочетании с разогревающими мазями. Процедура позволяет купировать боль, улучшить кровоснабжение тканей и ускорить процесс регенерации.
Альтернативой лечебному массажу является рефлексотерапия или иглоукалывание. Процедура представляет собой введение тонких игл в специальные зоны.
В период лечения из рациона исключают продукты, задерживающие жидкость в организме и способствующие набору веса. К этой категории относятся солёная, жареная, сладкая и жирная пища.
Больной должен употреблять, как можно больше овощей, нежирные сорта мяса, рыбу и кисломолочные продукты.
Профилактические меры, помогающие избежать рецидива люмбоишиалгии, включают в себя:
- коррекцию веса;
- исключение длительных нагрузок на позвоночник;
- исправление осанки;
- укрепление мышечного корсета;
- правильное сбалансированное питание;
- лечение патологий, вызвавших состояние.
При комплексном подходе к лечению люмбаго с ишиасом прогноз благоприятный. Избежать тяжёлых осложнений поможет своевременное обращение к врачу и выполнение всех предписанных рекомендаций.
источник
















