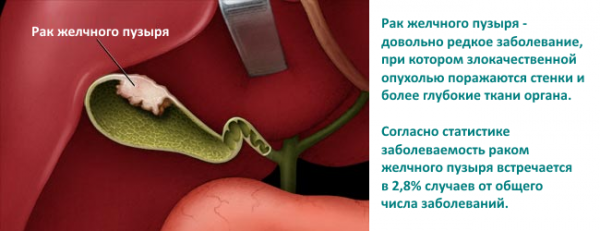
Внимание! Приведенная ниже информация о применении лекарственных растений и народных средств в лечении рака не может быть использована в качестве альтернативы клиническому лечению онкологических заболеваний; любое самостоятельное лечение недопустомо без предварительной консультации с врачом-онкологом!
Фитотерапия при раке желчного пузыря может применяться в качестве симптоматического лечения. Она также полезна для укрепления иммунитета, ослабленного самим заболеванием и лечением, и во многих случаях способна предотвращать распространение метастаз. Хотя с помощью одной только фитотерапии вылечить рак желчного пузыря практически невозможно, применение лекарственных трав в комплексной терапии рака действительно трудно переоценить.
Настойку аконита используют для лечения целого ряда онкологических заболеваний, в т.ч. при раке желчного пузыря. Находящиеся в аконите растительные яды обладают сильными противоопухолевыми свойствами, препятствуют развитию опухолевого процесса и сдерживают метастазирование.
Использование настойки аконита также приводит к существенному облегчению состояния больного, снижая такие неприятные проявления болезни, как болевой синдром, бессонница, депрессия.
Для приготовления средства используют 3 г корня растения (натертого на терке) и 100 мл медицинского спирта. Препарат выдерживают 21 день в плотно закрытой банке, в прохладном темном месте. После процеживания средство готово к употреблению.
Лечение настойкой аконита должно проводиться под контролем специалиста-фитотерапевта по специальной схеме. Начинают терапию с одной капли, каждый день дозу увеличивают на 1 каплю.
После достижения дозы в 25 капель каждый день дозу препарата снижают на 1 каплю таким образом, чтобы на 50-ый день терапии доза приема оказалась равной 1 капле. Необходимое количество капель разводят в небольшом количестве воды, принимается лекарство перед приемом пищи.
Аналогичным образом для лечения рака желчного пузыря применяют настойку болиголова. Для приготовления средства берут 2 части свежих соцветий растения (предварительно измельченных ножницами) и 1 часть медицинского спирта, помещают в стеклянную банку, плотно закрывают банку крышкой, встряхивают. Средство настаивают в течение 3-х недель при температуре не выше 15-20 градусов.
Употребляют настойку по схеме «горка», только максимальную дозу определяют в 40 капель. Для ослабленных больных используют более щадящий вариант лечения, с максимальной дозой, например, в 20 или 25 капель.
При запущенных формах рака желчного пузыря используют настойку белены черной. Она способна существенно облегчить состояние больного, снимая болевой синдром. Готовят средство следующим образом. 2 ст. ложки измельченного сырья заливают 0,5 л водки, банку плотно закрывают и ставят в темное прохладное место настояться. Через 2 недели препарат процеживают. Ежедневная доза приема – 2 капли настойки, которые разводят в небольшом количестве воды. Принимают препарат 1 раз в день до приема пищи.
Употребление настоек аконита, болиголова и белены черной требуют большой осторожности и должно проводиться под наблюдением специалиста.
Для смягчения симптомов рака желчного пузыря используют специальные сборы целебных трав.
Одним из самых распространенных является следующий состав целебного сбора: цветки ромашки аптечной – 50 г, листья подорожника большого – 50 г, листья мяты перечной – 50 г, трава тысячелистника обыкновенного – 25 г, трава зверобоя обыкновенного – 25 г.
Все компоненты измельчают, смешивают в банке. Для приготовления настоя 1 ст. ложку сбора заливают 0,5 л кипятка, настаивают в течение часа, процеживают. Употребляют по 50 мл каждый час в течение 3-х дней, затем по 100 мл 4 раза в день за 15 минут до еды и перед сном.
При раке желчного пузыря также применяют хрен. 1 ст. ложку корня хрена измельчают и отваривают в 200 мл кипятка. Добавляют 1 ст. ложку горчичного меда. Принимают по полстакана в сутки.
Известным средством при заболеваниях печени и желчного пузыря, в т.ч. рака желчного пузыря, является сок черной редьки с медом. Сок редьки смешивают с медом в равных количествах. Употребляют дважды в день перед приемом пищи. Суточная норма приема – 50 г.
Благоприятное действие на организм при заболеваниях печени и желчного пузыря оказывают препараты, приготовленные из кукурузных рыльцев. При раке желчного пузыря из них готовят отвар. 1 ст. кукурузных рыльцев заливают 1,5 стаканами кипятка и варят на малом огне 30 минут. Средство употребляют по 2 ст. ложки утром и вечером в течение 45 суток.
При раке желчного пузыря также применяют лекарственный сбор из цветков бессмертника, травы зверобоя и столбиков с рыльцами кукурузы, взятых в равных пропорциях. Травы измельчают, смешивают. 1 ст. ложку целебного сбора заливают 0,5 стаканом кипятка, настаивают в течение 3 часов. Настой употребляют в теплом виде в течение дня. Курс лечения – 30 дней.
Еще одно целебное средство при раке желчного пузыря готовят из корня цикория, чистотела и листьев грецкого ореха, смешанных в равных долях. 1 ст. ложки смеси заливают 1 стаканом горячей воды, кипятят 30 минут на водяной бане, после чего остужают, процеживают. Принимают трижды в день по полстакана.
Важно! Любое лечение онкологических заболеваний должно осуществляться только под контролем лечащего врача-онколога!
| Каким должно быть питание при онкологических заболеваниях? Какие продукты абсолютно противопоказаны при той или иной форме рака? Узнать подробности >> |
| Фитотерапия способна оказать существенную помощь не только в лечении онкологических заболеваний, но также и в их профилактике. Узнать подробности >> |
| Многих людей, имеющих у себя или у родственников онкологическое заболевание, интересует вопрос: передается ли рак по наследству? Узнать подробности >> |
| Лечение рака во время беременности является довольно сложным, ведь большинство лекарственных средств обладает токсичностью. Узнать подробности >> |
| Какие перспективы у беременности после перенесенного онкологического заболевания? Следует ли выдерживать срок после лечения рака? Узнать подробности >> |
| Профилактика является важной частью общей борьбы с онкологическими заболеваниями. Как же уменьшить вероятность возникновения рака? Узнать подробности >> |
| Что представляет из себя паллиативное лечение рака? Как оно может повлиять на качество жизни онкологического больного и изменить ее к лучшему? Узнать подробности >> |
| Учеными разработано достаточно много перспективных методов лечения рака, пока еще не признанных официальной медициной. Но все может измениться! Узнать подробности >> |
| Статистика заболеваемости раком, к сожалению, неутешительна: наблюдается рост числа заболевших, при этом болезнь «молодеет». Узнать подробности >> |
| Иногда «народными» методами удается победить рак, но тех, кто уповал только на них и в итоге покинул этот мир раньше времени — намного больше. Узнать подробности >> |
| Как найти силы для борьбы с раком? Как не впасть в отчаяние от возможной инвалидности? Что может послужить надеждой и смыслом жизни? Узнать подробности >> |
| Как помочь близкому человеку жить с диагнозом «рак»? Нужна ли «ложь во спасение»? Как вести себя, чтобы близкие люди меньше страдали? Узнать подробности >> |
| Бытует такое мнение, что постоянные стрессовые ситуации способны привести к развитию онкологических заболеваний. Так ли это? Узнать подробности >> |
| Многие онкологические больные часто страдают от резкой потери веса. Чем это вызвано и можно ли как-то справиться с этой проблемой? Узнать подробности >> |
| Правила ухода за больными, вынужденными постоянно находиться в кровати, имеют свои особенности и их нужно обязательно знать. источник Заболевание рак желчного пузыря коварно тем, что практически не выявляется на ранних этапах развития. Поэтому при первых симптомах недуга стоит обращаться за консультацией. Наряду с традиционными методами осуществляется лечение рака желчного пузыря 4 стадии с метастазами народными средствами. Народные знахари уверены, что лечение рака желчного пузыря народными способами способно продлить ремиссию и жизнь больного. Для этого существует много народных целебных рецептов. Принимать отвар по ½ стакана 1 раз в сутки. Употреблять смесь дважды в сутки до приема трапезы по ¼ стакана. Пьют отвар два раза в день по 20 грамм в течении полутора месяца.
Принимать отвар утром, в обед и вечером по 10 грамм.
Пьют зелье дважды в сутки в течении 30 дней.
Употребляют лекарственное средство по 2 капли перед принятием пищи единожды в день. Это средство прекрасно помогает унять неприятные болевые ощущения. Хорошо помогает в лечении онкологии желчного пузыря спиртовая настойка аконита. Начинают лечение с одной капли, растворяя ее в 10мл воды. Ежедневно доза увеличивается на 1 каплю. Максимальное количество капель составляет 25 штук. Затем следует пить препарат на уменьшение. Таким же образом можно принимать и настойку болиголова, но ее максимальная доза составляет 20 капель, то есть лечение продолжается 40 дней. Так как для лечения рака желчного пузыря нетрадиционная медицина используется чаще всего ядовитые растения, следует перед их применением проконсультироваться у лечащего врача и четко придерживаться всех дозировок. Важно для эффективного лечения онкологии во время терапии придерживаться назначенной диеты. Принимать пищу стоит дробно и до 6 раз в день. Порции должны быть небольшие, их часто сравнивают с размером кулака человека. Отказаться необходимо от всего жареного, копченого, соленого и консервированного. Блюда должны быть только вареные, приготовленные на пару или состоять из сырых компонентов. При приготовлении пищи нужно ограничивать использование соли. Для соблюдения диеты необходимо ограничить применение следующих продуктов:
Приготовленная пища должна быть теплой, не холодной и не горячей. Эта диета прекрасно подходит и для профилактики заболеваний желчного пузыря. Рак желчного пузыря тяжело поддается лечению. Но при постановки диагноза на ранних этапах и при применении совместно медикаментов и народных препаратов, можно рассчитывать на положительный результат. источник Лечение раковых опухолей направлено на то, чтобы полностью удалить или уничтожить злокачественную опухоль, а также все ее метастазы. Такая терапия называется куративной. На поздних стадиях заболевания, когда полное излечение уже невозможно, применяется паллиативная терапия, направленная на улучшение качества жизни больного. Рак печени (гепатома, гепатоцеллюлярная карцинома) встречается довольно редко. Печень — самый крупный и один из самых сложных по строению внутренних органов человека. После сбора анамнеза врач проводит клиническое обследование. Реабилитация и наблюдение являются важными составляющими лечения онкологических больных. В настоящее время при раке печени шанс на полное выздоровление есть только в случае успешного оперативного лечения. Существует два варианта удаления опухоли: удаление части органа (частичная резекция печени, гепатэктомия) и пересадка (трансплантация) печени. Трудность заключается в том, что в большинстве случаев общее состояние пациента не позволяет провести оперативное вмешательство. В ходе частичного удаления (резекции) печени хирургическим путём удаляется опухоль и часть окружающей её здоровой ткани. Различают анатомическую и атипичную резекцию печени. Анатомическая резекция подразумевает удаление правой или левой половины печени (гемигепатэктомия), причем граница удаляемого участка не совпадает с границами долей печени, а определяется в зависимости от его кровоснабжения. В некоторых случаях нужно удалять до 85 % ткани печени, но, если оставшаяся часть органа здорова, то он может нормально функционировать. Однако если оставшаяся ткань печени поражена циррозом, есть вероятность, что после операции она уже не будет справляться со своими функциями, и пациент может умереть вследствие отказа печени. Атипичная резекция печени проводится, чтобы сохранить как можно больше ее ткани. Она заключается в том, что иссекается только сама опухоль с минимальным количеством окружающей её здоровой ткани. Эта операция может быть альтернативой для больных циррозом печени, тем не менее, если цирроз находится на прогрессирующей стадии, то она не принесёт желаемого эффекта и её проведение исключается. Кроме того, цирроз печени зачастую приводит к развитию портальной гипертензии (повышенного давления в воротной вене). В этом случае проведение операции также связано с большим риском. Резекция печени не исключает вероятность возникновения рецидива. Причиной могут стать микроскопические части опухоли, которые не были удалены в ходе операции. Кроме того, иногда в оставшейся части печени развивается новая опухоль. Пересадка печени (трансплантация) подразумевает полное удаление печени пациента и замену её здоровым донорским органом. Этот метод лечения прежде всего рассматривается при циррозе печени с портальной гипертензией, так как трансплантация одновременно избавляет и от этого заболевания. Кроме того, пересадка печени показана пациентам с множественными мелкими очагами опухоли. Обязательным условием для проведения трансплантации является хорошее общее состояние пациента и отсутствие сопутствующих заболеваний. После пересадки печени пациент должен в течение долгого времени принимать специальные препараты для подавления активности иммунной системы, чтобы избежать отторжения трансплантата. При ослабленном иммунитете даже самое безобидное инфекционное заболевание может стать угрозой для жизни. После трансплантации вероятность возникновения новой опухоли существует лишь с том случае, если в организме остались опухолевые клетки вне печени. Если опухоль нельзя удалить, необходимо сдерживать её рост. В настоящее время существует много возможностей местного лечения опухолей печени, а так как злокачественные новообразования этого органа редко дают метастазы, это позволяет значительно продлить жизнь пациенту и улучшить её качество. Цель местного лечения — остановить рост опухоли либо разрушить её. Для этого проводится либо склерозирование опухоли, либо остановка её кровоснабжения (эмболизация). Печень снабжается кровью через две сосудистые системы: печеночную артерию и воротную вену. При этом в опухоль кровь практически всегда поступает по ветвям печеночной артерии. Эта особенность позволяет применять для разрушения опухоли трансартериальную химиоэмболизацию (TACE). Суть этого метода заключается в том, что артерии, по которым кровь поступает в опухоль, закупориваются, в результате чего раковые клетки погибают, а опухоль уменьшается. В ходе трансартериальной химиоэмболизации через бедренную артерию под местной анестезией вплоть до сосуда, снабжающего опухоль, вводится тонкая трубочка (катетер). Затем в него впрыскивается смесь из нескольких медикаментов: средств, способствующих закупорке сосудов, контрастного вещества или цитостатических препаратов, уничтожающих раковые клетки. Таким образом, происходит двойное воздействие на опухоль: останавливается её кровоснабжение и разрушаются злокачественные клетки. В ходе лечения может возникнуть ряд побочных эффектов, например, боли в верхней части брюшной полости, повышенная температура и тошнота. Эти симптомы хорошо поддаются лечению и обычно исчезают по окончании терапии. Обязательным условием для проведения трансартериальной химиоэмболизации является проходимость как печеночной артерии, так и воротной вены. При нарушении проходимости воротной вены эта процедура не проводится, так как в противном случае кровоснабжение печени будет полностью остановлено, что приведёт к смерти пациента. Одним из видов лечения при помощи теплового воздействия является радиочастотная термоабляция (РЧА). Она заключается в том, что в опухоль через кожу вводится специальный зонд, нагревание которого приводит к гибели раковых клеток. РЧА проходит под контролем УЗИ или компьютерной томографии. Введение зонда абсолютно безболезненно, так как осуществляется под местным или общим обезболиванием. Сама процедура также не вызывает болевых ощущений, так как в печени нет нервных окончаний. Аналогичной процедурой является микроволновая абляция (МВА). Этот инновационный метод (Selective internal radiation therapy, SIRT) основан на введении мельчайших радиоактивных микросфер в опухолевые очаги печени. Они вводятся в организм через катетер в печёночную артерию, откуда частицы попадают в кровеносные сосуды, снабжающие опухоль. В результате происходит остановка кровоснабжения опухоли, а раковые клетки подвергаются радиоактивному облучению. В настоящее время эта терапия активно исследуется. Лучевая терапия (радиотерапия) является одним из важнейших методов в лечении рака. Ионизирующее излучение воздействует на ядро клетки. Оно разрушает её генетическую информацию (ДНК), в результате чего клетка больше не может делиться. В то время как здоровые клетки в большинстве случаев восстанавливаются после таких изменений, раковые клетки не могут справиться с повреждениями, нанесёнными излучением, и поэтому погибают. Особенность клеток печени состоит в том, что они не могут регенерироваться после облучения и погибают вместе с раковыми. Поэтому лучевая терапия при лечении опухолей печени применяется только для болеутоления, лечения метастазов и в рамках клинических исследований. Если опухоль печени уже метастазировала, или же, если очаг расположен так, что проведение локального лечения затруднено, используется системная терапия, воздействующая на весь организм. Под ней подразумевают биологическую, антигормональную или химиотерапию. В последние годы для лечения рака печени применяют специальные молекулы, подавляющие рост опухолевых клеток (биотерапия). В настоящее время единственным официально разрешенным препаратом является сорафениб. Этот препарат рекомендуется только тем пациентам, чье состояние оценивается как стадия А по Чайлд-Пью. Существуют так называемые гормонозависимые опухоли, которые «подпитываются» за счёт гормонов. Следовательно, если лишить раковые клетки «питания», опухоль уменьшается в размерах. Это можно сделать двумя способами: подавить выработку гормонов или блокировать рецепторы клеток, реагирующие на гормоны. Основным веществами, применяемыми при этом виде терапии, являются антагонисты соматостатина и антиэстрогены. Эффективность этого метода при раке печени пока не доказана. Зачастую в ходе операции не удаётся удалить все раковые клетки, например, когда некоторые из них через лимфатические и кровеносные сосуды успели попасть в другие части тела, или если раковая опухоль уже дала отдалённые метастазы. В этом случае назначается химиотерапия. В ходе химиотерапии разрушаются быстро делящиеся клетки. Медикаменты (цитостатические средства), используемые для этого вида терапии, препятствуют их делению, таким образом предотвращая дальнейшее разрастание опухоли. Кровь распределяет медикаменты по всему организму (системная терапия). Но у этого метода есть недостаток — разрушаются и здоровые быстро делящиеся клетки. К ним относятся, например, клетки слизистых оболочек и волосяных луковиц. Для лечения рака печени химиотерапия применяется очень редко. Она эффективна только для лечения редкого вида опухоли печени, фиброламеллярной карциномы, при условии отсутствия цирроза печени. Новые подходы к лечению рака печени с помощью химиотерапии находятся в настоящее время в процессе разработки. На поздних стадиях, когда состояние пациента оценивается как стадия C по Чайлд-Пью, применение лечения считается нецелесообразным, так как существующие методы терапии не дают положительных результатов и тяжело переносятся пациентами. В таком случае принимается совместное решение врача и пациента о дальнейших действиях, с учетом их преимуществ и недостатков. Цель генной терапии — встроить в опухолевые клетки такую генетическую информацию, которая приведёт к их гибели. Например, в ДНК раковых клеток помещаются такие вещества, которые влияют на выработку определённых белков. Эти белки, в свою очередь, могут подавить рост раковой опухоли. Кроме того, генная терапия подразумевает использование так называемых костимуляторов, благодаря которым иммунная система начинает активно бороться с опухолевыми клетками. Активация иммунной системы для борьбы против опухоли возможна также при помощи специальной вакцины. Данный метод существует только в рамках исследований и ещё не применялся для лечения людей. При раке желчных протоков оперативное лечение — единственный шанс на полное выздоровление. Зачастую опухоль расположена так, что требуется не только удаление самой опухоли, но и удаление значительной части печени. Поэтому оперирование рака желчных протоков — это, как правило, очень обширное вмешательство. Чтобы его перенести, пациент должен находиться в хорошем общем состоянии. Хирургическое лечение имеет смысл только в том случае, если опухоль резектабельна, то есть если её с технической точки зрения можно полностью удалить. Поэтому на поздних стадиях и при наличии метастазов оперативное вмешательство нецелесообразно. Иногда перед операцией необходимо выполнить дренирование желчных протоков или эмболизацию (закупорку) сосудов печени, снабжающих опухоль кровью. При местно распространённой опухоли желчных протоков в большинстве случаев требуется расширенная гемигепатэктомия, подразумевающая удаление шести из восьми сегментов печени. Оставшейся части печени обычно достаточно, чтобы этот орган нормально функционировал. Затем удаляется часть желчных протоков и желчный пузырь. Оставшийся желчный проток (правый или левый) соединяется с тонкой кишкой. Иногда действительный размер опухоли можно оценить только в ходе операции. Поэтому в некоторых случаях, если хирург понимает, что опухоль слишком большая и полностью удалить её не удастся, операцию останавливают. Раковая опухоль желчных путей и желчного пузыря может привести к их закупорке, в результате чего возникает воспаление желчных протоков. Поэтому пациентам, страдающим от желтухи, необходимо восстановить отток желчи. Это требуется как перед оперативным вмешательством, так и в том случае, когда операция невозможна. Дренирование обычно проводят в ходе эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ) — в желчные протоки устанавливаются специальные трубочки (стенты). Стенты бывают пластиковыми — их необходимо заменять каждые три месяца, и металлическими — их заменять не требуется. Иногда установки стента бывает недостаточно для восстановления нормального оттока желчи. В этом случае применяется дренирование наружным способом (через печень и кожу). Установка такого дренажа происходит под рентгеновским контролем. После такого дренирования необходим постоянный контроль дренажной трубки. Ее закупорка очень быстро приводит к воспалению желчных протоков. На ранних стадиях опухоли желчных протоков обычно относительно небольшого размера, однако в некоторых случаях их расположение не позволяет провести удаление оперативным путём. В этом случае применяется фотодинамическая терапия с использованием лазера. Фотодинамическая терапия проводится в 2 этапа. На первом этапе, который длится один-два дня, пациенту в форме инъекции вводится специальное вещество (фотосенсибилизатор), которое накапливается в опухоли и делает её восприимчивой к лазерному излучению. На втором этапе в рамках эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ) в желчный проток вводят эндоскоп с закреплённым на нём источником лазерного излучения, разрушающего раковые клетки. В здоровой ткани фотосенсибилизатор почти не накапливается, поэтому лазер её не повреждает или повреждает очень незначительно. Побочным эффектом этого метода лечения является повышенная светочувствительность кожи в течение месяца после лечения. Эффективность данного вида терапии также изучена не до конца. Лучевая терапия (радиотерапия) является одним из важнейших методов в лечении рака. Ионизирующее излучение воздействует на ядро клетки, разрушая её генетическую информацию (ДНК), в результате чего клетка больше не может делиться. В то время как здоровые клетки в большинстве случаев восстанавливаются после таких изменений, раковые клетки не могут справиться с повреждениями, нанесёнными излучением, и поэтому погибают. Излучение, используемое при лучевой терапии, аналогично рентгеновскому, но намного сильнее. В некоторых случаях для симптоматического лечения рекомендуется местная брахитерапия, которая заключается в том, что облучение опухоли производится изнутри. Для этого при помощи гибкой трубки в область опухоли доставляется радиоактивный источник. Брахитерапия уменьшает риск закупорки желчных протоков и, следовательно, возникновения желтухи. Зачастую она проводится в сочетании с фотодинамической терапией. В некоторых случаях брахитерапия применяется для лечения метастазов. Для лечения рака желчных протоков химиотерапия применяется только в том случае, если опухоль невозможно удалить оперативным путём, а также, если желчные протоки проходимы. Тем самым замедляется рост новообразования и продлевается жизнь пациента. В рамках клинических исследований химиотерапия применяется в сочетании с лучевой терапией, после чего проводится трансплантация печени. Во многих случаях на поздних стадиях рак желчных протоков не поддаётся лечению. В этом случае применяется паллиативная терапия, задача которой заключается в повышении качества жизни больного. источник Народные знахари уверены, что лечение рака желчного пузыря народными способами способно продлить ремиссию и жизнь больного. Для этого существует много народных целебных рецептов. Принимать отвар по ½ стакана 1 раз в сутки. Лечение рака народными средствами Употреблять смесь дважды в сутки до приема трапезы по ¼ стакана.
Принимать отвар утром, в обед и вечером по 10 грамм.
Пьют зелье дважды в сутки в течении 30 дней.
Употребляют лекарственное средство по 2 капли перед принятием пищи единожды в день. Это средство прекрасно помогает унять неприятные болевые ощущения. Хорошо помогает в лечении онкологии желчного пузыря спиртовая настойка аконита. Начинают лечение с одной капли, растворяя ее в 10мл воды. Ежедневно доза увеличивается на 1 каплю. Максимальное количество капель составляет 25 штук. Затем следует пить препарат на уменьшение. Таким же образом можно принимать и настойку болиголова, но ее максимальная доза составляет 20 капель, то есть лечение продолжается 40 дней.
Важно для эффективного лечения онкологии во время терапии придерживаться назначенной диеты. Принимать пищу стоит дробно и до 6 раз в день. Порции должны быть небольшие, их часто сравнивают с размером кулака человека. Отказаться необходимо от всего жареного, копченого, соленого и консервированного. Блюда должны быть только вареные, приготовленные на пару или состоять из сырых компонентов. При приготовлении пищи нужно ограничивать использование соли. Для соблюдения диеты необходимо ограничить применение следующих продуктов:
Приготовленная пища должна быть теплой, не холодной и не горячей. Эта диета прекрасно подходит и для профилактики заболеваний желчного пузыря.
1. Цветы бессмертника — 40 гр., лист вахты трехлистной — 30 гр., лист мяты — 20 гр., плоды кориандра — 20 гр.2 ст.л. сбора на 2 ст. воды. Кипятить 10 минут, настаивать 1 час, процедить. Принимать по 1/2 стакана 3 раза в день за 20 минут до еды. Таким образом лечиться 2 недели. Потом сделать перерыв на пару месяцев и снова повторить лечение для закрепления эффекта. Для поддержания печени в здоровом состоянии — в чай добавляйте 1-2 ч. ложки молотого кедрового ореха Смешайте по 20 г размолотых плодов расторопши и корней одуванчика, добавьте 10 г. травы крапивы (очень хорошо добавить сюда же по 10 г листьев березы и зелени золотарника, но если нет этих трав — не беда). 2 ч.л. этой смеси залить 1стаканом кипятка, накрыть, дать настояться в течение 10 минут,потом процедить. Пить настой почек березы, цветков бессмертника, кукурузных рылец, плодов шиповника и листьев мяты перечной, взятых в равных частях.1 ст.л. смеси залить 1 л воды, кипятить 2-3 минуты, 1-2 часа настоять, процедить. Пить вместо воды, когда захочется. Отварную рыбу, говядину, мясо кролика, телятину (тоже отварные). Гречку и фасоль. Добавка к пище — зародыши пшеницы и кукурузы. Это нужно знать.Каждый раз после еды находите возможность полежать с грелкой на боку. Это разгрузит печень и поможет пищеварению.С утра после пробуждения погоняйте во рту столовую ложку растительного масла и выплюньте. Таким способом через слюновые железы вы очистите кровь от токсинов.Замените чай или кофе на отвар мяты или мелиссы.
Утром натощак пейте неполный стакан 3°-го молока вприкуску с десертной ложкой меда. При этом обязательным условием является: не пить и не есть после приема «лекарства» 4 часа. Через 3-4 дня боли исчезнут, вы почувствуете внутренний комфорт и легкость. Применять молоко и мед можно по месяцу с небольшим перерывом. Каждый день в течение месяца съедайте по 1 ст. земляники и надолго забудете о проблемах с печенью. 1 ст.л. высушенных и измельченных в порошок лисичек заливают 200 г водки и настаивают 10 дней, ежедневно встряхивая. Заболевания печени , поджелудочной железы — по 1 ч.л. ежедневно вечером 3-4 месяца; гепатиты — по 1 ч.л. утром и вечером в течение 4 месяцев; при чистке печени — по 2 ч.л. вечером 15 дней. Потребуется 100г морковного сока (сок должен быть свежевыжатый) смешать с таким же количеством молока. Предварительно вам потребуется нагреть молоко до температуры 70-80 градусов. Это средство рекомендуется принимать утром натощак. Пить «коктейль» нужно мелкими глотками за 30 минут до еды. Лечиться таким способом следует в течение месяца.
При болях в печени хорошо помогает отвар шалфея с медом. 1 ст. л. шалфея заварить 300 мл кипятка,дать настояться 30 мин., добавить 1 ч.л. меда. Настаивать еще 30 мин. и выпить натощак. Надо налить в стакан кипятка и опустить туда 2 шишечки хмеля, настаивать нужно 1 ч. В день надо выпивать 3 стакана такого чая. Чай готовить всегда только свежий. 14 дней пить, 5 дней перерыв. Пить чай в течение месяца, сделать на месяц перерыв, затем повторить курс. Общий курс лечения — 3 месяца.
Отвар из корней цикория: 1 ч.л. измельченных корней цикория залить 2 ст. кипятка, кипятить 10-15 мин. Пить по 0,5 ст. три раза в день за полчаса до еды. Настой из корней цикория:1 ст.л. измельченных корней цикория залить 1 ст. кипятка, два часа настаивать, процедить. Пить по 1/4 ст. 3-4 раза в день до еды. Длительность приема – 3 недели, потом неделя перерыв. Провести несколько курсов по показаниям. Регулярное употребление любой части цикория — стеблей, листьев, цветов или корня с медом и уксусом — прекрасное средство для лечения заболеваний печени. Две столовые ложки цикория заварите 500 мл кипятка, положите в отвар 2 ст.л. меда и 1 ч.л. фруктового, винного уксуса или лимонного сока. Отвар принимают в горячем виде вместо кофе без ограничений. 1 чайную ложку оливкового масла, 1/2 чайной ложки натертого корня имбиря, 1 /3 чайной ложки сушеной полыни горькой и сок из одного лимона надо залить 1 /2 стакана горячей воды, настоять 20 минут, причем оливковое масло надо добавлять в последнюю очередь. Перед употреблением процедить и выпить утром натощак. Напиток на вкус получается «бодрящий», но приятный!Пить его надо каждое утро в течение месяца. Все компоненты благоприятно воздействуют на пищеварение, печень и желчный пузырь, мягко очищают и от токсинов, и от зловредных микроорганизмов типа лямблий. Устраняются застойные явления, воспаления, улучшается кровоснабжение. источник Степень непроходимости определяется по остроте внешних симптомов и по результатам инструментальных диагностических исследований. Нарушение проходимости желчных путей могут вызывать целый ряд патологий, которые проявляют себя болями различной интенсивности и прочими негативными симптомами. В результате недостаточного количества желчи, попадающей в двенадцатиперстную кишку, пищеварительный процесс нарушается, и расщепление пищи происходит не в полной мере, а необходимые организму вещества и микроэлементы – плохо усваиваются.
При холедохолитиазе жёлчного прохода камень большого размера застревает в протоке, в результате чего его просвет перекрывается (либо частично, либо полностью). Непрерывно продуцируемая печенью желчь, не имея нормального выхода в двенадцатиперстную кишку, не выводится из организма, а скапливается в полости желчного пузыря и растягивает его.
Частичная или полная закупорка этих проходов могут спровоцировать такие патологии этого органа, как водянка или эмпиема (гнойное воспаление органа). Если же в холедохе (общем желчном протоке) наблюдается выделение слизи беловатого цвета — это может быть сигналом того, что в самих желчевыводящих путях начались необратимые изменения, несущие угрозу не только здоровью, но и самой жизни пациента. Недостаточная проходимость или полная непроходимость желчи по системе желчевыводящих путей может привести к деструкции клеток печение (гепатоцитов), в результате чего желчные кислоты и жёлчный пигмент (билирубин) могут попадать в кровеносную систему и привести к общей интоксикации всего организма. Дефицит желчи в пищеварительной системе крайне негативно влияет не только на её работу, но и на общее состояние всего организма. Это связано с тем, что этот печеночный секрет играет очень важную роль в расщеплении пищи (особенно – тяжелых липидов). Помимо этого, желчь ускоряет усвоение полезных веществ, стимулирует работу поджелудочной железы и оказывает антибактериальное действие на кишечную микрофлору. Её недостаток может привести к гиповитаминозу и гипопротромбинемии (нарушению свертываемости крови), а также к появлению диспепсических нарушений (диарея и запоры) и прочих крайне неприятных патологий. Застой желчи, возникающей из-за нарушения её нормального выведения, может сильно повредить печеночную паренхиму, а это неизбежно приведет к печеночной недостаточности. В группу риска возникновения непроходимости желчевыводящих входят люди, которые:
Холангит – это заболевание воспалительного характера, при котором у человека поражаются желчные протоки. Предварительно может происходить закупорка желчных протоков и нарушение оттока желчи. В зависимости от формы заболевания лечение холангита может быть консервативным и хирургическим. Сульфаниламиды и антибиотики широкого спектра; Препараты, снижающие интоксикацию; Лекарственные вещества, улучшающие отток желчи.
Эндоскопическая методика позволяет избежать полосной операции и снизить риск осложнений. При более тяжелых формах холангита возникает необходимость в полостной операции, при этом удаляют участки, подверженные гнойному расплавлению или некротическому распаду. После операции назначают антибактериальную терапию. Для лечения холангита иногда используют фитотерапию и народные средства. Но лучшие результаты достигаются в том случае, когда лечение холангита народными средствами сочетают с лечением проводимым лечащим врачом. Сбор (барбарис, можжевельник, берёза, полынь, тысячелистник)
Чайную ложку смеси залить стаканом кипятка, настоять до охлаждения, процедить. Лечение: Принимать по стакану утром и вечером. Сбор (золототысячник, аир, бессмертник) Состав сбора: Взять поровну по 1 столовой ложке травы золототысячника, корня аира, цветков бессмертника. С вечера залить двумя стаканами сырой воды, утром кипятить 5 — 7 минут.
Сбор (полынь, зверобой, мята, хмель, валериана) Состав сбора: трава полыни горькой — 20 гр, трава зверобоя — 30 гр, лист мяты перечной — 20 гр, соплодий хмеля — 10 гр, корневища валерианы — 20 гр. 3 чайные ложки сбора залить стаканом кипятка и настаивать полчаса. Лечение: Принимать по стакану утром и вечером при воспалении желчного пузыря и его области. Сбор (цикорий, чистотел, грецкий орех) Состав сбора: корня цикория — 20гр, травы чистотела — 20 гр, листа грецкого ореха — 20гр. Столовую ложку сбора залить стаканом воды, нагреть на водяной бане 30 минут, остудить, процедить.
Стеатоз печени диета по ссылке. Подробно про применяемые препараты при печеночной недостаточности рассказано в статье
Употреблять пищу не менее 5 раз в сутки небольшими порциями. Запрещено наедаться перед сном, Запрещены любые острые, пряные блюда, соусы и приправы, а также острые овощи (хрен, чеснок, редька), запрещено спиртное, Запрещено есть холодную пищу и пить холодные напитки, Запрещено употреблять жирное мясо и рыбу, субпродукты.
Желательно ввести в меню больше пищи, в которой содержится много липотропных (расщепляющих жиры) веществ: гречка, соя, дрожжи, творог, постная рыба и мясо, белки яиц, овсянка. 2. Постное мясо, рыба, птица вареные или печеные, 3. Творог свежий (не меньше 150 гр. в сутки) и изделия из него, 4. Белковые омлеты и всмятку (один раз в 3 дня), 6. Масла не больше 30 гр. в сутки, 7. Пресные овощи (картошка, капуста, морковь). Нежелательны помидоры, щавель, шпинат, горох, фасоль, 8. Сырые и переработанные не кислые фрукты и ягоды, 9. Слегка подсушенный хлеб, сдобная выпечка запрещена, 10. Пить можно чай с молоком, слабый чай, настои ягод, соки, 11. Можно употреблять мёд, сахар и варенье, 12. Показаны продукты, богатые витаминами А, В, С. Все крупы следует разваривать до состояния размазни, Мясо и рыба только в виде паровых рубленых изделий, Запрещены сырые фрукты и овощи, ржаной хлеб. При остром и обострении хронического холангита больной должен быть направлен в терапевтическое отделение больницы. Учитывая тяжесть течения заболевания, лечение надо начать сразу же после установления диагноза.
При хроническом холангите, помимо курсового лечения указанными выше антибиотиками (курс продолжается 10—14 дней), применяют тепловые процедуры (парафиновые, озокеритовые и грязевые аппликации на область печени), физиотерапевтические процедуры (УВЧ, диатермию), специальные комплексы ЛФК и санаторно-курортное лечение (курорты группы Кавказских Минеральных Вод, Трускавец, Арзни и др.). По характеру заболевания холангит делят на острый и хронический рецидивирующий. Острый холангит подразделяют на четыре формы:
В зависимости от характера течения хроническая форма заболевания также часто подразделяется на 4 типа:
В отдельный класс выделяют склерозирующий холангит. Развитие хронического склерозирующего холангита связано с аутоиммунным поражением клеток слизистой желчных протоков. Такая форма заболевания может привести к циррозу печени. Также выделяют первичный и вторичный холангит, в зависимости от того, развилось ли заболевание самостоятельно, или является следствием другого патологического процесса. Классификация раковых клеток под микроскопом дает представление о том, как быстро может развиться рак. Низкосортная классификация означает, что раковые клетки очень похожи на нормальные клетки. Они, как правило, медленно растут и, менее вероятно, чтобы распространялись. При острой форме либо обострении хронической, а также при выборе хирургических методик лечения, обязательна госпитализация. Оперативное лечение показано в случае закупорки желчных проток и обычно применяется эндоскопическая методика. При развитии гнойных осложнений прибегают к полосной операции.
В стадии ремиссии эффективно физиотерапевтическое лечение, такое как диатермия, УВЧ, озокерит, парафин, грязевые аппликации правого подреберья. Домашнее лечение холангита подразумевает выполнение всех предписаний лечащего врача. Необходимо соблюдать диету, не допускать долгих периодов голодания. Исключить раздражающую и тяжелую пищу. Для улучшения оттока желчи рекомендуются умеренные физические нагрузки (пешие прогулки, гимнастика). Лечение холангита народными средствами можно сочетать с медикаментозной терапией.
Залить 500 г овса 1 л кипятка. Настаивать 40 минут, процедить. Принимать по 0,5 стакана 3 раза в день при холецистите. Очистить свеклу, нарезать и варить длительное время пока отвар не загустеет и не станет как сироп. Принимать по 0,23 стакана 3 раза в день до еды при холецистите. Лечение соком капусты, народное средство Сок капусты белокочанной принимать по 0,5 стакана 2—3 раза в день до еды теплым. Народное средство: сок рябины при лечении холангита и холецистита
При болезнях желчного пузыря следует ежедневно съедать натощак по груше или пить компот из Диких груш без сахара. Сок грейпфрута при холангите и холецистите Смешать 0,25 стакана растительного масла с 0,25 стакана сока грейпфрута и пить на ночь через 2 часа после еды предварительно очистив желудок и сделав клизму. После клизмы повторить. Процедуру можно повторять повторить. Процедуру можно повторять через 4—5 дней по мере необходимости при холецистите. Лечение кукурузными рыльцами, народное средство Взять 1 столовую ложку кукурузных рылец, залить 1 стаканом кипятка. Настаивать 1 час, процедить. Пить по 1 столовой ложке через каждые 3 часа. Холангит и холецистит: лечение настоем вероники
Взять 2 чайные ложки измельченного листа шалфея лекарственного, заварить 2 стаканами кипятка. Настаивать 30 минут, процедить. Принимать по 1 столовой ложке через каждые 2 часа при воспалениях желчного пузыря, печени. Трава душица при холангите и холецистите, народное средство Заварить 1 стаканом кипятка 1 чайную ложку травы душицы, настоять 2 часа. Пить по 0,25 стакана 3 раза в день при заболеваниях желчных путей.
Заварить 1,5 стакана кипятка 2 столовые ложки соплодий хмеля и настаивать, укутав, 3 часа. Пить по 3—4 раза в день по 0,5 стакана за 30 минут до еды при холецистите. Народное средство: отвар зверобоя Взять 1 столовую ложку травы зверобоя продырявленного, залить 1 стаканом кипятка, кипятить 15 минут, процедить. Пить по 0,25 стакана 3 раза в день. Этот отвар оказывает противовоспалительное и желчегонное действие.
Лечение отваром репешка, народное средство Взять 10 г травы репешка, залить 3 стаканами воды, кипятить 10 минут. Принимать в течение дня перед едой по 1 стакану 3 раза в день.
Заварить 1 стаканом кипятка 1 столовую ложку листа мяты перечной и настаивать 30 минут. Пить 3—4 раза в день небольшими глотками. Лечение будрой плющевидной Заварить 1 стаканом кипятка 1 чайную ложку будры плющевидной, настаивать I час, укутав, и процедить. Пить по 0,3 стакана 3 раза в день до еды.
Взять 1 столовую ложку цветков ромашки, залить 1 стаканом кипятка. Использовать в теплом виде для клизм при холецистите. Делать клизмы 2—3 раза в неделю.
Пить при холецистите по 0,3 стакана 3—4 раза в день перед едой. Смешать и тщательно измельчить взятые в равных количествах жостер, трилистник, цветки бессмертника, ромашки и укропное семя. 3 чайные ложки смеси залить 2 стаканами кипятка. Настаивать 20 минут в плотно закрытой посуде, процедить, принимать при холецистите по 0,25—0,5 стакана после еды, утром и вечером перед сном. Для лечения холецистита: смешать по 2 части корня одуванчика, травы тысячелистника, по 1 части корня аира и травы чистотела. 1 столовую ложку сбора залить 1 стаканом воды, кипятить на водяной бане 15 минут. Настаивать 30 минут, процедить, принимать по 0,3 стакана 3 раза в день перед едой.
Пить по 0,3 стакана 3 раза в день за 20 минут до еды. Измельчить 14—16 стеблей травы с цветками бессмертника песчаного и варить в 1 л воды в течение 8—10 минут. Смешать 0,5 стакана отвара с 0,5 стакана горячего молока, подсластив молоко 2 чайными ложками меда, пить за 30 минут до еды. Принимать при холецистите в течение 4 дней, затем сделать 2 дня перерыв. Курс лечения — 2 месяца. Взять поровну корня цикория, травы чистотела, листа грецкого ореха. 1 столовую ложку сбора залить 1 стаканом воды, нагревать 30 минут, остудить и процедить. Принимать по 1 стакану 3 раза в день. Взять по 4 части листа мяты перечной и корня одуванчика, по 3 части листа трилистника водяного и корневища с корнями горечавки. 2 столовые ложки сбора залить 1 стаканом воды, нагревать 30 минут, охладить, процедить и принимать при холецистите 2 раза в день по 1 стакану отвара за 30 минут до еды.
Взять поровну корня цикория, корня одуванчика, плодов можжевельника и травы дымянки. 3 чайные ложки сбора залить 1 стаканом кипятка, настаивать до охлаждения и процедить. Пить утром и вечером по 1 стакану настоя. Взять по 2 части травы полыни горькой, корневища с корнями аира, листа мяты перечной, 3 части травы зверобоя, 1 часть соплодий хмеля. 3 чайные ложки сбора залить 1 стаканом кипятка и настаивать 30 минут. Принимать при холецистите по 1 стакану утром и вечером. Взять поровну плодов барбариса, плодов можжевельника, листа березы, травы полыни горькой, травы тысячелистника. 1 чайную ложку сбора залить 1 стаканом кипятка, настоять до охлаждения и процедить. Принимать по 1 стакану настоя утром и вечером. Взять поровну 10 г листа грецкого ореха, листа мелиссы, травы шандры, травы золототысячника, травы полыни горькой, коры барбариса. Приготовить отвар из 1 столовой ложки сбора на 1 стакан воды. Пить при холецистите по 3 стакана в день. Взять поровну травы чабреца, травы дымянки, травы репешка, травы шандры, травы фиалки трехцветной, травы тысячелистника, листа мяты перечной, корневища аира. Приготовить отвар из 1 столовой ложки сбора на 1 стакан воды. Пить по 3 стакана в день. Выбор методики лечения подобных патологий зависит от стадии развития болезни и от её характера. Назначение терапии этих заболеваний находится в компетенции врачей-гастроэнтерологов и хирургов. В поздних и тяжелых стадиях развития заболевания пациента помещают в стационарное отделение интенсивной терапии, где проводится антибактериальное, инфузионное и дезинтоксикационное лечение.
Если пациента удалось привести в стабильное состояние, и необходимости в экстренном хирургическом вмешательстве нет, то лечение проводят при помощи эндоскопических методов. Эндоскопия позволяет расширить просветы всех закупоренных протоков при помощи введения в них специального трубчатого протеза (сетчатого или пластикового). Иногда возникает необходимость в проведении эндоскопической процедуры, называемой баллонной дилатацией сфинктера Одди, который находится в месте соединения холедоха и двенадцатиперстной кишки. Скажем сразу – народная медицина, столь популярная в нашем народе, не способна заменить традиционную терапию. Как правило, её применяют в качестве дополнительного лечения, для профилактики патологий билиарной системы и в качестве поддерживающих лекарственных средств. Рецептов народного лечения существует великое множество, поэтому мы приведем лишь несколько наиболее популярных:
Возможные причины заболевания:
На фоне застоя желчи развивается бактериальная инфекция. Бактерии могут проникнуть в желчные протоки несколькими путями:
Бактериальная инфекция чаще всего начинается во внепеченочных протоках, но затем распространяется выше и поражает внутрипеченочные протоки. Также инфекция может распространиться на другие структуры организма: сам желчный пузырь, паренхиму печени, брюшину и внутрибрюшное пространство. Инфицирование желчных протоков может быть вызвано вирусами (например, возбудителями гепатитов) или простейшими. Также возможен асептический воспалительный процесс. Воспаление развивается вследствие раздражения стенок внепеченочных желчных протоков в результате заброса в них кислого содержимого двенадцатиперстной кишки. В этих условиях развивается острая форма заболевания. Если заболевание не лечить, оно может привести к хроническому холангиту. В некоторых случаях у больного сразу развивается хронический холангит на фоне частых приступов панкреатита, холецистита или дуоденита. Чаще всего такой процесс развивается у пожилых людей. У некоторых больных развивается склерозирующий холангит – аутоиммунный процесс, который развивается медленно, но ведет к закупорке желчных протоков. Вследствие этого у больного может развиться цирроз печени.
Холангит — воспаление желчных проток инфекционного характера. Типичными возбудителями являются кишечная палочка, энтерококки, лямблии, токсоплазма. Заболевание часто возникает на фоне других воспалительных процессов в желчном пузыре.
Течение холангита может быть острым и хроническим. Острая форма в зависимости от изменений в стенках протоков может быть гнойным, некротическим, катаральным и дифтеритическим. Хроническая форма может быть латентной, абсцедирующей, рецидивирующей, склерозирующей. Симптомы острой и хронической формы отличаются друг от друга. Симптомы холангита (острая форма) :
Симптомы хронической формы:
Начало заболевания часто бессимптомное, постепенное. Первым проявлением, которое обнаруживается обычно при скрининговом обследовании больных с неспецифическим язвенным колитом, оказывается повышение активности гамма-глютамилтранспептидазы и щелочной фосфатазы сыворотки. Заболевание может вначале проявляться также повышением активности сывороточных трансаминаз. Даже при бессимптомном течении холангит склонен прогрессировать — вплоть до развития цирроза печени и портальной гипертензии, но без признаков холестаза. В таких случаях часто диагностируется криптогенный цирроз. Иногда заболевание начинается с симптомов холангита (лихорадка, эпизоды сильных абдоминальных болей, утомляемость, уменьшение массы тела и кожный зуд). В развернутой стадии заболевание характеризуется интермиттирующей или прогрессирующей холестатической желтухой. При объективном обследовании к наиболее частым симптомам могут быть отнесены желтуха, гепатомегалия, частота которой составляет 50-75%, и наблюдающаяся реже спленомегалия; менее характерны гиперпигментация и ксантоматоз. Примечательно, что в медицинской практике выявление таких симптомов выявление этих симптомов опережает установление диагноза на 2 года. Постепенно развивается печеночно-клеточная недостаточность и формируется вторичный билиарный цирроз. При сочетании ПСХ с заболеваниями кишечника симптомы последних дополняют клиническую картину.
» гематогенным путем – через проток воротной вены; » лимфогенный – по сетям лимфатической системы при энтерите, холецистите и хроническом панкреатите . Разивитию холангита способствуют различные патогенные микроорганизмы (золотистый стафилококк, кишечная палочка, протей, энтерококки, возбудители анаэробной инфекции, бледная спирохета и др.), глистные инвазии (фасциолез, описторхоз, клонорхоз, аскаридоз, стронгилоидоз и лямблиоз). » восходящий путь – из просвета двенадцатиперстной кишки; » лимфогенный – по сетям лимфатической системы при энтерите, холецистите и хроническом панкреатите. Основными причинами возникновения рака желчевыводящих путей называют повреждения выстилающего эпителия, которые связаны с возрастом, инфекциями, гельминтозами, нарушением оттока желчи. Ряд факторов, при которых образуется опухоль, следующий:
Рак желчевыводящих путей — это злокачественная опухоль, образующаяся из эпителия желчных протоков. Синонимами этого заболевания являются холангиоцеллюлярная карцинома (ХГК), холангиогенный рак, холангиокарцинома, в некоторых научных работах – опухоль Клатцкина. Причины развития опухоли Клатцкина на сегодняшний день неизвестны. Большинство вариантов ХГК случайные. Тем не менее, на сегодняшний день известны определенные факторы риска развития данной патологии:
— Воспалительные состояния. Пациенты, которые имеют хроническое воспалительное состояние кишечника, известное как язвенный колит, имеют повышенный риск развития этого вида рака. Люди, которые имеют первичный склерозирующий холангит — воспалительное заболевание, которое поражает желчные протоки, — также подвергаются повышенному риску развития рака желчных протоков; Рак желчевыводящих путей считается очень серьезной и коварной патологией. К сожалению, прогноз во многих случаях неутешительный, особенно если диагностируется запущенная стадия. Длительное бессимптомное течение онкопатологии приводит к тому, что в 70% случаев болезнь выявляют на поздней стадии, когда рак неоперабельный. Диагностика рака желчного пузыря на начальных стадиях затруднительна по ряду причин:
Комплексное обследование при подозрении на раковую опухоль в желчном пузыре начинается с осмотра больного и пальпации брюшной области. При пальцевом исследовании выявляется увеличенная печень, выступающая за край реберной дуги и увеличенный в объеме желчный. При диагностике рака обязательно проводят ряд лабораторных анализов:
Из высокоточных инструментальных методов при подозрении на онкологию показано ультразвуковое исследование желчного пузыря и печени. На УЗИ выявляют размеры органов, значительно превышающие норму, что свидетельствует об активном росте опухоли. При раке ультразвук показывает неравномерно уплотненные стенки пузыря, неоднородность структуры. Дополнительно могут визуализироваться метастазы в печени. Для уточнения стадии рака и интенсивности процесса метастазирования прибегают к расширенной сонографии брюшины. Для подтверждения и уточнения диагноза помимо УЗИ проводят дополнительную инструментальную диагностику:
Для постановки диагноза и определения степени холангита проводят рад исследований:
Чаще всего (в 50-75% случаев) холангит протекает вместе с так называемыми ассоциированными заболеваниями, чаще всего ими оказываются воспалительные заболевания кишечника. У большинства больных патология кишечника представлена неспецифическим язвенным колитом, реже — болезнью Крона.
В большинстве случаев встречается несколько ассоциированных болезней. Заболевания кишечника при холангите характеризуются преимущественно тотальным поражением толстой кишки и относительно мягким течением. Холангит может выявляться раньше или позже, чем воспалительные заболевания кишечника. Информация предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
В большинстве случаев болезнь обнаруживается во время прохождения человеком обязательного профессионального медосмотра или проведения комплекса диагностических процедур для выявления другого заболевания. Диагностика рака проводится с применением следующих методов:
Не зря говорят, что все болезни от нервов. Рак желчного пузыря, симптомы которого могут проявляться уже на поздней стадии, может возникать на фоне стрессов, переживаний, агрессии, фобии. Эти состояния делают иммунную систему слабой, организм незащищенным. К слову, у каждого человека в течение 24 часов развиваются злокачественные клетки, и, только в том случае, если иммунитет сильный, он сможет подавить их деление. В пожилом возрасте иммунитет также падает, что и становится частой причиной развития такой патологии, как рак желчевыводящих путей. Неправильное питание приводит к патологиям желчного пузыря. Они в 80% становятся причиной онкологии. Очень важно знать «врага» в лицо и вовремя заметить проявления болезни, чтобы стадия рака не стала запущенной. Если диагностируется последняя стадия, то практически всегда прогноз совсем неутешительный. Запущенная стадия рака желчного пузыря приводит к летальному исходу.
Симптомы рака желчного пузыря проявляются таким образом:
Рак желчного пузыря очень трудно диагностировать, особенно на ранних стадиях и вот по каким причинам:
В зависимости от формы, лечение холангита может быть консервативным или хирургическим. Антибиотики применяют при обострениях холангита. При дефиците витаминов А, Е, К, D требуется соответствующая заместительная терапия. В медикаментозном лечении холангита используются средства с противовоспалительным, иммунодепрессивным, антифиброзным и медь-элиминирующим действием, препараты желчных кислот, антибиотики. Существует мнение, что при всех этих обстоятельствах эффективная лекарственная терапия при холангите отсутствует.
Применение азатиоприна, тетрациклина также оказывается не до конца эффективным. Урсодезоксихолевая кислота (УДХК), назначаемая как антихолестатическое и иммуномодулирующее средство, позволяет улучшить биохимические показатели и снижает активность заболевания (по данным гистологических исследований). Значительные стриктуры желчных протоков требуют хирургического вмешательства. Общепринятый метод хирургического лечения — бужирование гепатохоледоха с наложением Т-образного дренажа. Длительность последующей клинической ремиссии определяется продолжительностью наложения дренажа. Применяют билатеральную гепатикоеюностомию и(или) искусственное протезирование. Трансплантация печени признается единственным эффективным методом лечения склерозирующего холангита. По данным центров трансплантации печени, 1-годичная выживаемость после пересадки составляла%, 5-летняя%, 10-летняя — до 70% случаев. Снижению выживаемости способствуют случаи нераспознанной холангиокарциномы, воспалительные заболевания кишечника и сопутствующие абдоминальные операции. Пересадка печени считается показанной при наличии пер-систирующей желтухи, цирроза печени, а также рецидивирующего бактериального холангита, не контролируемого антибиотиками. Одним из основных вопросов, обсуждаемых при выборе данного метода лечения, является своевременность выполнения трансплантации печени еще до развития терминальной стадии склерозирующего холангита. Ввиду того что в процесс вовлекаются внепеченочные протоки, возникает риск развития холангиокарциномы во внепеченочных протоках реципиента. Важной проблемой, связанной с пересадкой печени является развитие стриктур желчных протоков в пересаженной печени — в 16% случаев. В качестве причин этого предполагают инфекцию, ишемию протоков вследствие хронического отторжения или рецидив заболевания.
Как правило, лечение данного заболевания заключается в проведении операции, приема антибактериальных и противовоспалительных препаратов. В поддержку можно использовать и средства неофициальной медицины, которые помогут в устранении воспалительного процесса, стимулировании выработки желчи.
1. Смешайте в равных пропорциях кукурузные рыльца с цветками бессмертника и травой зверобоя. Измельчите все составляющие и запарьте столовую ложку смеси крутым кипятком – 400 мл. Выдержите состав на водяной бане в течение часа, процедите. Пить рекомендуется по 100 миллилитров препарата трижды на день. 2. Отожмите сок из капусты, подогрейте и пейте по 1/2 стакана свежеотжатого сока дважды на день: сразу после пробуждения и после вечерней трапезы. 3. Засыпьте несколько ложек соплодий хмеля в термос, залейте вскипяченной водой. Укутайте тару и оставьте настаиваться в теплом помещении. Употреблять необходимо по 100 мл средства не менее трех раз на день. 4. Смешайте соплодия хмеля с кореньями аира, травой горькой полыни, зверобоем и мятой. Всех растений возьмите по ложечке. Мелко нарежьте все ингредиенты и заварите стаканом кипяченой воды. Настаивать состав необходимо в теплом месте в течение получаса. Употреблять средство нужно единожды в сутки, перед завтраком. 5. Возьмите коренья пырея, измельчите и запарьте несколько столовых ложек сырья вскипяченной водой – 300 мл. Оставьте состав настояться. После того, как профильтруете, пейте по полстакана снадобья не более четырех раз на день. Курс терапии – 30 дней. 6. Измельчите подсушенные цветки бессмертника и засыпьте 15 грамм сырья в кастрюльку. Залейте сырье водой, протомите. Оставьте средство настояться в теплом помещении. Пейте по четверти стакана лекарства четыре раза на протяжении дня. Длительность курса — две недели. 7. Соедините свежие коренья одуванчика с травой дымянки, корневищами цикория и плодами можжевельника. Измельчите компоненты и запарьте несколько ложечек смеси в кипятке – 200 мл. После того, как профильтруете, принимайте по 100 мл средства два раза на протяжении суток. 8. Возьмите высушенную траву золототысячника, нарежьте мелко и запарьте граммов 30 сырья прокипяченной водой. Уберите емкость на два часа в сухое теплое место. Пейте по 70 мл напитка дважды в течение дня. 9. Соедините в одинаковых количествах траву зверобоя с кореньями аира, цветками ромашки и корневищем одуванчика. Все составляющие нужно измельчить до консистенции порошка. Заварите граммов 10 сырья в кипящей воде – 300 мл. 10. Возьмите плоды барбариса, листки земляники, корни ревеня и валерианы, траву крапивы. Нарежьте мелко ингредиенты, тщательно перемешайте. Залейте ложку смеси водой, поставьте на плиту, дождитесь закипания. Остудите и употребляйте по четверти стакана лекарства не менее трех раз на день. 11. Возьмите одну средних размеров свеклу, очистите от кожуры, измельчите, засыпьте в кастрюльку. Залейте сырье водой и варите средство до загустения. Употребляйте по трети стакана сиропа трижды в течение суток. 12. Соедините грамм 10 травы чистотела с таким же количеством листков грецкого ореха. Измельчите компоненты и тщательно перемешайте. Залейте несколько ложечек сырья водой. Поместите емкость на плиту, вскипятите состав. Охладите средство и принимайте по 200 мл не более двух раз на день. 13. Нарежьте мелко и перемешайте следующие ингредиенты: цветки бессмертника, укропное семя, жостер, трилистник. Всех компонентов нужно взять по пять грамм. Запарьте смесь вскипяченной водой – полулитром. 14. Возьмите подсушенную траву будры, измельчите и запарьте крутым кипятком – 300 мл. Отставьте емкость на полчаса. Употреблять необходимо по 100 миллилитров препарата не более двух раз на день. Правильное сбалансированное питание – основа крепкого здоровья. Если, же вы страдаете от такого недуга, как холангит, то вам особенно стоит следить за своим питанием. При данной патологии запрещено употребление: соленых, копченых, жареных и жирных блюд, свежего хлеба и выпечки, жирных сортов мяса и рыбы, консервов, копченых колбасных изделий, грибных бульонов, кондитерских изделий, приправ, кофе, какао, газированных напитков. Разрешено употребление рыбы и мяса (только нежирных сортов), овощных супов, черного хлеба, молочной и кисломолочной продукции, не кислых фруктов и ягод, меда, яиц, каш, макарон. В острой стадии болезни показано голодание. После стихания обострения диету можно постепенно расширять. Принимать пищу нужно часто, но понемногу. Употребление холодных блюди и напитков исключено. Все яства должны быть приготовлены в духовке, на пару или же они должны быть отварными.
Правильное питание, прием препаратов, как народной, так и нетрадиционной медицины способствуют скорейшему выздоровлению. Главное не злоупотреблять средствами и не превышать рекомендованных дозировок. С целью предотвращения развития осложнений старайтесь вести здоровый образ жизни и строго придерживаться всех предписаний лечащего врача. ВАЖНО! Для того, что бы сохранить статью в закладки, нажмите: CTRL D Задать вопрос ВРАЧУ, и получить БЕСПЛАТНЫЙ ОТВЕТ, Вы можете заполнив на НАШЕМ САЙТЕ специальную форму, по этой ссылке «Холангит» в переводе с греческого языка означает воспаление желчных протоков. Одной из главных функций нашей печени является выработка желчи. Желчь принимает активное участие в пищеварении, она, проходя через все желчные протоки, попадает вначале в желчный пузырь, затем в кишечник. Однако эта отрегулированная система у некоторых людей может дать сбой, причиной которого чаще всего бывает холангит. Сегодня, уважаемые читатели блога « Рецепты народной медицины », вы узнаете о причинах развития холангита, его симптомах, лечении и какой придерживаться следует диете при этом недуге. Как показала медицинская практика, холангит чаще всего встречается не сам по себе исподволь, а в «содружестве» с такими заболеваниями, как холецистит , желчнокаменная болезнь , гастродуодени т и панкреатит . Для клинической картины таких заболеваний характерны следующие симптомы:
Поскольку симптомы различных патологий, связанных с желчным пузырем и его протоками, во многом сходи между собой, постановка точного диагноза только на основании жалоб пациента невозможна. Для точной диагностики необходимо проведение инструментальных и лабораторных исследований, которые можно провести только в условиях медицинского учреждения. Среди лабораторных анализов чаще всего используются:
Основной инструментальной методикой диагностики патологий печени и жёлчного пузыря является УЗИ органов брюшной полости. В спорных случаях для уточнения диагноза врач может назначить:
— желтуху (пожелтение кожи и белков глаз). Рак в желчных протоках может блокировать поток желчи из печени в кишечник. Это вызывает истечение желчи в кровь и ткани организма, отчего кожа и белки глаз больного человека становятся желтыми (желтушными).
У острой формы заболевания резкое начало. Развитие хронического и склерозирующего холангита протекает более плавно, и симптомы не так ярко выражены. Однако в целом набор клинических проявлений заболевания одинаков.
На начальных этапах патологии у человека возникают диспепсические расстройства и общее ухудшение состояния здоровья. Острая форма заболевания часто начинается с лихорадки и сильной боли. Желтуха и зуд кожи присоединяются на более поздних этапах заболевания, когда процесс является достаточно запущенным. У некоторых больных эти признаки могут отсутствовать. При остром холангите клинические проявления развиваются внезапно, болезнь, как правило, характеризуется так называемой в медицине триадой Шарко: желтушным окрашиванием склер и кожных покровов, высокой температурой тела, которая достигает до 40⁰ С, также острой болью в районе правого подреберья.
На фоне пожелтевших склер и покровов кожи больного беспокоит зуд. Это неприятное ощущение усиливается по ночам, лишая больного сна. Хронический холангит протекает не так агрессивно, нежели острый, но он не менее опасен, поскольку может привести к быстрому развитию почечной комы. Отмечается затяжное течение болезни, боль в правом боку тупая, температура тела не поднимается выше субфебрильных цифр. При хроническом холангите желтуха появляется не сразу, больной отмечает покраснение ладоней, кожный зуд и быструю утомляемость. Следует отметить, что присутствие триады Шарко, не позволяет подтвердить диагноз, поскольку эти симптомы отмечаются при многих заболеваниях. Лечащий врач, собирая анамнез у больного, первым делом направляет пробу крови на анализ.
Исследуется также кал на яйца паразитов, дабы исключить паразитарную этиологию холангита. Лабораторное исследование желчи осуществляется путем дуоденального зондирования. УЗИ дает сведения о размерах печени, наличии расширения желчных протоков. Самым достоверной методикой диагностики холангита на сегодняшний день считается рентгенологическое обследование желчного пузыря и его протоков после введения в их полость диагностического контрастного вещества.
В зависимости от стадии заболевания лечащий врач назначает консервативное лечение в том случае, когда нет показаний к срочному хирургическому вмешательству (при обнаружении камней в полости желчного пузыря). В первые дни лечения больной должен полностью отказаться от пищи. Две-три сутки голодания обезвредит возбудителей, которым подпитку брать будет неоткуда. Одновременно назначаются антибиотики с широким спектром действия – метронидазол, тетрациклин 2 (можно 3) раза в сутки по одной таблетке). Антибиотики принимают на протяжениидней, не более во избежание развития дисбактериоза. Общеизвестно, что все антибактериальные средства обладают одним недостатком: они способствуют возникновению кандидоза. Для предотвращения этого осложнения подключают антигрибковые препараты. Например, нистатин поЕД два или три раза в сутки.
Первое средство более сильное – по 1 капсуле каждые 12 часов, второе – по 1 или 2 таблетки 2-3 р/д. Если боль не снимается, показана новокаиновая блокада. Есть хорошее противопаразитарное средство – альбендазол, которое оказывает губительное действие не только на взрослых особей, но и на их личинки. Больным холангитом назначаются желчегонные средства: холестирамин (трижды в сутки по чайной ложечке), аллохол (по 2 таблетки трижды в день), холензим (по 0,3 г 3 р/д). Длительность лечения этими препаратами врач определяет индивидуально, но не менее тридцати дней.
Хорошую лепту в лечении холангита вносят физиотерапевтические процедуры. К ним относятся сероводородные ванны низкой концентрации, диадинамические токи, аппликации с лечебной грязью или парафином на область печени. Для ликвидации нарастающего застоя желчи, скапливающейся в желчном пузыре и (или) его протоках пациентам назначается периодическое дуоденальное зондирование, которое противопоказано в остром периоде болезни или при выявлении камней в полости желчного пузыря или его протоках после УЗИ. » больной у себя дома утром натощак выпивает один литр теплой минеральной воды (с предварительно выпущенными газами) в течениеминут с добавлением 1 столовой ложки оливкового масла; » проглотив 2 таблетки но-шпы, пациент укладывается на кушетке правым боком на теплую грелку и отдыхает в таком положении 1,5-2 часа; » бездренажное зондирование, или тюбаж, не должен причинять больному дискомфорта; положительный эффект процедуры подтверждается появлением стула с зеленоватым содержимым; » такое промывание желчных протоков следует проводить не менее 1-2 раз в неделю в течение месяца.
Питаться следует часто и дробно, небольшими порциями – 5 или 6 раз в сутки. » рыба нежирных сортов, мясо в отварном виде (нежирная говядина, курица и индейка), ржаной хлеб грубого помола; » отварные или тушеные овощи: капуста, картофель, кабачки и свекла ; кисломолочные продукты: кефир, нежирная сметана и ряженка; яйца (не более 2 шт. в неделю), не острые сыры; » полезно употребление овощных супов, овсяной и гречневой каш.
Залейте с вечера полстакана предварительно отварной гречки таким же количеством нежирного кефира, добавьте туда 2-3 ягоды замороженной клубники. Наутро съешьте блюдо на завтрак – полезно и вкусно! Разрешается пить отвар шиповника , минеральную воду «Ессентуки №17», «Ессентуки №4», зеленый чай , компот из различных сухофруктов. Минералку пейте трижды в день по целому стакану до приема пищи без газа и в слегка подогретом состоянии.
Вредные продукты при холангите Самые страшные враги печени – любые алкогольные напитки, колбасы, жирная, тяжелая пища, жареное мясо, тушенка и сало. Не рекомендуют употреблять шоколад, сдобную выпечку, кофе и пирожное. Если в начале вы ощущаете приятную сладостью от этих продуктов, то через некоторое время у вас начнется горечь во рту, свидетельствующая о застое желчи в протоках. Фитотерапевты страны утверждают, что в природе есть немало лекарственных растений, которые хорошо излечивают заболевания печени , желчного пузыря и желчновыводящих путей . Однако не рекомендуется проводить такое лечение в остром периоде заболевания. Как известно, лечение травами занимает достаточно длительное время, зато результат отменный. Рецепты народной медицины применяются в основном при хроническом холангите.
Пятилетняя выживаемость сохраняется на уровне 10%. Данные из Всемирной организации здравоохранения утверждают об увеличении смертности при ВПХГК и тенденции к снижению от ВХГК и ДХГК. Прогноз на выживаемость при раке желчного пузыря неблагоприятен. По сравнению с опухолями прочих органов, рак желчного в подавляющем большинстве случаев подтверждается в нерезектабельных стадиях. Невозможность иссечения ракового новообразования, множественные метастазы в соседних органах и лимфоузлах не дают шанса на благоприятный исход — смерть больных наступает в срок до 4–6 месяцев. Специфическая профилактика болезни отсутствует. Для снижения и ослабления действия негативных факторов, провоцирующих развитие онкопатологии, важно соблюдать элементарные правила: своевременно лечить болезни пищеварительного тракта, придерживаться здорового образа жизни, поддерживать оптимальный вес, не допуская ожирения. При наличии предрасположенности избежать развития рака желчевыводящих путей сложно, но вполне реально предотвратить воздействие факторов, способных запускать онкопроцесс. Докторами рекомендуется:
Прогноз в первую очередь зависит от факторов, которые спровоцировали заболевание. Важно своевременно выявить болезнь и провести адекватное лечение. Это позволит предотвратить развитие хронического холангита.
Неблагоприятный прогноз и у хронического холангита, развившегося на фоне серьезного поражения печени, злокачественных новообразований. Тяжелее заболевания протекает у женщин, а также у пожилых людей обоих полов. Для профилактики заболевания важно своевременно выявлять и лечить патологии, которые приводят к застою желчи. Также необходимо выявлять очаги хронической инфекции и вовремя проводить терапию. При хроническом холангите для профилактики обострения важно соблюдать диету и 2–4 раза в год пить курсы целебных снадобий. Напишите в комментариях о своём опыте в лечении заболеваний, помогите другим читателям сайта!
источник |