Растяжение икроножной мышцы — разрыв отдельных волокон или мышечных пучков в результате травмирования или чрезмерной двигательной активности. Клинически патологическое состояние проявляется острой болью, хрустом, отёком и кровоизлиянием различной интенсивности. Для диагностирования растяжения и определения степени его тяжести проводится ряд инструментальных исследований — МРТ, КТ.
Эффективность лечения и скорость выздоровления пострадавшего зависят от быстрого оказания первой помощи. В терапии используются холодовые компрессы, фиксирующие повязки, наружные средства с охлаждающим эффектом, обезболивающие препараты. На протяжении реабилитационного периода показаны мази от растяжения, физиотерапевтические процедуры, ЛФК, отсутствие нагрузок на голеностоп. Хирургическая операция проводится при тяжелом травмировании, когда повреждена большая часть икроножной мышцы.
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
Наиболее часто растяжение происходит в области перехода икроножной мышцы в ахиллово сухожилие. Мышцы голеностопа обычно травмируются у людей, занимающихся активными видами спорта: теннисом, баскетболом, акробатикой, волейболом, футболом. В определённый момент они испытывают нагрузку, которую выдержать не способны. Даже у эластичных икроножных мышц профессиональных спортсменов есть определённый предел прочности. Его превышение становится причиной разрыва волокон. К травмированию приводят резкие движения во время бега, особенно при старте, прыжки в высоту или длину. Практически все повреждения икроножных мышц у спортсменов считаются острыми, возникшими из-за мощных сокращений мышечно-сухожильного аппарата.
В группу риска также входят любители, решившие активно заниматься спортом, но не обладающие необходимыми знаниями и навыками. Травмирование провоцирует комплекс факторов:
- отсутствие предварительного разогрева мышц перед длительным забегом или прыжком;
- низкая эластичность мышечных волокон, связок и сухожилий, значительно уменьшающая предел прочности.
Растяжение икроножных мышц нередко диагностируется у людей, предрасположенных к такому виду травмирования. Вероятность повреждений повышается при плоскостопии и гипермобильности суставов, связанной с неправильным биосинтезом коллагена. Во время занятий спортом иногда рвутся только отдельные волокна. Возникающую боль человек списывает на мышечное перенапряжение и усталость. Такое микротравмирование существенно снижает функциональную активность мышцы. Вскоре возникает ситуация, когда для серьезного повреждения достаточно небольшой физической нагрузки.
У нетренированных людей редко выявляется только растяжение икроножной мышцы. Оно может сопровождаться нарушениями целостности кости, фасций, надкостницы, частичным разрывом сухожилия или его полным отрывом от костного основания.
Лечение растяжения икроножной мышцы зависит от тяжести симптомов. Терапия патологии первой степени проводится в домашних условиях. А при диагностировании повреждения второй или третьей степени тяжести пациенту показана госпитализация для оказания медицинской помощи в стационаре. Для растяжения икроножной мышцы характерны следующие симптомы:
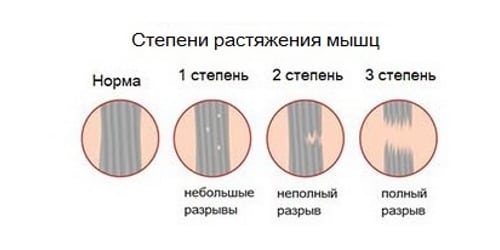
- первая степень. Диагностируется при разрыве не более 25% мышечных волокон. Пострадавшие не сразу обращаются к врачу, так как возникающая во время травмы боль быстро ослабевает. Дискомфортные ощущения возникают только во время ходьбы, затрудняют полноценный упор на стопу. Основные признаки возникают через 5-12 часов. В области голеностопа формируются сильный отёк и обширная гематома. Функциональная активность икроножной мышцы заметно снижается: пострадавший испытывает затруднение при попытке опереться на носок, а во время передвижения он вынужден прихрамывать, чтобы снизить нагрузку на больную ногу;
- вторая степень. При таком растяжении разрываются до 75 % мышечных волокон. В момент травмирования возникает острая боль, интенсивность которой незначительно снижается в положении лежа. Разрыв мышц провоцирует нарушение целостности расположенных поблизости кровеносных и лимфатических сосудов. Кровь поступает в подкожную клетчатку и вскоре в области лодыжки и щиколотки образуется обширная гематома. Отёк настолько интенсивен, что конуры стопы и лодыжки изменяются. Пострадавшие не способен полноценно сгибать и разгибать стопу, голеностопный сустав, а при передвижении пользуется посторонней помощью;
- третья степень. Выявляется при разрыве более 75% мышечных волокон или полном отрыве икроножной мышцы в области ее крепления к ахиллову сухожилию. Во время травмирования может слышаться хруст, напоминающий треск переламываемых сухих ветвей. Возникает настолько острая, пронизывающая боль, что человек нередко теряет сознание. В течение нескольких часов образуются отёк и гематома. Стабильность сустава полностью нарушается, объем движений в нём заметно снижен. Пострадавший не способен сгибать или разгибать стопу, голеностоп, подниматься на носки, самостоятельно передвигаться.
Растяжение икроножной мышцы высокой степени тяжести в большинстве случаев сочетается с другими видами травм, обычно переломами. При этом серьезно травмируются связки, сухожилия, суставные структуры. При таком повреждении повышается вероятность кровоизлияния в сустав и расположенные поблизости мягкие ткани. Предупредить травматический шок поможет только быстро оказанная первая помощь и обращение в травмпункт.
В первую очередь, человека необходимо уложить и успокоить. Для снятия острой боли можно воспользоваться анальгетиками, спазмолитиками, но лучше всего дать пострадавшему таблетку любого нестероидного противовоспалительного средства (Ибупрофен, Найз, Кеторол, Диклофенак, Ортофен). Что нужно сделать далее:
- ограничить подвижность травмированной ноги. Если есть навыки, то её можно зафиксировать с помощью наложения шины или эластичного бинта. При их отсутствии следует обеспечить человеку полный покой. Травматологи советуют приподнять конечность на 30-40 см, например, подложить под неё туго свернутую ткань. Это поможет избежать формирования сильного отёка и сдавливания им чувствительных нервных окончаний;
- использовать холодовые компрессы. Процедура предупредит образование отёка и гематомы, снизит интенсивность болевого синдрома. Проводится при помощи полиэтиленового пакета, наполненного кубиками льда. Для охлаждения подойдёт и кусок замороженного мяса или упаковка с овощной смесью. Пакет необходимо обернуть в несколько слоев толстой ткани, чтобы избежать обморожения. Компресс накладывается на икроножную мышцу на 15 минут. Затем следует сделать получасовой перерыв.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Если первая помощь оказана правильно и своевременно, то самочувствие пострадавшего существенно улучшится. Иногда он даже отказывается от госпитализации, что абсолютно неприемлемо. Под признаки растяжения могут маскироваться симптомы перелома, вывиха, разрывов связок и (или) сухожилий. Для определения вида травмы необходимо проведение диагностических мероприятий.
Внешний осмотр пациента при разрыве мышечных волокон малоинформативен из-за схожести симптоматики почти всех травм голеностопа. Проводится дифференциальная диагностика для исключения перелома трубчатой кости, вывиха или повреждения ахиллова сухожилия. Какие диагностические исследования могут быть проведены:
- рентгенография. С помощью рентгенологического обследования обнаруживаются переломы и трещины в костях;
- МРТ или КТ. Исследование информативно для установления повреждения любых соединительнотканных структур: мышц, связок, сухожилий, мягких тканей.
Диагностика необходима и для выявления воспалительного процесса, возникающего при травмировании, степени его интенсивности и локализации. Пострадавшему показаны также общие анализы крови и мочи, результаты которых позволяют оценить общее состояние здоровья.
При травмировании первой степени тяжести пострадавшему показан постельный режим на протяжении 1-2 дней. Для передвижения по помещению используется трость или костыль. На этапе реабилитации применяются жёсткие или полужёсткие ортезы. Ношение ортопедических приспособлений помогает снизить нагрузку на повреждённую мышцу и ускорить восстановление разорванных волокон. По мере выздоровления голеностоп закрепляется эластичными бинтами или бандажами. Как еще можно лечить растяжение икроножной мышцы в домашних условиях:
- в первые дня активно использовать холодовые компрессы или мази с охлаждающим и отвлекающим действием, например Бен-Гей;
- через 2-3 дня в лечебные схемы включаются наружные средства с разогревающим эффектом (Финалгон, Випросал, Капсикам) для улучшения кровообращения и ускорения регенерационных процессов;
- на протяжении всей терапии рекомендовано использование венопротекторов и венотоников (Троксевазин, Лиотон, Троксерутин) для снижения выраженности отёка и гематомы.
Принимать НПВП и анальгетики следует только для устранения сильных болей. При соблюдении всех врачебных рекомендаций дискомфортные ощущения постепенно исчезают. Разогревающие мази оказывают отвлекающее действие, значительно ослабляя боль.
Лечение растяжения икроножной мышцы, для которого характерен разрыв большей части волокон — только оперативное. Если пострадавший своевременно доставлен в больницу (в течение 1-3 дней), то хирург сшивает разорванную мышцу и иммобилизует ногу гипсовой повязкой на 2-3 недели. После курса реабилитационных мероприятий функциональность стопы полностью восстанавливается спустя 1-3 месяца.
Когда пострадавший недооценивает тяжесть своего состояния и не обращается в травмпункт, то это становится причиной укорочения икроножной мышцы, уменьшения её объёма, развития дегенеративных процессов в расположенных рядом соединительнотканных структурах. Человек все-таки вынужден обратиться за медицинской помощью из-за невозможности полноценного передвижения. Так как ретракция мышцы уже произошла, то необходимо её пластическое восстановление при проведении артроскопической операции. Хирург наращивает мышечные ткани, используя трансплантат.
Для восстановления активного функционирования мышц врач составляет комплекс реабилитационных мероприятий. Выполнение всех рекомендаций значительно ускорит выздоровление. При растяжении легкой степени тяжести к реабилитации приступают через 2-3 дня, на этапе использования разогревающих мазей. При серьёзном травмировании восстановление начинается после снятия гипсовой повязки. Что рекомендуют врачи-реабилитологи:
- массаж, классический или точечный, для улучшения кровообращения и микроциркуляции;
- 5-10 сеансов физиопроцедур: лазеротерапии, магнитотерапии, УВЧ-терапии, повышающих скорость регенерации мышечных волокон;
- лечебную гимнастику и физкультуру для восстановления всех функций разорванной мышцы.
С самого начала лечения пациентам показан электрофорез с анальгетиками, НПВП, растворами кальция для снижения интенсивности болей. Если растяжение сочетается с травмированием сустава или кости, то при проведении физиопроцедуры используются хондропротекторы.
Травматологи рекомендуют обращаться в больничное учреждение даже при слабо выраженных болях в голеностопе. Пострадавший не может самостоятельно оценить степень тяжести растяжения, выявить сопутствующие повреждения костей или связочно-сухожильного аппарата. Отсутствие лечения станет причиной усугубления травмы, развития серьезных осложнений.
Содержательное видео о способах восстановления после травмы:
источник
Икроножные мышцы могут выдерживать большие нагрузки и длительное напряжение. Они довольно эластичные, могут запросто растягиваться и сокращаться. В то же время они достаточно подвержены растяжениям, по причине чего появляется резкая боль.
Не стоит заниматься физическими упражнениями после появления болевых ощущений. Состояние больного значительно ухудшится и могут возникнуть осложнения. Растяжение икроножной мышцы — это самая частая травма начинающих спортсменов.
Растяжения мышц икры ног могут возникать по множественным причинам. К основным можно отнести:
- Заданная амплитуда движений несколько больше, чем заложенная природой эластичность мышц. Мышца повреждается по причине сильного натяжения. Это часто возникает из-за неправильного толчка от земли, при падении, выполнении упражнений на растяжку без разогрева мышечной ткани.
- Мощный удар по голени содействует открытым или закрытым травмам мышечной ткани.
- Резкая нагрузка на не разогретую мышцу провоцирует сильнейшее мышечное сокращение. По этой причине конечность травмируется, мышца растягивается. Именно поэтому перед упражнениями на растяжку или бегом обязательно проводят разминку.
- Длительные нагрузки на плохо разогретую мышцу, например, забег в некачественной обуви провоцируют перенапряжение мышечных волокон.
Икроножная мышца является самой мощной в организме. Именно от ее состояния зависят успехи в различных видах спорта.
Растяжения могут быть нескольких степеней:
- Первая степень. Представляет собой микроразрывы. Особого лечения растяжение мышц голени первой степени не требует. На несколько суток потребуется уменьшить нагрузку.
- Вторая степень. Частичный разрыв мышечных волокон. Лечение такое же, как и в первом случае, только покой обеспечить на неделю. Возможно использовать местные средства.
- Третья степень. Полный разрыв мышечной ткани и сухожилий. Такая травма требует хирургического вмешательства. Восстановление подвижности может занять до полугода.
Любая травма требует консультации у специалиста.
Симптомы растяжения икроножной мышцы напрямую зависят от вида и степени полученной травмы. Чем сильнее болезненность в состоянии покоя, тем большим может быть повреждение. Большая часть новичков в спорте после нагрузок испытывают ноющую боль в области голени. При отталкивании стопы о твердую поверхность боль становится более сильной. Значительно больше неприятных ощущений возникает во время бега. Такие явления служат симптомом травмы икроножной мышцы.
Несмотря на то, что во время травмы надрываются мышечные волокна, такую боль принято считать полезной. Незначительные разрывы после занятий очень быстро срастаются, а мышца при этом становится более выносливой и сильной. Чем больше проводится тренировок, тем меньше болевых ощущений будет возникать.
Если травма икроножной мышцы более опасная, то возникают сильные резкие боли. Появляется чувство, будто по ноге ударили чем-то тяжелым. Если повторять занятия, которые привели к такой болезненности, то боль будет вдвое усиливаться. Человек, получивший такую травму, не может полноценно стать на ногу и подвигать ступней.
Если во время занятий спортом человек услышал треск, одиночный щелчок, пропала сократительная способность, то это довольно серьезный разрыв мышечной ткани. Такое состояние нуждается в длительной терапии. Возникшая припухлость говорит о том, что необходимо срочно обратиться за помощью к врачу.
Лечение растяжения связок икроножной мышцы должно начинаться с оказания первой помощи больному. Именно правильно и своевременно оказанная помощь предупредит развитие осложнений. Каждый спортсмен должен знать о том, что делать при растяжении икроножной мышцы.
Специфика травмы в том, что больному трудно ступить на ногу. Как только появились подозрения на растяжение мышцы, необходимо выполнить следующие действия:
- Чтобы не усугублять повреждение икроножной мышцы, потребуется дать ноге полный покой. Нельзя выполнять упражнения, которые спровоцируют осложнения. Обязательно на время отказаться от бега и прыжков.
- Приложить к пораженной зоне лед. Холод поможет избежать гематом и внутренних кровоизлияний. Также приложенный лед справится с чрезмерной болезненностью. Но запрещается прикладывать лед к открытому участку дермы. Обязательно использовать кусок ткани. Это поможет избежать обморожения. После пораженный участок обмотать бинтом, но не затягивать слишком туго.
- После устранения льда суспензорий оставить на ноге. Он поможет не допустить отечности.
- Минимизировать приток крови к больному участку. Для этого ногу расположить над уровнем сердца.
- Не принимать анальгезирующие препараты. Они оказывают влияние на свертывание крови. Их употребление может спровоцировать опухание конечности.
Такой подход к лечению растяжения мышц голени — это первый шаг к выздоровлению. Обязательно нужно обратиться к врачу. Только специалист определит степень растяжения и назначит полноценное лечение растяжения мышц икры на ноге.
Профессиональный специалист всего за пару минут определит растяжение. Но о сложности и степени травмы, от которых будет зависеть терапия, можно судить только после полученного рентгеновского снимка и результатов МРТ.
Лечение растяжения икры ноги может быть консервативным или хирургическим. Обязательно выполнить все действия, которые производятся во время оказания первой помощи. Из медикаментов врачи назначают:
- противовоспалительные мази;
- аспирин;
- ибупрофен;
- общеукрепляющие препараты.
Как только проходит болезненность, показаны согревающие аппликации. Это поможет возобновить микроциркуляцию. На этапе восстановления уже проводят:
- физиотерапию;
- магнитотерапию;
- массажи и другие процедуры.
На лечение при растяжении мышц икры уходит от 10 суток до двух месяцев. При полном разрыве тканей показано хирургическое вмешательство. Только после операции делают массажи, приступают к лечебной гимнастике и физиопроцедурам.
Лечение икроножной мышцы при растяжении народными средствами увеличит срок восстановления после травмы, но значительно улучшит состояние мышцы. Врачи рекомендуют использовать такие методы:
- Вскипятить молоко, взять марлю и смочить ее в нем. Приложить компресс к поврежденному участку. Аппликации менять по мере их остывания.
- Взять 2 чашки ягод бузины и сварить их 5 литрах жидкости. После этого добавить большую ложку соды. Полученное средство профильтровать, смочить в нем марлю и прикладывать к больному участку.
- Взять репчатый лук, натереть на терке и смешать кашицу с сахаром. Состав выложить на кусок марли. Компресс обязательно закрепить на больной икре.
- Взять золу побегов виноградной лозы и совместить ее с оливковым маслом в соотношении 1 к 4. Приготовленный состав прикладывать к больному участку в виде компрессов.
- Взять 20 граммов горной арники и залить 0,25 л спирта. Оставить настаиваться на 3 недели. Спустя это время в лекарственной жидкости смачивать марлю и прикладывать к больной зоне.
Человек, столкнувшийся с проблемой, даже после полного выздоровления должен следить за состоянием мышцы.
Каждый, кто столкнулся с травмой конечности, задается вопросом, как лечить растяжение икроножной мышцы. Для этого потребуется дома выполнять упражнения:
- Подушечку подошвы разместить на ступени так, чтобы пятка стала ниже уровня ступени. Колено держать выпрямленным. Зафиксировать такую позу до счета 30.
- Встать на расстоянии 30 см от стены и упереться в нее руками. Руки должны быть расположенным на уровне груди. Больную прямую ногу отставить назад на 45 см. Конечности расставить на ширину плеч. Колено второй ноги согнуть, оставив больную ногу нетронутой. Зафиксировать позу до счета 30.
- Стоять и для удержания равновесия держаться за стену. Встать на пальцы, приподнимая пятки. Зафиксировать положение до счета 5. Плавно и аккуратно опуститься на ступни. Упражнение повторять 10-12 раз.
Назначать лечебную гимнастику должен врач только после осмотра больного. Мышца должна отдохнуть и немного восстановиться после травмы. Только после этого показаны упражнения. Рекомендуется выполнять в первый раз упражнения под наблюдением врача. Это позволит избежать возможных ошибок, которые в свою очередь содействуют развитию осложнений.
От травм, вывихов, ударов и падений никто не застрахован. Особенно не застрахованы те люди, которые привыкли к активному образу жизни. Элементарные профилактические меры помогут свести риск травмирования к минимуму. Для этого требуется:
- Регулярно делать растяжку. После разминки необходимо растягивать мышцы икры. Важно производить динамическую растяжку и не допускать того, чтобы мышцы долго бессменно находились в одном положении.
- Развивать силу икроножных мышц. Это поможет избежать травмы при допущении ошибок.
- Нельзя слишком долго напрягать только одну группу мышц. Необходимо давать им отдыхать, что позволит без проблем приступить к работе с новыми силами.
- Важно все упражнения выполнять правильно. Избежать ситуаций, предрасположенных к травмам, можно соблюдая технику.
Придерживаясь всех правил лечения растяжения мышц икры, можно быстро справиться с неприятным состоянием.
Пройдя период восстановления, необходимо с особым вниманием относиться к любым физическим нагрузкам, ухаживать за больной конечностью. Возвращение к активным физическим нагрузкам должно происходить постепенно. Укрепление мышц содействует здоровому восстановлению. Важно помнить, что только врач определит по симптомам растяжение икроножных мышц, и лечение в этом случае будет грамотным.
источник
Растяжение икроножной мышцы – болезненная травма.
Большинство людей ходят, бегают, встают на цыпочки, подпрыгивают и приседают чисто автоматически и абсолютно не задумываются над тем, что позволяет им делать это легко, свободно и практически без усилий. До тех пор пока не случится довольно неприятная и весьма болезненная травма – растяжение икроножной мышцы.
О беге тут же придётся забыть, встать на цыпочки уже не получится, а ходить можно будет только, сильно прихрамывая и превозмогая пронзающую всю ногу боль. Иногда даже не понятно, как же это произошло. Просто в один момент, практически на ровном месте икра заболела, и успокаиваться не собирается. Даже ступить на эту ногу проблематично и тогда, естественным образом возникает вопрос, что же это такое: растяжение икроножной мышцы, что делать и, конечно же, как лечить?
Несмотря на описанный в предыдущем абзаце случай, который могут подтвердить все, сама по себе икроножная мышца травмироваться не может. Она достаточно эластична и обладает свойством очень быстро сжиматься и разжиматься. Поэтому получить подобную травму лёжа на диване или неспешно прогуливаясь, невозможно. Но как только человек начинает заниматься спортом, отправится в туристический поход, или просто помчится за автобусом, который вот-вот закроет двери, риск растяжения мгновенно вырастает. Есть четыре основных причины травмирования икроножных мышц.
- Чрезмерное натяжение связок икроножной мышцы. Проще говоря, мышцу заставили растянуться больше, чем она в состоянии.
- Резкое сокращение икроножной мышцы. Обратное движение. Мышечные волокна не выдерживают сжатия.
- Монотонные длительные нагрузки, приводящие к усталости мышцы, что ведёт к ослаблению эластичности и травме.
- Физическое внешнее воздействие. Проще говоря, удар по икроножной мышце, который может привести не только к растяжению, но и к разрыву связок.
Внимательно проанализировав все четыре пункта можно с уверенностью сказать, что к травме икроножной мышцы могут привести занятия спортом, активный отдых на природе или просто неожиданные слишком резкие движения. Это не означает, что нужно с завтрашнего дня больше не выходить на стадион или в спортзал, а о длительных пеших прогулках на природе с рюкзаком за плечами вообще забыть. Ни в коем случае. Просто надо каждое занятие начинать с разминки и разогрева всех групп мышц, не только икроножных, а туристический маршрут прокладывать таким образом, чтобы минимизировать падения, прыжки и прочий экстрим.
Симптом незначительного растяжения связок может с лёгкостью описать спортсмен-новичок. Это, так называемая «полезная боль», которая практически всегда возникает после первой тренировки. Боль не сильная, ноющая, при движении и напряжении повреждённой мышцы усливающаяся. Причиной служат микроразрывы мышечных волокон, которые весьма быстро срастаются.
При более сильном растяжении пострадавший чувствует, как будто его ударили по икре. Если сразу поле этого не прекратить напрягать мышцу травма будет распространяться и дальше и станет невозможно не только встать на цыпочки, но и сгибать-разгибать стопу.
Если же до вашего слуха донёсся неприятный характерный треск или одиночный щелчок, а сократительная способность пропала – разрыв достаточно серьёзный, требующий довольно длительного лечения.
Появившаяся гематома или припухлость показывает, что ногу надо зафиксировать и срочно обратиться в травмпункт.
Виды растяжения описаны в предыдущем разделе, а вот степень сложности – это тема отдельного обсуждения.
- 1-я степень. Те самые микроразрывы. Лечения практически не требуют. Рекомендуется на 1-2 дня уменьшить интенсивность тренировок и прочих нагрузок.
- 2-я степень. Частичный разрыв мышечных волокон. Лечение подобное, только 1-2 днями не обойдётся.
- 3-я степень. Полный разрыв мышц и сухожилий, который требует хирургического вмешательства, а полное восстановление может занять полгода.
В случае если вы отчётливо почувствовали характерную боль и поняли, что растянули икроножную мышцу, в первую очередь необходимо прекратить любые нагрузки на травмированную ногу. К повреждённой мышце стоит приложить лёд, или бутылку с холодной водой. Это предотвратит появления гематом и уменьшит возможность внутримышечного кровоизлияния. Плотно, но не туго перевязать икру эластичным бинтом, чтобы избежать отёков.
Если же вы подозреваете третью степень повреждения, то в этом случае необходимо зафиксировать ногу в согнутом положении и немедленно обратиться к врачу.
Профессиональный опытный хирург-травматолог растяжение икроножной мышцы определит всего за несколько минут. Но вот о сложности и степени повреждения, от которых будет зависеть качество и длительность лечения, можно судить, лишь проведя рентгеновское обследование или МРТ.
Примеры с хирургическим вмешательством и синдромом первой тренировки в этом разделе следует опустить. В первом случае лечение будет проходить в стационаре, где медицинский персонал хорошо знает, что и когда делать и не нуждается в советах со стороны. А во втором случае, по большому счёту и лечения никакого не требуется, только относительный покой для повреждённой мышцы.
Если же при растяжении или вывихе средней степени вы решили лечиться самостоятельно в домашних условиях, то стоит придерживаться следующих правил:
- В первые два дня необходимо обеспечить травмированной ноге полный покой.
- Уменьшить боль можно принимая анальгетики. В этом случае надо быть внимательным и при сильном отёке исключить ибупрофен и аспирин, разжижающие кровь.
- Чтобы снизить кровяное давление на травмированную мышцу, следует держать ногу чуть выше уровня сердца.
- Раз в 5 часов прикладывать на 15-20 минут холодный компресс.
- Повреждённое место на ночь намазывать охлаждающим гелем или мазью.
- Через 5-7 дней можно будет дважды в день делать растирания согревающими мазями.
- В это же время стоит начать делать лёгкие разминочные упражнения и массаж.
- Не лишним будет пройти курс физиотерапевтических процедур согласно назначению врача.
От случайных падений, неосторожных вывихов и неожиданных ударов не застрахован никто, тем более люди, ведущие активный образ жизни, занимающиеся спортом и любящие проводить время на природе. Это отнюдь не означает, что растяжение икроножных мышц им гарантировано в той или иной степени. Элементарные способы профилактики могут свести этот риск к минимуму. Любой спортсмен вам скажет, что ни в коем случае нельзя давать максимальные нагрузки на не разогретые мышцы. Так что перед любым активным действием нужно проделать несколько разминочных упражнений. И вообще ежедневную утреннюю зарядку ещё никто не отменял. Она не только прогреет все ваши мышцы, раскроет после сна лёгкие и заставит кровь бежать быстрее. Зарядка обеспечит вам хорошее настроение на весь день, а это немаловажная составляющая успеха.
Разрыв и надрыв связок икроножной мышцы: сроки лечения, восстановления и реабилитация после травмы.
Разрыв икроножной мышцы – результат травм или опасное осложнение хронических заболеваний связок и суставов нижней конечности. Чтобы вовремя оценить опасность повреждения голени и принять меры, нужно знать анатомическое и гистологические особенности строения нижней конечности.
Икроножная мышца считается частью мышечной системы задней поверхности голени. Она входит в состав трёхглавой мышцы.
Строение трёхглавой мышцы голени:
- Икроножная мышца.
- Камбаловидная мышца.
В свою очередь, икроножная состоит из двух структур:
- Медиальной головки.
- Латеральной головки.
Латеральная часть начинается возле мыщелка бедренной кости снаружи от колена. А медиальная (внутренняя) головка начинается в аналогичном месте, но центральнее от колена. Под ними находятся суставные синовиальные сумки (медиальная и латеральная), которые сообщаются с полостью коленного сустава и в случае воспаления голени «передают» воспаление синовиальной оболочке.
Обе головки в нижней трети голени переходят в одно мощное толстое сухожилие, аналога которому на верхней конечности нет.
Несколько выше голеностопного сустава связка икроножной мышцы объединяется со связкой камбаловидной в ахиллово сухожилие.
- Сгибание стопы и голени.
- Удержание стопы в статичном положении.
- Движения в голеностопном суставе.
- сохранение вертикальной оси тела.
Икра кровоснабжается задней большеберцовой артерией и иннервируется большеберцовым нервом.
Клеточное строение мускул голени можно представить как совокупность практически одинаковых цилиндров длиной от 1 до 40 мм и диаметром до 0,1 мм.
Мышечный цилинд (клетка миоцит) – это тонкий органический комплекс, который покрыт плазматической мембраной (сарколемма или клеточная стенка). Он состоит из коллагеновых и ретикулярных волокон, удлинённых ядер, миофибрилл и цитоплазмы.
Также в волокнах есть большое количество элементов зернистой эндоплазматической сети. Вокруг каждого цилиндра в поперечно-полосатой мышечной ткани находится много миофибрилл. Это специальные органеллы, создающие исчерченность мускулатуры. Эта особенность строения ткани позволяет быстро отвечать на нервный импульс и выполнять синхронное сокращение всех волокон.
- Разрыв мышечной ткани – это нарушение целостности клеток и сосудов.
- Надрыв – частичное нарушение целостности клеточной структуры, частичное растяжение миоцитов и незначительное травмирование сосудистого сплетения.
- Ушиб (гематома) – локальное воспаление клеток и сосудов мягких тканей различного генеза, которое сопровождается кровоизлиянием, отёком и изменение цвета кожных покровов.
Растяжение по гистологической и анатомической структуре очень похоже на надрыв икроножной мышцы, но с менее выраженной клинической картиной.
Типичные причины повреждения икроножной мышцы:
- Непривычная физическая нагрузка (высокие каблуки, ходьба или бег по неровной поверхности).
- Удар тупым предметом.
- Плоскостопие или другие ортопедические болезни.
- Несостоятельность связок голеностопного сустава.
- Перелом большеберцовой или малоберцовой костей со смещением.
- Привычный вывих стопы.
- Переразгиб стопы.
Причиной разрыва икроножной мышцы чаще всего становится или удар тупым предметом по ноге, или переломы лодыжки и костей голени.
По клинической картине такую травму распознать непросто. Отчасти это связано с субъективной оценкой боли.
Симптомы надрыва икроножной мышцы:
- Боль в голени.
- Отёк в месте травмы.
- При полном разрыве – изменение формы конечности.
- При частичном разрыве возможно изменение цвета кожных покровов.
- Сильная боль при движении стопой.
- Кровоподтёк (синяк) в месте разрыва.
- Холодный компресс.
- Ограничение подвижности.
- Приём противовоспалительного и обезболивающего препаратов (нимессил, ибупрофен, анальгин).
- Временная иммобилизация конечности с помощью эластичного бинта или шины.
Обязательно как можно скорее показаться травматологу.
Для диагностики любой травмы нижней конечности применяют этапный подход:
- Опрос больного о произошедшей травме и хронических заболеваниях.
- Осмотр повреждённой конечности. Пальпация болезненного участка.
- Инструментальные методы диагностики.
- Рентген-исследование. Используется, если есть признаки нарушения целостности кости. На снимке будут видны трещины и осколки, костные фрагменты.
- УЗИ. Хороший способ выявить поражение суставов, связок и суставных сумок.
Вид исследований или их сочетание выбирает врач исходя из клинической картины.
Лечение разрыва икроножной мышцы в домашних условиях на раннем этапе невозможно, поскольку требуется мощная противовоспалительная и обезболивающая терапия.
Для лучшего заживления можно использовать мембраностабилизирующие препараты (тиатриазолин, рибоксин), местные НПВС и дезинтоксикационные лекарственные средства (реамбирин, реосорбилакт, трисоль, аскорбиновая кислота).
Примерный набор лекарственных средств для улучшения общего состояния больного во время лечения разрыва икроножной мышцы:
- Анальгин 1 т. Внутрь 1-2 раза в день.
- Кеторолак 2 мл в/м 1-2 раза в день.
- Нимессил внутрь 2-3 раза в день.
- Реосорбилакт 200-500 в/в кап.
- Тиатриазолин 5,0 в/в кап.
- Аскорбиновая кислота 3 амп в/в кап.
Сроки восстановления после разрыва икроножной мышцы:
- При частичном повреждении – 1-1,5 месяца иммобилизации.
- При полном разрыве – 1,5-3 месяца.
- Безоперационное лечение – 5-6 месяцев.
Скорость восстановления зависит от характера травмы, от того, как давно она случилась и как была оказана первая помощь.
Реабилитация после разрыва икроножной мышцы – комплексное мероприятие. Она включает:
- лечебную физкультуру на всех этапах восстановления;
- приём витаминных комплексов для костно-мышечного аппарата;
- последовательное уменьшение площади иммобилизации.
В первые две недели на повреждённую конечность накладывают гипсовую лангету. Это ограничит объём движения и отёка. Только после уменьшения отека можно накладывать гипсовый «сапожок» (спиралевидная повязка) с фиксацией коленного сустава.
Через 2-3 недели рекомендуется поменять повязку и уменьшить её высоту до колена.
Еще через 1-2 недели можно полностью снимать гипс и переходить на мягкую фиксацию с помощью ортеза, держателя голени или других ортопедических средств.
С самого начала лечения необходимо заниматься лечебной физкультурой, это значительно сокращает период восстановления.
- Период 1-2 неделя лечения – общеукрепляющие упражнения.
- 3-4 неделя болезни – лёгкие движения больной ногой в свободных суставах.
- 5-6 неделя пассивные движения в коленном суставе.
- 7-8 неделя постепенное увеличение осевой нагрузки на больную ногу, начиная с 25% массы тела и каждую неделю увеличивая до 100-130%.
Полностью наступать на пострадавшую ногу и ходить можно после проверки состоятельности швов, соединяющих мышцы.
Резкая боль, нарастающий отёк, сильная гематома – именно эти признаки сопровождают разрыв икроножной мышцы. Икроножные мышцы находятся на задней поверхности голени. Они ежедневно справляются с большими нагрузками. Иногда сила нагрузок достигает высоких показателей, и мышечные волокна не выдерживают. Мышечная ткань рвётся, появляются признаки сильного растяжения.
Симптоматика травм этих мышц схожа с симптомами других повреждений. Травму сопровождают общеизвестные признаки:
- Резкая и сильная боль. Возникает в момент нарушения целостности мышцы. Сила боли определяется тяжестью травмы. При полном разрыве мышечной ткани болевые ощущения довольно сильные, не затихают даже при полном покое;
- Гематома. Возникает вследствие выделения крови в мышечную ткань. Гематома опасна тем, что при наличии ран или инфекции внутри организма она может стать очагом инфекции;
- Раны или ссадины. Возникают при воздействии на кожу и мышцы тупых предметов;
- Отёк. Разрыв сопровождается сильной отёчностью;
- Воспаление вокруг места травмы. Воспалительный процесс проявляется припухлостью, покраснением, местным повышением температуры;
- Звук хруста или треска в момент травмы. Такой звук возникает при полном разрыве мышцы или при отрыве её от места крепления к кости;
- Хромота. Это характерный признак повреждения структур нижних конечностей. Вполне очевидно, что хромота возникает со стороны повреждения.
Наличие хотя бы нескольких симптомов из вышеперечисленных нельзя игнорировать. Они являются веским доводом для обращения в травматологический пункт. Возможно, что для постановки точного диагноза вам понадобятся дополнительные методы обследования, например МРТ.
По сути, разрыв волокон – это крайняя, наиболее тяжёлая степень растяжения. Есть несколько характерных отличий, позволяющих отличить разрыв от обыкновенного растяжения.
Эта таблица наглядно показывает отличия разрыва от растяжения. Даже неопытный в делах медицины человек сможет различить эти состояния.
Последовательность доврачебных действий:
- Снимите с пострадавшего обувь и приведите ногу в возвышенное положение. Под голень подложите мягкий валик;
- Холод поможет уменьшить боль и прекратить нарастание отёка. Для этих целей подойдёт компресс из холодной ткани, пузырь со льдом или снегом. Если используется лёд, обязательно заверните источник холода в ткань. В противном случае есть риск получить обморожение мягких тканей;
- Для снижения боли дайте пострадавшему анальгетик. Полностью боль не исчезнет, но облегчение наступит;
- В лежачем положении транспортируйте человека в лечебное учреждение.
В старину для оказания первой помощи использовали компрессы из молока и сырого картофеля. Такой компресс снимает воспаление, облегчает боль и стимулирует восстановление тканей.
Частичные разрывы икроножных мышц лечатся безоперационным методом. Пострадавшему назначается полный покой с ограничением движения, иммобилизация конечности и лекарственная терапия. В острый период применяются анальгетики, нестероидные противовоспалительные средства, холодные компрессы.
По окончании воспалительного периода лечащий врач назначает курс физиотерапевтических сеансов. Такие процедуры, как УВЧ, ультразвук, магнитотерапия устраняют остаточные явления воспаления, уменьшают боль и ускоряют регенерацию тканей. Этот тип разрывов разрешается лечить в домашних условиях, но только по согласию травматолога. Домашнее лечение ничем не отличается от лечения в стационаре. Плюсом такого лечения является привычная обстановка, в которой больной позволяет себе расслабиться и восстановление продвигается быстрее.
Хирургический метод обязателен при полном нарушении мышечной целостности. Как правило, оперативное лечение включает несколько мини-операций.
Так, при разрыве медиальной головки икроножной мышцы с инфицированной гематомой проводится расслабление мышечных волокон с их последующим сшиванием, рассечение гематомы, удаление гнойного содержимого и дренирование раны. В дополнение к лечению проводят антибиотикотерапию для профилактики гнойной инфекции.
Разрыв мышечных волокон голени – это непростая травма, требующая длительного восстановления. По окончании заживления тканей врачом-травматологом назначается комплекс процедур, позволяющих восстановить двигательную функцию конечности. Реабилитация включает в себя:
- Массаж. Тонизирует кожу и ускоряет заживление. Срок восстановления при массаже сокращается, так как в мышцах много кровеносных сосудов, которые интенсивно питают ткани;
- Лечебная физкультура. Упражнения начинают сразу после исчезновения боли;
- Физиотерапия. Тепловые процедуры благотворно влияют на ткани, устраняя отёк после травмы.
Использование кинезиотейпинга при разрывах благотворно влияет на мышцы и улучшает качество жизни пострадавшего. Благодаря тому, что тейп-ленты забирают на себя часть нагрузки, мышечные волокна быстрее восстанавливаются.
Преимущества кинезиотейпинга сложно переоценить:
- Ленты можно носить более недели, при этом не снимая;
- Не нужно их снимать, чтобы принять душ;
- Широкий выбор расцветок и фирм производителей;
- Высокое качество материалов, исключающих аллергию.
источник
Растяжение мышц – это серьезная проблема. Такую травму можно получить как во время тренировок, так и на работе или в бытовых условиях. Она сопровождается болью и частичным ограничением движения. От того, насколько умело оказана будет первая помощь, зависит продолжительность восстановительного периода.
Чаще такая проблема происходит в самый неподходящий момент. Она может быть спровоцирована следующими факторами:
- недостаточно разогрето тело перед началом физической нагрузки;
- хроническая усталость или перенапряжение;
- низкая гибкость мышц;
- плохая физическая форма.
Следующие обстоятельства увеличивают риск травмирования мышц:
- выполняются элементы легкой атлетики (например, метание, прыжки или бег);
- подъем тяжестей;
- потеря опоры;
- подскальзывание;
- резкая смена темпа (ускорение либо замедление).
Разрыв волокон мышц чаще наблюдается у таких групп тканей:
- поясничных;
- межреберных;
- шейных;
- бицепс и трицепс руки;
- мышц голени;
- трапециевидных и ромбовидных.
Для этой проблемы характерна особая клиническая картина. Боль при растяжении мышц может иметь различный характер. Она зависит от степени повреждения тканей:
- Для такой травмы характерны разрывы отдельных волокон. Боль при этом состоянии незначительная.
- Данная степень характеризуется ослаблением мышц, а иногда и утратой их дееспособности. Область вокруг сустава слегка отекает. Боль при этом носит умеренный характер.
- При этой травме происходит полный разрыв связок. К тому же нарушаются функции сустава. Боль на этой стадии очень сильная.
К тому же наблюдаться могут такие формы поражения сухожилий:
- тендинит – травма, в результате которой разрушаются сосуды и воспаляются рядом расположенные ткани;
- тендиноз – происходит частичный или полный разрыв сухожилий;
- теносиновит – в околосухожильной оболочке протекает острый воспалительный процесс.
В результате можно сделать вывод, что растяжение мышц и связок сопровождается такими симптомами:
- болью;
- отечностью;
- покраснением участка;
- увеличением чувствительности;
- скованностью движения.
Действовать желательно безотлагательно. Первая помощь при растяжении мышц должна быть оказана в течение 24-72 часов после травмирования. Выглядит она следующим образом:
- Обеспечить полный покой. Обязательно нужно освободить пострадавший участок от тесной одежды. Снимать ее следует очень аккуратно, чтобы не создать лишнего напряжения.
- Приложить холод. Компресс изо льда поможет свести к минимуму отечность и гематомы. Желательно не прикладывать холод непосредственно к коже. Лучше обернуть лед в полотенце и приложить к поврежденному участку на 20 минут. Такие охлаждающие компрессы следует делать каждые 4 часа.
- Обеспечить компрессию. Для этого поврежденный участок нужно обернуть эластичной повязкой. Только обматывать следует не очень туго, иначе сильно ухудшится кровообращение.
- Подъем поврежденного участка – руку или ногу желательно зафиксировать в таком положении, чтобы они располагались выше уровня сердца. Это защитит от скапливания жидкости в пострадавшей области.
- Принять обезболивающие препараты. Можно использовать безрецептурные противовоспалительные лекарственные средства и анальгетики.
Важно помнить, что слишком продолжительный отдых негативно скажется на процессе восстановления тканей. По этой причине после 2 дней покоя можно перейти к следующему этапу реабилитации:
- Нужно медленно и без особого усердия (чтобы не перегрузить) делать растягивающие упражнения. Цель таких занятий – размять мышцы, поэтому делать все манипуляции следует плавно. На первом этапе эти упражнения выполняются буквально пару минут. Постепенно продолжительность и интенсивность таких манипуляций увеличивается.
- Следует понемногу ходить. Сначала шаги будут небольшими, да и их количество незначительным. Изначально лучше использовать дополнительную опору, например, трость.
- Спустя 3 дня после того, как произошло растяжение мышц бедра, раз в сутки нужно делать теплые компрессы. Такой разогрев улучшит местное кровообращение и ускорит процесс регенерации поврежденных волокон.
Первая помощь при подобном повреждении имеет свои характерные особенности.
Что делать при растяжении мышц:
- Приложить к травмированному участку холод.
- На поврежденную область наложить тугую повязку. Для этого сгодится эластичный бинт от растяжения мышц и связок.
- В течение ближайших 48-72 часов нужно обеспечить мышцам и суставам полный покой.
- Для снятия воспаления и купирования боли принимают обезболивающие препараты.
Действовать нужно быстро: каждая минута на счету.
Растяжение мышц плеча предусматривает такую первую помощь:
- Усадить пострадавшего так, чтобы пораженному суставу или мышцам был обеспечен полный покой.
- Подложить под проблемный участок мягкую ткань.
- Зафиксировать эту область эластичным бинтом.
- Чтобы уменьшить отечность и болевые ощущения, сверху на повязку можно положить холодный компресс.
Первая помощь сводится к тому, чтобы обеспечить поврежденному участку полный покой. Любая, даже самая незначительная нагрузка может привести к серьезным последствиям – сильному повреждению мышечных волокон. По этой причине к оказанию помощи подойти нужно со всей ответственностью.
Разрыв мышц – первая помощь до приезда доктора представлена такими манипуляциями:
- Пострадавшего укладывают животом вниз на ровную твердую поверхность.
- К поврежденному участку прикладывают холод.
- Дают обезболивающий препарат.
Первая помощь при подобной проблеме сводится к снятию спазма и восстановлению нормального состояния волокон.
Сразу же после растяжения мышцы сделать нужно следующее:
- Уложить пострадавшего на спину. Под шею положить тугой валик, который поспособствует равномерному распределению нагрузки на позвоночник.
- Сделать холодный компресс.
- Дать пострадавшему обезболивающий препарат.
Оказывая помощь пострадавшему, действовать нужно аккуратно.
Когда сильное растяжение мышц, рекомендуется:
- Дать обезболивающее средство.
- Обвязать грудную клетку тугой повязкой.
- Приложить к поврежденному участку холод.
- Доставить пострадавшего как можно скорее в больницу.
Помощь при такой проблеме заключается в следующем:
- Уложить пострадавшего на спину. В ближайшие 2 суток запрещены любые физические нагрузки.
- Горячая ванна при растяжении мышц разрешается лишь только спустя 72-96 часов после травмирования. Сразу же можно сделать холодный компресс.
- Дать пациенту противовоспалительные препараты или анальгетики.
Ускорить процесс восстановления поможет правильно подобранная терапия. Однако она расписывается доктором индивидуально для каждого пациента. Он знает, как лечить растяжение мышц, и порекомендует лучшую терапевтическую схему. При этом использоваться могут следующие средства:
- аптечные лекарства;
- народные «препараты»;
- специальные пластыри.
Растяжение икроножной мышцы в острой стадии сопровождается болезненными ощущениями. Чтобы купировать их, назначаются следующие нестероидные противовоспалительные средства:
К тому же растяжение мышц сопровождается повышенным тонусом волокон. Для решения этой проблемы использоваться могут такие миорелаксанты:
Лекарственные средства наружного применения обладают ценной отличительной особенностью: они почти не всасываются в кровоток, поэтому оказывают на организм минимальное побочное действие. Использоваться могут такие группы мазей:
- Охлаждающие – они создают на коже ощущение легкой прохлады. Чаще в составе таких лекарственных средств присутствуют ментоловые масла и анальгетики. Прописывать могут Гепариновую мазь, Никофлекс или Троксевазин.
- Согревающие – используют уже после купирования острой фазы. Препараты данной группы способствуют расширению сосудов и увеличивают теплообмен. К ним относятся следующие мази: Апизартрон, Випросал.
- Противовоспалительные – помогают справиться с отечностью. Чаще назначают Диклофенак. Когда на месте повреждения есть кровоподтек, применяют Троксерутин.
Тейпы предназначены для аппликаций. Это трехслойное изделие. В основе пластыря находится хлопок. Поверх него сделаны вкрапления полиэстера: они придают изделию повышенную прочность и эластичность. Самый верхний слой – это клейкое гипоаллергенное средство. Оно активизируется при соприкосновении с кожей. Тейпы помогают добиться следующего эффекта:
- увеличивается кровоток;
- слегка приподнимается кожа, благодаря чему уменьшается нагрузка на поврежденные мышцы;
- способствуют расслаблению волокон;
- обеспечивают эффект массажа.
Использоваться может такое средство от растяжения мышц и связок:
- пластырь «Титановый диск»;
- тейп “Phiten Stretched”;
- пластырь “AquatitanRoll”;
- тейп “Mieller”;
- пластырь «Нанопласт»
Одновременно с медикаментозной терапией могут использоваться и альтернативные методы. Применять их желательно после консультации с доктором.
В противном случае растяжение мышц может перейти в новую, более серьезную стадию. Это чревато тем, что увеличится вероятность развития осложнений.
В результате придется бороться не только растяжением, но и с негативными последствиями, возникшими на его фоне. Чаще развиваются такие осложнения:
- рубцовое укорочение сухожилия;
- тугоподвижность сустава;
- нагноение гематомы;
- деформация сустава.
Как приготовить целебное масло?
- зола виноградной лозы – 1 часть;
- оливковое масло – 4 части.
- Смешивают ингредиенты до получения однородной массы.
- Смазывают этим средством пораженный участок. Поверх «мазь» покрывают полиэтиленовым пакетом.
- Желательно эту процедуру делать на ночь.
Как лечить растяжение трапециевидных мышц чесночным компрессом?
- чеснок – 10 зубков;
- яблочный уксус – 500 мл;
- водка – 100 мл;
- ароматическое эвкалиптовое масло – 20 капель.
- Чеснок очищают и измельчают в кашицу.
- Заливают эту массу уксусом и водкой. Ставят емкость с содержимым в прохладное место на 2 недели. Желательно все это ежедневно взбалтывать.
- Процеживают снадобье и обогащают его ароматическим маслом.
- На его основе делают компресс от растяжения мышц. Держать примочку можно не больше 15 минут. Процедуру рекомендуют проводить перед сном.
Растяжение связки на ноге: симптомы, лечение, степени и первая помощь. Мазь при растяжении связок на ноге :
Частой травмой нижних конечностей является растяжение связки на ноге. Такое повреждение очень болезненное. Получить его можно совершенно неожиданно – просто споткнувшись или поскользнувшись на льду.
Растяжение может иметь легкую степень. Однако бывают случаи, когда соединительная ткань повреждается очень сильно, происходят ее разрывы. Тяжесть травмы способен оценить только врач. Поэтому обращение за медицинской помощью является обязательным.
Растяжение связки на ноге считается профессиональной проблемой спортсменов. Травмы подобного характера встречаются у них чаще всего.
Однако и у простого человека может случиться подобная неприятность. Бывает это при разных обстоятельствах:
- падении с высоты своего роста;
- ударах в зону голеностопа или колена;
- поднятии тяжестей;
- прыжках;
- внезапном торможении во время пробежки;
- занятиях спортом;
- спотыканиях, подворачиваниях ноги;
- резком сгибании нижней конечности в суставе.
Конечно, у обычного человека, ведущего спокойный образ жизни, не слишком много шансов получить подобную травму. В группе риска оказываются люди, любящие экстремальный отдых и ведущие аморальный образ жизни.
У разных больных, получивших растяжение связок даже по одной и той же причине, тяжесть патологии может быть различной. Первая степень травмы считается самой легкой. Такой диагноз ставится в том случае, если ткани не разорвались, а лишь немного деформировались.
Растяжение связки на ноге первой степени не требует хирургического вмешательства. Ткани страдают незначительно и вполне могут восстановиться самостоятельно. Чаще всего лечение больного с подобной аномалией ограничивается фиксацией конечности в необходимом положении.
На усмотрение врача могут назначаться лекарства. Однако даже мазь при растяжении связок на ноге первой степени применяется не всегда. Организм успешно реабилитируется своими силами на протяжении двух-трех недель.
Если при травмировании происходит не просто растяжение, а частичный разрыв волокон соединительной ткани, то дело обстоит серьезнее. В этом случае становится нестабильным сустав, вокруг которого повреждены ткани. Врачи классифицируют такую патологию как растяжение связки на ноге второй степени.
Если больной соблюдает все назначения медика, то процесс заживления волокон происходит достаточно быстро. Для этого важно:
- не нагружать больную ногу;
- обеспечить ее надежную фиксацию;
- держать конечность в состоянии покоя;
- накладывать повязки.
Кроме того, специалист назначает прием медикаментозных средств. С их помощью убираются болевые ощущения в поврежденной области, купируется воспалительный процесс.
В большинстве случаев лечение растяжения связок второй степени ограничивается подобными методами. Однако иногда подобная терапия не является успешной. При неудовлетворительном исходе консервативного лечения врачи назначают операцию.
Самая тяжелая патология диагностируется в случае полного разрыва соединительной ткани. Симптомы при растяжении связок на ноге третьей степени ярко выражены. Медицинская помощь требуется незамедлительно.
Терапевтическое лечение при такой форме травмы не является эффективным. Пациенту обязательно назначается операция. Для максимального восстановительного эффекта она должна проводиться с минимальной отсрочкой. Если медицинская помощь вовремя не оказывается, то травмированного человека ждут опасные для здоровья последствия, которые скажутся на работе опорно-двигательного аппарата.
Каждая степень тяжести травмы имеет свои признаки, которые помогают врачу установить сложность аномалии. Только специалист может правильно диагностировать наличие проблемы. Однако чтобы понять, как выглядит растяжение связок на ноге и стоит ли обращаться за медицинской помощью, симптомы патологии должен знать любой человек.
Основными из них являются:
- опухание тканей;
- ощущение болей в ноге;
- появление кровоподтеков;
- возникновение трудностей при попытках пройтись;
- изменение в подвижности сустава.
При появлении таких признаков следует немедленно посетить врача. До получения медицинской консультации необходимо принять меры, помогающие снизить скорость развития патологического процесса в конечности.
От того, как быстро и правильно среагирует человек при полученной травме, зависит прогноз его дальнейшего выздоровления. Поэтому очень полезно знать, что делать при растяжении связок на ноге до оказания квалифицированной медицинской помощи.
- Держать ногу в полном покое. По мере возможности зафиксировать ее в обездвиженном состоянии. Это позволит уменьшить развитие отека и снизит уровень болевых ощущений. Неподвижное состояние конечности уменьшит риск дополнительных повреждений и появления кровотечения.
- Прикладывать холодный предмет к поврежденному месту. Делать это необходимо в течение пятнадцати минут. Воздействие холодом повторяется несколько раз с промежутками в один час. Такая мера сможет предупредить появление отечности, облегчить боль. Воздействие холода на ткани уменьшает риск возникновения гемартроза.
- Зафиксировать травмированную конечность так, чтобы она была поднята выше туловища. Особенно важно это сделать в случае обнаружения в области сустава появления кровяных сгустков.
- Выпить любой обезболивающий препарат, чтобы не было шока.
Выполнение этих рекомендаций поможет довольно ощутимо облегчить состояние пострадавшего. Однако такие мероприятия являются лишь первой помощью при травме. Больного обязательно должен осмотреть врач.
Сколько заживает растяжение связок на ноге, зависит от степени тяжести травмы и отношения пациента к процессу восстановления. Чтобы ускорить реабилитационный процесс, врачи рекомендуют придерживаться определенных правил.
- В первые дни обеспечить ноге полный покой. В последующие – стараться меньше ходить. Если приходится делать шаги, то не наступать на травмированную конечность. Нагрузки на больную ногу могут вызвать еще большую травматизацию поврежденных тканей.
- Наложить повязку. Лучшим вариантом, способствующим уменьшению отека и поддержанию сустава в стабильном состоянии, является эластичный бинт.
- Положить ногу на возвышение (стул, подушку, полотенце). Такой простой маневр позволит существенно снизить уровень отечности конечности. Благодаря этому уменьшаются неприятные ощущения в поврежденной области.
- Принимать выписанные врачом лекарства. Использовать обезболивающие мази для ног.
- Выполнять упражнения лечебной физкультуры, порекомендованные врачом. День, на который их начинают делать, зависит от степени тяжести травмы. При повреждениях первой степени занятия ЛФК рекомендуются уже со второго дня. Запрещается выполнять упражнения, если движения сопровождаются болью. В этом случае физкультура откладывается, а о дискомфорте во время попытки ее выполнения сообщается врачу. После исчезновения болей занятия следует возобновить. Такая реабилитация очень важна для ускорения заживления и восстановления объема движений, который был до повреждения.
При лечении растяжений первой и второй степени успешный эффект имеет проведение терапевтических мероприятий. Если боли становятся сильными, то врачи используют необходимые лекарственные препараты. В некоторых случаях требуется применение противовоспалительных средств. Лекарства могут назначаться в форме таблеток, инъекций или наружных средств местного действия.
Мазь при растяжении связок на ноге используется чаще всего. В зависимости от состояния пациента и ожидаемого эффекта врач может выбрать:
- согревающее средство;
- обезболивающее.
Мази, входящие в первую группу, имеют в составе яд пчел, змей, горчичный и перцовый экстракт или метилсалицитат. Эти вещества обладают эффектом увеличивать теплообмен тканей. Сразу после получения травмы использовать согревающие наружные средства нельзя. Их назначают спустя несколько дней после появления растяжения либо для его профилактики.
Обезболивающие мази для ног с охлаждающим эффектом наносят на кожу без втирания. Состав должен впитаться самостоятельно. Препараты можно применять с первого дня растяжения. Однако делать это следует только после назначения врача.
Кроме лекарств, снять боль и уменьшить отек при растяжении связок помогают составы, сделанные по рецептам нетрадиционной медицины. Большой популярностью пользуются:
- компресс из лука;
- примочки отварами из девясила;
- натуральная бодяга.
Эффективным народным средством, помогающим восстановить ткани после травмы, является прикладывание теплого песка к больному месту. Однако прежде чем использовать подобный метод, нужно узнать у врача, можно ли греть растяжение связок на ноге.
Стоит отметить, что лечиться самостоятельно даже народными средствами запрещено. Их неправильное применение может только ухудшить состояние больного.
Если консервативное лечение не помогло или тяжесть травмы очень высокая, назначается операция. Прогноз хирургических вмешательств при растяжении связок на ноге довольно успешный. Однако залогом этого является своевременное обращение к врачу и неукоснительное выполнение всех назначений специалиста.
Чтобы предупредить травму голеностопного сустава, нужно избегать передвижений по неровным тротуарам или дорожкам. Резкое подворачивание ноги может привести к серьезным последствиям.
Особенно, если прежнее растяжение связок стопы не было долечено. Причинами повреждения может быть избыточная масса тела, подъем тяжелых предметов, плоскостопие.
Игнорирование занятий спортом и использование неудобной обуви также могут привести к ослаблению мышц.
Симптомы разрыва мышечных волокон хорошо знакомы многим из нас. Это болевые ощущения в области наружной лодыжки ноги, отек, при сильных травмах – гематома. Возможно повышение температуры тела человека, ограниченность движений при ходьбе.
Специалисты выделяют три степени растяжений:
- Легкая – сопровождается слабой тянущей болью в травмированной мышце, возможна небольшая хромота. Отека, как правило, нет.
- Средняя степень растяжения – болезненное состояние, возникает отек, движения стопой и ходьба затруднены, сопровождаются сильной болью.
- Тяжелая – полный разрыв одной или нескольких связок, сопровождающийся сильными и острыми болями. Нередко подобной травме предшествует вывих, перелом голени. Самостоятельно человек ходить не может, нога сильно отекает.
Чтобы быстро вылечить растяжение связок стопы, в первый день к поврежденному месту нужно прикладывать холод в виде холодных примочек или ледяной грелки. Следующие несколько дней нужно наносить йодную сетку. Она поможет снять воспаление в травмированном месте.
Затем можно начать накладывать на стопу компрессы. Хорошее действие оказывает компресс на молоке. Нужно смочить марлю в горячем молоке и прикрепить, поверх замотать пищевой пленкой или полиэтиленом и укутать теплой тканью для согревания. Компресс нужно накладывать свежий после остывания. Это снимет боль и способствует быстрому заживлению.
Внимание! Если же с вами произошла подобная травма, знайте, что лечение связок стопы необходимо начинать незамедлительно.
Наряду с медицинской помощью, важно применять и народные средства в домашних условиях. Травмированная нога должна находиться в полном покое. Для этого рекомендуют использовать возвышенность – например, подушку. Так улучшится венозный отток от травмированного участка, убавится боль, спадет отечность.
Лучше избегать движений ногой с поврежденными связками в первые 2–3 дня. Иначе это может привести к еще более тяжелой травме, что негативно скажется на состоянии пострадавшего. Однако длительное обездвиживание может повлечь за собой атрофию мышечных волокон. Поэтому по истечении трех дней необходимо начинать постепенные движения больной ногой.
Внимание! Если боль снова стала продолжаться, значит, нужно сделать перерыв в лечебной гимнастике.
После приведения поврежденной ноги в состояние покоя, лечение лучше начинать с иммобилизации – обмотать травмированный участок эластичным бинтом.
До проведения процедуры рентгенографии это поможет предотвратить возможный перелом. Можно использовать специальные ортопедические повязки – ортезы.
Они уменьшат болевые ощущения, будут способствовать уменьшению отека, предохранят от внешних воздействий.
При отеке и покраснении к поврежденному участку необходимо незамедлительно приложить лед. Длительность «холодной» процедуры должна составлять 15 минут в течение первых 8–10 часов.
Это будет способствовать сужению кровеносных сосудов и предупредит дальнейшее развитие гематомы. Рекомендуется принять анальгетический препарат. Кашица из репчатого лука, капусты или натертого сырого картофеля впитает в себя воду и позволит снять отек.
Но при большом кровоподтеке в области травмы потребуется удаление крови.
На третьи-четвертые сутки на поврежденный сустав нужно накладывать согревающие компрессы и использовать мази с противовоспалительным эффектом. Спиртовой компресс способствует быстрому снятию отечности. Чтобы его сделать, нужно:
- марлевую повязку смочить в спиртовом растворе;
- наложить на травмированный участок;
- сверху накрыть полиэтиленом;
- надеть шерстяной носок или обмотать пуховым платком;
- оставить на 6–8 часов.
Полезный совет! Можно сделать аналогичный компресс с применением теплого молока.
Среди народных методов лечения растяжений также предлагается использовать лекарственные растения – отвары цветков ромашки, василька или зверобоя.
Противовоспалительный и успокаивающий эффект окажут теплые компрессы из полыни, пижмы, почек тополя, арники, лаванды и других. Сухие компрессы также послужат прекрасным средством для прогревания поврежденной стопы.
Для этого необходимо на хорошо раскаленной сковороде разогреть песок или соль. Затем пересыпать «горячее» средство на ткань и приложить к больному месту.
Чтобы быстрее вылечить растяжение, можно воспользоваться специальной мазью. Такую мазь можно приготовить в домашних условиях. Для этого понадобится 1 ст. л. обычного хозяйственного мыла, 1 желток куриного яйца, 2 ст. л. воды.
Натертое мыло смешайте с водой и добавьте желток. После тщательного смешивания нужно пропитать ткань или марлю этой смесью, закрепить при помощи бинта на стопе. Она снимет болевые ощущения от травмы, а растяжение связок быстро пройдет.
Помните, что квалифицированная первая помощь при растяжении волокон обусловливает перспективу всего будущего лечения и восстановления ноги.
Первое время после получения травмы не стоит принимать горячую ванну или устраивать поход в сауну. Откажитесь от алкогольных напитков, иначе это может спровоцировать отечность стопы и приведет к длительной реабилитации. С массажем тоже лучше повременить, он будет эффективен уже в период восстановительного процесса.
Наберитесь терпения, поскольку продолжительность лечения, в зависимости от степени травмы и скорости регенерации тканей, может затянуться.
После окончания лечения связок стопы медикаментозными и народными средствами наступает период реабилитации. В этот момент уже можно заняться самомассажем и лечебной физкультурой.
По рекомендации врача возможны физиопроцедуры или применение лечебной грязи. Период реабилитации в среднем длится 10–15 дней. После этого эластичность связок восстанавливается, хромота проходит.
Если лечение проведено в соответствии со всеми рекомендациями, рецидива и никаких серьезных последствий не будет.
Симптомы травмы могут быть разными. За исключением боли, которая сопровождает растяжение мышц ноги в любом случае.
Резкая боль, которая возникает в момент повреждения мышечных тканей, бывает очень сильной или незначительной, пульсирующей или непрерывной. При отсутствии нагрузки на конечность, в неподвижном состоянии болевые ощущения стихают. При движении, прикосновении к месту повреждения боль вспыхивает вновь.
В зависимости от степени тяжести растяжения мышц ноги характерны следующие симптомы:
- Умеренное растяжение (начальная степень) сопровождается терпимой болью, которая проходит за 3–4 дня.
- Для повреждения средней тяжести характерна ярко выраженная боль разной интенсивности, возникающая при малейшем движении, сокращении мышечных волокон. Если повреждаются кровеносные сосуды, происходит подкожное кровоизлияние, возникает гематома. Мягкие ткани в области травмирования отекают, больной жалуется на слабость поврежденной конечности. Двигательная активность ограничена.
- При растяжении мышц тяжелой степени происходит разрыв мышечных волокон, в отдельных случаях — отрыв их от сухожилий на стопе, в области коленного или бедренного сустава. Все это проявляется сильной болью, выраженной отечностью, подкожными кровоподтеками и гематомами. Мучительные болевые ощущения возникают при малейшей нагрузке на ногу или прикосновении к месту травмы.
Мышцы могут растянуться по разным причинам. Однако, независимо от обстоятельств, мероприятия экстренной помощи должны быть проведены незамедлительно.
Как только возникнет чувство, что потянулась мышца на ноге, пусть даже боль незначительная, нужно прекратить все действия, выполняемые до момента травмы. Важно обеспечить полный покой травмированной конечности, чтобы по возможности уменьшить болевые ощущения. Для оттока крови под ногу нужно поместить любой предмет, чтобы она все время оставалась приподнятой.
Мероприятия первой помощи при растяжении мышц на ноге заключаются в охлаждении травмированной зоны. Для компресса используют любые подручные средства:
- смоченное в воде полотенце (платок, футболку и т. д.);
- кубики льда в пакете;
- снег;
- продукты из морозильной камеры.
Прежде чем приложить охлаждающий компресс к месту травмы, когда растянули мышцу на ноге, пакет со льдом (снегом, замороженными продуктами) нужно завернуть в сухое мягкое полотенце. Холод должен находиться на участке растяжения в течение только 15–20 минут. Затем процедуры повторяют каждые 3–4 часа.
В завершение оказания первой помощи накладывают тугую фиксирующую повязку, ограничивающую амплитуду движений конечности. Это нужно сделать сразу если потянули мышцу на ноге.
В течение первых суток после травмы для уменьшения сильной боли применяют препараты местного действия: Вольтарен эмульгель, Фастумгель, Лидокаин, бальзам «Золотая звезда».
Эффективными в лечении признаются гели, используемые при болезнях вен:
Эти препараты выгодно отличаются от мазей и кремов способностью хорошо впитываться в кожу, благодаря чему эффект охлаждения и обезболивания тканей достигается быстрее.
При легком растяжении достаточно применения согревающих мазей и гелей. Такие мероприятия проводятся в домашних условиях, самостоятельно.
Быстро восстановить поврежденные растягивающей травмой мышечные волокна помогают мази, направленные на активизацию местного кровообращения, купирование воспалительного процесса, заживление поврежденных тканей:
Применение таких лекарственных средств в местной терапии растяжения способствует устранению боли, отека, рассасыванию гематом. Курс лечения длится 3–5 дней.
Внимание! Нестероидные противовоспалительные препараты и гомеопатические средства можно применять в лечении растяжения только по назначению врача.
Что делать при растяжении средней степени? В домашних условиях применяют все те же согревающие мази и гели. Показаны теплые травяные или марганцевые ванночки. Для усиления кровотока и уменьшения опухоли поврежденных тканей рекомендуется ежедневно делать легкий массаж ноги. Выздоровление наступает через 10–15 дней.
При тяжелой степени растяжения без помощи специалиста не обойтись. При разрыве мышечных волокон требуется оперативное вмешательство, поскольку самостоятельно ткани восстановиться не могут. Хирургическое лечение необходимо и в тех случаях, когда произошел отрыв мышц от сухожилий или в результате травмы были повреждены крупные кровяные сосуды.
После операции лечение растяжения тяжелой степени состоит из мероприятий, проводимых при оказании первой помощи. Необходим абсолютный покой, холодные компрессы и сдавливающая фиксирующая повязка. В период реабилитации и восстановления больному показаны процедуры физиотерапии, массаж, лечебная гимнастика. Курс терапии — до 2 месяцев.
Растяжения — очень распространенный вид повреждения, связанный с нарушением целостности отдельных мышечных или соединительнотканных волокон. При более тяжелой травме может произойти полный разрыв мышц, сухожилий или связок.
Сухожилия являются продолжением мышц и соединяют их с костями. Связки служат для крепления костей друг с другом. Как сухожилия, так и связки состоят из прочных эластичных соединительнотканных волокон и участвуют в формировании суставов.
Поэтому при чрезмерном разгибании в суставе или применении сильной тяги травмируются и связки, и сухожилия. Например, при резком неловком движении, падении, прыжке с высоты или столкновении во время занятий контактными видами спорта.
Растяжение мышц, как правило, происходит при попытке выполнить чрезмерную работу, например, поднять или удержать слишком тяжелый предмет.
Чаще всего встречается растяжение ноги в коленном и голеностопном суставах. Растяжение голеностопа обычно происходит при чрезмерном перемещении веса на внешнюю часть стопы, что вызывает повреждение или полный разрыв сухожилия.
Растянуть голеностоп можно при ходьбе или беге по неровной местности, а также, поскользнувшись на льду. Растяжение коленного сустава чаще случается при падении на колено, скручивающих движениях в бедре при фиксированной голени, что нередко бывает у футболистов, а также при игре в хоккей, баскетбол, катании на лыжах.
На руках растяжению больше подвержены лучезапястный сустав и сустав большого пальца.
Растяжения зачастую происходят во время занятий игровыми видами спорта при резком ускорении и торможении. Особенно тогда, когда человек начинает тренироваться без достаточной разминки, и его мышцы и связки еще не готовы к нагрузке. Опытные спортсмены нередко получают травму, находясь на пике физической формы, так как в этот период они максимально нагружают свои мышцы.
В группе риска также находятся дети, так как их суставы и связочный аппарат еще до конца не сформированы.
Нередко растяжения у маленьких детей возникают при резких рывках, когда малыш спотыкается и падает, а взрослый продолжает крепко держать его за ручку. Особенно высока вероятность травмы мягких тканей у детей спортсменов.
Однако необходимо помнить, что это полезно для здоровья и может повысить уверенность ребенка в своих силах и его самооценку.
Другие факторы, повышающие вероятность растяжения и разрыва связок, мышц и сухожилий:
- отсутствие тренировки — без регулярных физических упражнений мышцы и суставы слабеют и теряют гибкость, что повышает вероятность травмы;
- нарушение техники упражнений — если неправильно распределять вес при ходьбе или беге, или неумело приземлиться после прыжка с высоты, можно повредить связки колена или голеностопа;
- плохая разминка — разогрев перед тренировкой делает мышцы эластичными и повышает амплитуду движений, что снижает риск растяжения;
- усталость — когда мышцы устали, нарушается координация и высока опасность неловкого движения;
- пожилой возраст — сопровождается снижением эластичности и силы мышц;
- беременность, особенно её вторая половина, связана с повышенным размягчением и излишней эластичность соединительной ткани под действием гормонов, что может повышать вероятность растяжения и разрыва связок и сухожилий при занятиях спортом.
Для растяжения связок характерны следующие признаки:
- боль вокруг сустава, усиливающаяся при прощупывании и движении;
- отек (припухлость) тканей;
- кровоизлияние под кожу (гематома или синяк);
- нарушение работы сустава из-за боли.
Отек после растяжения появляется быстро, в то время как гематома (синяк) может образоваться позднее или его может вообще не быть. Иногда он появляется не в месте растяжения, а рядом с ним, так как перед попаданием в верхние слои кожи кровь из поврежденной ткани просачивается по мышцам и вокруг сустава.
Растяжение мышцы также происходит при ее чрезмерном натяжении или слишком резком сокращении мышцы. Чаще всего случается растяжение мышц бедра и спины.
Растяжение мышц сопровождается:
- болью в мышце при движении и прощупывании;
- отеком и припухлостью;
- возможно, образованием гематомы (синяка);
- болезненным уплотнением в месте травмы, что связано с сокращением поврежденных, частично порванных волокон мышцы;
- частичным или полным нарушением функции мышцы (трудности при попытке согнуть руку, удержать даже небольшой груз, наклониться и др.).
Легкие травмы проходят самостоятельно в течение нескольких дней или недель. Однако при серьезных повреждениях не стоит откладывать визит к врачу.
Признаки тяжелой травмы, требующие обязательного обращения к врачу:
- интенсивная боль и быстро нарастающий отек или гематома тканей;
- нарушение функции поврежденной части тела: невозможность пошевелить пальцем, рукой, ногой и др.
- невозможность опереться на поврежденную ногу: она подгибается;
- слишком большой, непривычный объем движения в суставе, например, чрезмерное разгибание;
- поврежденная конечность деформирована, искривлена, под кожей появились шишки, бугры;
- онемение, потеря чувствительности или бледность кожи в поврежденной области;
- в течение нескольких дней состояние не улучшается.
Эти симптомы могут говорить о наличии полного разрыва связок, сухожилий, мышц или перелома костей. В этих случаях самолечение имеет непредсказуемый результат.
Сразу после травмы необходимо создать покой поврежденной части тела. В легких случаях достаточно прекратить физическую работу, присесть или прилечь, придав травмированной конечности возвышенное положение. Можно, например, подложить под растянутую ногу подушку или свернутое валиком одеяло, руку подвесить на косыночную повязку и др.
При выраженной боли, нарушении работы сустава нужна более серьезная иммобилизация. В этих случаях накладывают шину из подручных материалов (картона, доски) или прибинтовывают поврежденную конечность к телу в том положении, которое вызывает наименьшую боль.
После иммобилизации или параллельно с ней желательно охладить место травмы. Приложите лед, пакет с холодной водой, наконец, мокрое полотенце. В аптеке можно приобрести аэрозоль для заморозки. Такими препаратами часто комплектуют аптечки на спортивных соревнованиях.
Холод ускорит остановку внутреннего кровотечения, поможет сузить сосуды, отсрочит развитие воспаления и замедлит нарастание отека. Кроме того, охлаждение уменьшает боль.
При сильной боли можно использовать нестероидные противовоспалительные средства в виде таблеток или инъекций, а также парацетамол.
Чего нельзя делать при растяжении:
- Греть и растирать место травмы. Тепловые процедуры и массаж показаны только на 3-4 день после растяжения, чтобы улучшить кровообращение, ускорить рассасывание гематомы, отека и заживление. Сразу после травмы эти манипуляции оказывают обратный эффект.
- Принимать алкоголь. Это усиливает кровотечение, отек, замедляет восстановление тканей. Алкоголь допустим только тогда, когда медицинская помощь труднодоступна и нечем уменьшить сильную боль.
- Продолжать работу или тренировки через боль. Растянутым связкам или мышцам нужен покой для скорейшего восстановления. Только спустя некоторое время можно будет приступить к выполнению специальных упражнений, помогающих быстрее вернуться к привычной жизни.
Легкие растяжения проходят без специального лечения. Если боль и отек в месте травмы выражены незначительно, и вы можете самостоятельно передвигаться без особых ограничений, то можно обойтись без посещения врача. Чтобы ускорить восстановление необходимо создать покой поврежденной части тела.
Этому первые дни будет способствовать боль, напоминающая о том, что нужно щадить сустав или натруженные мышцы. Избегайте физической работы, не поднимайте тяжести. При растяжении суставов ног желательно пользоваться тростью или костылями при ходьбе до тех пор, пока боль существенно не уменьшится.
При растяжении сустава помогает бинтование эластичным бинтом. Можно использовать специальные мягкие фиксаторы. Фиксировать сустав нужно в естественном положении.
После наложения туров бинта убедитесь, что повязка не слишком сильно сдавливает тело и не мешает кровообращению.
Вы правильно наложили повязку, если поверхность кожи сохраняет обычный цвет и температуру (не холодная и не горячая), а сама повязка не вызывает ощущения дискомфорта.
При малейших сомнениях по поводу тяжести полученной травмы обратитесь за медицинской помощью. Помимо врачебного осмотра вам потребуется сделать рентгеновский снимок или компьютерную томографию (КТ) поврежденной части тела. С помощью этих исследований можно различить сложные виды переломов и другие виды травм, которые трудно определить по внешним признакам.
Если вы подозреваете перелом, если боль и отек выражены значительно или под кожей образовалась большая гематома, а также при повреждениях у пожилых людей, желательно обратиться к врачу в первые часы после травмы. Причем чем быстрее, тем лучше.
Позднее обращение к врачу при тяжелых растяжениях, сопровождающихся разрывом связок, делает неэффективным консервативное лечение, вынуждает прибегать к операции. Если вдруг, помимо растяжения, имеется перелом, то постепенно нарастающий отек будет мешать хирургу восстановить правильное положение костей и хорошо зафиксировать конечность. Здесь время играет против нас, усложняет лечение.
При растяжении вы можете посетить хирурга в поликлинике или добраться до травмпункта.
В обоих учреждениях вас должны обслужить без записи: в травмпунктах в принципе оказывают срочную помощь, а при посещении поликлиники нужно будет уточнить в регистратуре, что вы обращаетесь по «острой боли».
В травмпункте вам сразу смогут провести рентген поврежденной области. В поликлинике не всегда есть рентгеновский аппарат. Если состояние не позволяет самостоятельно добраться до врача, вызовите скорую помощь.
Врач поможет обезболить место травмы и порекомендует лекарства, которые вы сможете принимать самостоятельно. Обычно при сильной боли рекомендуется принимать парацетамол.
Если он не помогает, может потребоваться специальное обезболивающее, отпускаемое по рецепту. Врач также может назначить нестероидный противовоспалительный препарат (НПВП) в форме крема или геля, например, кетопрофен.
Следует наносить его на место растяжения и сразу после этого мыть руки.
Кетопрофен повышает светочувствительность кожи. Во время лечения и в течение двух недель после этого следует избегать контакта этих участков кожи с прямыми солнечными лучами или искусственным освещением (например, в соляриях). НПВП для приема внутрь (например, ибупрофен в таблетках) также помогают снять отек и воспаление.
В ряде случаев при растяжении накладывается гипсовая лангета или повязка, как при переломах. Обычно со 2-3 дня назначаются физиопроцедуры, которые ускоряют процесс восстановления.
Чаще это УВЧ, позже — озокерит, компрессы с лекарственными веществами, лечебный массаж, лечебная физкультура, электрофорез с рассасывающими, противовоспалительными и обезболивающими средствами.
В случае разрыва связок или мышц и неэффективности консервативного лечения врач может порекомендовать вам хирургическое лечение. Во время операции производят сшивание поврежденных тканей между собой, а после накладывают гипс до полного срастания шва.
Продолжительность восстановления тканей зависит от тяжести растяжения. Например, при растяжении голеностопа ходить можно уже через 1–2 недели, полное выздоровление займет 6–8 недель, а вновь заниматься спортом можно через 8–12 недель. При мышечных растяжениях время выздоровления варьируется очень сильно. Иногда требуется несколько недель, иногда — несколько месяцев.
В некоторых случаях хронические осложнения (боль, кратковременные отеки и неустойчивость) сохраняются месяцами и даже годами.
Следует обратиться к травматологу, если спустя положенное время после растяжения вам не становится лучше или, наоборот, симптомы становятся более выраженными.
Чтобы избежать растяжений, необходимо соблюдать осторожность во время занятия спортом и в повседневной жизни. Однако ни в коем случае нельзя оберегать себя или детей от физических упражнений. Регулярные упражнения на растяжку и укрепление мышц как часть общей программы физической культуры помогают избежать растяжений и сохранить силу и гибкость суставов.
Для профилактики растяжения голеностопа подбирайте удобную обувь, особенно для спорта, а также если вам приходится большую часть дня проводить на ногах. Обувь должна быть высокой, желательно на шнурках, чтобы она плотно фиксировала лодыжки. Нельзя носить стоптанные ботинки, так как в них проще подвернуть ногу.
При ношении обуви на высоком каблуке вероятность этого также выше.
При частых растяжениях во время тренировок необходимо использовать специальные фиксаторы или обматывать уязвимые суставы эластичным бинтом для дополнительной защиты. Существуют специальные упражнения, которые позволяют укрепить мышечный корсет и снизить к минимуму риск растяжений.
- Делайте разминку перед тренировкой, а заминку — после.
- Не занимайтесь спортом до полного изнеможения, в состоянии усталости риск несчастного случая повышается.
- Избегайте падений — поддерживать порядок на лестницах, в коридорах и в саду, а зимой посыпать дорожки рядом с домом песком — отличная профилактика травм.
- Старайтесь не ходить и не бегать по неровным поверхностям.
- Питайтесь правильно, чтобы мышцы были сильными, а кости и суставы крепкими.
С помощью сервиса НаПоправку вы можете быстро найти:
- врача травматолога;
- все травмпункты в городе;
- детские травмпункты;
- круглосуточные травмпункты;
- платные травмпункты.
источник