Приветствую вас, уважаемые читатели блога « Рецепты народной медицины ».
Сегодня я вас проинформирую о таком заболевании, как расширение почечных лоханок, которое в медицине называется пиелоэктазия почки.
Чтобы уточнить, что представляет этот недуг, следует вспомнить, что почечные лоханки – это полость, куда поступает моча из чашечек почек.
Из почечных лоханок моча направляется в мочеточники, затем в мочевой пузырь. Пиелоэктазия почки – это не самостоятельное заболевание, а осложнение какого-то другого недуга или синдром, связанный с нарушением оттока мочи.
Вот некоторые виновники, провоцирующие пиелоэктазию почек. Это спайки после проктологических и гинекологических операций, воспалительные и инфекционные процессы в почках, опухоль мочеточника или мочевого пузыря, мочекаменная болезнь и др.
Кроме того причиной расширения лоханок почек может явиться обратный заброс мочи в лоханку из мочевого пузыря. Этот патологический процесс врачи называют пузырно-мочеточниковым рефлюксом. Этот синдром случается при врожденной патологии мочевыделительной системы, которую выявляют в детстве, и пациенты, повзрослев, прекрасно знают о состоянии своих почек.
Иногда помимо расширения почечных лоханок расширяются и ее чашечки. В таком случае говорят о пиелокаликоэктазии. Чашечки почки состоят из группы довольно тонких гладких мышечных волокон, которые теряют свою эластичность с возрастом человека.
Расширение чашечек, снижение их эластичности и утолщение стенок – явный признак хронического пиелонефрита или сахарного диабета , других сбоев гормональной системы. Пиелоэктазию почек чаще всего выявляют случайно – при УЗИ, поскольку заболевание не дает знать о себе яркими симптомами.
Пациенты ощущают лишь незначительную тяжесть, дискомфорт и нерезкие тупые боли в области пораженной почки. Постепенно патологический процесс способствует атрофии почечной ткани, склерозу самых мелких структур, развитию пиелонефрита, цистита и гидронефроза.
Вам должно быть понятно, что лечение недуга следует начинать с его первопричины – основного заболевания. Решить вопрос об удалении спаек , опухолей, привести в надлежащий порядок кишечник, вывести мочевые камни, застрявшие в мочеточнике или мочевом пузыре и т. д.
Не затягивайте с лечением, не надейтесь на авось, что все само по себе «рассосется». Болезнь может привести к нарушению оттока мочи (уремии) и возможно придется удалять безжизненную почку, но, хуже всего и не дай Бог, если процесс оказался двусторонним.
Лечащий врач перед назначением консервативной терапии выясняет причину, повлекшую к расширению почечных лоханок. Пациент направляется на биохимический анализ крови и полный анализ мочи, УЗИ почек и т. д.
При выявлении мочекаменной болезни назначают препараты, способствующие их расщеплению такие, как марелин, цистон, роватинекс, канефрон. Наличие коралловидных камней говорит о нарушении функции печени , паращитовидной и щитовидной железы , обмена витамина D.
Лечащий врач в дополнение к лекарственным препаратам подключает народные средства – фитотерапию. Сборы трав не только выводят песок из почек и камни из мочевыделительной системы, но и лечат сопутствующие хронические заболевания, которые упоминаются выше.
Два сбора лекарственных растений для лечения почек.
1-ый сбор : по 3 части зверобоя продырявленного и плодов шиповника, по 4 части кукурузных рыльцев и листьев брусники, 54 частей петрушки огородной и одна часть мяты перечной .
2-ой сбор. 1 часть тысячелистника обыкновенного , по 3 части соплодий хмеля обыкновенного и семян льна, 4 части корней солодки голой и 5 частей листьев лесной земляники.
Залейте в термосе на ночь две ст. л. первого или второго сбора 500 мл кипятка выпейте весь настой в течение следующего дня в 3-4 приема до приема пищи минут за 20.
Через тридцать дней делайте перерыв на две недели и повторяйте курс лечения, чередуя сборы. Полезно вместе с приемом травяных настоев пить брусничный и клюквенный морсы.
Во время двухнедельного перерыва лечения травяными сборами подключите прием настоя травы спорыша, который обладает желчегонным, противовоспалительным, мочегонным, солерастворяющим свойствами и улучшает обмен веществ.
Водный настой корней марены красильной . Настаивайте часа 2-3 1-1,5 ст. л. сухих измельченных корней марены в стакане горячей воды 80-85 градусов (не кипятка!). Принимайте после еды по 50 мл 3-4 раза в сутки. Корни марены снимают спазмы, расщепляют камни. Если вы не можете приготовить дома настой растения, можете при обрести в аптеке готовый экстракт.
Во время лечения мареной не пугайтесь – под воздействием настоя моча окрашивается в красноватый цвет. Пейте натощак лечебные минеральные воды «Донат Mg», «Ессентуки №14» или «Боржоми». Чтобы не было газа наутро, вечером оставьте бутылку с минеральной водой без крышки, или в стакане.
От мочекаменной болезни эффективно принимать минеральную воду с оливковым маслом и соком лимона. Такое лечение возможно при отсутствии гастрита – проглотите сначала чайную ложку лимонного сока и такое же количество оливкового масла, затем запейте 150 мл минеральной воды.
Помимо прочих достоинств это отличное желчегонное средство и запускает перистальтику вялого желудочно-кишечного тракта.
Очень важно при высоком уровне креатинина рассчитать суточный диурез больного. Одно дело, если пациент мочится до 5 раз по 50 мл, а когда ночной диурез равен половине или более суточного, а моча при этом бесцветная, словно водичка, — это налицо нарушение обратного всасывания жидкости.
В таких случаях пациенту подбирается диета с ограничением потребления белков. Это ограничение составляет до 40-60 г белка растительного происхождения в сутки. Для сбалансирования питания калорийность диеты увеличивают за счет углеводов и жиров. Можно употреблять готовые аминокислоты, содержащие все необходимые ингредиенты питания.
Следует сократить потребление поваренной соли и резко ограничить привычный для вас хлеб (налегайте на бессолевой и безбелковый), рыбные и мясные консервы, крупы и макаронные изделия, шоколад, сыры, грибы, бобовые культуры, маринованные, соленые и квашеные овощи.
Употребляйте нежирную рыбу и мясо только в отварном виде или приготовленные на пару. Заправляйте нерафинированным маслом салаты и винегреты, вегетарианские борщи и супы. Готовьте чаще гарниры на основе овощей, яйца – только для омлета и не более одного в сутки.
Допустимые напитки – чай, отвар шиповника, свежевыжатые фруктовые соки.
Суточное потребление жидкости. Рекомендуется употреблять жидкость из расчета 30 мл на 1 кг массы тела пациента (при отсутствии ожирения). К примеру, при весе 70 кг можно выпить до 2 л жидкости, включая первые блюда.
Отсутствие соли в продуктах нагнетают тоскливые мысли и портит настроение, а еще и пропадает аппетит при этом. Этот негатив можно компенсироваться употреблением кислых или кисло-сладких соусов, пряностей, лимонной кислоты; ешьте репчатый лук и свежую зелень.
Употребляйте каждый день природные иммуностимуляторы: настойки элеутерококка и женьшеня, имбирь в сыром виде.
Пиелоэктазия почки и физические упражнения. Регулярные физические упражнения улучшает состояние больного, ему особенно показаны скручивания и повороты туловища, приседания. Совершайте ежедневно длительные прогулки на свежем воздухе. При возможности плавайте в открытых водоёмах или бассейне.
Если вас одолела очередная вирусная инфекция, не переносите болезнь на ногах – вам нужен постельный режим. Не забывайте о том, что почки – ваше слабое место, а обыкновенная простуда может наложить на них плачевный отпечаток.
Крепкого здоровья вам, дорогие мои. Храни вас Бог!
источник
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
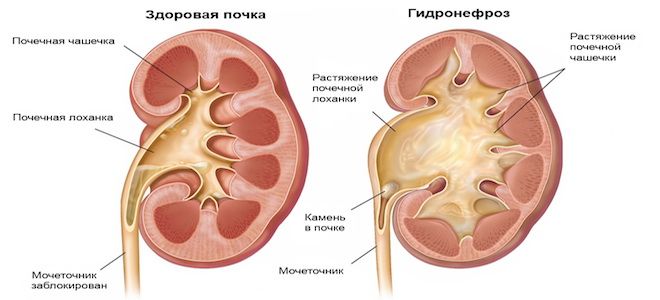
Перед тем как начать лечение гидронефроза необходимо понимать, что это патологическое состояние, приводящее к постепенному расширению почки, атрофическим явлениям и развитию почечной недостаточности вследствие острого или постепенного нарушения оттока мочи. Среди множества причин гидронефроза наиболее часто он возникает вследствие мочекаменной болезни, а именно наличие конкремента мочеточника или чашечно-лоханочной системы почки, причем последний полностью или частично перекрывает их просвет. В итоге такие процессы приводят к тому, что человек нуждается в радикальной операции, пластика которых спасает ему жизнь.
Как лечить гидронефроз? Какие варианты терапии наиболее эффективны?
Нужно отметить, что операция при гидронефрозе выполняется в следующих случаях:
- сдавливание мочеточника извне (опухоль окружающих тканей и органов, аневризма брюшного отдела аорты, а также обеих подвздошных сосудов и прочее);
- опухоль почки, прорастающая в чашечку, лоханку или в просвет мочеточника;
- аномалии развития мочевыделительной системы (необходима пластика входящих в состав этой анатомической области элементов);
- коралловидные камни почек (резекция почки либо ее пластика);
- гидронефроз третей или четвертой стадии;
- стриктура мочеточника как на всем его протяжении, так и в определенном его участке (пластика этого анатомического образования является операцией выбора);
- аденома простаты, сдавливающая дистальные отделы мочеточника;
- травма мочеточника с повреждением его стенки или чашечно-лоханочной системы почек (пластика является безоговорочным методом лечения).
Во всех не указанных выше случаях при гидронефрозе можно лечиться консервативными и народными средствами или по крайней мере компенсировать нарушения, вызванные данной патологией. Консервативная терапия гидронефроза применяется в тех случаях, когда больной просто не сможет перенести оперативное вмешательство (особенно если будет выполнена пластика или реконструкция органов мочеполовой системы) вследствие серьезных осложнений обмена веществ или общего состояния.
Консервативные методы лечения гидронефроза выполняются как альтернатива операции или же применяются в послеоперационном периоде. Основная цель – лечение сопутствующих нарушений в организме. Или в случае мочекаменной болезни, когда камень перекрыл просвет мочеточника, избавление пациента от болевого синдрома и восстановление нормального пассажа мочи. А также лечение и профилактика инфекционных осложнений, вызванных застоем.
Среди основных задач консервативной терапии гидронефроза необходимо выделить следующие:
- Лечение болевого синдрома, связанного с блоком чашечно-лоханочной системы почки или мочеточника. Эта цель достигается обезболивающими средствами (анальгетиками), причем различными их группами (ненаркотическими и наркотическими). Подбираются эти препараты в зависимости от выраженности боли, общего состояния (артериальное давление, частота дыхательных движений, наличие или отсутствие сознания) и резистентности (чувствительности) к ним. Следует добавить, что боль в почках может быть настолько выражена, что необходима их комбинация. Обычно такое состояние возникает при онкологии или почечной колики. Наиболее часто применяются опиоидные анальгетики (Трамадол, Буторфанол, Омнопон, Промедол, Морфина гидрохлорид), а также нестероидные противовоспалительные или ингибиторы ЦОГ 2 рецепторов (Мовалис, Дексалгин, Кетанов, Анальгин, Диклоберл, Ибупрофен и другие). Важно отметить, что необходимо внимательно относится к купированию болевого синдрома такими средствами, так как последние при высоких дозировках в значительной мере влияют на функцию почек и печени.
- Снижение спазма сосудов и мочеточника. Эффект достигается спазмолитическими средствами, которые способствуют расслаблению и расширению стенки указанных анатомических структур, что приводит к восстановлению пассажа мочи и крови. К таким препаратам относятся: Но-шпа, Папаверин, Спазмолгон, Баралгетас, Риабал, Магнезия 25%, Эуфиллин.
- Снижение воспалительных явлений в паренхиме почек. Для этого применяются комбинированные растительные препараты в виде раствора или капсул. Современный фармацевтический рынок представлен следующими средствами: Уролесан и Канефрон. Эти препараты, помимо того что снимают воспаление, еще и оказывают бактериостатический эффект.
- Лечение и профилактика инфекционных осложнений, которые возникают вследствие застоя мочи и размножения микроорганизмов в ней. Это достигается антибактериальными средствами широкого спектра действия и уросептиками (Цефтриаксон, Цефазолин, Цефоперазон, Левофлоксацин, Моксифлоксацин, Нитроксолин, Палин).
- Улучшение микроциркуляции в почечной паренхиме. Как вариант, можно использовать антиагреганты (Пентоксифиллин, Трентал, Тивортин).
- Лечение печени, так как она с почками участвует в очищение организма, а при нарушении функций последних, печень берет всю работу на себя. Для ее защиты и усиления дезинтоксикационной функции применяются медикаментозные препараты, дополненные народными средствами. К первым можно отнести Эсенциале, Гептрал, Антраль, Алохол, Хофетол, а ко вторым — шиповник.
- При последней стадии гидронефроза и вследствие возникновения почечной недостаточности регулярно проводится гемодиализ. В данном случае, только он помогает организму избавляться от продуктов распада белков.
Лечение гидронефроза народными средствами используется как дополнительный метод, но не может является основным, так как в значительной мере не оказывает влияния на состояние мочеполовой системы. Важно понимать, что такое лечение должно проходить на протяжении полугода минимум. Перед началом мероприятий необходимо в обязательном порядке проконсультироваться с нефрологом или урологом.
Наиболее подходящими народными средствами для лечения гидронефроза являются специальные почечные чаи, в состав которых входят: ромашка, календула, береза, адонис, мята перцовая, мелисса, хвоя, шиповник, череда, одуванчик, душица. В различных комбинациях эти травы оказывают спазмолитический, мочегонный и антисептический эффекты.
Необходимо понимать еще то, что лечение гидронефроза народными средствами может вызвать сильную аллергическую реакцию, так как в состав готовых чаев входит множеств трав. Поэтому важно начинать лечение под контролем врача и постепенно малыми порциями. Все остальные народные методы представленные в интернете, не панацея и могут угрожать здоровью больного человека.
Питание также расцениваться как один из видов лечения гидронефроза. Наиболее приемлемым считается диетический стол №7. Диета почти полностью исключает поваренную соль, животный белок и жиры, компенсируя это фруктами и овощами. В рационе значительно снижена суточная калорийность и объем жидкости.
Лечение гидронефроза без радикального оперативного вмешательства или пластики анатомических структур возможно лишь в начальных стадиях и при отсутствии показаний к операции указанных в начале статьи. Наиболее эффективным будет комбинация лечения традиционными средствами, народными методами и дополненной почечной диетой №7 после предварительной консультации своего врача.
Почечная недостаточность – это сбои в работе мочевыделительной системы, при которой почки частично или полностью перестают справляться со своими задачами. Другими словами этот орган плохо образовывает и выводит мочу. В итоге в организме человека накапливаются продукты обмена, происходит задержка жидкости. В зависимости от темпов развития выделяют острую и хроническую почечную недостаточность. Первый вид развивается стремительно, но процесс обратим. Хроническая форма проявляется и нарастает постепенно, приводя к полному отказу органа. Иногда, чтобы замедлить развитие недуга и улучшить состояние больного, применяется лечение заболевания народными средствами.
Почечная недостаточность – это сбои в работе мочевыделительной системы, при которой почки частично или полностью перестают справляться со своими задачами
Острая недостаточность почек развивается из-за отравлений организма, по причине травм и иных патологических состояний. К хронической форме болезни приводит много причин. Однако сущность данной разновидности недуга состоит в том, что нефроны не могут фильтровать кровь и очищать её от токсинов. В развитии ХПН виноваты следующие факторы:
- гломерулонефрит и нефрит;
- метаболические нарушения;
- различные интоксикации;
- аутоиммунные болезни;
- врождённые аномалии органа;
- поликистоз;
- мочекаменная болезнь;
- гипертония.
Почечная недостаточность лечится разными методами в зависимости от стадии болезни
Почечная недостаточность лечится разными методами в зависимости от стадии болезни. Частично симптомы ХПН зависят от причин, которые вызвали болезнь, и комбинируются с общими признаками, указывающими на отказ выделительной системы. Характерными признаками ПН являются накопление жидкости в сосудах и тканях организма (отёчность и гипертония), а также высокая концентрация токсичных веществ в крови. Наиболее токсичные из них – это мочевина и креатинин.
ПН в хронической форме проходит несколько стадий развития, от скрытой с отсутствием симптомов до конечной (терминальной), которая проявляется характерными признаками. При этом симптомы болезни в зависимости от её стадии выглядят следующим образом:
- Для латентной стадии характерно практически полное отсутствие симптоматики. Однако при исследовании мочи можно заметить понижение количества солей и периодическую протеинурию (белок в моче). Среди внешних проявлений недуга может наблюдаться только сухость во рту и общая слабость.
- Компенсированная стадия. Для неё характерно наличие всё тех же внешних признаков, а также повышение показателей мочевины и креатинина в анализах крови. На фоне постоянной жажды количество выделяемой мочи увеличивается.
- Интермитирующая стадия. На данном этапе самочувствие пациента ухудшается, но периодически сменяется улучшениями. У больного появляются отёки, он чаще болеет простудными и воспалительными заболеваниями, происходит пожелтение кожных покровов, снижается тонус мышц, кожа становится дряблой и тонкой. На данной стадии различные медицинские препараты и терапевтические меры могут улучшить состояние больного.
- Терминальная (конечная) стадия характеризуется почти полным прекращением выделительной функции почек. При этом показатели креатинина в крови поднимаются до 2000 и даже выше. Из-за интоксикации организма страдает психика, отекают мозг, лёгкие, появляются проблемы со зрением. Единственное заместительное лечение в этом случае – это гемодиализ или диализ перитонеальный.
Почечная недостаточность (острая форма) должна лечиться только в условиях стационара под постоянным наблюдением врачей
Почечная недостаточность (острая форма) должна лечиться только в условиях стационара под постоянным наблюдением врачей. Использовать травы для лечения этой формы недопустимо, поскольку болезнь развивается стремительно и может быстро привести к необратимым последствиям.
Что касается ХПН, то у женщин и у мужчин это заболевание можно лечить амбулаторно. Для лечения можно использовать народные рецепты на основе плодов и трав, способных восстанавливать функции почек, очищать организм от токсинов и выводить излишек жидкости.
Народные средства при почечной недостаточности очень часто готовятся с использованием петрушки
Народные средства при почечной недостаточности очень часто готовятся с использованием петрушки. Всё дело в том, что листья, корень и стебель этого растения содержат флавоноиды, целый комплекс витаминов группы С, К, В и Р, гликозиды и различные органические кислоты. Петрушка обладает выраженным антисептическим и мочегонным действием, поэтому при ХПН очень часто применяется в виде настоев. Для его приготовления нужно сделать следующее:
- Приготовить смесь из листьев (15 г), семян (10 г) и корня (15 г) растения.
- Всё это нужно поместить в термос и залить кипятком (0,5 л).
- Смесь настаивать три часа.
- Затем всё процеживают и употребляют по 1 ст. л. 3 р/д.
Внимание: поскольку корень петрушки может провоцировать кровоточивость, его не стоит использовать больным, у которых есть проблемы со свёртываемостью крови.
При хроническом воспалении в одной почке или сразу двух органах полезно употреблять зелёные стебли овса. В составе этого растения есть витамины, органические кислоты, ферменты, которые хорошо устраняют хронические воспалительные процессы в организме. Настой готовится так:
- Пол килограмма овса нужно залить литром кипятка.
- Смесь нужно настаивать на протяжении 40 минут, после чего процеживают.
- Лекарство принимают по пол стакана до еды 3 р/д.
Хороший лечебный эффект оказывают не только травы, но и водоросли. Так, ламинария очень полезна при неспособности почек справляться с выведением жидкости и очищением крови от токсинов. В лечебных целях полезно ежедневно употреблять по 100 г этой водоросли. Ламинария оказывает эффективное дренирующее действие, усиливает выведение жидкости, а также снимает отёки. В составе этой водоросли есть природные сорбенты (альгинаты). Они хорошо связывают и выводят из организма токсичные вещества. Ламинария содержит особые полисахариды, которые разжижают кровь и оказывают нормализующее воздействие на баланс солей в организме. Благодаря ламинарии можно заменять белковые продукты в ежедневном рационе, поскольку в этой водоросли есть много полезных аминокислот.
Если вы решили использовать лечение народными средствами, то вам непременно стоит попробовать настойку на берёзовых почках
Если вы решили использовать лечение народными средствами, то вам непременно стоит попробовать настойку на берёзовых почках, которые содержат фитонциды, сапонины и флавоноиды. Все эти вещества в комплексе оказывают диуретическое и противовоспалительное действие. Настойка на берёзовых почках очищает организм от шлаков, способствует нормализации кислотно-щелочного баланса, выводит жидкость. Рецепт настоя:
- Вам понадобится берёзовых почек (100 г), семян льна (100 г) и пророщенных пшеничных зёрен (100 г).
- Подготовленная смесь засыпается в эмалированную посуду или тару из тёмного стекла.
- Затем всё заливается стаканом водки либо 100 миллилитрами 70-процентного спирта.
- Настойка должна постоять четверо суток в прохладном месте.
- Затем настой процеживается и принимается перед едой по чайной ложке 3 р/д.
Настойка из эхинацеи пурпурной обладает иммуностимулирующим и бактерицидным действием. В этом растении содержатся органические кислоты и сапонины, которые угнетают инфекционные процессы, а фенолкарбоновые кислоты оказывают мочегонное и противовоспалительное действие. Настойка готовится так:
- Вам нужно взять 150 г свежего растения или 50 г сухой эхинацеи пурпурной. Для приготовления настойки подойдут корни, листья, цветки и стебли растения.
- Подготовленное сырьё заливается литром водки и настаивается пару недель в тёмном месте.
- После этого всё процеживается.
- В лечебных целях 10 капель настойки добавляют в воду и пьют 3 р/д.
Рецепты целебных сборов
Для приготовления травяного сбора, который обладает антитоксическим, мочегонным и бактерицидным действием, вам нужно взять в равных количествах:
- листья и стебли астрагала;
- кукурузные рыльца;
- листья берёзы;
- цветы липы;
- семена льна;
- корень лопуха;
- листья мяты;
- шалфей;
- листья череды;
- сушеницу;
- листья черники.
Две столовые ложки этой подготовленной смеси заливают кипятком (0,5 л) и настаивают на протяжении 8 часов. Затем лекарство процеживают и пьют по трети стакана 3 р/д.
Важно: поскольку у больных с ХПН часто развивается анемия, им очень полезен астрагал. Это растение, помимо выраженного мочегонного и антисептического действия, обладает способностью стимулировать кроветворение.
Можно приготовить другой сбор с антисептическим действием. Также он хорошо выводит продукты метаболизма и соли из организма. Для его приготовления вам нужно взять по столовой ложке:
- цветков чистотела и фиалки;
- стеблей зверобоя;
- измельчённых корней одуванчика.
В корнях одуванчика содержатся горькие гликозиды, которые в комбинации с органическими кислотами и сапонинами выводят токсины и соли из организма, а также способны растворять песок и камни в почках. Лекарство готовится следующим образом:
- Подготовленную смесь заливают половиной литра воды (горячей).
- Всё кипятят на медленном огне, после чего ещё час настаивают под крышкой.
- Затем отвар процеживают и пьют за полчаса до еды по 100 миллилитров 3 р/д.
- Продолжительность лечения приготовленным сбором составляет не менее 1 месяца.
Для приготовления лечебного сбора, обладающего антисептическим и мочегонным действием, вам понадобится взять в равных количествах:
- листья череды;
- цветки ромашки;
- стебли зверобоя;
- листья брусники;
- кору калины и крушины;
- пустырник;
- цветки лабазника.
В череде содержатся дубильные вещества, которые оказывают мощное антисептическое действие. Для улучшения фильтрующей способности почек и оттока жидкости в сбор добавлены ромашка, лабазник, брусника. Для приготовления лекарства делают следующее:
- На пол литра кипятка берём 30 г растительного сбора.
- Всё настаивают на протяжении одной ночи, после чего процеживают.
- Принимать по 60 мл 4 р/д.
Чтобы приготовить мочегонное, успокоительное и противовоспалительное лекарство, вам нужно взять поровну:
- мелиссы;
- мяты;
- стеблей зверобоя;
- цветов календулы.
Поскольку календула содержит в своём составе органические кислоты, флавоноиды, сапонины и алкалоиды, она очищает от инфекции мочевыводящие пути и почки, а также улучшает почечную фильтрацию. Лекарство готовится так:
- Смесь растений (4 ст. л.) заливаем водой (0,4 л).
- Затем всё кипятят и переливают в термос.
- Лекарство настаивается в термосе 8 часов.
- В конце его процеживают и принимают по 100 мл раз в день.
Ягоды черёмухи содержат витамин С, поэтому повышают тканевый и общий иммунитет
- Ягоды черёмухи содержат витамин С, поэтому повышают тканевый и общий иммунитет. 20 грамм ягод заливаются кипятком (0,2 л) и провариваются в течение 20 минут. Отвар принимают по 0,1 л 3 р/д.
- Ягоды калины улучшают выведение жидкости, повышают иммунитет, снижают давление, стабилизируют деятельность нервной системы. 15 грамм ягод нужно залить кипятком (0,2 л). Средство настаивают четверть часа на водяной бане, после чего процеживают и отжимают. В настой добавляют стакан кипятка. Принимают по 70 мл 4 р/д. Ягоды калины подходят в качестве заместительного продукта при ограничении в рационе белка.
- При ХПН полезен цельный гранатовый сок и отвар из его кожуры. Чайную ложку измельчённой кожуры заливают кипятком (0,2 л). Настаивают два часа и пьют по столовой ложке 3 р/д.
- Для улучшения работы почек готовят настой из облепихи. Нужно взять по 100 грамм ягод шиповника и облепихи, 0,1 л сока лимона и сахара (10 г). Ягоды измельчают. Всё укладывают в термос и заливают кипятком (0,5 л). Настаивают два часа.
Небольшие по размеру надпочечники выполняют важнейшие функции в организме человека, они обеспечивают его нормальное функционирование. Они полностью отвечают за все виды обменных процессов, поддерживают балансы, в большей мере солевой. Они вырабатывают гормоны, что отвечают за сексуальное влечение как женского, так и мужского пола. Эти гормоны имеют свои характерные особенности, что значительно отличаются у разных полов. Только надпочечники болеют, целостность, нормальная работа всей системы организма выходит из строя. Тогда человек в опасности.
Для начала стоит рассмотреть причины проблем с надпочечниками. Выделяют опасные ситуации, когда надпочечники активно вырабатывают нужные организму гормоны. При таких неблагоприятных причинах, они вырабатываются в большей мере, что уже является отклонением от нормального состояния. Из-за этого развивается целый ряд болезней.
Это АКТГ, болезнь Аддисона. Такие болезни возникают из-за возникновения в коре надпочечников недостаточности. Специалисты выделяют аденомы надпочечников, а также опухоли. Встречаема болезнь Иценко – Кушинга.
Общие симптомы, признаки, по которым можно распознать болезнь:
- пониженное давление;
- состояние хрупкости в кистевых тканях;
- понижается сахар в крови;
- наблюдается ожирение;
- провалы в памяти человека;
- понижается активность, нормальная жизнедеятельность человека, ощущается общая усталость;
- в некоторых случаях нарушается аппетит, наблюдается рвота, диарея, или приступы тошноты.
Если человек наблюдает некоторые симптомы, ощущает себя хуже обычного, необходимо немедленно обратится к специалисту. Помимо внешних признаков необходимо пройти обследование. Только таким образом, врач поставит правильный диагноз. Когда вы будете уверены в своем прогнозе, можно будет приступать к самому процессу лечения.
Итак, как лечить надпочечники. Для начала необходимо помнить о том, что самое важное в этом случае – восстановление гормонального фона. При небольших отклонениях от нормы, врачи приписывают целый ряд препаратов, что содержат гормональные вещества. Именно благодаря им можно дополнить недостаток, или убрать избыток вырабатывающих в организме человека гормонов.
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Для восстановления часто используют травы, принимают витамины, а также соблюдают правильное, полноценное питание и умеренные физические нагрузки. В этом случае активно пользуются общепринятыми способами народной медицины.
Народный характер медицины стоит придерживаться только после того, как прошел осмотр у лечащего врача. Только после того, как измените в лучшую сторону свой рацион питания, можно думать об использовании рецептов.
Если вы только в начале пути, и не знаете, как лечить в домашних условиях, тогда прислушайтесь к следующим рекомендациям.
Следует вычеркнуть из своего рациона бобовые, орехи, шоколад, полностью избавиться от вредных привычек, например, употребление алкоголя, курение. Не употребляйте кофе, а также острые, жирные, чрезмерно соленые блюда.
Для восстановления нормальной работы надпочечников потребуются лекарственные травы. Думать об их сборе нужно своевременно. Ведь можно просто пропустить момент, когда травы цветут. Для лечения именно травами, необходимо набраться терпения, ведь процесс займет немного времени. Листья, цветы необходимо собирать и подсушивать. Несмотря на затраты времени и усилий – это не зря. Ведь эти средства действительно благотворно влияют на работу надпочечников, способствуют полному выздоровлению человека.
Обратите внимание! Если вы используете растения не местные, а экзотические, тогда необходимо тщательно сверить их основные характеристики перед добавлением в сбор.
Травяные сборы для нормализации работы надпочечников:
- Потребуются цветы подснежников, примерно 80 г, и водка – пол литра. Цветы необходимо залить водкой, затем отставить на 40 дней в теплое, хорошо освещенное место. Дозировка для принятия составляет двадцать капель утром, в обед и вечером, если необходимо вылечить болезнь Аддисона. При неприятном ощущении можно добавить ложечку меда.
- При болезни Аддисона используют настойку хвоща полевого. Для этого 1 чайную ложку травы заливают литром кипяченой воды. На протяжении десяти минут хвощ запарится. Принимать такой сбор необходимо сразу после еды каждый день в качестве полезного чая.
- Для стимуляции синтеза гормональных веществ необходимо пить сбор герани. 1 ч.л. лечебной травы запаривают одним стаканом кипяченой воды. Для настойки потребуется не более десяти минут. Затем сбор остуживают до комнатной температуры и пьют.
- Для снижения выработки гормонов потребуется настойка медуницы. 30 г травы запаривают литром кипятка. На протяжении каждого дня четыре раза необходимо принимать по стакану такого целебного напитка.
- Если обнаружена киста надпочечников, тогда пригодится настойка листьев лопуха. Соберите 3 листа, помойте, используйте мясорубку для того, чтобы получить сок. 20 мл напитка необходимо принимать ежедневно. Курс состоит из трех месяцев.
- Для того, чтобы нормализировать нормальную работу надпочечников необходимо принимать следующий сбор. Приготовьте по 100 г крапивы, спорыша. Возьмите в пропорции 75г: 50г: 40г пикульника, хвоща полевого и центрария. Все компоненты в сухом виде смешайте. Возьмите две столовые ложки смеси, залейте пол литром кипятка, варите на протяжении 10 мину. После двух часов, когда вы поедите, употребляйте 75 мл такого напитка.
- Известны, популярны в использовании рецепты из черной смородины. Для приготовления целебного настоя приготовьте листья черной смородины, понадобится 20 г. Заварите компоненты 400 мл кипяченой воды. На протяжении четырех часов настаивайте сбор. Необходимая дозировка для принятия – ежедневная, четыре раза в день по пол стакана.
- Еще один рецепт с использованием черники. Понадобятся листья калины, череды, медуницы и смородины. Хватит чайной ложки каждого листа в сухом, перетертом виде. Заварите смесь кипятком и дайте настояться полчаса. При поврежденной коре надпочечников такой сбор отлично справится с болезней. На протяжении дня утром, в обед и вечером необходимо принимать лекарство по две – три столовых ложки за полчаса до приема еды.
- Если необходимо вылечить инфекционное поражение, тогда приготовьте равными пропорциями ягоды можжевельника, корень солодки, петрушки, любисток и одуванчик. Все ингредиенты необходимо смешать, залить кипяченой водой (хватит 750 мл) и дать настояться ночь. Этого количества хватит на три ровных приема.
Обратите внимание! Такие травяные сборы хороши тем, что подходят не только для лечен6ия болезней, но и для их профилактических мер. Часто врачи советуют принимать такие лечебные отвары для поддержания иммунной системы, восстановления после приема лекарств.
Что не рекомендуется? Стоит сказать, что любое самолечение опасно для здоровья и даже жизни человека. Перед выбором в пользу народной медицины пройдите консультацию у своего врача, посоветуйтесь. Еще один важный момент. При планировании беременности, лучше отложить этот процесс до выздоровления (если женщина страдает гиперплазией коры надпочечников).
Помимо лечения надпочечников народными средствами, необходимо помнить о том, что лучше всякую болезнь предупредить, чем лечить.
В первую очередь необходимо подкорректировать свой рацион питания под правильный режим. Минимизируйте воздействие стрессовых ситуаций, состояния депрессии. Соблюдайте умеренные физические нагрузки, старайтесь больше двигаться и бывать на свежем воздухе.
При появлении первых симптомов, самочувствия, отличающегося от нормального состояния необходимо прийти на прием к специалисту, возможно, обследоваться должным образом.
Для минимизации риска болезней со стороны надпочечников старайтесь закаливать свой организм, минимизировать воздействие и участие в стрессовых ситуациях, принимайте витамины для повышения своей иммунной системы, и правильно настройте свой режим питания.
источник
Начальная стадия гидронефроза — пиелоэтазия левой почки: симптомы и лечение расширения почечных чашечек
Пиелоэктазия левой почки – расширение почечных чашечек. Патология является начальной стадией гидронефроза. Состояние нельзя назвать недугом, потому что оно представляет собой признак заболевания. Расширение лоханок почки формируется во время течения онкологических недугов, пиелонефрите.
Как заподозрить течение патологического процесса, что делать при его обнаружении? Единственный верный вариант – посетить доктора, заняться лечением неприятности. Отсутствие терапии ведёт к резко негативным последствиям, угрожающим здоровью и жизни пациента.
Пиелоэктазия слева формируется на фоне многочисленных негативных факторов:
- хронический цистит, расширение мочевыводящий путей из-за повышения почечного давления;
- закупорка мочеточника камнем при течении мочекаменной болезни;
- воспаление простаты, опухоли, аденомы у мужчин препятствуют нормальному оттоку мочи, провоцируя патологический процесс;
- сужение мочеточника, что приводит к застою мочи в чашечках, лоханке;
- поражение почек токсинами на фоне кишечного отравления;
- опущение почек, перекручивание мочеточника негативно влияет на лоханки;
- в пожилом возрасте часто наблюдается снижение перистальтики;
- расширении лоханки провоцируют заболевания бактериальной природы в мочеполовом тракте. Некротизированные ткани, отмершие патогенные микроорганизмы закупоривают мочеточник, создавая давление в мочи в чашечках, лоханке, мочевом пузыре.
Совокупность негативных факторов приводит к формированию патологического состояния левой почки. Пиелоэктазия свидетельствует о наличии серьёзных недугов мочевыделительной системы, требующих немедленного медицинского вмешательства.
Пиелоэктазия код по МКБ 10 — Q62.
Узнайте о правилах приготовления и применения натуральных мочегонных средств в домашних условиях.
Что такое паренхима почки и какие функции она выполняет? Ответ прочтите в этой статье.
Формы патологического процесса левой почки:
- приобретённая органическая. Пиелоэктазия у взрослых формируется на фоне недавнего перенесения воспалительного процесса, механического повреждения мочеточника;
- приобретённая динамическая. Чаще наблюдается у взрослых, появляется в результате наличия опухолей простаты, уретры, аденомы, гормональными сбоями в организме. Различные недуги мочеполовой системы существенно увеличивают риск появления расширения почечных чашечек;
- врождённая органическая. Диагностируется у плода в утробе матери или сразу после появления ребёнка на свет. Развивается патологический процесс на фоне аномального строения стенок верхних путей мочевыделительной системы;
- врождённая динамическая. Причиной появления патологии выступает фимоз, нарушения мочеиспускания на фоне нейрогенных причин.
В начале развития пиелоэктазии почек пациент не ощущает никаких симптомов. Выраженность признаков зависит от основного недуга, его течения и природы возникновения. Патологический процесс без должного лечения приводит к некрозу, атрофии почечной ткани, воспалению клубочков, снижению функций почек. В результате негативных изменений формируется почечная недостаточность, способная привести к летальному исходу.
Пиелоэктазия левой почки проявляется характерными клиническими признаками:
- вздувается мочеточник, что провоцирует увеличение давления на мочевыводящие пути;
- неправильное расположение мочеточника (у мужчин в мочеиспускательный канал, у противоположного пола – во влагалище);
- формируется мочеточниково-пузырный рефлюкс, провоцирующий обратный ток урины из мочевого пузыря в почки пациента.
Пострадавший может не ощущать никакого дискомфорта до появления серьёзных проблем со здоровьем. Зачастую патологический процесс обнаруживается во время инструментального исследования. Если к основному заболеванию присоединилась инфекция, больной жалуется на ноющие болевые ощущения в области поясницы, резкое повышение температуры тела без видимой на то причины.
Пиелоэктазия левой почки диагностируется с помощью ультразвукового метода. Исследование помогает выявить расширение мочевыводящих путей, точно определить масштаб проблемы. УЗИ почек и мочевого пузыря также используют в качестве наблюдательного устройства за состоянием чашечек, мочеточника.
Присоединение бактериальной инфекции требует проведения полного спектра урологических исследований: цистография, экскреторная урография, радиоизотопное сканирование. Все методы направлены на выявление первопричин расширения почечных чашек, размеров патологии, точного её месторасположения. Установив все необходимые факты, медик занимается подбором терапии.
Устранить патологию левой почки медики предлагают разнообразными способами. Выбор конкретной тактики зависит от причины появления проблемы. Пиелоэктазия воспалительной природы устраняется при помощи спазмолитиков, противовоспалительных средств, антибактериальных препаратов. При мочекаменной болезни консервативная терапия направлена на растворение конкрементов (используют медикаменты: Канефрон, Цистон и другие).
Применение консервативных методов зависит не только от причины заболевания, большую роль играет степень выраженности повреждений лоханок левой почки. Если терапия не приносит желаемого результата, пациенту необходима операция.
Около 40% пациентов, страдающих пиелоэктазией, подвергаются оперативному лечению. Хирургическое вмешательство назначают после наблюдения за работой почек, детального изучения функционирования организма пострадавшего в целом.
Узнайте о причинах мутной мочи у ребенка и о лечении сопутствующих заболеваний.
О характерных симптомах и методах лечения кисты левой почки написано на этой странице.
Перейдите по ссылке http://vseopochkah.com/mochevoj/mocheispuskanie/nikturiya.html и прочтите о причинах никтурии и о вариантах терапии недуга.
Народные снадобья при пиелоэктазии не дают положительного эффекта, используются только для купирования симптомов основного недуга, уменьшения воспалительного процесса. В большинстве случаев консервативное лечение дополняется соблюдением строгой диеты, питьевого режима. Несоблюдение полезных рекомендаций, прописанных специалистом, может привести к дальнейшему прогрессированию основного недуга, негативным последствиям.
Исключением являются детки, выжидательная тактика в большинстве случаев показывает отличные результаты. Почти 80% новорождённых приходят в норму к концу первого года жизни. Патология лоханки левой почки часто проходит самостоятельно без вмешательства медиков.
Расширение почечных лоханок зачастую диагностируют у деток (даже у плода). Ставят диагноз во второй половине течения беременности. Замечено, что мальчики страдают патологией чаще представительниц прекрасного пола. В норме расширение лоханки в период внутриутробного развития не превышает 7 мм. Увеличение этого показателя до 10 мм приводит к скоплению жидкости в почках.
Встречаются формы патологии, которые являются допустимыми на некоторых этапах развития плода, не требующие вмешательства медиков. Достаточно регулярно приходить на УЗИ, контролировать состояние малыша. Пиелоэктазия во время беременности лечится после родов. После появления на свет, большинство детей «перерастают» патологию. Только тяжёлые случаи требуют лечения (сначала прибегают к помощи консервативных методов, затем – оперативного вмешательства).
Будущая мать должна следить за количеством потребляемой воды, соблюдать особую диету. Отсутствие соблюдение правил ведёт к осложнениям, угрозе выкидыша.
Важным аспектом в предупреждении пиелоэктазии левой почки является своевременная терапия заболеваний мочевыделительной системы, половых органов. Ограничьте потребление жидкости, регулярно контролируйте водно-солевой баланс. Во время беременности, в дополнение к вышеописанным рекомендациям, добавьте регулярное посещение гинеколога, проведение плановых УЗИ.
В следующем видео выпуск телепередачи «Жить здорово!» с Еленой Малышевой, из которого можно узнать о гидронефрозе и о начальной стадии заболевания — пиелоэктазии:
источник
Пиелоэктазия почек, что это такое – с таким вопросом приходится сталкиваться многим. Данную патологию сложно назвать болезнью. Это лишь один из признаков неполадок со здоровьем. То есть это не самостоятельный диагноз – появлению его предшествуют другие нарушения.
За пугающим названием скрывается патология, при которой расширяются почечные лоханки. Конкретно что такое пиелоэктазия почек? Врачи считают ее косвенным признаком, указывающим на то, что есть определенные нарушения в процессе оттока мочи из лоханки. Вызывать это могут разные факторы – от аномалии до инфекционного поражения. По статистике, узнавать пиелоэктазия почек, что это такое, мужчинам приходится чаще, чем представительницам прекрасного пола.
В разных организмах одну и ту же патологию вызывают отличные факторы. В большинстве случаев проблемы связаны с плохим оттоком мочи из лоханок или забросом ее обратно в почки. Выяснить то, от чего происходит пиелоэктазия почек, очень важно в начале лечения – это поможет подобрать самые подходящие терапевтические методы и скорее справиться с проблемой. Заниматься выяснением причин обязательно должен специалист.
Есть две основные формы болезни. Одна из них – врожденная – та, при которой расширение почечной лоханки происходит из-за врожденных патологий. Последние бывают органическими и динамическими. Врожденная органическая пиелоэктазия почек, что это такое? Это проблема, которая возникает на фоне:
- патологических процессов, вызвавших давление на мочеточник;
- изменения, вызванные кровеносными сосудами;
- патологии верхних мочевых путей;
- некорректное строение мочеточника.
К динамическим причинам относятся такие, как:
- сужение просвета мочеиспускательных каналов;
- фимоз;
- неврологические болезни, которые вызывают нарушения в процессе мочеиспускания;
- клапаны в мочеиспускательных каналах.
Другая форма недуга – приобретенная. При этом пиелоэктазия почек развивается уже в процессе жизни. Вызвать ее также могут динамические и органические факторы. Среди последних самыми распространенными считаются следующие:
- воспаления мочеточника и соседних органов;
- сужение мочеточника, вызванное механическим повреждением;
- мочекаменная болезнь;
- смещение почек;
- новообразования (разного характера) в мочевыделительной системе;
- болезнь Ормонда.
Приобретенная динамическая пиелоэктазия почек, что это такое? Ее провоцируют такие факторы:
- инфекции (особенно такие, которые отравляют организм);
- сахарный диабет;
- болезни, из-за которых растет объем мочи;
- нарушения гормонального фона;
- доброкачественные образования в простате или уретре;
- воспаления почек.
Большая проблема в том, что признаки пиелоэктазии часто отсутствуют. У младенцев, например, болезнь в 99% случаев протекает бессимптомно. Обнаружить ее можно только во время ультразвукового исследования. Аналогичная ситуация и в случае со взрослыми. Многие и не догадываются, что у них пиелоэктазия почек начинающаяся, что это такое за проблема. Происходит это потому, что как правило, патология поражает сначала один орган. Вторая же почка при этом начинает функционировать активнее и компенсирует все недоработки.
Такая форма патологии обнаруживается часто. Объясняется это определенными особенностями строения органа. Протекает пиелоэктазия справа часто скрытно. Намного больше проблем пациентам доставляет основное заболевание, из-за которого произошло увеличение лоханок или же осложнения, развивающиеся на этом фоне. Сопровождаться это может следующими признаками:
- боли в животе, справа в спине (характер их тупой и ноющий, интенсивность бывает разной);
- тошнота;
- рвота;
- проблемы с мочеиспусканием;
- наличие в моче заметных кровяных прожилок;
- отечность;
- головокружение;
- общая слабость;
- скачки артериального давления.
Эта форма встречается редко. Если же пришлось столкнуться конкретно с такой разновидностью недуга, заподозрить, что у вас пиелоэктазия слева можно по:
- повышенной температуре;
- болезненности;
- почечным коликам;
- рвоте;
- тошноте;
- головным болям и головокружению, развивающимися из-за анемии;
- присутствию внушительного количество кровяных примесей в моче.
Это еще одно не самое распространенное явление, которое почти всегда протекает очень тяжело и часто рецидивирует (даже после проведения эффективного лечения). Как и другие формы этого недуга, пиелоэктазия обеих почек может подолгу себя не показывать. Явные симптомы – жар, резкая сильная боль в пояснице, – как правило, возникают, только когда болезнь переходит в тяжелую стадию и начинают развиваться осложнения. До того же момента заметить увеличение лоханок удастся только на результатах исследований. Об этом может говорить:
- эктопия мочеточника – явление, при котором мочеточник впадает во влагалище или уретру;
- мегауретер – внезапное сильное расширение мочеточника;
- гидронефроз – развивается, когда в переходе между лоханками и мочеточниками присутствует какое-то препятствие;
- уретероцеле – раздувание мочеточника при впадении его в мочевой пузырь;
- пузырно-мочеточниковый рефлюкс – состояние, при котором моча начинает отекать в обратном направлении – от мочевого пузыря к почке.
Есть три основных степени:
Умеренная пиелоэктазия может проходить самостоятельно по истечение небольшого количества времени – заниматься ее лечением приходится не всегда. Примерно так же протекает и средняя форма заболевания – без симптомов, с перспективой «самоликвидации». Другое дело – тяжелая пиелоэктазия. Такое состояние нужно убирать при помощи консервативных методов лечения. В некоторых случаях даже может потребоваться хирургическое вмешательство.
Пациенты не всегда понимают, как отличается пиелоэктазия почек на УЗИ. Хотя в действительности эхопризнаки патологии разобрать не так уж и сложно. Одна из главных отличительных характеристик – увеличение лоханки. В здоровом состоянии ее размер должен быть около 10 мм. Кроме увеличения диаметра, на пиелоэктазию указывает уменьшенная толщина почечной паренхимы, увеличение размеров самих органов, нарушения гемодинамики. У некоторых пациентов различаются воспаления или визуализируются конкременты.
Для того чтобы уточнить диагноз, когда обнаруживается умеренная пиелоэктазия почек, делают анализы крови и мочи. Урину иногда берут прямо из органов. Сделать это можно во время проведения инструментальных анализов. Самые информативные исследования – анализ мочи по Нечипоренко, Зимницкому, проба Реберга. Во время расшифровки результатов особое внимание должно обращаться на количество креатинина и клубочковую фильтрацию.
Не так опасна пиелоэктазия, как причины, которые ее вызвали. Когда есть проблема, вроде затрудненного оттока мочи, могут развиваться острые или хронические формы пиелонефритов, иногда сдавливаются почки, что приводит к некорректной работе органов и последующей их гибели (при отсутствии подходящего лечения, ясное дело). Очень нежелательна пиелоэктазия при беременности. Патология может повлиять не только на состояние матери – в самых сложных случаях развивается гестоз – и усложнить процесс родов, но и сказаться на ребенке.
Чтобы не переживать о своем здоровье и избежать необратимых изменений в почечных лоханках, проще придерживаться несложных профилактических правил:
- Регулярно обследоваться (особенно будущим матерям).
- Контролировать, чтобы мочевик своевременно опорожнялся.
- Избегать переохлаждений.
- Не пускать на самотек простуды, бороться с ними вовремя и проверенными средствами.
- Людям, которые работают в сидячем положении, каждый день легко разминаться, чтобы урина не происходило застоев в почках.
Поскольку это не болезнь, то и бороться с состоянием не принято. Правильное лечение пиелоэктазии предполагает терапию патологии, которая вызвала увеличение лоханок. Пациентам с недугами легкой и средней степени тяжести нужно постоянно наблюдаться у специалиста. Серьезная борьба начинается, только когда заболевание переходит в тяжелую стадию. Если причиной пиелоэктазии стали камни в почках, их удаляют (в большинстве случаев ультразвуком), с мочекаменными патологиями принято бороться медикаментозно.
Набор лекарств зависит от того, что вызвало патологические изменения. Если инфицированы органы мочеполовой системы, назначаются антибиотики, вроде:
- Амоксиклава;
- Цефтриаксона;
- Левофлоксацина;
- Ципролета.
В зависимости от патогенного организма-возбудителя лекарствам могут меняться. Когда на фоне песка или конкрементов происходит расширение почечной лоханки, лечение предполагает использование Фитозилина, Канефрона и других препаратов на растительной основе. Снять воспаление помогают такие средства:
Для укрепления иммунитета выписываются витамины и иммуномодуляторы. Снижать давление внутри мочевого пузыря призваны спазмолитические медикаменты:
- Дротаверин;
- Папаверин;
- Спазмолгон и другие.
Кроме медикаментов, врачи очень часто рекомендуют пациентам придерживаться диеты. В противном случае лечение не будет таким эффективным. Независимо от того, какая почка затронута патологией, из ежедневного меню лучше исключить:
- копченое;
- бобовые;
- кофе, какао;
- жирную рыбу и мясо;
- приправы;
- алкоголь;
- шоколад и кондитерские изделия;
- грибы.
- кисломолочными продуктами;
- кашами (овсяной, пшеничной);
- нежирным вареным мясом;
- свежими фруктами, овощами;
- низкокалорийными бульонами.
Поддерживать состояние разрешается и народными рецептами, но только теми, которые одобрит доктор. Дело в том, что некоторые лекарственные растения могут только навредить организму, и тогда лечение пиелоэктазии почек будет совсем неэффективным. Например, отдельные виды трав помогают выходить конкрементам. Притом делают это очень быстро, а когда камни велики, это вполне может стать причиной полной закупорки мочеточника.
Настой на березовых почках
- березовые почки – 1 ст. л.;
- сушеные корни одуванчика – 1 ст. л.;
- можжевельниковые плоды – 1 ст. л.;
- вода – 1 л.
Приготовление и применение
- Воду закипятить.
- Все растительные компоненты мелко порубить и залить кипятком в термосе.
- Настаивать лекарство около 12 часов.
- Процедить средство и пить по полстакана по 3 раза в сутки.
источник
Пиелоэктазия почек – это расширение почечной лоханки и чашечки, которое характеризуется болью или ощущением дискомфорта. Расстройство возникает из-за давления на почку, обусловленного накоплением мочи в мочевом тракте. Если пиелоэктазия почки не лечится своевременно и адекватно, на последней стадии заболевания развивается серьезное повреждение почек, что может привести к терминальной почечной недостаточности. В международной классификации болезней 10-го пересмотра (МКБ-10) рассматриваемая патология обозначается кодом N28.
Пиелоэктазия почек – это патологическая дилатация лоханки, в большинстве случаев обусловленная обструкцией мочевых путей. Почки состоят из паренхиматозной ткани, фильтрующей кровеносное русло. Оттуда моча транспортируется через мочеточники в мочевой пузырь.
Симптомы у взрослого пациента в норме зависят от места и причины расстройства. Незначительная пиелоэктазия протекает бессимптомно. Внезапное расширение чашечно-лоханочной системы (ЧЛС) способно привести к тяжелым коликам. Если пациент принимает большое количество жидкости, сильная боль в боку может развиться в течение нескольких часов. В редких случаях пиелоэктазия участвует в образовании вторичной артериальной гипертензии. Терминальная почечная недостаточность – наиболее опасное осложнение.
Двусторонняя или односторонняя пиелоэктазия может возникнуть даже у новорожденных и младенцев из-за врожденных изменений. Беременные женщины могут испытывать транзиторный гидронефроз, если матка нажимает на мочеточник. Однако у почти всех пациенток это состояние спонтанно проходит после родов. У пожилых людей пиелоэктазия встречается преимущественно у мужчин из-за заболевания предстательной железы.
Пиелоэктазия справа или слева может быть связана с гипертрофированной простатой или сужением в одном или обоих мочеточниках. Это приводит к увеличению давления выше обструкции, поэтому почечная система постепенно расширяется.
Наиболее распространенные причины включают:
- беременность,
- камни в почках,
- обструкция мочевыводящих путей,
- болезни простаты,
- опухоли,
- пузырно-мочеточниковый рефлюкс или забрюшинный фиброз.
Врожденные пороки развития и давление на мочевыводящие пути из-за инфекции или новообразования в соседних органах – нередкие причины патологии.
У здорового человека моча движется через мочевой пузырь и выходит из почек при очень низком давлении. Если нормальный отток мочи нарушается, она накапливается в небольших канальцах органа и его центральной части, что приводит к расширению почек и разрушению паренхиматозной ткани. На конечном этапе пиелоэктазии развивается терминальная нефропатия.
Пиелоэктазия слева или справа может привести к инфекции, образованию рубцов в почках, конкрементов, инвазий и артериальной гипертонии. Патомеханизм, ответственный за повышение кровяного давления, зависит от разновидности окклюзии мочеточников. Однако остается неясным, почему факторы, описанные ниже, приводят к гипертензивной болезни лишь у 21% пациентов с обструкцией.
Острые, односторонние препятствия могут вызывать гипертензию за счет активации ренин-ангиотензин-альдостероновой системы. Секреция ренина обычно в норме у пациентов с двусторонней обструкцией мочевыводящих путей или в изолированных функциональных нарушениях почек. В этом состоянии почечная недостаточность является типичной причиной расширения объема циркулирующей жидкости; высокое кровяное давление, скорее всего, как одна из причин.

Пиелоэктазия левой почки, как и правой, имеет 3 стадии развития.
- На первом этапе, несмотря на то, что существует задержка в течении мочи, почка и таз не увеличиваются. Паренхиматозный орган все еще функционирует нормально.
- На 2 стадии наблюдается рост почек на 15-20%. Также характерно значительное увеличение лоханки, что является следствием уменьшения толщины стенок органа. Эта фаза сопровождается снижением почечной функции на 24-38%
- На 3 стадии размер почки в 2,5 раза выше, чем обычно. Это является следствием значительного увеличения почечной лоханки и появления многочисленных полостей, заполненных мочой. На этом этапе почка практически не работает.
Клиническая картина и ее признаки и симптомы зависят от причины расстройства, его локализации и продолжительности.
Если болезнь прогрессирует медленно (хроническая пиелоэктазия), симптомы могут отсутствовать или проявляться в форме тупых приступов дискомфорта у слабых пострадавших. Патологическое состояние способно сопровождаться мгновенной закупоркой мочевого тракта.
- почечная колика;
- кровь в моче (примерно у 10% пациентов с гидронефрозом);
- инфекция мочевой системы с пиурией в моче, сопровождающаяся лихорадкой и повышенной температурой;
- дискомфорт в области мочевого пузыря или почек;
- высокий уровень мочевины и других метаболических продуктов в крови, который показывает, что почки не удаляют достаточное количество отходов.
Проблемы с судорогами чаще всего вызваны неуточненными кишечными патологиями. У людей развивается тошнота, рвота и боль в животе. Эти симптомы иногда возникают у детей с пиелоэктазией из-за врожденного почечного расстройства.
Во время беременности большая концентрация прогестерона расширяет мочевые пути, что увеличивает риск возникновения пиелоэктазии. На последнем триместре ребенок давит на почки, что повышает давление и способно стимулировать дилатацию ЧЛС. После родов состояния спонтанно исчезает.
Дальнейшие осложнения при условии нормального течения беременности не появляются. У детей пиелоэктазия спонтанно проходит после рождения через 1-2 года. Если патология сохраняется, необходимо посетить педиатра для уточнения диагноза.
Длительная пиелоэктазия повышает вероятность инфицирования мочи патогенными микроорганизмами. Если расширение чашечно-лоханочно-системы прогрессирует, существует шанс возникновения сепсис – системной инфекции с потенциально летальным исходом. Если резко повышается температура тела, возникает озноб, боль в почках или другие неясные симптомы – нужно незамедлительно обратиться к врачу и выяснить причину расстройств.
Сепсис за короткий срок способен привести к летальному исходу. Своевременное назначение антибиотикотерапии может спасти жизнь пациенту. Поэтому больным нужно внимательно следить за симптомами и обо всем докладывать лечащему врачу.
История болезни способна предоставить информацию о причине. Если расстройство возникло внезапно, пациент может быть бессимптомным на ранней стадии. Камни в почках или другие патологии могут привести к острой боли.
Отправной точкой для диагностики является общее медицинское обследование. Артериальное давление измеряется во время осмотра, как и желудок и предстательная железа. Если есть повреждение почек, моча нередко содержит как кровь, так и белки. В анализе крови можно определить, нарушена ли функция почек. Однако методы визуализации важны для правильного диагноза. 
При регулярных ультрасонографии во время беременности пиелоэктазия выявляется на ранней стадии (частота около 1: 100). Если гидронефроз сохраняется в течение одной недели после рождения, требуется посетить уролога, чтобы выяснить первопричину. Сужение находится в мочеиспускательном канале, то есть ниже мочевого пузыря. Эта болезнь встречается редко (1: 8000) и только у мальчиков. Гидронефроз обычно наблюдается на двусторонней основе.
Целью терапии является устранение обструкции мочевых путей, чтобы предотвратить серьезное повреждение почек. Лечение зависит от причины заболевания. При острой боли применяют ту же терапию, что и для камней в почках. Нередко назначают сильные анальгетики.
При повторных болях следует продолжать дальнейшее лечение. В этих случаях может потребоваться удаление почечного камня, устранение врожденных пороков развития или расстройств при мочеиспускании.
Во время обострения не следует кушать продукты, которые богаты белками. Также необходимо избегать обезвоживания, поскольку увеличивается риск концентрирования мочи и возникновения сопутствующих осложнений. Важно следить за рационом питания и обо всех новых симптомах сообщать доктору, что поможет избежать прогрессирование пиелоэктазии.
В очень редких случаях пренатальный гидронефроз настолько серьезен, что он приводит к летальному исходу. Если после рождения новорожденного он имеет умеренный гидронефроз, лечение можно начать с использования небольших доз антибиотиков для предотвращения инфекции.
При боли назначают нестероидные противовоспалительные средства (НПВС) – диклофенак, кетопрофен или кеторолак. Согласно научным данным, парацетамол действенно уменьшает болевые ощущения, однако он гепатотоксичен в высоких дозах. Если НПВС не оказывают нужного терапевтического эффекта, врачи назначают более сильные анальгетики – опиоидные средства.

Рекомендуется регулярно проводить ультразвуковое исследование (УЗИ), чтобы определить эффективность терапии. Если функция почек серьезно не повреждена, и они хорошо растут, существует необходимость в некоторых инвазивных формах лечения.
Народными средствами (травы, настои, жидкие препараты) лечить пиелоэктазию не рекомендовано. Самостоятельно пить рецептурные лекарства также запрещено, поскольку это может привести к опасным последствиям.
Только в более тяжелых случаях требуется хирургическое вмешательство (особенно при мужской пиелоэктазии), целью которого является уменьшение и давления в почках. Также рекомендуется предотвратить возврат мочи.
Наиболее распространенной хирургической процедурой является пиелопластика. Она эффективно удаляет суженную (расширяет) или затрудненную часть мочеточника. Вероятность успеха этого метода составляет 95%.
Развитие болезни зависит от причины того, почему расширена лоханка правой или левой почки. Если состояние успешно лечится в течение нескольких дней или недель, обычно происходит полная нормализация функции почек.
Абсолютных методов предотвращения пиелоэктазии левой или правой почки не существует. Рекомендуется поддерживать здоровый образ жизни, не переохлаждать поясничную область и потреблять достаточное количество жидкости (до 2 литров в день). Регулярная регидратация предотвращает риск развития почечнокаменной болезни. Если имеется предрасположенность к уролитиазу, правильную диету подберет квалифицированный медицинский специалист.
Ребенку (подростку) необходимо много двигаться, чтобы предотвратить застой мочи. Грудному малышу или плоду обычно не требуется специальная терапия, поскольку состояние в большинстве случаев исчезает спонтанно. Беременной женщине следует проходить регулярные профилактические обследования, которые нацелены на раннее выявление патологий различной этиологии.
источник