Гранулематозным называют воспаление, для которого характерно образование гранулем (узелков), возникающих как результат трансформации и пролиферации клеток, способных к фагоцитозу. Другими словами, гранулема — это термин, обозначающий новообразовательные процессы в тканях, которые связаны с их продуктивным воспалением. То есть это не опухоль как таковая, а воспалительное разрастание ткани.
Визуально гранулема представляет собой плотный узелок округлой формы. Размеры могут варьироваться от минимальных (почти неразличимых на ощупь и глазом) до довольно крупных образований диаметром в несколько сантиметров. Гранулемы могут возникать практически на всех тканях и органах. Они могут быть как одиночными (обычно крупных размеров), так и множественными мелкими.
Микроскопическое строение всех подобных воспалительных образований имеет много общего. В основе — разрастание мезенхимальных клеток (гистиоциты, эпителиоидные клетки, фибробласты), в дальнейшем смешивающихся с элементами гематогенного ряда (эозинофилами, полиморфно-ядерными лейкоцитами, макрофагами, лимфоцитами, плазматическими клетками). Особенности строения каждого отдельного вида определяются возбудителем, иммунитетом и характером ткани, в которой происходит их развитие.
Любая гранулема проходит вполне определенные стадии развития, в результате которых меняется ее клеточный состав и структура. «Старение» гранулемы сопровождается обеднением клеточными элементами и рубцеванием.
Полный цикл может завершиться как в течение 3–4 недель (при сыпном тифе), так и в течение 4–5 месяцев (при ревматизме). Продолжительность развития определяется также степенью эффективности лечебных мероприятий и реактивностью организма.
Заболевание может развиться в ротовой полости
Различают два основных типа данных образований: неинфекционные и инфекционные. Инфекционные обычно наблюдаются при таких заболеваниях, как туберкулез, сифилис, лепра, сыпной тиф, бешенство и другие инфекционные болезни. Неинфекционные появляются при хронических воспалениях, которые обусловлены проникновением в ткани трудно рассасывающихся или совсем не рассасывающихся материалов (инородных тел, хирургического шовного материала и т. д.). В результате инъекций маслянистых растворов возможно возникновение олеогранулем в подкожной клетчатке. Подобные же образования могут развиваться в области некроза жировой клетчатки, к примеру, на почве травмы. Все эти неинфекционные гранулемы относятся к гранулемам инородных тел. Для них характерно образование множества гигантских клеток, которые рассасывают инородные частицы.
Если локализованный участок воспаленной ткани, который является очагом инфекции, появляется в области корня зуба, то такое образование называется гранулемой зуба. Оно является потенциальной угрозой для развития воспаления в корне зуба. Наиболее распространенной причиной, ведущей к появлению гранулемы, является периодонтит. Начинает активно развиваться грануляционная ткань, которая окружена своеобразной тонкой капсулой. Она замещает отмершую ткань в очаге воспаления и в результате может превратиться в кисту, а также перерасти во флюс или флегмону — более опасные и крупные воспалительные заболевания.
Довольно долго гранулема зуба развивается почти бессимптомно, но в определенный момент все же проявляется в:
- опухоли и покраснении десны в месте расположения гранулемы;
- изменении цвета зубной эмали (потемнении);
- появлении сильной боли в области зуба;
- образовании свищевого хода и выделении гноя.
Опасность данного заболевания состоит в его длительном бессимптомном развитии. Обнаруживается оно, как правило, при проведении рентгенографии для диагностики других болезней, то есть уже в запущенном состоянии.
Анулярная или кольцевидная гранулема представляет собой медленно прогрессирующий хронический рецидивирующий дерматоз, точная этиология которого неясна до сих пор. Для заболевания характерно появление кольцевидно расположенных узелков, в области которых наблюдается воспалительная реакция и деструкция коллагена. Обычно такие кожные высыпания появляются на тыльных поверхностях кистей, локтей, стоп и коленей, причем у женщин в два раза чаще, чем у мужчин.
Болезнь начинается с появления гладких плотных блестящих папул розово-красного, телесного или фиолетового цветов без субъективных ощущений. Через несколько месяцев из папул образуется кольцевидная бляшка, которая увеличивается в диаметре до 0,5–10 см, кожа в центральной ее части становится слегка синего или нормального цвета. В принципе, заболевание может самостоятельно регрессировать, что бывает в 50–75 % случаев. Но очаг высыпания может персистировать годами. Причиной могут стать хронические инфекции, саркоидоз, ревматизм, туберкулез, различные аллергические реакции, а также нарушение углеводного обмена.
Лечение направлено на устранение сопутствующей патологии, при необходимости проводится коррекция углеводного обмена.
Заболевание появляется, как правило, на разгибательных поверхностях конечностей.
При различных типах гранулем строение и состав воспалительных клеток существенно различаются, как и их пространственная организация. Врач-патолог, рассмотрев биопсийный материал (крошечную частичку ткани из вовлеченного в воспаление органа) под микроскопом, может определить вид гранулемы и поставить предварительный диагноз. Биопсийный материал окрашивают специальными красителями, чтобы найти микроорганизмы, вызывающие формирование новообразований, затем высеивают на специальные питательные среды и определяют, какие организмы выросли. Это является подтверждением или опровержением поставленного предварительно диагноза.
Диагностика зубной гранулемы проводится в основном по рентгеновскому снимку. В последнее время для ранней диагностики эозинофильных образований на черепе у детей стали широко использовать ультразвуковое обследование, позволяющее точно определить четкий дефект кости при новообразовании.
Для каждого типа данного заболевания применяется специальное лечение. Серьезные формы гранулем лечат с помощью сульфаниламидных препаратов и антибиотиков широкого спектра действия по строго определенным схемам.
При кольцевидной гранулеме к основному лечению добавляют орошение очагов поражения хлорэтилом раз в неделю до получения стойкого «инея». Применяют также снег угольной кислоты, жидкий азот. Назначают препараты, которые улучшают микроциркуляцию кожи. Хороший эффект дает применение ультрафиолетовых лучей. Распространенные формы дерматоза лечат с помощью ПУВА-терапии. Лечение при кольцевидной гранулеме у детей заключается в применении кортикостероидной мази — противовоспалительного противоаллергического средства.
Для избавления от пиогенной гранулемы используют различные методы лечения: электрокоагуляцию, хирургическое иссечение, криодеструкцию, лазерную терапию.
Настойка корня аира поможет вылечить заболевание
Довольно часто, чтобы избавиться от такого недуга, люди прибегают к средствам народной медицины.
- Например, для лечения зубной гранулемы можно приготовить такое средство. В одну емкость положить 30 гр. сухих корней аира в измельченном виде и залить их 0,5 л водки. В другую емкость положить 20 гр. прополиса и также залить его 0,5 л водки. Смеси оставить на две недели настаиваться, затем процедить их. 1 ч. л. настойки прополиса смешивать с 2 ч. л. настойки на корнях аира и использовать приготовленную смесь для полоскания ротовой полости в течение минимум трех минут.
- Для лечения саркоидоза рекомендуется использовать растительные гликозоиды-сапониты, содержащиеся в многолетней травянистой лиане — диоскорее.
Без сомнения, больным гранулемой требуется врачебная помощь. В свою очередь, народная медицина предлагает настои и отвары трав, которые повышают иммунитет человека.
Профилактика данного заболевания заключается в ведении здорового образа жизни, регулярных медицинских обследованиях для своевременного выявления любых признаков заболевания и его лечения.
источник
Гранулема зуба похожа на небольшую кисту, в ней содержится гнойная субстанция. Последствия запущенной гранулемы могут быть весьма серьезными, поэтому без консультации врача-специалиста не обойтись. Для облегчения симптомов данной патологии, снятия резкой боли применяют народные средства.
Советы целителей помогут предупредить различные болезни почек, сердца и других органов, на которые влияние гранулемы становится пагубным. Запущенная гранулема может спровоцировать флюс, при этом воспаление может затронуть челюстно-лицевую кость, и тогда лечение будет длительным и сложным. В первую очередь необходимо срочно обратиться к стоматологу, категорически запрещается применять горячие компрессы, после этой процедуры гной будет распространяться быстрее.
Лучше всего разрезать десну для оттока гноя и воспользоваться противовоспалительной медикаментозной терапией. Чтобы данная проблема отступила скорее, предлагается народной медициной один действенный способ, проверенный на практике. Нужно на дно небольшой ёмкости налить немного липового мёда и подогреть на водяной бане. Затем раскалить на огне ржавый гвоздь и погрузить его в подогретый мед. Вокруг гвоздя образуется густая черная масса, похожая на деготь. После того как все остынет, вынуть гвоздь, очистить с него черный налет и применять для аппликаций на десну. Прикладывать на ночь, обычно на утро нарыв прорывает.
Понадобится следующие измельченные ингредиенты: 1 ч. л. недозревших почек шишек сосны или ели, 1 ст. л. сухих ягод черники, 2 ст. л. листьев лимонной мяты и 2 ч. л. корневищ рогоза узколистного. Данный сбор следует залить 2 стаканами кипятка, довести до кипения и проварить 15-20 минут на медленном огне, посуду нужно закрыть крышкой. Настоять отвар 30 минут, после чего процедить и долить кипяченой воды, чтобы вернуть прежний объем. Принимать по 1/3 стакана 3 раза в день до приема пищи. Можно отвар применять для аппликаций на десну.
Эффективным при гранулеме является метод, подразумевающий использование двух лечебных средств.
Рецепт настоя №1: 30 граммов прополиса настаивают в 0,5 литрах водки.
Рецепт настоя № 2: 30 гр. сухих корней аира настаивают в 0,5 литрах водки.
Выдерживают в темном месте, снадобья будут готовы к использованию через две недели. Затем получившиеся средства процеживают, берут 1 чайную ложку настойки прополиса и 2 чайные ложки настоя корня аира, смешивают и применяют для ежедневного полоскания, задерживая во рту не меньше 3-х минут.
Рецепт № 1: гранулему можно лечить настоем из 1 ст. л. цветков ромашки или 1 ст. л. листа шалфея или 2 ст. л. листа эвкалипта запаренных стаканом кипятка и настоянных один час. Применять в виде частых полосканий и после каждого приема пищи.
Рецепт № 2: залить холодной водой 1 столовую ложку сбора, подготовленного из смеси взятых по 25 граммов коры дуба, корневища аира, травы тимьяна, листа ореха. Настаивать 2-3 часа, затем прокипятить 10 мин, охладить, процедить. Этим настоем можно полоскать десна, прикладывать аппликации из тампонов, смоченных в данном средстве.
Рецепт № 1: в стакане теплой воды нужно развести 40-60 капель настойки календулы или 20 мл настойки шалфея или 25-30 капель настойки эвкалипта и производить полоскание полости рта не менее 4 раз в день.
Рецепт № 2: необходимо залить 0.25 литрами водки 30 г измельченных корней аира, и в 0.25 литрах водки 30 грамм прополиса. Настоять 14 дней, процедить. Полоскать десна, смешивая 1 ч. л настойки прополиса с 2 ч. л. настойки корня аира три минуты.
Кора дуба. Залить 1 стаканом кипятка 1 ст. л. измельченной коры дуба и поставить на 15-20 минут на водяную баню. После заваривания долить кипяченой воды, чтобы достичь первоначального объема и применять для полосканий десен.
Шалфей и дубовая кора. По 5 г измельченных шалфея и дубовой коры залить стаканом воды, варить 10 минут. Теплой жидкостью полощут десна несколько раз в день.
Морская соль. Быстро наступает облегчение при гранулеме от применения средства, приготовленного из 1 куриного яйца,1 ч. л. морской соли и литра холодной кипяченой воды. Полоскать ротовую полость следует 5-6 раз в день после еды утром, в обед и вечером.
Чистотел и глицерин. Готовую 30%-ю настойку чистотела смешать 1:1 с глицерином или растительным маслом. Прикладывать к десне смоченный настойкой тампон два раза в день.
Источник: Газета ЗОЖ, всеукраинская газета-целительница «Бабушка»
15 научно доказанных полезных свойств кунжута!
10 впечатляющих свойств масла чайного дерва, и 11 способов применения
источник
Пиогенная гранулёма – это образование доброкачественного характера на эпидермисе и слизистых оболочках неопластического типа. Болезнь не входит в группу инфекционных или гранулематозных поражений. Второе название заболевания – ботриомикома – гемангиома капиллярных сосудов дольчатой формы. Патология чаще проявляется у молодого населения, в том числе у беременных женщин. Также наблюдается образование гранулёмы желудка и кишечника, конъюнктивита и роговицы. Заболевание имеет код по МКБ-10 L98.0.
Врачами не выявлены точные причины, приводящие к формированию пиогенной гранулёмы. Доктора считают провоцирующими раздражителями попадание в организм различных инфекционных бактерий, травмирование целостности кожного покрова, хронические болезни и излишнее слежение за гигиеной тела. Четверть всех зафиксированных случаев выпадает на повреждение эпидермиса и получение ожогов. Существуют ситуации, когда патология проявлялась в результате продолжительного применения женщинами противозачаточных препаратов или отдельных видов лекарственных средств.
Среди основных причин появления гранулёмы называют:
- Травмирование эпидермиса, повреждается слизистый слой – очаговые участки чаще располагаются именно в мягких тканях, из-за чего осознанное или неосознанное повреждение кожного покрова и слизистых оболочек становятся идеальной флорой для размножения вредоносных бактерий. Кожа травмируется под воздействием уколов, по причине занесения занозы и при прочих действиях, что запускает воспалительные процессы.
- Нарушения гормонального фона в результате изменения состояния организма – беременность, половое созревание, употребление гормональных препаратов, сбой в функционировании эндокринной системы.
- Влияние отдельных лекарственных медикаментов – в группе повышенного риска находятся люди, использующие противовирусные средства и ретиноиды.
- Воспаление эпидермиса – по статистике больные, имеющие в анамнезе (телеангиэктатическая ангиома) развивающиеся невус или дерматоз, отличаются высокой вероятностью поражения пиогенной гранулёмой в отличие от не имеющих подобных болезней. Гранулемные узлы способны формироваться в участках с ожогами и пролежнями.
- Воспалительные проявления в районе конъюнктивы и ресничной линии на веках – поражённые клетки локализуются и распространяются по тканям век.
- Абсолютное пренебрежение правилами личной гигиены или чрезмерное отношение к гигиене тела.
- Нарушение выработки секреторных клеток в эпидермисе.
- Инфекционные заболевания.
- Нарушение функциональности органов пищеварения.
- Сбой работы эндокринной системы.
- Нарушение метаболизма.
- Стрессовые ситуации, психотравмы.
- Интоксикация, в том числе хроническая.
- Состояние иммунодефицита, СПИД.
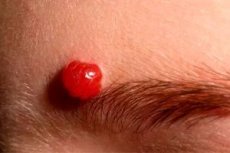
Гистология отмечает, что первая симптоматика пиогенной гранулёмы проявляется спустя две недели после появления начальных очагов поражения. На первых этапах новообразование имеет небольшой диаметр, достигая нескольких миллиметров. Отдельные виды гранулёмы образуют ножку, но также обретают облик пятна круглой или продолговатой формы. Природный оттенок поражённого участка кожи – красный тон с вишневым отливом. Ботриомиком отличается плотным и эластичным тельцем. По краям узелков кожный покров начинает отслаиваться.
Пиогенная гранулёма развивается без болезненных симптомов в спокойном или надавливаемом состоянии. Патология интенсивно распространяется по окружающим тканям. За две недели нарост способен дорасти до максимальной величины. При травмированиипиогенное новообразование начинает кровоточить, образуются язвенные поражения.
Врачебный осмотр и диагностика не всегда способны выявить патологическое заболевание. Диагностировать болезнь удаётся с помощью распространившейся выраженной инфекции. Зачастую гранулёма образуется в виде единичного узелка. Множественный тип проявляется в редких случаях.
- Во время интенсивного роста гранулёмы возникает дискомфорт, проявляющийся в виде зуда и натянутого ощущения кожного покрова. После затормаживания распространения клеток зуд проходит.
- Патология поражает верхние конечности, в частности пальцы, лицо и стопы. Во время беременности очаги поражения возникают в полости рта, на десне или небе.
- Гранулёма в области щек формируется из-за нарушения микрофлоры и хронического периодонтита. Участок воспаления находится возле поражённых зубов, протекает вяло, в медленном темпе. Для лечения назначается оперативное вмешательство.
- Пиогенная патология в области половых органов происходит на основе венерических инфекций. Инфекционные бактерии проникают во время незащищенного полового акта. Помимо гранулём образуются язвочки и узлы. Наблюдается увеличение близрасположенных лимфоузлов.
- Нарост на ноге формируется в районе стоп и пальцев. Основным провоцирующим фактором развития болезни выступает повреждение целостности кожного покрова. При возникновении очага поражения в части бёдер и коленей выяснить причину затруднительно.
- На языке заболевание образуется при пренебрежении должным уходом за полостью рта. Также болезнь поражает женщин в период беременности из-за нарушения уровня гормонов. На деснах гранулёма возникает в результате неправильного лечения зубов или из-за развившегося зубного камня. Опухоль устраняется методом оперативного иссечения. Для предотвращения вторичного развития образования важно убрать причины его формирования.
- Патология на голове распространяется по разным частям лица, включая веки, щёки, нос, а также поражает эпидермис на ушах и на губе. Болезнь развивается у лиц молодого и подросткового возраста. Гормональная перестройка провоцирует развитие гранулематозного отклонения. Причины кроются в систематическом нахождении в стрессовых средах и нестабильном эмоциональном уровне.
- Гранулёма у детей зачастую может возникать до достижения ребёнком трёх лет из-за полученных травм и ранок на коже. Данный тип патологии интенсивно растёт, отмечаются кровотечения. В 75-80% случаев наросты поражают у грудничка лицевую часть и шейный отдел.
- 3% женщин страдают от пиогенной гранулёмы в период беременности. Проблема образуется из-за нестабильного гормонального фона у беременных. Появление болезни характерно для первой половины беременности, когда наблюдаются ощутимые скачки количества гормональных клеток. Чаще очаги поражения локализуются в ротовой полости.
Пиогенная гранулёма отличается индивидуальным специфичным видом. Зачастую врач с первого взгляда способен определить типологию заболевания. Особенно сильно морфология болезни проявляется, если пациент получил травму на месте образовавшегося очага, или развился воспалительный процесс в данной области. Для подтверждения диагноза доктор отправляет пациента на биопсию для дальнейшего обследования поражённых тканей через микропрепарат.
Ранний этап патологии не обнаруживает характерных признаков гранулёмы. На поздних стадиях начинают проявляться первые симптомы начавшегося процесса разрушения в структурах тканей. Гистологи находят воспалительные очаги на эпидермисе, включающие сосуд с опухшими изнутри стенками (пиококковая форма) и инфильтрат, состоящий из лимфоцитов, плазмоцитов, полиморфноядерных лейкоцитов и тучных клеток. Регрессия патологии сопровождается обширным фиброзом и появлением рубцов. Потребности в прочих обследованиях нет.
Для установления окончательного диагноза важно исключить вероятные проявления схожих заболеваний. Множество похожих патологий имеют злокачественный характер. Дифференциальная диагностика подчеркивает наиболее близкими к гранулёме по симптоматике следующие болезни:
- кавернозная ангиома;
- кератоакантома;
- плоскоклеточная карцинома;
- ангиосаркома;
- беспигментная меланома;
- саркома Капоши;
- вегетирующая пиодермия;
- контагиозный моллюск;
- бациллярный ангиоматоз;
- вирусы СОПР;
- себорейный кератоз.
Методики лечения пиогенной гранулёмы врач подбирает на основе причин, вызвавших развитие заболевания. Если патология развилась под влиянием инфекционных бактерий, пациенту назначается приём антибиотиков. При нарушениях иммунной системы проводится терапия гормональными и противовоспалительными препаратами. Гранулёма в полости рта удаляется хирургическим путём.
Медикаменты всегда назначаются в качестве вспомогательного элемента к основному лечению. Но не все ситуации разрешимы при помощи лекарственных средств. Положительный результат достигается при полноценном устранении причины болезни. Если причину установить не удалось, лечить заболевание будет затруднительно. При пиогенной гранулёме прописываются такие лечебные препараты:
- Нестероидные противовоспалительные медикаменты – блокируют распространение поражённых клеток по соседним и облегчают симптоматику. К примеру, Целекоксиб не повреждает органы пищеварения, эффективно снимает болевые ощущения и воспалительный процесс. Препарат принимают по 150 мг дважды в день.
- Антибиотики – действенны против инфекционных типов патологии. Среди них выделяют Ципрофлоксацин и Гентамицин.
- Противогрибковые средства – используют в редких ситуациях при подтверждении грибкового вида гранулёмы. В данной категории популярен препарат «Флуконазол». Медикамент рекомендуется принимать по 300 мг ежедневно.
- Гормональные противовоспалительные медикаменты – улучшают иммунную систему организма. К примеру, мазь Синафлан нужно наносить трижды в день с лёгким растиранием поражённых участков. Нельзя увлекаться гормональными мазями во избежание привыкания организма.
- Цитостатические средства – противоопухолевые медикаменты, затормаживающие распространение поражённых тканей. Препараты призваны устранять наросты злокачественного типа. Также вещество назначают, если не установлена точная картина заболевания.
Помимо указанных лекарственных средств врач назначает укрепляющие и стимулирующие функциональность иммунной системы терапевтические мероприятия. В лечение входит приём витаминов и веществ, улучшающих работу организма и повышающих иммунную защиту. Препараты не влияют напрямую на устранение очагов воспаления. Но их использование помогает предупредить возможные неприятные последствия и уменьшить вероятность повторного попадания инфекций в организм. Наиболее действенны лечебные средства:
При комплексном лечении проводятся физиотерапевтические действия. В зависимости от ситуации, врач отправляет пациента на такие процедуры:
- УФО лечение;
- гелиотерапия;
- УВЧ;
- ультразвук;
- электрофорез;
- фонофорез;
- лазерная терапия.
Указанные процедуры действенны, если наблюдается доброкачественный характер образовавшейся гранулёмы.
Удаление пиогенных гранулём не всегда целесообразно. Многие виды невозможно устранить оперативным путём, так как остаётся высокая вероятность их рецидивирования. Противопоказаниями к иссечению гранулёмы являются:
- интенсивно растущие множественные гранулёмы;
- высокий риск рецидива болезни;
- опасность размножения инфекционных бактерий из поражённого очага в близлежащие ткани;
- прорастание гранулём глубоко в слои тканей;
- вероятность появления осложнений от хирургических манипуляций;
- возможность избавиться от гранулёмы консервативной терапией.
Показанием к удалению считается ситуация, когда поражается инфекционными бактериями слизистая оболочка полости рта. Наибольшая эффективность и качественность в лечении замечается при применении лазерного иссечения. Лазер точно попадает именно на поражённые ткани, не травмируя здоровые соседние клетки. Метод проводится, если диагностирован сосудистый опухолевый нарост.
Во время операции снижен риск возникновения кровотечений. Затягивание разрезов происходит с высокой скоростью с отсутствием болезненных ощущений. Способ устранения лазером не назначается, если гранулёма достигла в диаметре величины в 2 см. В данном случае хирург устраняет образование оперативным воздействием.
Народные методы лечения при пиогенной гранулёме должны быть согласованы с лечащим врачом перед применением. Это поможет предупредить последующие осложнения и сохранить здоровье. При первых проявлениях неприятной симптоматики, болезненных ощущениях, воспалительных процессов и отёчности применяется пероральная или приёмочная форма таких народных способов:
- В аптеке можно приобрести отвар прополиса либо приготовить раствор самостоятельно в домашних условиях. 25-35 г прополиса нужно залить 250 мл водки и дать настояться в течение 1-2 недели. Ватный диск смачивается в полученной настойке и накладывается на воспаленный участок.
- 10 г чеснока измельчают и заливают 50 мл водки. Смесь настаивается 14 дней в тёмном месте. Временами раствор придется перемешивать. Смоченный в жидкости тампон используется в виде компресса на поражённый очаг.
- Если начался процесс воспаления, рекомендуется делать примочки, предварительно выжав сок из сырого клубня картофеля.
- Для снятия болезненных ощущений прибегают к промыванию гранулемного места свежевыжатым соком лука.
- Верхнюю листву алоэ нужно мелко нарезать и выдавить из растения сок. 50 мл жидкости перемешивают со 100 г меда и 200 г вина. Лекарственное средство должно настояться в течение 5 дней в холодном месте. Принимать по 1 ст. л. перед приёмом пищи.
- Приготовление настойки пустырника схоже с техникой приготовления чая. Раствор принимают по 150 мл дважды в день.
- На поражённые места можно накладывать повязки, смоченные в масле зверобоя либо намазать воспаленный очаг мазью каланхоэ.
- Благоприятный эффект оказывают настойки из таких растений: подорожник, алоэ, облепиха, череда, ромашка, зверобой, шалфей, арника, календула.
- Ощутимо снижает вероятность возникновения рецидивов приём экстракта элеутерококка или Сапарала. Курс лечения составляет от полумесяца до месяца. В день рекомендуется принимать 30 капель средства по 2 раза.
Важно понимать, что гранулёма не рассосется при использовании только народных рецептов. Действие отваров и настоек из трав заключается в облегчении болезненной симптоматики патологии и в затормаживании распространения гранулемных клеток. Излечиться от пиогенной гранулёмы помогут исключительно медицинские методики.
Гранулематозная патология нередко сопровождается появлением обострений и осложнений. Широко распространённым последствием заболевания считается интенсивное кровотечение. В дальнейшем кровоизлияние приводит к развитию анемии. Так как кожный покров в данном месте становится заметно тоньше, узелки в поражённом очаге легко повредить.
Если гранулёму удаётся осмотреть без особых проблем из-за удачного расположения в зоне видимости, риск возникновения осложнений снижается. Врач сумеет быстрее обнаружить участок с выделением крови и принять соответствующие действия по остановке выделений. Кровотечение в гранулематозном поражении органа желудочно-кишечного тракта по симптомам напоминает язвенные проявления желудка или кишечника. При отсутствии необходимых исследований в данном случае вызывает осложненные процессы и негативные результаты.
Прогноз лечения пиогенной гранулёмы благоприятен. При своевременном обращении больного к врачу и беспрекословном следовании медицинским рекомендациям устранение патологии зачастую может представлять положительный результат. Отсутствие специфических методов воздействия на капиллярный тип патологии приводит к внезапной атрофии. Подобное поведение замедляет прогрессирование воспаления, нарост уменьшается, теряя прежнюю величину. Ситуация наблюдается при прекращении очагового действия.
Для удаления нароста в полости рта прибегают к хирургическому вмешательству, иссекая при этом поражённый зуб. Поражение гранулёмами кожных покровов устраняется при помощи консервативной терапии. Неблагоприятное прогнозирование характерно для гранулёмы с невыясненной причиной и поведением развития. Диагностика выявляет патологию на ранней стадии благодаря регулярному прохождению обследований и сдаче анализов. Рекомендуется посещать дерматовенеролога раз в год.
Профилактические меры состоят из здорового образа жизни и правильного питания. Важно усилить защиту иммунной системы организма. Пациентам стоит быть осторожными и избегать получения травм и переломов. Также рекомендуется поменьше находиться вод воздействием ультрафиолетовых лучей.
Если на теле замечены ранки, незаживающие на протяжении долгого времени, необходима консультация лечащего врача. При случайных половых связях нельзя забывать о надёжном предохранении, использовании контрацептивов. Бережное отношение к своему телу поможет предупредить развитие венерических заболеваний.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Хроническая, нетипичная, вегетирующая патология – пиогенная гранулема – возникает на участках с длительно существующей инфекцией (как правило, стафилококковой). Так, пиогенная гранулема часто обнаруживается в ротовой полости, возле ногтевых пластин или свищей.

Чаще всего пиогенные гранулемы обнаруживаются у мальчиков, в возрастном периоде до 3-х лет, а также с шести до 15 лет.
Также гранулемы в 1-2% случаев обнаруживаются у женщин во время беременности или климакса, что связано с кардинальной гормональной перестройкой в организме.

Точные причины, по которым у человека может появляться пиогенная гранулема, до сих пор не определены. Специалисты предполагают, что спровоцировать её развитие могут различные инфекции, травмы, прочие заболевания, либо даже излишне тщательная гигиена тела.
Примерно 25% случаев пиогенной гранулемы связаны с нарушением целостности кожи, с ожогами. Имеются случаи, когда заболевание становилось следствием длительного приема женщиной противозачаточных средств, либо наружного применения некоторых лекарственных препаратов.
Выделяют внешние и внутренние факторы риска, наличие которых повышает степень риска появления пиогенной гранулемы.
- Внешние факторы:
- травмы кожи;
- полное несоблюдение правил личной гигиены, либо чрезмерное их соблюдение;
- расстройства секреторной активности кожных покровов.
- Внутренние факторы:
- инфекционные заболевания;
- расстройства работы органов пищеварения;
- эндокринные расстройства;
- нарушения метаболизма;
- стрессы, психотравмы;
- отравления, в том числе и хронические;
- состояния иммунодефицита, СПИД.

Пиогенная гранулема может появляться в результате влияния множества причин. Исходя из этого, гранулемы условно подразделяют на несколько категорий:
- Инфекционные пиогенные гранулемы развиваются на фоне различных инфекций, какими могут стать туберкулез, половые инфекции, энцефалит и пр.
- Неинфекционные пиогенные гранулемы появляются вблизи свищей, воспалительных элементов, загрязненных участков кожи и пр.
- Пиогенные гранулемы неизвестного происхождения могут стать следствием практически любых заболеваний, но в большинстве случаев причины их появления установить не удается.

Первые признаки пиогенной гранулемы появляются примерно через 15-20 дней после воздействия провоцирующего фактора. Вначале образование не отличается значительными размерами и имеет всего несколько миллиметров в диаметре. Некоторые варианты пиогенной гранулемы имеют ножку, но могут располагаться и в виде пятна – округлого или продолговатого.
Гранулема в подавляющем большинстве случаев имеет вишнево-красный оттенок и выглядит, как плотный эластичный узелок, границы которого представляют собой отслоившуюся эпителиальную ткань.
Пиогенная гранулема чаще всего не сопровождается болью: ни в состоянии покоя, ни при надавливании.
Гранулема увеличивается в размерах достаточно быстро: уже на протяжении 2-3 недель её диаметр может достичь предела.
Пиогенное образование можно легко повредить, и даже вызвать кровотечение или образование язвочек.
При осмотре воспаление лимфоузлов обнаруживается далеко не всегда, а лишь при наличии распространенной инфекции.
В большинстве случаев пиогенная гранулема формируется, как единичный узелок. Множественные поражения встречаются значительно реже.
- Пиогенная гранулема может зудеть? Действительно, в период активного роста гранулема может вызывать неприятные ощущения в виде зуда и состояния натянутости кожи. После остановки роста новообразования зудящие ощущения должны исчезнуть.
- Пиогенная гранулема кожи чаще всего локализуется на верхних конечностях и особенно на пальцах, а также в области лица и стоп. При беременности гранулемы могут образовываться в ротовой полости – на деснах или на верхнем небе.
- Пиогенная гранулема левой щечной области, равно как и правой, может возникать под влиянием нарушенной микрофлоры, часто – как следствие хронического периодонтита. Такая гранулема, как правило, расположена недалеко от пораженного зуба (со стороны поражения), и отличается вялым и медленным течением. Лечение такого новообразования – только хирургическое.
- Пиогенная гранулема на половых органах в большинстве случаев имеет венерическое происхождение. Заражение происходит при случайном незащищенном половом контакте. Кроме гранулем, на половых органах могут образовываться язвы, узелки. Иногда увеличиваются близко расположенные лимфатические узлы.
- Пиогенная гранулема на ноге обычно локализуется в области стопы или пальцев. Наиболее частая причина появления такой гранулемы – это механическое повреждение кожи. Однако зачастую, особенно при поражении области бедер и коленей, причина заболевания остается невыясненной.
- Пиогенная гранулема на языке возникает при недостаточном уходе за ротовой полостью, либо у женщин во время беременности – вследствие нарушения гормонального баланса. Схожая проблема – пиогенная гранулема десны – может быть результатом неправильно пролеченного зуба, либо наличия зубного камня. Такие гранулемы удаляют путем операции, однако для предупреждения повторного развития новообразования следует искоренить причину его появления.
- Гранулема пиогенная на голове может располагаться на веках, щеках, на носу, возле губ, и даже на ушах. Такая проблема наиболее часто встречается у молодых людей и подростков. Причина, скорее всего, кроется в гормональных изменениях, связанных с периодом полового созревания. Также проблема может заключаться в недостаточной стрессовой устойчивости и психоэмоциональном несовершенстве нервной системы.
- Пиогенная гранулема у детей чаще всего проявляется до 3-х летнего возраста – в основном, в результате травм и повреждений кожи. Такие гранулемы быстро растут и кровоточат. Более чем в 70% детские гранулемы располагаются на лице или шее.
- Пиогенная гранулема во время беременности обнаруживается у 1-2% женщин. Специалисты объясняют это наличием гормональных нарушений, так как гранулемы появляются преимущественно в первой половине беременности – в период значительных колебаний уровня половых гормонов. Наиболее частая локализация гранулем у беременных пациенток – это ротовая полость.
Механизм развития пиогенной гранулемы преследует несколько стадий:
- Скопление в зоне патологического формирования большого количества моноцитарных фагоцитов.
- Трансформация клеточных структур в макрофаги, формирование гранулемы.
- Преобразование фагоцитов и макрофагов в эпителиоиды с формированием эпителиоидного пиогенного образования.
- Сочетание макрофагов с формированием гранулемы.
С учетом протекания обменных процессов, отличают пиогенные гранулемы с малым и ускоренным метаболизмом:
- гранулемы с малоинтенсивным метаболизмом развиваются в результате влияния инертных веществ (инородных тел);
- гранулемы с ускоренным метаболизмом возникают под воздействием токсических факторов (туберкулез, лепра, интоксикации и пр.).
Пиогенная гранулема, ботриомикома – это равноценные термины, которые обозначают одно и то же заболевание. Поэтому доктор при постановке диагноза может использовать то или иное название.

Пиогенная гранулема – это потенциальный источник инфекции, а также опухолевое образование, которое может осложниться разрастанием, распространением на другие участки тела, воспалением.
Осложнения могут негативно повлиять на работоспособность других органов и систем.
Если причина пиогенной гранулемы изначально не определена, то заболевание может проявляться вновь и вновь, вызывая проблемы не только эстетические, но и функциональные.

Обнаружить пиогенную гранулему для опытного врача не должно стать проблемой. Иногда доктору даже нет необходимости прибегать к дополнительному обследованию пациента.
Но все-таки существуют случаи, когда без вспомогательных диагностических процедур не обойтись. К таким случаям можно отнести те, при которых сложно определить первопричину заболевания.
В первую очередь может потребоваться консультация различных специалистов – это может быть хирург, дерматолог, венеролог, стоматолог – в зависимости от того, на каком именно участке тела появилось пиогенное образование.
Далее назначают лабораторные и микробиологические исследования:
- анализы крови и мочи помогут определить фоновые заболевания и осложнения;
- микробиологические исследования (серология, ПЦР, исследование культуры) помогут выявить возбудителя инфекционной патологии.
Для грамотного дальнейшего применения антибиотиков врач может назначить антибиотикограмму.
- ультразвуковая диагностика для исключения заболеваний внутренних органов;
- ангиография для проверки состояния сосудов;
- магнитно-резонансная или компьютерная томография для исключения заболеваний суставов и позвоночного столба;
- рентгенография для исключения туберкулезного поражения легких.
Кроме этого, во многих случаях приходится проводить гистологическое исследование, чтобы отличить пиогенную гранулему от злокачественного образования.

источник
Это патология, которая поражает не только мягкие ткани, но и слизистые оболочки, кости, зубы, внутренние органы и стенки сосудов. Гранулематозное воспаление это не отдельное заболевание, как правило, это спутник большого количества инфекционных и хронических болезней.
Гранулема характеризуется образованием небольших узелков, которые образуются в результате разрастания клеток соединительной ткани [3] . Папулы могут отличаться по строению, форме и цвету.
- неустановленной этиологии;
- инфекционные;
- неинфекционные;
- венерические;
- зубные;
- туберкулезные;
- склеромные;
- лепрозные;
- послеоперационные;
- гранулемы смешанного типа.
Гранулематозное воспаление может спровоцировать ряд заболеваний: бешенство, энцефалит, ревматизм и другие. Часто стимулом для образования воспаленных папул служат вирусы, грибки и гранулематозные инфекции.
Гранулемы не инфекционного характера являются спутниками профессиональных пылевых болезней. Гранулематозные воспаления могут появляться вокруг инородных тел.
Причиной появления гранулемы зуба может быть периодонтит или осложнения пульпита. Также развитие зубной гранулемы могут спровоцировать травмы зуба и не соблюдение правил асептики в процессе лечения зубных каналов. Помимо этого зубную гранулему может вызвать банальное переохлаждение, перенесенный стресс, простудные заболевания или перемена климата.
Венерическая гранулема передается исключительно половым путем.
Гранулематозное воспаление может выглядеть по-разному, симптомы зависят от происхождения гранулемы:
- пиогенная. Это заболевание провоцируют травмы кожи. Если в организме есть пиококковая инфекция, то папула располагается на лице, стопах или кистях. Гладкая или крупнозернистая гранулема имеет ярко-красный цвет и может достигать 3 см;
- кольцевидная. Это хроническая форма гранулемы, которая имеет вид мелких узелковых высыпаний в форме кольца. Она возникает вследствие механических повреждений кожного покрова, а также может быть результатом нарушения углеводного обмена;
- туберкулезная. В центре туберкулезной папулы сосредоточен очаг некроза, который окружен эпителиоидными клетками;
- сифилитическая гранулема выглядит как обширный некроз, по периферии расположен инфильтрат из эпителиальных клеток. Для папул подобного происхождения характерен быстрый некроз тканей;
- лепрозная гранулема выглядит как небольшой узелок, состоящий из плазматических клеток;
- неспецифические гранулемы не обладают какими-то особенными отличительными признаками;
- зубная гранулема представляет собой миниатюрный мешочек наполненный гноем. Опасность такой гранулемы заключается в том, что ее долгое время можно не замечать, но, в то же время воспалительный процесс может спровоцировать флюс или флегмон. У больного с гранулемой зуба может повыситься температура, что бывает крайне редко. При малейшем подозрении стоматолог отправляет пациента на рентген;
- гранулема голосовых связок обычно появляется у женщин, так как женская гортань меньше мужской и поэтому чаще травмируется. Такая гранулема обычно располагается над голосовым отростком, у больных голос становится хриплым и прерывистым, появляется кашель;
- гранулема верхних дыхательных путей выглядит как плотные узелки. Воспаленные папулы превращаются в инфильтраты, а позже могут привести к образованию рубцов. Появление гранулем могут спровоцировать аллергические и инфекционные заболевания, травмы гортани и бронхов;
- гранулема лица характерна для мужчин зрелого возраста и выглядит как бляшки или узелки коричневатого цвета. Пациентов беспокоит зуд, иногда жжение;
- гранулема из-за инородного тела это яркий пример посттравматического воспаления. Возникает она вследствие попадания в организм заносы, частичек стекла или металла. Вокруг инородного фрагмента формируется плотная воспаленная капсула;
- фунгоидная гранулема является тяжелым заболеванием, при котором в крови появляются атипичные клетки. На кожных покровах появляются высыпания красного цвета, которые позже начинают шелушиться;
- эхинококковая гранулема имеет паразитарное происхождение, ее вызывает эхинококкоз, который локализуется в печени. Эхинококковая папула может достигать крупных размеров, при этом полость опухоли заполнена личинками паразитов;
- бариевая может возникнуть после контрастной рентгенографии. Бариевая гранулема представляет собой кисту, наполненную контрастным веществом;
- атерому провоцирует закупорка протоков сальной железы, по сути, это патологическая полость, наполненная жидкостью, которая поражает лицо, спину и волосистую часть головы.
Гранулема не опасна для жизни и здоровья больного. Но, в любом случае, эта патология может привести к осложнениям, сепсису и некрозам тканей. Необходимо помнить о том, спровоцировать появление воспаленных папул могут серьезные болезни. Поэтому при появлении гранулемы необходимо провести полноценное обследование и после этого лечить основное заболевание.
Если гранулема является спутником сифилиса, туберкулеза или листериоза, то при некорректном лечении у пациента может развиться дыхательная недостаточность. Листериоз у младенцев может закончиться летальным исходом.
Зубная гранулема может привести к разрушению корня зуба и в конечном итоге к остеомиелиту челюсти.
Венерическая гранулема может привести к распространению хламидийной инфекции на органы таза.
Для того, чтобы не допустить появления зубной гранулемы необходимо 1 раз в 6 месяцев проходить профилактический осмотри у стоматолога. В случае возникновения боли в зубе во время еды или появлении флюса немедленно обращаться к врачу.
Профилактика венерической гранулемы предполагает избегание половых контактов со случайными партнерами и гигиену половых органов.
Для предупреждения появления гранулемы необходимо соблюдать здоровый образ жизни и вовремя лечить инфекции.
Лечение гранулемы зуба требует антибиотикотерапии и нередко требует хирургического вмешательства. Сифилитическая гранулема излечима только с помощью мощных антибактериальных препаратов.
От гранулемы ревматического происхождения невозможно избавиться без сильных противовоспалительных лекарств. Воспаленные папулы, вызванные попаданием под кожу инородного тела, лечат при помощи хирургического вмешательства, так же, как и новообразования с эхинококками.
При остром воспалении бариевой кисты невозможно обойтись без операции, при легкой форме заболевания используют медикаментозное лечение.
От атеромы можно избавиться с помощью щадящей лазерной хирургии.
Лечение гранулемы предполагает использование таких физиотерапевтических процедур, как магнитотерапия, лазер, фонофорез и демобразия.
Терапию гранулемы лучше начинать на самых ранних этапах развития заболевания, иногда лечение может продолжаться в течение 2-3 лет.
Больные гранулемой должны придерживаться полноценного сбалансированного питания. Желательно отдавать предпочтение вареной пище или блюдам, приготовленным на пару. Рекомендуется включить в рацион:
- 1 имбирь, обладающий антибактериальными свойствами, который можно добавлять в напитки или использовать в качестве специи;
- 2 куркуму, которая отличается сильными противовоспалительными и антисептическими свойствами;
- 3 чай из экстракта юкки, который снимает болевые ощущения;
- 4 капусту разных сортов;
- 5 фреши из свеклы, капусты и моркови;
- 6 семгу и скумбрию, содержащие омега-3 жирные кислоты, которые препятствуют развитию воспалительных процессов и укрепляют иммунитет;
- 7 грецкие орехи, фундук, чернослив и инжир, которые снижают риск возникновения побочных эффектов при медикаментозной терапии;
- 8 чеснок, который отличается мощным противомикробным эффектом;
- 9 молоко с добавлением меда укрепляет иммунитет.
Независимо от природы и локализации гранулемы хорошего лечебного эффекта можно добиться и с помощью народных средств:
- полоскание соком картофеля дает хорошие результаты при гранулеме зуба;
- свежий сок лука репчатого снижает болевые ощущения при воспалении гранулемы зуба [1] ;
- листья алоэ, настоянные на десертном вине с добавлением меда, помогают при туберкулезной гранулеме;
- при гранулеме зубов полезны полоскания отвара хвои ели;
- паста из свежих листьев мелии и куркумы хорошо снимает зуд;
- измельченное авокадо с оливковым маслом останавливает воспалительные процессы на коже;
- компрессы из яблочного уксуса снимают ощущение жжения;
- тысячелистник очищает кровь, поэтому при гранулеме показаны аппликации с пастой из молотого тысячелистника и воды;
- крем с добавлением босвеллии ограничивает производство лейкотриенов и дает хорошие результаты при лечении анулярной гранулемы;
- припарки из измельченного ревеня ускоряют заживление [2] ;
- компрессы с листьями зеленого чая успокаивают воспаленную кожу;
- сок алоэ, нанесенный на гранулемы притупляет боль.
В процессе лечения гранулемы немаловажное значение имеет обдуманно составленный рацион. Рекомендуется свести к минимуму употребление следующих продуктов:
- животную пищу. В мясе из супермаркетов часто содержатся гормоны и антибиотики, поэтому врачи рекомендуют полностью исключить мясные продукты. Если вы не можете отказаться от мяса, то отдайте предпочтение качественным органическим продуктам, которые можно употреблять не более 2 раз в неделю;
- полуфабрикаты, которые часто содержат искусственные ингредиенты, жиры и консерванты;
- продукты из цельнозерновой пшеницы: маффины, сдобу, белый хлеб, которые провоцируют воспаление кишечника у пациентов с аутоиммунными заболеваниями.
- Травник: золотые рецепты народной медицины/Сост. А.Маркова. — М.: Эксмо; Форум, 2007. – 928 с.
- Попов А.П. Траволечебник. Лечение лекарственными травами.— ООО «У-Фактория». Екатеринбург: 1999.— 560 с., илл.
- Википедия, статья «Гранулёма».
Запрещено использование любых материалов без нашего предварительного письменного согласия.
Администрация не несет ответственности за попытку применения любого рецепта, совета или диеты, а также не гарантирует, что указанная информация поможет и не навредит лично Вам. Будьте благоразумны и всегда консультируйтесь с соответствующим врачом!
источник
Гранулема пиогенная (другое медицинское название – ботриомикома) – это новообразование доброкачественного характера, больше похожее на опухоль. Оно состоит из грануляционной ткани и капилляров с набухшим эндотелием, которые очень быстро расширяются и разрастаются в огромном количестве.
Как правило, данное новообразование возникает на руках (кистях и пальцах), ступнях, щеках, веках и губах. Иногда оно может поражать слизистые оболочки и гениталии.
Благодаря развитию современной медицины появляются все новые методы лечения заболеваний. Главное – узнать настоящие причины и симптомы патологии, только в этом случае возможно ее вылечить.
Гранулема пиогенная поражает очень многих людей. Обычно она появляется на гипертрофических тканях, образующихся после реактивных воспалений, и имеет язвенную поверхность.
Для данного новообразования характерна локализация на деснах и лице.
Многие женщины страдают пиогенной гранулемой лица именно во время вынашивания ребенка. Образуется она в области травм и внешне выглядит как мягкая, быстро растущая опухоль (1-3 см в диаметре) красно-коричневого цвета, сидящая на ножке.
Она очень склона к кровоточивости, поэтому со временем покрывается коркой с язвами, при этом постоянно выделяет кровавый (с гноем) экссудат и некротизируется.
Данная патология, как правило, носит хронический характер без каких-либо субъективных ощущений.
Настоящая причина развития гранулемы пиогенной на сегодняшний день медицине не известна. Одни врачи относят ее к хронической пиодермии, считая последствием инфицирования травмы, другие – к гемангиоме.
Если вы заметили на вышеперечисленных областях тела очаги, напоминающие кровоточащую опухоль из расширенных сосудов, немедленно обращайтесь за помощью к специалисту. Только он сможет поставить верный диагноз и подобрать подходящее лечение.
Новообразование может не только легко кровоточить, но и быть болезненным, чрезмерно чувствительным и переходить на другие участки тела. Следует помнить, что данное заболевание нередко наблюдается в детском возрасте.
- травмы кожи;
- генетическая предрасположенность;
- наличие царапин и ссадин, разрушающих эпидермис, что может повлечь за собой заражение стрептококками.
Существуют следующие тапы развития данного заболевания:
- как правило, опухоль возникает после травмы кожи;
- примерно через 7-10 недель появляется круглое новообразование, не доставляющее боли и по внешнему виду напоминающее маленькую ягоду диаметром 2-5 мм;
- поверхность опухоли может быть шероховатой или гладкой, при малейшем повреждении она начинает кровоточить и покрываться язвами;
- опухоль имеет темно-красный оттенок, по мере роста внутри нее образуется гнойная (с примесями крови) жидкость;
- гранулема пиогенная довольно быстро прогрессирует и постепенно начинает выглядеть как гриб на ножке, доставляя человеку боль и дискомфорт.
Очень большие гранулемы встречаются редко, однако зафиксированы пациенты с опухолями, достигающими в диаметре более трех сантиметров. Встречаются и случаи образования множественных опухолей, являющихся следствием термических ожогов. В детском возрасте нередко диагностируется пиогенная гранулема десны.
При первых симптомах следует обратиться к дерматологу. Диагноз должен ставиться только на основании специальных исследований:
- Тщательное гистологическое исследование (у пациентов с подозрительными опухолями, которые уже оперировали).
- Биопсия, позволяющая увидеть дольки развивающихся эндотелиальных клеток, разделенных толстыми фиброзными перегородками в окружении эпителиального воротничка. У большинства пациентов диагноз однозначен.
- Дифференциальная диагностика.
Последний метод показан следующим категориям пациентов:
- детям с болезнью Невус Шпитца;
- ВИЧ-инфицированным с саркомой Капоши и бациллярным ангиоматозом;
- пожилым людям, страдающим ангиосаркомой (особенно при развитии опухоли в области шеи и головы), хроническим отеком лимфы либо перенесшим лучевую терапию;
- взрослым пациентам с амеланотической меланомой злокачественного характера, базально-клеточным либо плоскоклеточным раком.
Важно помнить, что последнее заболевание проявляется быстро растущим и постоянно мокнущим узлом.
Трудность в постановке диагноза, как правило, возникает в случаях развития атипичных новообразований – больших и множественных, с необычной локализацией либо в слишком запущенных случаях при развитии вторичной инфекции.
Может развиться у человека любого возраста и пола гранулема пиогенная. Лечение назначается врачом индивидуально для каждого пациент. Все зависит от тяжести заболевания. Только специалист может понять, какое лечение (консервативное или хирургическое) подходит для каждого отдельного случая. К тому же на сегодняшний день существует не один операционный метод.
Очень часто пациенту не требуется лечение. В таком случае ему достаточно лишь оградить себя от различных травм. В итоге опухоль постепенно атрофируется и замещается фиброзной тканью. В других ситуациях необходима хирургическая операция, в процессе которой опухоль удаляется. Это полностью решает проблему и исключает вероятность повторного заражения.
- Тангенциальная эксцизия и электродесикация проводятся с применением местного наркоза.
- Криотерапия.
- Лазер.
- Иногда хирургическая операция заменяется применением «Имиквимода», оказывающего направленное действие на модификацию иммунитета.
После хирургического вмешательства каждому пациенту рекомендуется внимательно ухаживать за раной посредством использования специальной мази с антибактериальным эффектом и обработки антисептическим средством.
Пиогенная гранулема, фото которой представлены в статье, возникает неожиданно, опухоль вырастает до определенного размера и персистирует без лечения.
Иногда отдельные очаги могут спонтанно регрессировать в течение полугода. Очень большие и глубоко расположенные очаги часто рецидивируют в процессе лечения.
Пациенты с множественными опухолями обязательно направляются на индивидуальное лечение к опытному специалисту.
Пиогенная гранулема кожи у детей и взрослых: что такое, как выглядит на самом деле, причины возникновения, лечение
Гранулема пиогенного типа – это новообразование доброкачественного характера, которое может поражать кожные покровы или слизистую. Образование на самом деле выглядит как папула.
Имеет округлую форму, в размере может достигать до полутора сантиметров. Поверхность опухоли может легко травмироваться и кровоточить. Для определения новообразования применяются различные методы диагностического обследования.
В случае когда уплотнение не исчезает самостоятельно, специалисты проводят ее удаление.
В области дерматологии пиогенная гранулема кожи или слизистой еще имеет такое название, как ботриомикома, грануляционная гемангиома. В полости узлового образования из соединительной ткани формируются прослойки. Именно в связи с таким строением по гистологическому определению его часто путают с дольчатой гемангиомой капиллярного типа.
В большинстве случаев выявляется пиогенная гранулема у детей в подростковом возрасте, а также у взрослых людей до тридцати лет. Кроме того, заболевание с одинаковой частотой может поражать как мужскую, так и женскую половину населения.
Согласно статистическим данным, в пяти процентах случаев от всех поражений патология выявляется у женщин в период вынашивания ребенка. Такое явление, в основном, объясняется перестройкой организм на гормональном уровне.
В зависимости от места расположения пиогенные гранулемы могут быть подкожными, подслизистыми или сосудистыми.
Кроме того, новообразования формируются как единичные, так и множественные.
Если рассматривать течение обменных процессов, то пиогенные образования можно классифицировать на такие формы, как с малым и ускоренным метаболизмом.
Местом локализации пиогенной гранулемы кожи чаще всего выступает голова, в особенности область губ и поверхность десен, верхние и нижние конечности, шея, часть туловища до пояса.
Если новообразование выявляется у беременных, то оно зачастую располагается в полости рта, а также на слизистом слое верхней челюсти.
До настоящего времени установить точные причины возникновения гранулемы пиогенного типа пока не удалось. Однако, среди специалистов есть предположения, что ее развитие может быть спровоцировано различными патологическими процессами инфекционной природы происхождения, травмированием, иными патологиями и даже чрезмерным проведением гигиенических процедур.
Около 25 процентов новообразований возникают в результате повреждения кожного покрова. Также были зафиксированы случаи, когда формированию образований способствовало употребление противозачаточных препаратов на протяжении длительного времени.
В целом, предрасполагающие факторы подразделяются на внутренние и внешние.
- патологии инфекционного происхождения;
- нарушения функционирования органов желудочно-кишечного тракта;
- расстройства эндокринной системы;
- частые стрессовые ситуации;
- психические расстройства;
- отравление организма;
- снижение иммунной системы;
- СПИД и ВИЧ-инфекции;
- метаболистические нарушения.
Во вторую категорию входят неправильное выполнение правил гигиены (их отсутствие или переизбыток), травмированность кожных покровов, нарушение секреторной активности кожи.
В большинстве случаев узловое образование начинает расти на неизменном участке кожного покрова. Микротравмы, которые выступают в качестве провоцирующего фактора, чаще всего не замечаются человеком.
На рост папулы уходит до нескольких дней. В среднем она имеет диаметр до шести миллиметров. Иногда может достигать в размерах до 1,5 сантиметров. Форма новообразования, как правило, округлая или дольчатая. В некоторых случаях поверхность может покрываться эрозивными поражениями или корками.
Узел не вызывает болезненных ощущений, поскольку нервные окончания в нем отсутствуют. Дискомфорт возникает из-за возвышения гранулемы над поверхностью кожного покрова, в особенности, если она располагается на открытых участках тела. При таких состояниях образование может легко повреждаться и провоцировать появление обильных кровотечений.
Если местом локализации ботриомикомы является ногтевое ложе, то на фоне чрезмерного роста возникает отслаивание ногтевой пластины.
При достижении папулой определенных объемов наблюдается постепенное ее уплотнение, в результате чего не исключается формирование фиброза. При появлении тромбозов и опустевших сосудов могут возникать очаговые некрозы.
Если устранить основную причину появления патологического нароста, то он может со временем исчезнуть самостоятельно.
Пиогенная гранулема легко поддается диагностике, особенно если ее осуществляет опытный специалист. В некоторых случаях даже не требуется проведение дополнительного диагностического обследования.
Однако, в некоторых ситуациях все же требуется назначение вспомогательных методов, позволяющих обнаружить новообразование и установить его разновидность. К таким случаям, в первую очередь относят те моменты, когда возникают трудности при определении первоначального провоцирующего фактора, способствующего появлению узелкового образования.
Прежде всего пациент должен проконсультироваться с такими специалистами, как венеролог, стоматолог, дерматолог – в зависимости от места формирования очага поражения.
После этого проводится микробиологическое и лабораторное обследование, которое включает:
- анализ мочи и кровяной жидкости, что дает возможность установления фоновых патологических процессов и наличия осложнений;
- серологию, ПЦР и изучение культуры – помогают выявлять возбудителя, который стал причиной развития заболевания инфекционной природы происхождения.
Чтобы в дальнейшем антибиотикотерапия была подобрана правильно, специалист также может посоветовать пройти антибиотикограмму.
Инструментальное диагностическое обследование заключается в проведении нескольких мероприятий, таких как:
- ультразвуковое исследование, что необходимо для исключения патологий, поражающих внутренние органы;
- ангиография – назначается с целью оценки состояния сосудистой системы;
- компьютерная и магниторезонансная томография;
- рентгенологическое исследования для исключения развития туберкулеза.
Также проводится дополнительная диагностика.
Это процедура, в ходе проведения которой папула исследуется при помощи дерматоскопа. В этом случае визуальных признаков будет вполне достаточно, чтобы провести дифференциальную диагностику гранулемы с патологиями доброкачественного и злокачественного характера, которые по клиническим признакам имеют сходство с ботриомикомой.
Это метод, позволяющий делать забор образца патологической ткани для дальнейшего ее гистологического изучения. Такая методика необходима для подтверждения наличия пиогенного новообразования, а также для определения объема оперативного лечения. Патоморфологическое исследование позволяет оценить степень распространения фибробластов и капилляров.
Выбор тактики проведения терапевтических мероприятий во многом зависит от первоначальной причины, спровоцировавшей появление гранулемы пиогенного типа.
Так, если новообразование было сформировано в результате инфицирования, то специалист назначает антибиотикотерапию. Когда заболевание развивается на фоне иммунодефицитного состояния, то применяют противовоспалительные или гормональные препараты.
Стоит также отметить, что если поставлен диагноз пиогенная гранулема, то лечение средствами проводится в любом случае.
Среди основных медикаментозных препаратов, которые используются при устранении патологического процесса, выделяют следующие группы.
Их действие в первую очередь направлено на приостановление процесса дальнейшего рост новообразования и снятия ярко выраженной симптоматики. Так, наиболее востребованным считается препарат Целекоксиб.
Его преимущество заключается в отсутствии негативного воздействия на органы пищеварительной системы. Кроме того, его применение способствует быстрому устранению воспалительного состояния и болевого синдрома.
Прием лекарства осуществляется строго в соответствии с рекомендациями специалиста. Суточная норма составляет от 100 до 200 миллиграмм. Можно употребить за один раз или разделить на два приема.
Назначаются в том случае, если заболевание имеет инфекционную природу происхождения. Чаще врачи отдают предпочтение Ципрофлоксацину (предназначен для приема внутрь утром и вечером) или Гентамицину (попадает в организм посредством внутримышечного введения, укол делают три раза в сутки).
Применяются только при грибковых поражения. Наибольшей популярностью пользуется Флуконазол. Оптимальная дозировка препарата – до 400 миллиграмм в день.
В большинстве случаев назначаются при диагностировании иммунодефицитных состояний. При таком диагнозе врач советует использовать Синафлан в виде мази. Ее необходимо наносить на пораженный участок утром, в обед и вечером. Средство втирается в область повреждения легкими массажными движениями.
К этой группе относятся противоопухолевые лекарственные средства. Применяются только при обнаружении перерождения новообразования в опухоль злокачественного характера. Также могут назначаться при развитии патологического процесса невыясненной этиологии происхождения.
Кроме препаратов вышеперечисленных категорий, также специалист может прописать витаминные комплексы и средства на восстановление и укрепление иммунной системы.
При воздействии таких медикаментов гранулема не исчезнет, но удастся предотвратить развитие осложнений, и укрепить иммунитет. К ним можно отнести Компливит, Аевит, Витрум Бьюти.
В случае если не наблюдается регрессии патологии, проводится оперативное вмешательство по удалению узелкового образования. Для выполнения данной задачи может применяться один из следующих способов.
Это малоинвазивный метод, благодаря которому удается удалить образование за максимально короткий промежуток времени. Кроме того, практически никогда не возникает кровотечений, а если они и есть, то незначительные. После такой операции вероятность повторного развития болезни значительно сокращается.
Проводят процедуру с применением обезболивающего средства местного действия. В ходе манипуляции при помощи электрода удаляют гранулему от поверхности кожного покрова вместе с основанием. Образец полученного материала отправляют в лабораторию для гистологического исследования.
Это метод, подразумевающий использование жидкого азота. Благодаря воздействию низких температур клетки новообразования разрушаются. В процессе выполнения этой методики избежать кровопотерь не удается. По этой причине обезболивание делают смесью эпинефрина и лидокаина.
Данная методика считается практически полностью бескровной. Если провести операцию грамотно, то в месте расположения новообразования никаких следов не остается.
В клеточных структурах кровяной жидкости присутствуют пигменты гемоглобина, благодаря которому энергия магнитных импульсов поглощается быстрее в отличие от тканей, окружающих патологический нарост.
Это позволяет лучу лазерного аппарата воздействовать непосредственно на область поражения, не затрагивая при этом здоровые ткани.
Гранулема пиогенного типа считается потенциальным источником инфекционного заражения. Кроме того, это новообразование, для которого характерно разрастание, развитие воспалительных процессов и поражение других областей тела человека.
Наиболее серьезным осложнением является открытие сильного кровотечения. На фоне такого состояния, при отсутствии оказания скорой помощи, начинает развиваться анемия.
Если установить и подтвердить диагноз не составило никаких проблем, то прогноз излечения вполне благоприятный. Даже при отсутствии проведения определенных терапевтических мероприятий у каждого второго больного может наблюдаться регресс заболевания.
При проведении оперативного вмешательства можно достичь полного выздоровления. Однако даже при таких ситуациях не стоит исключать вероятность повторного появления пиогенной гранулемы.
Поскольку точные этиологические факторы, провоцирующие появление новообразования, до сих пор не установлены, то также не было разработано специальных профилактических мероприятий. Единственное, что рекомендуют делать специалисты в этом случае, это стараться не травмировать кожные покровы и слизистую, а также вовремя принимать меры по устранению дерматозов.
Пиогенная гранулема представляет собой доброкачественное новообразование, поражающее кожу и слизистые слои. В его основе присутствуют кровеносные сосуды. Благодаря характерному внешнему виду нароста, диагностировать патологию не составляет труда. При появлении первых признаков образования необходимо сразу обратиться за консультацией к специалисту.
Механизм развития гранулемы у человека различен и зависит от вида доброкачественного новообразования, причин, вызвавших его формирование. Для начала гранулематозного воспалительного процесса должны иметься два условия:
- наличие в организме человека веществ, дающих толчок для роста фагоцитов;
- стойкость раздражителя, вызывающего трансформацию клеток.
Иногда гранулема может рассасываться самостоятельно, но это не значит, что при ее наличии к врачу можно не обращаться. Заранее предсказать рассосется ли новообразование само – нельзя.
Особенности инволюции (обратного развития):
- За несколько месяцев или лет самостоятельно рассосаться может кольцевидная гранулема. Шрамов на теле при этом не остается.
- При инфекционных поражениях (сифилисе) уплотнение рассасывается, оставляя после себя шрамы и рубцы.
- При туберкулезе гранулематозные уплотнения рассасываются редко. Происходит это только в том случае, если организм пациента активно борется с инфекцией.
- Зубная гранулема не рассасывается самостоятельно.
- Образования, которые провоцируют аутоиммунные заболевания, часто наблюдаются у молодых людей.
- В детском возрасте новообразования сопровождаются яркой клинической картиной в связи с несовершенством иммунной системы.
- У женщин гранулематозные структуры могут появляться во время вынашивания ребенка.
- Сифилитическая гранулема характерна для людей после 40 лет, поскольку третичный сифилис проявляется через 10-15 лет после начала заболевания.
- Туберкулезные гранулемы в детском возрасте могут проходить без лечения.
Основные причины возникновения гранулемы врачи делят на две группы – инфекционная (туберкулез, сифилис, грибковые инфекции), неинфекционная:
- Иммунные. Возникают в результате аутоиммунной реакции организма – происходит чрезмерный синтез фагоцитов (защитных поглощающих клеток).
- Инфекционные образования, возникающие при грибковых инфекциях кожи, хромомикозе, бластомикозе, гистоплазмозе и прочих инфекционных заболеваниях.
- Гранулемы, которые появились в результате проникновения инородного тела – нитей послеоперационных швов, частей насекомых, татуировочного пигмента.
- Посттравматические узлы, которые появляются в результате травмы.
- Другие факторы (болезнь Крона, аллергические реакции, сахарный диабет, ревматизм).
За появление гранулемы отвечает местный клеточный иммунитет, более точный механизм развития патологии специалистами пока не установлен.
Врачи выделяют следующие стадии развития заболевания:
- начальная стадия – скопление склонных к фагоцитозу клеток;
- вторая стадия – разрастание накопленных фагоцитарных клеток;
- третья стадия – преобразование фагоцитов в эпителиальные клетки;
- завершающая стадия – накопление эпителиальных клеток и формирование узла.
Видов гранулематозных новообразований много и все они отличаются причинами, клиническими проявлениями и локализацией.
Эозинофильная гранулема – это редкое заболевание, которое часто поражает костную систему, легкие, мышцы, кожу, желудочно-кишечный тракт. Причины формирования данной патологии неизвестны. Но есть несколько гипотез – травмы костей, инфекция, аллергия, глистная инвазия.
Симптомы заболевания часто полностью отсутствуют, и узлы выявляют случайно при обследовании по другим поводам.
Если у пациента на фоне отсутствия признаков заболевания в анализах крови не будет выявлено повышенное содержание эозинофилов, то диагностика может быть затруднена.
Причины и методы удаления целомической кисты перикарда
Телеангиэктатическая (пиогенная, пиококковая) гранулема. Такое образование имеет небольшую ножку и по своему виду напоминать полип. Структура ткани рыхлая, цвет новообразования бурый и темно-красный, имеется склонность к кровотечениям. Располагается такая гранулема на пальце руки, лице, в ротовой полости.
Данное новообразование схоже с саркомой Капоши, поэтому необходимо срочно обратиться к врачу, чтобы избежать возможных осложнений.
Срединная гранулема Стюарта (гангренесцирующая). Характеризуется агрессивным течением. Сопровождается следующими симптомами:
- носовые кровотечения;
- выделения из носа;
- затрудненное носовое дыхание;
- припухлость носа;
- распространение язвенного процесса на другие ткани лица, горла.
Мигрирующая гранулема (подкожная) растет быстро, сопровождается появлением эрозий и язвочек на поверхности. Данный вид новообразования склонен к малигнизации (перерождению в раковую опухоль), поэтому необходимо обязательно обращаться к врачу для назначения эффективного лечения.
Холестериновая – редкое воспаление височной кости, которое провоцируют травмы, воспаление среднего уха, а также имеющаяся холестеатома.
Лимфатическое новообразование сопровождается повышением температуры, кашлем, потерей веса, зудом в месте поражения, слабостью, болезненностью увеличенных лимфоузлов. С течением времени заболевание может привести к поражению печени, легких, костного мозга, нервной системы.
Сосудистая гранулема – это ряд кожных новообразований, в которых имеются кровеносные сосуды.
Эпителиоидная опухоль – это не самостоятельная патология, а вид образований, в которых преобладают эпителиоидные клеточные структуры.
Гнойная гранулема кожи. К данной группе относятся все образования, которые обладают признаками воспалительного процесса. Это могут быть ревматоидные и инфекционные опухоли.
Лигатурная (послеоперационная) гранулема – это уплотнение в области послеоперационного шва (как внутри, так и снаружи). Возникает она по причине попадания мельчайших инородных частиц на ткани после оперативного вмешательства. В процессе регенерации данная область покрывается соединительной тканью и образуется узел размером с горошину. Часто такое уплотнение рассасывается самостоятельно.
Саркоидное гранулематозное образование возникает в лимфоузлах и внутренних органах при саркоидозе.
Сифилитическая опухоль возникает, как осложнение при сифилисе, если длительное время болезнь не лечат.
Туберкулезная (казеозная) гранулема – морфологический воспалительный элемент, который провоцируется проникновением в органы дыхания микробактерий. При этом нарушается клеточная структура органа, их состав и жизнедеятельность.
Гигантоклеточная гранулема располагается в костной ткани. Это доброкачественное новообразование, которое не склонно к разрастанию.
Воспалительный очаг у пациентов располагается поверхностно или глубоко. По расположению гранулематозные образования классифицируют следующим образом:
- узловые структуры мягких тканей тела (кожи, пупка, лимфоузлов);
- паховая гранулема (влагалища, полового члена). Такую форму заболевания также называют венерической (или донованоз);
Пиогенная гранулема (ботриомикома, грануляционная гемангиома) − это распространенное доброкачественные образование, которое часто проявляется в виде быстро растущей папулы красного цвета на коже или во рту. Состоит из кровеносных сосудов, обильно кровоточит, может возникнуть на месте легкой травмы. Места локализации и причины развития пиогенной гранулемы сегодня хорошо изучены.
Когда у беременной женщины возникает пиогенная гранулема, ее иногда называют «опухолью беременности» (granuloma gravidarum).
- дети, подростки;
- беременные;
- женщины, пользующиеся оральными контрацептивами;
- люди, принимающие определенные пероральные ретиноидные препараты, включая изотретиноин или ацитретин;
- люди, принимающие ингибиторы протеазы, такие как индинавир;
- страдающие другими кожными заболеваниями;
- пациенты на химиотерапии.
Наиболее распространенные места возникновения грануляционных гемангиом:
- губы, десны, слизистая рта (особенно у беременных);
- руки, пальцы;
- голова, шея;
- ноги, пальцы;
- половые органы.
Как правило, ботриомикома проявляется в виде красной выпуклости, которая быстро увеличивается в течение нескольких недель. В среднем новообразования имеют диаметр около 5–10 мм. Они легко кровоточат и в некоторых случаях могут быть болезненными. Очень редко в одном и том же месте одновременно может развиться более одного очага сосудистой гранулемы.
Для подтверждения диагноза врач может назначить биопсию кожи. Процедура включает в себя:
- Введение анестетика.
- Отбор пробы небольшого кусочка кожи с помощью бритвы или скальпеля для дальнейшего исследования.
- Проверка образца кожи под микроскопом узкоспециализированным врачом − дерматопатологом.
Грануляционные гемангиомы, которые развиваются у беременных, часто рассасываются после родов. Образования, появление которых связано с приемом лекарственных препаратов, обычно уменьшаются и со временем вовсе исчезают, после прекращения приема или снижения дозировки. В этих случаях терапия может и не назначаться.
Хотя пиогенная гранулема является доброкачественным новообразованием, ее часто удаляют из-за склонности к кровотечению и неприятного внешнего вида. Однако она может исчезнуть и без вмешательства.
Распространенные способы удаления пиогенной гранулемы:
- Электрокоагуляция. Этот метод предполагает использование электрического тока для прижигания поверхностного образования на коже. Он позволяет быстро и с минимальной кровопотерей удалить поврежденные ткани с использованием местных анестетиков. После отсечения образец направляют в гистологию.
- Криотерапия. Этот метод используется для замораживания и разрушения мелких гранулем с помощью жидкого азота. Большие образования не подходят для удаления таким методом, так как степень замораживания не может быть точно настроена или предсказана, что может привести к неадекватному удалению или чрезмерному повреждению тканей.
- Лазерная хирургия. Лазерное лечение связано с меньшей послеоперационной болью и является менее инвазивной процедурой. Также не требует наложения швов. Другие преимущества включают более быстрое заживление, удовлетворительную коагуляцию, отсутствие необходимости в длительных перевязках и обеспечение заметного снижения количества микроорганизмов в обрабатываемой области, что предотвращает заражение заживающей раны. После правильно проведенной лазеркоагуляции не остается рубцов, меньше отечность и быстрее проходит процесс заживления.
- Мази. При первичных проявлениях целесообразно назначение мазей, обладающих противоопухолевой и противовирусной активностью. Аппликационный метод лечения чаще всего назначается при лечении детей.
Нитрат серебра используется в качестве химического средства для герметизации кровеносных сосудов, которые составляют поражение.
Приблизительно 40% ботриомиком возвращаются после терапии, особенно те поражения, которые расположены на туловище у подростков и молодых людей. Рецидивирующие уплотнения лучше удалять хирургическим путем.
Акриол Про – местноанестезирующее средство, которое снижает чувствительность кожи и слизистой. Его нанесение на кожу за час до лазерной, электро- или криотерапии обеспечит комфорт во время процедуры.
Рассматриваемую патологию в различных медицинских источниках именуют по-разному, но наиболее точно раскрывает ее природу название «дольчатая капиллярная гемангиома». Она может поражать людей разных возрастов, но зачастую встречается у подростков, а также женщин и мужчин до достижения ими 30-летнего возраста. Нередки также случаи, когда данное заболевание развивалось у беременных.
Пациентов беспокоит быстрый рост рассматриваемого вида гранулемы, а также ее яркий окрас. Одной из основных задач доктора является проверка патологического новообразования на предмет наличия раковых клеток.
- Рассматриваемое новообразование представляет собой папулу, возникающую вследствие активного разрастания грануляционной ткани.
- В зависимости от количества опухолевых узлов, различают единичные и множественные пиогенные гранулемы.
- На сегодняшний день, медики не могут дать однозначного ответа в отношении этиологии данной патологии.
Наиболее распространенным обострением, которое может развиться при данной патологии, является обильное кровотечение — что, в последующем, может привести к анемии. Травмировать рассматриваемый опухолевый узел достаточно легко — кожа в этом участке сильно истончается.
Если пиогенная гранулема локализуется в поле видения, особых проблем не возникнет. Доктор может легко отыскать кровоточащий участок — и предпринять соответствующие меры.
Кровотечение же из очагового новообразования в области желудочно-кишечного тракта можно легко спутать с открывшейся язвой желудка либо кишечника. Отсутствие надлежащего обследования в подобной ситуации способно привести к ряду негативных последствий в дальнейшем.
Рассматриваемый вид патологического новообразования имеет тенденцию к быстрому росту: уже через 2-3 недели после появления пиогенная гранулема достигает пика своих размеров.
В среднем, диаметр папулы не превышает 6 мм, но в отдельных случаях указанный параметр может достигать и 2-3 см.
Форма данного очагового образования может изменяться от круглой до дольчатой – но, в целом, напоминает узелок, мягкий и эластичный на ощупь. В силу огромного скопления капилляров, папула имеет насыщенный красный цвет (иногда с синевато-черным либо коричневым оттенком), окруженная т.н. белым воротничком.
Пиогенная гранулема, зачастую, имеет широкое основание, хотя в некоторых ситуациях она расположена на короткой ножке.
У женщин, вынашивающих ребенка, папулы характеризуются усиленным ростом — и спонтанным исчезновением в последующем.
Диагностирование рассматриваемого недуга осуществляет дерматолог. Для постановки предварительного диагноза зачастую достаточно только внешнего осмотра, а также выяснения факторов, предшествующих появлению данного новообразования.
При сложных случаях пациента направляют на консультацию к хирургу и/или онкологу.
Лечебная тактика рассматриваемой патологии будет определяться локализацией узелкового образования, его параметрами, а также давностью его существования.
Если есть возможность убрать постоянный травмирующий фактор, папула постепенно начнет атрофироваться — и со временем исчезнет.
Однако существует такие места расположения пиогенной гранулемы, исключить травмирование которых невозможно. К примеру, пальцы руки, либо подошвенная сторона стопы. В данном случае рекомендуется произвести хирургическое удаление опухоли.
При повторном росте удаленного узелкового образования, актуально применять мазь, в основе которой 5-процентный имиквимод.
Гранулема – воспалительный процесс, протекающий в соединительной ткани и характеризующийся образованием узелков (гранулем).
По причине возникновения можно выделить три типа заболевания:
- Инфекционная гранулема, возникающая на фоне некоторых болезней – туберкулеза, сапа, сифилиса, сыпного тифа, бешенства, ревматизма, вирусного энцефалита, туляремии, бруцеллеза, лепре, склеромы;
- Неинфекционная гранулема может возникать по различным причинам: на фоне пылевых болезней (силикоза, талькоза, асбестоза, биссиноза), от воздействия лекарств (олеогранулематозная болезнь, гранулематозный гепатит), из-за инородных тел;
- Гранулемы неустановленной природы, возникающие на фоне саркоидоза, болезни Крона и Хортона и некоторых других.
Образование гранулем происходит в 4 стадии. После накопления и созревания в очаге поражения юных моноцитарных фагоцитов происходит их трансформация в эпителиоидные клетки. После этого происходит слияние образованных эпителиоидных клеточных гранулем в гигантские клетки.
Единого механизма развития гранулемы не существует, однако для ее образования обязательным являются два условия:
- Наличие веществ, стимулирующих систему моноцитарных фагоцитов и последующую трансформацию макрофагов;
- Стойкость раздражителя к фагоцитам.
Гранулемы можно разделять на специфические (имеющие относительно специфичную форму для данной инфекционной болезни) и неспецифические (обычно проявляющиеся при таких болезнях,как туберкулез, сифилис, лепра и склерома).
Пиогенная гранулема возникает при наличии в организме человека пиококковой инфекции. В большинстве случаев эту болезнь вызывает травма кожного покрова.
Внешне пиогенная гранулема напоминает крупную опухоль (до трех сантиметров в диаметре). Ее поверхность обычно крупнозернистая или гладкая. Чаще всего она возникает на лице, стопах и кистях. Ей характерен ярко-красный цвет.
Лечение пиогенной гранулемы проводят с помощью электрокоагуляции, лазерной терапии и криодеструкции. В некоторых случаях требуется хирургическое вмешательство.
Эозинофильная гранулема чаще всего поражает детей, реже – подростков. Точные причины, провоцирующие развитие болезни, не установлены. Обычно в патологический процесс вовлечены внутренние органы, кости и кожа.
Признаками эозинофильной гранулемы являются множественные или одиночные очаги в ребрах, трубчатых и плоских костях свода черепа, бедренных и тазовых костях, позвонках. Симптомами гранулем являются припухлость и болезненность пораженных участков. Обычно на черепе вызванная болезнью припухлость мягкая, а на трубчатых костях она определяется как утолщение.
В начальной стадии эозинофильной гранулемы на рентгеновских снимках определяются округлые дефекты кости, после чего они сливаются и образуют рисунок в виде ячеек. Болезнь имеет хроническое течение и, как правило, не прогрессирует.Крупные очаги могут способствовать формированию ложных суставов и переломам костей.
Симптомами гранулем может быть временное отсутствие аппетита,хромота, отек мягких тканей, повышение температуры. Отклонений от нормы в анализе крови обычно не выявляют. Из-за нечеткости клинических симптомов иногда довольно трудно установить диагноз. Обычно лечение гранулем предполагает рентгенотерапию или хирургическое вмешательство.
Прогноз эозинофильной гранулемы кости, как правило, благоприятный. Зафиксированы случаи самостоятельного излечения болезни.
Появление кольцевидной гранулемы врачи связывают с сахарным диабетом, нарушением углеводного обмена и механическими травмами кожи. Чаще всего она развивается у детей 3-10 лет и у взрослых женщин. Симптомом гранулемы являются кожные узелковые высыпания в форме кольца.
Туберкулезная гранулема характеризуется тем, что в ее центре обычно расположен очаг некроза, а по периферии – лимфоциты, эпителиоидные клетки и клетки Лангханса.
Гранулему зуба характеризует длительное бессимптомное протекание. Она возникает как небольшой гнойный мешочек и может стать причиной развития некоторых осложнений (например, к флегмоне, флюсу). Без лечения гранулема может привести к тяжелым последствиям и даже к летальному исходу, что связано с распространением гноя не только в мышцы лица и шеи, но и в сердечную область.
Основным симптомом гранулемы является боль, возникающая при незначительном нажатии на пораженный зуб или при приеме любой твердой пищи. Также может наблюдаться отечность десны и повышение температура тела. Чаще всего диагноз подтверждается рентгенограммой.
Лечение гранулемы может быть терапевтическим либо хирургическим. Оно должно быть направлено на ликвидацию инфекционного процесса в пораженных корневых каналах.
Лечение медикаментами (антибиотиками и сульфаниламидными лекарствами) позволяет сохранить зуб или его часть.
При хирургическом лечении гранулемы зуба обычно рассекают десну и устанавливают дренаж для того, чтобы рана не зажила раньше, чем вытечет весь гной. После этого проводят медикаментозную терапию, способствующую уничтожению инфекции.
Причиной возникновения гранулемы лица могут быть различные травмы, очаговые инфекции, повышенная фоточувствительность или лекарственные средства. Болезнь чаще всего поражает взрослых мужчин.
Внешне она проявляется как узлы, коричневато-красноватые пятна или бляшки на лице. Со временем образования могут увеличиваться в размерах.
Поскольку под медицинским термином «гранулема» подразумевается группа болезней, прогноз во многом определяется причиной, вызвавшей их развитие, а также особенностями протекания и адекватностью проводимой терапии.
Пиогенными называют гранулемы, которые растут на участке коже или слизистой оболочки после незначительных травм. Пиогенную гранулему еще называют ботриомикомой, телеангиэктатической гранулемой и гемангиомой грануляционного типа.
Пиогенная гранулема пугает пациентов своим быстрым ростом и тревожащей яркой окраской. Задача врача состоит в том, чтобы обязательно проверить гранулему и убедиться, что за ней не скрывается злокачественная опухоль.
Какие причины развития пиогенной гранулемы? Основные методы лечения пиогенной гранулемы узнайте на estet-portal.com.
Пиогенная гранулема образуется в месте повреждения кожи из-за усиленного роста капилляров и отека окружающей это место ткани. Пиогенные гранулемы развиваются очень быстро, в течение нескольких недель, и выглядят как коричневые, синевато-черные или даже алые образования, похожие на узелки, слегка приподнятые над поверхностью кожи.
Обычно они появляются на лице, на руках – особенно на пальцах, но могут развиться и на губах, на слизистой оболочке носа. Покрывающая их кожа очень тонкая, поэтому при малейшем повреждении пиогенные гранулемы кровоточат.
Иногда пиогенные гранулемы довольно больших размеров могут развиваться у беременных женщин, причем по необъяснимым причинам, на любых частях тела и даже на деснах, отмечает estet-portal.com.
В основном это заболевание отмечается у молодых людей до 30-летнего возраста. Врачи отмечают, что пиогенные гранулемы могут увеличиваться в размерах, затем спонтанно уменьшаться и даже исчезать сами собой.
Иногда пиогенная гранулема возникает на фоне телеангиэктатической ангиомы или невуса.
Среди причин, вызывающих появление пиогенных гранулем, выделяют несколько, наиболее часто предрасполагающих к их развитию.
Причины развития пиогенной гранулемы:
- микротравмы,
- беременность,
- гормональные нарушения,
- лазерное лечение винных пятен,
- прием изотретиноина, ретиноидов.
При обращении пациента врач должен осмотреть образование с помощью дерматоскопа, сделать биопсию и убедиться, что имеет дело именно с пиогенной гранулемой, дифференцируя ее с меланомой, гемангиомой, базальноклеточной карциномой, бациллярным ангиоматозом, бородавками, саркомой Капоши, плоскоклеточным раком.
Следует предложить пациенту варианты лечения в зависимости от места расположения пиогенной гранулемы, чтобы исключить ее дальнейшее травмирование, поскольку это вызывает ее сильную кровоточивость.
Чаще всего лечение пиогенной гранулемы осуществляется хирургическим путем. В зависимости от локализации образования и его размеров применяют криодеструкцию или лазерное лечение.
Импульсный лазер на красителях эффективен для лечения небольших образований, особенно у детей. При более крупных пиогенных гранулемах применяют углекислотный лазер. Обычно операция переносится хорошо и даже не требует анестезии.
Пациента нужно предупредить о важности послеоперационного ухода (от 2 до 6 недель, пока рана полностью не заживет), а также о вероятности рецидивов заболевания и возможном образовании рубца на месте удаления пиогенной гранулемы. Послеоперационный уход после лечения пиогенной гранулемы состоит в ежедневном промывании кожи и наложении мази с антибиотиком.
источник