Основная проблема, возникающая от операции кесарева сечения – рубец на матке. Пришлось изучить этот вопрос, когда запланировали второго ребёнка.
- После вмешательства формируется шов;
- состоятельный рубец эластичен, с ним разрешается рожать без операции;
- несостоятельный шрам препятствует естественным родам;
- чтобы избежать осложнений, следующую беременность планируют спустя 2 года.
Появившийся на матке рубец от хирургической операции кесарева сечения (КС) – это участок видоизменённых тканей.
Когда происходит заживление с образованием гладкомышечной ткани, матка сохраняет эластичность. Если на месте повреждения сформируется фиброзная ткань, орган теряет эластичность.
Частыми причинами трансформации миометрия в рубцовую ткань служат:
- родовая травма;
- операция на половых органах;
- КС;
- эндоскопические манипуляции.
Признаки рубцевания проявляются болью в животе и пояснице, появлением кровянистых выделений. Прикосновения к животу вызывают боль, возникает головокружение, вялость, возможны обмороки.
Проявления усиливаются при активизации деятельности мышечного органа выражаясь:
- частыми, неритмичными потугами;
- задержкой движения плода;
- внутренним кровотечением.
Разрыву сопутствует сердцебиение, гипотония, бледность кожи, спутанность сознания.
Рубцы на матке, оставшиеся после КС, различаются структурой, а также способом формирования. Структура шрама, оставшегося после вмешательства, служит показателем возможности женщины рожать.
По структуре формирующийся маточный шов может быть эластичным или же неэластичным. Швы при КС различают продольные или поперечные.
Основой классификации служит тип замещающей ткани, их различают 2 вида:
- Состоятельные (толщина 5 мм). Образованы гладкомышечными волокнами, выдерживают напряжение.
- Несостоятельные (1 мм). Соединительнотканный, не переносят нагрузок.
При выборе тактики лечения учитывается локализация образования. Местом расположения может быть нижняя часть или тело матки.
Вмешательство выполняется в плановом порядке и оперативно. При плановой операции делают поперечный разрез. Края поперечного разреза легко срастаются, не оставляя заметного следа. Продольный разрез делается при внеплановом КС.
Показаниями для продольного разреза служат жизнеугрожающие состояния женщины или плода при родах. Продольный разрез оставляет грубый след.
Диагностические исследования проводят с использованием УЗИ, гистерографии, МРТ. К малоинвазивным исследованиям, позволяющим оценить состояние шрама, относят гистероскопию.
Точной методикой для характеристики соотношения соединительных и гладкомышечных волокон является МРТ (отражено на фото).
Наиболее информативным методом для оценки шрама является УЗИ. С его помощью врач получает представление о длине и ширине шрама, составе образующих его тканей, нишах или выпуклостях в его структуре.
По УЗИ составляют представление о вероятности разрывов рубцов на матке при беременности. Такой шрам можно увидеть на фото УЗИ.
Оптимальная толщина миометрия приходится на диапазон 3,2-4,2 мм. Толщина шрама от КС по норме меньше 5 мм.
источник
Структура матки в течение жизни женщины может изменять структуру, форму, размер. Также присутствует вероятность нарушения целостности детородного органа. В результате этого, образуется рубец на матке – он имеет разную локализацию, вид, толщину и структуру. Наличие этого дефекта может повлиять на функциональную способность органа. То, отразятся ли рубцовые изменения на маточной активности, определяют с помощью диагностических процедур. К ним относятся инструментальные и аппаратные виды обследования.
Все рубцы делятся на состоятельный и несостоятельный вид. Определить этот фактор удается на основании выполненного УЗИ матки. Состоятельные рубцы содержат мышечную ткань: они способны растягиваться, характеризуются достаточным уровнем эластичности. Перечисленные свойства совместимы с возможностью адекватного сокращения матки во время родовой деятельности. Несостоятельные рубцы состоят из волокон недостаточно развитого миометрия и соединительной ткани. Такой участок не склонен к сокращению, что говорит о риске разрыве органа при родах.
Рубцовые изменения маточных тканей не проявляются конкретной симптоматикой. Признаков, которые указывали бы на наличие шрама – не существует. Но рубец может разойтись – происходит разрыв женского детородного органа по месту наложения шва. Этому способствует чрезмерная половая активность, излишества в интимной жизни, изнасилование; поднятие тяжестей, изнурительный физический труд.
Признаки расхождения маточных рубцов:
- Сильная тянущая боль внизу живота. Дискомфорт имеет настолько высокую степень выраженности, что пациентка может даже потерять сознание.
- Массивное вагинальное кровотечение.
- Спазмы и ощутимые маточные сокращения.
- Общее ухудшение самочувствия. Проявляется головокружением, тошнотой, бледностью, усиленным выделением пота. Перечисленные симптомы связаны со снижением показателей артериального давления.
По критерию возможного расхождения рубца, этот дефект делится на 3 вида: угрожающий разрыв, начавшийся и совершившийся.
Все факторы, приводящие к появлению рубцов, связаны с перенесенными лечебно-диагностическими процедурами на детородном органе. Также дефект рассматриваемого вида возникает вследствие проникающего повреждения. Это происходит из-за травм – случайных, профессиональных, спортивных.
Наиболее распространенная причина появления рубцовых изменений тканей. Во время хирургического вмешательства разрез детородного органа осуществляют продольно или поперечно. После извлечения плода, рассеченные ткани послойно ушивают специальными нитями. Место наложения шва со временем подвергается эпителизации и превращается в рубец.
Нити удалять не нужно – они рассасываются самостоятельно с помощью физиологических способностей организма. О наличии такой особенности структуры детородного органа, как рубец, нужно сообщить гинекологу, становясь на учет в женской консультации. Специалист сделает пометку в обменной карте и впоследствии акушеру будет проще запланировать оптимальный вид родоразрешения для конкретной беременной.
Повреждение матки – это состояние, которое иногда встречается во время проведения родов. Подобное возникает при многоплодии, небольшом размере таза женщины, из-за наличия рубца после предыдущей беременности, или вследствие других факторов. Например, если длительное время женщина находится в процессе физиологических (естественных) родов, отказывается от кесарева сечения. Рубец, возникший после родов – это последствие ушивания разрыва. Во всех случаях повреждения детородного органа можно избежать – для этого женщине следует прислушаться к мнению гинеколога и согласиться на прохождение кесарева сечения.
Иногда единственный возможный способ устранения доброкачественной опухоли матки – хирургическое удаление новообразования. Указанный вид лечения назначают при наличии крупной миомы, которая не подлежит ликвидации консервативным способом, но влияет на состояние здоровья женщины.
- Препятствует наступлению беременности
- Способствует нарушению менструального цикла
- Вызывает болезненность в нижней части живота и в пояснично-крестцовом отделе спины
- Провоцирует снижение качества половой жизни
- Способствует развитию запора и других проблем со здоровьем, возникающих вследствие сдавливания опухолью органов. К таким состояниям относится нарушение мочеиспускания, недостаточное кровоснабжение кишечника или отделов урогенитальной системы
После удаления крупной доброкачественной опухоли на маточных стенках остается рубец. Зачастую он не оказывает неблагоприятного воздействия на сократительную способность женского детородного органа. После удаления миомы женщине следует в течение минимум полугода 1 раз в месяц наблюдаться у гинеколога. Пациенткам репродуктивного возраста после хирургического удаления миомы врачи не рекомендуют беременеть на протяжении 1 года. Этот срок может варьировать с учетом многих особенностей. Причина временного предохранения от зачатия – потенциально возможное негативное воздействие маточного шрама на плаценту, плодное яйцо и течение беременности в целом.
Это операция, при которой происходит изменение формы женского детородного органа. Хирургическое вмешательство проводят при наличии определенных показаний. Они определяются посредством УЗИ матки, лапароскопии, информации из анамнеза пациентки. Распространенное показание для проведения реконструктивной пластики – выявление внутри матки наличия рудиментарного рога. Он препятствует наступлению беременности, противоречит полноценному вынашиванию плода. В этом случае пациентке предлагают провести хирургическое вмешательство, которое, завершается ушиванием рассеченных тканей, и, как следствие, приводит к появлению шрама на органе.
Прерывание беременности на позднем сроке может завершиться формированием рубца на маточном эпителии. Причина – необходимость использования инвазивных (травмирующих) инструментов. На начальном сроке беременность прерывают путем проведения вакуум-аспирации. Эту процедуру выполняют с минимальным использованием инструментов. Плодное яйцо открепляют от матки с помощью специального шприца.
Но, начиная с 5 недели беременности и до 3 месяца, требуется использование менее щадящих медицинских инструментов. Врач-гинеколог проводит выскабливание маточной полости, и при неосторожном движении может произойти повреждение тканей органа. Их эпителизация (заживление) завершается образованием шрама. Чем раньше выполнен аборт – тем меньше риск развития повреждения маточной ткани и появления рубцовых изменений на ней.
Диагностическое выскабливание – один из методов обследования в гинекологии. Процедуру выполняют при подозрении на наличие гинекологических заболеваний опухолевого или иного типа. Неаккуратно выполненное выскабливание маточной полости может привести к повреждению ее стенок. На этом участке образуются рубцовые изменения. Впоследствии они могут влиять на сократительную способность детородного органа.
О повреждении тканей становится понятно по появлению у женщины болевых ощущений и нарастающему маточному кровотечению. Если ранее пациентка перенесла диагностическое выскабливание, которое осложнилось указанными симптомами, впоследствии нужно регулярно посещать гинеколога. Это позволяет выявить проблемы со структурой матки на ранней стадии развития.
Перенесенные процедуры, независимо от того, с диагностической или с лечебной целью они выполнены, могут привести к повреждению. Повреждение маточной ткани в ходе лапароскопии или гистероскопии – редкое побочное явление. Вероятность его появления зависит от действий врача во время проведения манипуляции. Повреждения матки вследствие эндоскопических исследований можно избежать.
Наличие маточного рубца создает сложности уже на раннем сроке беременности. Возрастает вероятность неправильной локализации и прикрепления плаценты, что по мере увеличения срока вынашивания плода может привести к таким осложнениям, как:
- Внутриутробная гипоксия плода (кислородное голодание, вызванное недостаточным поступление крови к ребенку посредством плаценты).
- Фетоплацентарная недостаточность. Это комплексное нарушение состояния плаценты и плода. Приводит к появлению аномалий в строении ребенка, вызывает задержку его физического развития.
- Отслойка плаценты (ее отторжение от внутреннего маточного слоя).
- Выкидыш на раннем сроке беременности.
- Преждевременное начало родов.
Почти все перечисленные осложнения сопровождаются маточным кровотечением. Оно может привести женщину к летальному исходу и потере ребенка. Поэтому важность наличия рубца в акушерстве и гинекологии нельзя недооценивать.
Женщинам, у которых присутствует рубец, рекомендуют отказаться от естественных родов в пользу кесарева сечения. Другие показания для этого:
- Наличие более 1 рубца на маточных тканях
- Нарушения плаценты. Может произойти ее предлежание или приращение
- Наличие рубца продольного типа
- Перенесенные гинекологические операции по поводу шеечной беременности
- Несостоятельность рубца
Также прямое показание для хирургического, а не естественного родоразрешения – перенесенный ранее разрыв матки.
Выявлением, определением характеристик и прочими вопросами, связанными с рубцом, занимается врач-гинеколог. Для установления критериев дефекта требуется содействие специалиста ультразвуковой диагностики. Врач общего профиля не занимается вопросами, относящимися к органам репродуктивной системы. Поэтому, женщине, которая планирует уточнить состояние рубцовых изменений маточной ткани, не требуется предварительно посещать терапевта.
Основная цель выполнения диагностики – определение его состоятельности. Для этого пациентке рекомендуют пройти:
- Гистероскопию. Метод эндоскопического исследования маточной полости.
- Гистерографию. Диагностическая процедура, широко применяемая в гинекологии для выявления изменений маточной ткани. Методика предполагает использование контрастного вещества.
- УЗИ. Во время ультразвукового исследования выявляют наличие неравномерного, размытого контура на участке рубцовых изменений, что говорит об их несостоятельности.
Если врач сомневается в достоверности диагноза, назначают дополнительные виды исследования. Например, проводят МРТ и КТ (методы сложной лучевой визуализации), если это требуется для получения более точной информации о состоянии маточных стенок. Лабораторная диагностика при оценке состояния шрама, расположенного на детородном женском органе, имеет второстепенное значение. Пациентке назначают анализ крови (клинический, биохимический) и мочи (общий, бактериологический).
Немаловажное значение имеет сбор анамнеза во время беседы с женщиной. Из опроса гинеколог узнает о многих факторах, среди которых:
- Перенесенные оперативные вмешательства, относящиеся к органам женской репродуктивной системы.
- Количество беременностей в анамнезе, вид родов (физиологические или хирургические).
- Перенесенные аборты. Имеет значение и срок прерванной беременности, а также вид манипуляции (вакуум-аспирация, инструментальное выскабливание).
При подозрении на разрыв маточного рубца, гинеколог уточняет у пациентки симптоматику, срок давности ухудшения самочувствия, методы, которые помогают облегчить состояние. Также специалисту важно понимать, какие обстоятельства послужили причиной появления болевого синдрома и остальных признаков.
В современной акушерской практике не существует специфических методов лечения маточных рубцов. Кроме того, устранять этот дефект требуется не всегда. При нормальном заживлении ушитых тканей женщины живут с рубцовыми изменениями и не испытывают дискомфорта. Наличие этого дефекта не влияет на состояние менструального цикла.
Если у женщины есть рубцовые изменения маточных тканей, при этом она не планирует беременеть, шрам, присутствующий на детородном органе, не требует повышенного внимания. Если у пациентки имеется шрам на маточных стенках, его не нужно удалять лазером или путем операции, но при беременности за ним следует тщательно наблюдать. Для этого используют УЗИ.
Чтобы минимизировать вероятность появления рубцовых изменений в структуре матки, женщине следует:
- Выдерживать интервал между кесаревым сечением и новой беременностью сроком минимум в 2 года. Этого периода достаточно для полноценного заживления тканей детородного органа и восстановления его сократительной способности.
- При нежелании беременеть, нужно обратиться к гинекологу и совместно выбрать оптимальный вид контрацепции. Не воспринимать аборт как альтернативный способ регулирования рождаемости.
- Своевременно становиться на учет в женскую консультацию (до 12 недели). Это позволит контролировать состояние женщины, выявить наличие показаний для проведения хирургического родоразрешения.
- Сохранять половой покой после перенесенных эндоскопических вмешательств. Это поможет предотвратить появление воспалений и увеличение степени выраженности рубцовых изменений на маточных тканях.
Рубец на матке – это участок измененных тканей детородного органа женщины. Наличие дефекта не сопровождается конкретными признаками вплоть до расхождения шва. Подобному способствует физическое воздействие, оказываемое на матку. Признаки нарушения целостности шрама – боль и вагинальное кровотечение. Рубцовые изменения женского детородного органа – показание для проведения кесарева сечения. Акушеры предлагают беременным воздержаться от физиологических родов, чтобы избежать расхождения имеющегося шрама.
источник
К сожалению, лечение рубцов достаточно актуальная тема в наше время. Особенно опасны коллоидные рубцы. Если у вас после травмы образовались рубцы, не стоит опускать руки. К счастью, лечение рубцов народными средствами достаточно эффективное.
Рубцы, которые образовались вследствие ожогов, поддаются лечению народной медициной. В этом Вам помогут листья крапивы, цветы календулы, ромашки, трава тысячелетника, зверобоя, сушеницы топяной, а также трава горца птичьего. Календула, ромашка и крапива – традиционные растения в народной медицине, в частности в лечение рубцов народными средствами, которые обладают по истине целебными свойствами. Календула имеет хорошо выраженные бактерицидные свойства, защищает организм от стрептококков и стафилококков. Ромашка тоже хорошее противовоспалительное антисептическое средство. Такие прекрасные свойства объясняются наличием антемисовой кислоты, гликозиды и эфирного масла. Для приготовления отвара достаточно перемешать все компоненты в равных частях, затем 2 столовые ложки смеси заварить кипятком. Как можно лучше утеплите посуду, в которой Вы приготовили отвар. Это можно сделать с помощью пухового теплого одеяла или же полотенца. Настаивайте в течение часа. После этого тщательно процедите отвар. Нанести целебный отвар можно с помощью салфетки: просто намочить и приложить к рубцу. Поверх стоит положить компрессную бумагу, замотать шарфом или плотной теплой тканью. Компресс необходимо держать в течение 3 часов. Лечение рубцов народными средствами – процедура достаточно длительная, но эффективная!! Стоит лишь набраться терпения. Лечение с помощью такого компресса необходимо проводить дважды в день в течение трех месяцев.
Также можно лечить рубцы с помощью масел. Особенно хорошо зарекомендовали себя облепиховое, шиповниковое и кукурузное масла. Для приготовления масла необходимо взять 400 мл подсолнечного масла, 100 грамм пчелиного желтого воска. Перемешайте все тщательно, затем варите на протяжении 10 минут на маленьком огне. Дайте остыть средству. Аккуратно нанесите приготовленную мазь на салфетку или бинт, приложите к рубцу. Курс лечения мазью значительно короче курса лечения травами. Он длится три недели, прикладывать мазь необходимо дважды в день.
Келоидные рубцы – это фиброзное разрастание соединительной ткани, которое возникает в процессе неуправляемой регенерации. Иногда они являются не только визуальным косметическим недостатком, но и, к сожалению, зачастую причиной функциональных расстройств. Такие рубцы отличаются по форме и размеру. Образовываться начинают через две-три недели после заживления раны. Формируется такое келоидный рубец не один день. Процесс формирования длится месяцами, отличается заметным почесыванием, зудом, натянутостью, а также напряжением и покалыванием того места, иногда болезненностью. В наше время достаточно часто лечат их с помощью хирургии, но лучше всего в первую очередь попробовать лечение рубцов народными средствами. Ни в коем случае не стоит откладывать на потом лечение келоидного рубца, ведь начиная с небольшого уплотнения он быстрым темпом начинает увеличиваться и может расти в течение нескольких лет. Никогда не знаешь, чего ждать от такого рубца.
Прибегнуть к хирургическому методу Вы всегда успеете. Что касается лечения рубцов народными средствами, помогут плоды софоры японской. Возьмите 2 стакана измельченных плодов, перемешайте с таким же количеством гусиного жира (2 стакана). Если у Вас дома нет гусиного жира, ничего страшного, ведь отлично подойдет барсучий жир. Необходимо греть такую смесь в течение двух часов на водяной бане. Затем следующие три дня по два часа разогревайте эту смесь. На четвертый день доведите до кипения и сразу снимите с огня. Тщательно перемещайте все, залейте в стеклянную или керамическую тару. Отлично, мазь приготовленная! Каждый день прикладывайте повязку с мазью к рубцу. Не прекращайте курс лечения пока не добьетесь окончательно результата – заживления рубца!!
Отдельного ухода и лечения требуют послеоперационные рубцы. Их можно лечить с помощью камфорного масла. Камфора хорошо зарекомендовала себя у фармакологов как отличное аналептическое средство. Она достаточно удачно ингибирует агрегацию тромбоцитов, поэтому рекомендована для улучшения микроциркуляци. Для приготовления компресса необходимо намочить бинт и приложить к шву. Через месяц лечения рубец начнет заживать.
Заслуживают уважения настойки из живокоста. Необходимо собрать корни этого растения, тщательно измельчить, затем залить спиртом и водой в соотношении 1:1. Конечно же, лучше хранится спиртовая настойка, но с целью избегания ожога применяйте после операции водяную настойку.
источник
Рубец на матке — это фрагмент соединительнотканной прослойки в комплексе с мышцами, который сформировался после нарушения целостности органа.
В настоящее время очень много женщин вынуждены ещё до родов или в молодом репродуктивном периоде проводить оперативные вмешательства на органы малого таза, а в частности, на матку.
Следовательно, происходит процесс нарушения целостности первоначальных тканей. Если это оперативное вмешательство происходящее в асептических условиях, то идёт процесс образования рубца по типу воспалительного небактериального процесса.
На начальном этапе происходит процесс первичного натяжения, т.е. скрепления тканей в месте нарушения целостности. В последствии начинает образовываться грануляционная ткань в следствии развития эластиновых волокон с небольшим содержанием коллагена. После данного процесса рубец сформируется незрелым, рыхлым и подвержены растяжению.
Поэтому при воздействии тяжелых физических нагрузок может произойти процесс расхождения шва. Данный процесс занимает около одного месяца. А уже через три месяца формируются разрастания пучков коллагеновых и эластиновых волокон.
Окончательно рубец формируется уже только спустя год и более, так как сосуды находящиеся в нем постепенно подвергаются отмиранию, и идёт натяжение волокон.
В обычном состоянии, когда у женщины нет беременности, а также если процесс протекал по всем правилам асептики и антисептики рубец не будет проявлять симптомов. Поэтому так важен ранний восстановительный период, ведь именно от процесса формирования рубца во многом будет зависеть дальнейшая жизнедеятельность и возможная беременность.
В основном рубец на матке начинает проявлять себя лишь при развитии беременности, когда идёт активный рост и увеличение матки в размерах. Поскольку новые мышечные волокна не восстанавливаются, то идёт растяжение уже имеющихся, а также натяжение соединительной ткани в области рубца.
Проявляться он может по-разному, все зависит от первоначального правильного его форсирования, а также наличия признаков состоятельности:
-
По мере прогрессирования беременности, даже при хорошем рубец женщина может ощущать тянущую боль в области раны, а также повышение тонуса мышечной стенки. Никаких вмешательств не предпринимается.
- Самым опасным проявлением рубца на матке является процесс нарушения его целостности и разрыв органа. Вне родовой деятельности это будет проявляться сначала тянущими, а в последствии острыми болями в том отделе матки где имеется рубец. Общее состояние сначала никак не страдает. А в последствии боль может усиливаться достигая острой, болезненность развивается не только в области рубца, но также переходит на эпигастрий, нижнюю часть живота, а также поясницу и внутреннюю поверхность бёдер. В области стенки матки можно заметить появление углубления, которое либо едва заметно, или же определяется поверхностной пальпацией.
- В матке начинает повышаться тонус, женщина будет ощущать сжатие органа и из-за этого усиливающуюся болезненность. Если это беременность на поздних сроках, то может проявляться беспокойство со стороны плода, начинаются активные движения, а также на ктг отмечаются повышенные сердцебиения и признаки страдания. В дальнейшем отмечается появление кровянистых выделений в области наружных половых органов. Пальпация живота, даже легкие прикосновения к области живота будут причинять сильную боль женщине. Общее состояние будет также прогрессирующе ухудшаться, что выражается появлением слабости, бледности, головокружения, а также возможной потери сознания.
-
Большую опасность представляет развитие разрыва рубца на матке в момент естественных родов. Начинается проявление разрыва с изменения симптоматики, изменяется характер как самих схваток, так и дальнейшей потужной деятельности. Изменяется не только характер схваток, которые были ранее, но также и потуг. Может проявляться усилением или ослаблением, появляется учащение, потеря ритмичности, а также их полное прекращение. После произошедшего разрыва женщина, как правило, перестаёт чувствовать на некоторое время боль, потери моментально прекращаются. Это будет обусловлено потерей импульсов в полости матки и нарушением изоэлектрический потенциалов, которые и создают родовую деятельность. Матка перестаёт выполнять свои функции. Если данный процесс происходит вначале потужной деятельности, то плод может не продвигаться по родовым путям, а следовательно не произойдёт рождения.
- В некоторых случаях разрыв рубца на матке происходит уже на фоне последней потуги, в таком случае ребёнок может самостоятельно родиться через естественные родовые пути, а также признаки разрыва по началу будут отсутствовать. Впоследствии это будет проявляться клиникой внутреннего кровотечения, с развитием геморрагического шока, потерей сознания, снижением артериального давления, а также учащениям сердечных сокращений. Также появляются признаки раздражения брюшины. В послеродовой периоде не происходит отделения последа и, следовательно, его самостоятельного рождения.
В настоящее время выделено 3 основных клинических стадии развития разрыва матки по послеоперационному рубцу:
-
Стадия угрожающего разрыва. Появляется в виде незначительных болей в животе, а также тошнотой, рвотой и болями в пояснице.
- Стадия начавшегося разрыва. Характеризуется развитием мышечного тонуса, резкой болезненностью, усиливающейся при пальпации, а также развитием неполноценных и нерегулярных потуг или схваток с кровянистыми выделениями.
- Стадия совершившегося разрыва. Когда идёт ярко выраженная клиническая картина, если рубец успел разойтись.
Причин, приводящих к развитию рубца на матке может быть достаточно много. Это связано с повышенной диагностикой гинекологических патологий, возрастанием количества бесплодия, беспорядочной половой жизнью с отсутствием средств защиты, а также нежеланием женщин иметь много детей.
Основной причиной с точки зрения патогенеза является травматическое повреждение, с развитием потери целостности мышечной ткани в области матки.
Среди наиболее часто встречающихся причин можно выделить следующие:
-
Операция кесарево сечения. Данная операция всегда может будет сопровождаться развитием в последующем рубца на матке. Качество его будет зависеть от вида операции, а также протекания послеродового периода. Это может быть плановое или экстренное родоразрешение, которое завершится наложением швов на матку. Вид рубца напрямую зависит от разновидности операции. В настоящее время кесарево сечение является наиболее часто встречаемой причиной развития рубца на матке.
- Гинекологическая операция. Чаще всего она назначается женщинам, у которых развивается бесплодие на фоне имеющейся патологии. Это может быть миомэктомия, как консервативная, так и лапароскопическая. В данном случае происходит вылущивание узла из мышечной стенки с последующим восстановлением дефекта. Наиболее благоприятными в данном случае будут узлы на ножке или субсерозные, так как интрамуральные, располагающиеся непосредственно в стенке ведут к развитию большого дефекта ткани.
-
Кроме того, это может быть тубэктомия на фоне воспалительного процесса или при внематочной беременности. Анатомические дефекты органа, это могут быть аномалии строения или наличие различных перегородок, а также синехий. К наиболее часто проводимой операции, проводимой при анатомических дефектах относят удаление рудиментарной части при двурогой матке.
- Реконструктивная операция после случившегося разрыва матки. Обычно это происходит после рождения ребёнка, особенно при разрыве начавшемся с шейки, когда он продолжается за пределы внутреннего зева. Это на более неблагоприятный вид операции для дальнейшей беременности и возможных естественных родов.
- Инвазивные манипуляции на полости матки. Обычно это возникает из-за перфорации органа медицинскими инструментами, такими как кюретка или абортцанг. Приводят к развитию перфорации медикаментозные прерывания беременности, а также выскабливания полости матки. В редких случаях подобная картина возникает при эндоскопическом вмешательстве. Обычно в подобных случаях рубец имеет небольшие размеры, это связано с небольшим дефектов. В данном случае важна дальнейшая тактика, так как осложнить формирование рубца сможет воспалительный процесс из-за попадания содержимого полости матки.
- Также в данную группе относят и другие травматические воздействия. Это наиболее редко встречаемая категория, при которой идёт формирование рубца. Подобная ситуация возникает вследствие ранения передней брюшной стенки, во время катастроф, ДТП и других видов травм, а также при несчастных случаях. Иногда подобная ситуация возникает при оперативных вмешательствах или диагностических процедурах на органах брюшной полости.
В первую очередь рубцы разделяются по своим функциональным возможностям.
Это могут быть:
-
Состоятельные. При которых натронные Рубцовска ткани присутствуют участки эластичной ткани, образованные из волокон миометрия. В результате чего может происходить нормальный процесс сокращения, а также развиваться устойчивость к сокращениям и нагрузкам.
- Также это могут быть несостоятельные рубцы. Это малопластичный участок, который формируется из тканей не способных к растяжению. Представлен он комплексом соединительнотканных пучков и недоразвитых участков миометрия. Во время схваток они не сокращаются и не растягиваются, кроме того, они склонны к формированию разрывов при неправильной тактике родового процесса.
Кроме того, рубцы различаются и по локализации. Зависит это от вида оперативного вмешательства:
- Нижнесрединный или разрез в нижнем сегменте. Подобные виды характерны для операции кесарево сечения.
- Корпоральный разрез будет типичен для операции по реконструкции тела матки.
- Диффузное расположение рубца на матке возможно при удалении миомы или травматических воздействиях.
В настоящее время с развитием медицинских технологий диагностика не представляет трудности. Но большую опасность она представляет в том случае, если женщина приходит на приём уже беременной. Т.е. не проводится предварительная оценка качества состояния рубца на матке, и врач вынужден выбирать выжидательную тактику до момента второго и третьего скринингов.
Это связывают с тем, что вне состояния беременности даже на старых рубца сложно определить состоятельность, так как не происходит процесса растяжения матки.
К сожалению, оценить состояние рубца на матке можно лишь при проведении различных инструментальных исследований. На приеме и при внешнем осмотре врач может лишь заподозрить наличие рубцовых элементов на матке у женщины по наличию рубцов на передней брюшной стенке, или же уточнив данные анамнеза из которых можно сделать вывод, о произошедших процедурах.
Из методов инструментальной диагностики выделяют:
-
Самый распространённый и неинвазивный метод — ультразвуковое исследование. Оно позволяет оценить размеры рубца, а кроме того его состояние. При наличии соединительнотканного рубца определяется неровный или прерывистый контур, а также истонченность миометрия. Рядом с участком выявляются гиперэхогенные включения. В некоторых случаях в комплексе с ультразвуковым исследованием проводится доплеровское исследование, которое определяет степень кровотока в рубец и рядом окружающих тканей.
- Гистероскопия. Это инвазивное исследование, для определения наличия рубцовой ткани, а также оценки состояния полости матки. С помощью гистероскопии можно выявить участок с втяжением, а также истончение или наоборот фрагмент утолщенного миометрия. В большинстве случаев рубцовая ткань, даже если она не атипичная и состоятельная характеризуется более светлым участков на поверхности полости матки по сравнению с другими участками полости.
- Гистерография. Достаточно устаревший в настоящее время метод определения рубца в матке. Судить о его наличии, а также качестве можно лишь косвенно. В ходе диагностики может выявиться нарушение в положении матки, смещение в одну из сторон, а также дефект наполнения или истонченность с нарушением гладкости контуров. Более точной оценки о степени его состоятельности не существует.
Поскольку большую важность диагностика представляет именно в момент беременности, то выбирать следует неинвазивный и безопасный для плода способ. В настоящее время таким является ультразвуковая диагностика. Назначается она врачом начиная с 30 недель беременности, если имеются какие-либо нарушения в строении, то кратность повышается 7 или 10 дней. Кроме этого проводится доплеровское исследование и оценка жизнедеятельности плода с помощью кардиотокографии.
Это достаточно важный этап для женщины, так как именно от него будет дальнейшее ее протекание, а также развитие осложнений.
Предполагать возможное зачатие необходимо не ранее чем через два года после того как прошли предыдущие, именно за это время происходит процесс развития полноценного рубца на матке, но также этот промежуток должен быть не слишком длинным, достигать он должен не более 5-6 лет, так как в последствии даже полноценный робей подвергается склерозированию.
Подобный процесс в последствии приводит также к развитию несостоятельности и возможному разрыву рубца на матке. Требуется консультация специалиста с проведением диагностических мероприятий, если ещё до наступления беременности возникнет вопрос о предварительной метропластике.
Ещё несколько лет назад, женщина с рубцом на матке в обязательном порядке направлялась на дородовую госпитализацию и ей проводили операцию.
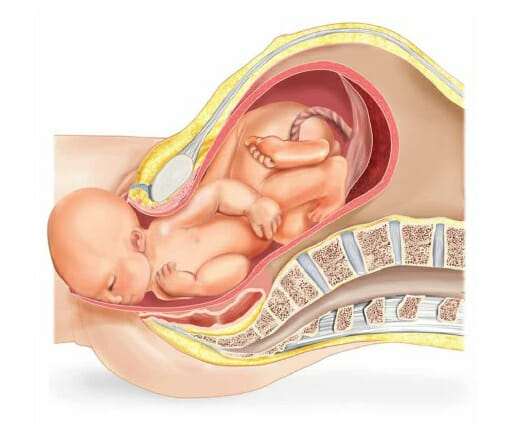
Во многих случаях они протекают без осложнений.
В ту группу, которые могут родить самостоятельно относят женщин с одной операцией кесарева сечения в анамнезе, условии поперечного разреза при данной операции, наличии признаков состоятельности рубцов, отсутствии прикреплений ткани плаценты к рубца, отсутствие заболеваний матери или осложнений течения беременности, а также правильном положении плода.
Операция кесарево сечения назначает повторное том случае, если:
-
Предыдущие роды путём данной операции проводились с продольным разрезом.
- Наличие в анамнезе более одних родов подобным способом или оперативных вмешательств на матке по другим причинам.
- Выявлена несостоятельность рубца. Отмечается большее количество соединительной ткани по сравнению с мышцами.
- Плацента прикрепляется к рубцу
- Большую опасность представляет патология при которой идёт врастание ткани плаценты в ткань рубца на матке, подобная ситуация грозит развитием профузного кровотечения.
- Выявлены случаи предлежащим плаценты или ее краевого расположения.
- Выявлении узкого таза у женщины или клинический узкий таз во время родового акта.
Последствия:
- Это могут быть самые различные варианты течения послеоперационного периода.
- В большинстве случаев самым серьезным осложнением является формирование спаечного процесса в органах малого таза.
- Также это могут быть воспалительные процессы.
- Развитие эндометриоза тела матки и распространение его за пределы органа.
Могут быть следующие осложнения:
-
Самым опасным осложнением является развитие несостоятельности рубца на матке.
- При последующей беременности есть риск того, что плацента может прикрепиться плотно или же вообще врасти в стенку матки, а также остаться на нижнем уровне в области внутреннего зёва. Предлежащие плаценты достаточно опасная патология, которая может привести к угрозе развития беременности.
- У женщины на фоне рубца может чаще развиваться фетоплацентарная недостаточность или же гипоксия плода.
- Кроме того, существенно возрастает риск не только самопроизвольного выкидыша, но и отслойка плаценты, а также развития преждевременной родовой деятельности.
К сожалению, в настоящее время медициной не разработано способов лечебных мероприятий, направленных на лечение рубцов на матке.
- При отсутствии беременности никакого лечения рубца на матке, при условии, что нет никаких осложнений и все в норме, не требуется.
- Если же беременность наступила, то тактика выбирается после определения состоятельности рубца и места прикрепления плодного яйца. Во время нормально протекающей беременности не требуется никаких специфических мероприятий, направленных на лечение рубца. Может лишь использоваться назначение лекарственных средств, направленных на улучшение кровообращения в системе мать — плацента — плод, так как существует вероятность, что беременность будет развиваться недостаточно полноценно.
- В случае, если на ранних сроках беременности выявлена выраженная несостоятельность рубца или прикрепление плодного яйца к данному участку женщине предлагается прерывание беременности во избежании возможных осложнений.
Это понятие достаточно неоднозначное в отношении рубца на матке:
- Если женщина не планирует беременности в дальнейшем, а также если послеоперационный период у неё протекал без осложнений, то прогноз будет благоприятным.
- Если женщина в последующем планирует рождение детей, то прогноз будет основываться в первую очередь на оценке состоятельности рубца.
- Если в после операционном периоде не возникало никаких осложнений, а также прошло достаточно времени для его полноценного формирования.
Кроме того, он будет складываться из понятий состояния динамического развития настоящей беременности.
Если женщина вовремя проходит все обследования, ребёнок имеет небольшую или среднюю для данного срока массу, кроме того, нет инфекции и многоводия, то прогноз будет благоприятным.
В первую очередь она сводится к правильной врачебной тактике:
-
Если это беременность, то на этапе планирования должны быть исключены все факторы риска и возможные патологии, которые приводят в дальнейшем к выбору оперативного способа родоразрешения.
- При родоразрешении через естественные родовые пути проводится оценка возможных осложнений и возможная их профилактика. Следует избегать ослабления потужной деятельности или дискоординации своевременным введением лекарственных средств.
- Кроме того, большое внимание уделяется профилактике воспалительных заболеваний, которые если не напрямую, то косвенно могут приводить к развитию оперативных способов родоразрешения. Так к ним можно отнести внематочную беременность или спаечный процесс.
- В некоторых случаях может возникать апоплексия яичника или разрыв кисты при несвоевременном лечении гинекологических патологий.
- Беременность следует планировать заблаговременно, если в данный момент она нежелательна, то следует подбирать меры контрацепции, которые предотвратят ее возникновение.
- Установка спирали также должна проводиться только специалистом, так как существует вероятность во время введения перфорации органа.
- Избегать травматического воздействияна органы брюшной полости.
источник
Рубец на матке — гистологически измененный участок маточной стенки, сформировавшийся после ее повреждения в ходе оперативных и диагностических вмешательств или травм. У небеременных женщин клинически не проявляется. При гестации и родах может осложниться разрывом с соответствующей симптоматикой. Для оценки состояния рубцовой ткани применяют гистерографию, гистероскопию, УЗИ тазовых органов. При угрожающем разрыве рекомендованы методы динамического наблюдения за состоянием плода (КТГ, допплерография маточно-плацентарного кровотока, УЗИ плода). Патология не подлежит лечению, но является одним из ключевых факторов, влияющих на выбор естественного или оперативного родоразрешения.
По различным данным, в последние годы число беременных с рубцом на матке увеличилось до 4-8% и даже более. С одной стороны, это связано с более частым родоразрешением методом кесарева сечения (в России так завершается до 16% беременностей, а в Европе и США — до 20%). С другой стороны, благодаря использованию современных хирургических техник улучшились репродуктивные возможности женщин с диагностированной миомой матки или анатомическими аномалиями этого органа. Кроме того, при наличии показаний гинекологи всё чаще решаются на вылущивание миомы на 14-18-й неделе беременности. Высокая вероятность осложнений беременности и родов при наличии рубца на маточной стенке требует особого подхода к их ведению.
Рубцевание маточной стенки происходит после различных травматических воздействий. Наиболее распространенными причинами замещения мышечных волокон миометрия рубцовой тканью являются:
- Кесарево сечение. Плановое или экстренное родоразрешение хирургическим путем завершается ушиванием разреза. На сегодняшний день это наиболее распространенная причина возникновения рубцов на матке.
- Гинекологические операции. Рубцовая ткань в стенке матки формируется после миомэктомии, тубэктомии при внематочной беременности, реконструктивной пластики с удалением рудиментарного рога двурогой матки.
- Разрыв матки в родах. Зачастую при разрыве тела или шейки матки с переходом за внутренний зев принимается решение о сохранении органа. При этом рана ушивается, а после ее заживления формируется рубец.
- Повреждение при инвазивных манипуляциях. Прободением стенки матки может завершиться хирургический аборт, диагностическое выскабливание, значительно реже — эндоскопические процедуры. После такого повреждения рубец обычно бывает небольшим.
- Травма живота. В исключительных случаях целостность маточной стенки нарушается при проникающих ранениях брюшной полости и малого таза во время ДТП, несчастных случаев на производстве и пр.
Формирование рубца на матке — естественный биологический процесс ее восстановления после механического повреждения. В зависимости от уровня общей реактивности и размера разреза, разрыва или прокола заживление маточной стенки может происходить двумя способами — путем реституции (полноценной регенерации) или субституции (неполноценного восстановления). В первом случае поврежденный участок замещается гладкомышечными волокнами миометрия, во втором — грубыми пучками соединительной ткани с очагами гиалинизации. Вероятность формирования соединительнотканного рубца возрастает у пациенток с воспалительными процессами в эндометрии (послеродовым, хроническим специфическим или неспецифическим эндометритом и т. п.). Для полного созревания рубцовой ткани обычно требуется не менее 2 лет. От типа заживления напрямую зависит функциональная состоятельность матки.
Клиническая классификация рубцов на матке основана на типе ткани, которой был замещен поврежденный участок. Специалисты в сфере акушерства и гинекологии различают:
- Состоятельные рубцы — эластичные участки, которые образованы волокнами миометрия. Способны сокращаться в момент схватки, устойчивы к растяжению и значительным нагрузкам.
- Несостоятельные рубцы — малоэластичные участки, образованные соединительнотканными и недоразвитыми мышечными волокнами. Не могут сокращаться при схватках, неустойчивы к разрыву.
При определении плана обследования и акушерской тактики важно учитывать локализацию рубцов. Рубцово-измененными могут быть нижний сегмент, тело, шейка с участком, прилегающим к внутреннему зеву.
Вне беременности и родов рубцовые изменения маточной стенки клинически никак не проявляются. В позднем гестационном периоде и родах несостоятельный рубец может разойтись. В отличие от первичного разрыва клинические проявления в этих случаях являются менее острыми, у некоторых беременных симптоматика на начальном этапе может отсутствовать. При угрозе повторного разрыва в дородовом периоде женщина отмечает боль разной интенсивности в эпигастрии, нижней части живота и пояснице. На стенке матки может прощупываться углубление. По мере усугубления патологии повышается тонус маточной стенки, появляются кровянистые выделения из влагалища. Прикосновение к животу беременной резко болезненно. О свершившемся разрыве по рубцу свидетельствует резкое ухудшение самочувствия со слабостью, бледностью, головокружением вплоть до потери сознания.
Разрыв старого рубца во время родов имеет практически такие же клинические признаки, что и при беременности, однако некоторые особенности симптоматики обусловлены родовой деятельностью. При начавшемся повреждении рубцовой ткани схватки и потуги усиливаются или ослабляются, становятся частыми, неритмичными, прекращаются после разрыва. Боль, ощущаемая роженицей во время схваток, не соответствует их силе. Движение плода по родовым путям задерживается. Если матка разрывается по старому рубцу с последней потугой, признаки нарушения целостности ее стенки вначале отсутствуют. После отделения плаценты и рождения последа нарастает типичная симптоматика внутреннего кровотечения.
Рубцовое изменение маточной стенки становится причиной аномалий в расположении и креплении плаценты — ее низкого расположения, предлежания, плотного крепления, приращения, врастания и прорастания. У таких беременных чаще наблюдаются признаки фетоплацентарной недостаточности и гипоксии плода. При значительных размерах рубца и его локализации в истмико-корпоральном отделе повышается угроза отслойки плаценты, самопроизвольного аборта и преждевременных родов. Наиболее серьезной угрозой для беременных с рубцовыми изменениями маточной стенки является разрыв матки при родах. Такое патологическое состояние зачастую сопровождается массивной внутренней геморрагией, ДВС-синдромом, гиповолемическим шоком и в подавляющем большинстве случаев – антенатальной гибелью плода.
Ключевой задачей диагностического этапа у больных с предполагаемым рубцом на матке является оценка его состоятельности. Наиболее информативными методами обследования в таком случае считаются:
- Гистерография. О несостоятельности рубцовой ткани свидетельствует измененное положение матки в полости таза (обычно с ее значительным смещением вперед), дефекты наполнения, истончение и зазубренность контуров внутренней поверхности на участке возможного рубца.
- Гистероскопия. В области рубцевания может отмечаться втяжение, свидетельствующее об истончении миометрия, утолщение и белесоватая окраска при наличии большого массива соединительной ткани.
- Гинекологическое УЗИ. Соединительнотканный рубец отличается неровным или прерывистым контуром, миометрий обычно истончен. В маточной стенке определяется много гиперэхогенных включений.
Полученные в ходе исследований данные учитывают при планировании следующей беременности и разработке плана ее ведения. С конца 2-го триместра таким беременным раз в 7-10 дней выполняют УЗИ рубца на матке. Рекомендованы УЗИ плода, допплерография плацентарного кровотока. При подозрении на угрожающий разрыв по рубцу в родах с помощью наружного акушерского исследования оценивают форму матки и ее сократительную активность. В ходе УЗИ определяют состояние рубцовой ткани, выявляют участки истончения миометрия или его дефекты. Для наблюдения за плодом применяют ультразвуковое исследование с допплерометрией и кардиотокографию. Дифференциальную диагностику проводят с угрожающим абортом, преждевременными родами, почечной коликой, острым аппендицитом. В сомнительных случаях рекомендован осмотр уролога и хирурга.
В настоящее время каких-либо специфических способов лечения рубцовых изменений на матке не существует. Акушерская тактика и предпочтительный способ родоразрешения определяются состоянием рубцовой зоны, особенностями течения гестационного периода и родов. Если при эхографии было определено, что плодное яйцо прикрепилось к стенке матки в области послеоперационного рубца, женщине рекомендуют прервать беременность при помощи вакуум-аспиратора. При отказе пациентки от аборта обеспечивается регулярный контроль над состоянием матки и развивающегося плода.
Самостоятельные роды при рубце на матке рекомендованы женщинам с одним ранее перенесенным кесаревым сечением, выполненным через поперечный разрез. Обязательными условиями для выбора в пользу естественного родоразрешения являются неосложненная беременность, состоятельность рубцовой ткани, нормальное функционирование плаценты и ее крепление вне зоны рубцовых изменений, головное предлежание плода, его соответствие размерам таза матери. В таких случаях беременную госпитализируют на 37-38 неделе беременности для комплексного обследования. Для улучшения прогноза с началом родов показано назначение спазмолитиков, антигипоксических и седативных препаратов, средств для улучшения фетоплацентарного кровотока.
Пациенткам с высоким риском повторного разрыва рекомендовано оперативное родоразрешение. Прямыми показаниями являются:
- Продольный рубец. Вероятность расхождения рубцовой ткани после рассечения маточной стенки в продольном направлении в разы выше, чем при поперечных разрезах.
- Наличие более одного рубца. Если женщина перенесла больше одного кесарева сечения, беременность завершают хирургическим способом.
- Некоторые гинекологические вмешательства. Консервативная миоэктомия узла на задней стенке матки, реконструктивная пластика при аномалиях развития матки и операция по поводу шеечной беременности являются противопоказаниями к естественным родам.
- Перенесенный ранее разрыв матки. Если прошлые роды осложнились разрывом маточной стенки, очередную беременность завершают кесаревым сечением.
- Несостоятельность рубца. При выявлении диагностических признаков преобладания в области рубца грубоволокнистой соединительной ткани выполняют операцию.
- Патология плаценты. Хирургическое родоразрешение показано при предлежании плаценты или ее расположении в зоне рубцевания.
- Клинически узкий таз. Нагрузки, возникающие при прохождении плода, размеры которого не соответствуют тазу роженицы, как правило, провоцируют повторный разрыв.
Если во время самопроизвольных родов у роженицы, имеющей рубец на матке, возникла угроза разрыва, кесарево сечение выполняется в экстренном порядке. После операции дефект маточной стенки ушивается. Экстирпацию матки осуществляют лишь при обширных повреждениях с невозможностью ушивания или возникновении массивных интралигаментарных гематом.
Выбор правильной акушерской тактики и динамическое наблюдение за беременной сводит к минимуму вероятность осложнений во время беременности и в процессе родов. Женщине, перенесшей кесарево сечение или гинекологические хирургические вмешательства, важно планировать беременность не ранее чем через 2 года после хирургического вмешательства, а при ее наступлении регулярно посещать акушера-гинеколога и выполнять его рекомендации. Для профилактики повторного разрыва необходимо обеспечить грамотное обследование пациентки и постоянное наблюдение за рубцом, выбрать оптимальный способ родоразрешения с учетом возможных показаний и противопоказаний.
источник
- Наличие рубца на матке протекает без каких-либо симптомов.
- Разрыв матки по рубцу — серьезное осложнение наличия рубца на матке, которое проявляется характерными симптомами:
- болями в среднем и нижнем отделах живота;
- кровянистыми выделениями из половых путей;
- сильными и неритмичными схватками (мышечные сокращения матки);
- ухудшением самочувствия матери: снижением артериального давления, частым и едва ощутимым пульсом, бледностью кожных покровов, тошнотой и рвотой.
- Кесарево сечение – разрыв матки может возникнуть в месте, где маточная стенка была разрезана для извлечения ребенка (чаще всего это нижняя треть матки).
- Миомэктомия (вылущивание (удаление) миомы (узлового доброкачественного образования мышечного слоя стенки матки)) – в области миомы мышечный слой стенки матки значительно истончается.
- Перфорация матки (прокалывание стенки матки) в ходе аборта или диагностического выскабливания.
- Восстановительные операции на матке:
- после разрыва матки (нарушение целостности ее стенок);
- удаление рудиментарного (остаточного) рога матки (врожденного порока развития матки, при котором матка имеет выросты, напоминающие по форме рога — двурогая матка).
- Операции по поводу внематочной беременности (зародыш находится вне полости матки):
- удаление маточной трубы из-за трубной беременности (зародыш прикрепляется к стенке маточной трубы) с участком матки;
- удаление шейки матки из-за шеечной беременности (зародыш прикрепляется к стенке шейки матки) с участком матки.
Врач акушер-гинеколог поможет при лечении заболевания
Рубец на матке во время беременности не требует специфического лечения.
Роды у женщин с рубцом на матке могут протекать как через естественные родовые пути, так и при помощи операции кесарева сечения.
Роды через естественные родовые пути у женщин с рубцом на матке возможны при:
- одном кесаревом сечении в прошлом с поперечным рубцом на матке;
- отсутствии хронических заболеваний и акушерских осложнений у женщины (гестоз (тяжелое течение беременности с повышением артериального давления и нарушением функций почек), плацентарная недостаточность (нарушение функции плаценты (детское место));
- состоятельности рубца (полное восстановление мышечных волокон в области рубца матки);
- расположении плаценты вне области рубца;
- головном предлежании плода (расположение плода головкой вниз к внутреннему отверстию шейки матки);
- соответствии размеров таза матери и плода.
Оперативное родоразрешение путем кесарева сечения в случае наличия рубца на матке показано при:
- одном кесаревом сечении в прошлом с продольным рубцом на матке;
- наличии двух и более рубцов на матке;
- несостоятельности рубца (преобладание соединительной ткани в области рубца матки);
- расположении плаценты в области рубца;
- предлежании плаценты (низкое прикрепление плаценты, при котором она частично перекрывает внутреннее отверстие шейки матки);
- несоответствии размеров таза матери и плода (клинически узкий таз);
- рубцах после миомэктомии (удалении миомы (узлового доброкачественного образования мышечной стенки матки) по задней стенке матки;
- рубцах на матке после восстановительных операций (коррекция врожденных пороков матки, ушивание разрывов матки (нарушение целостности слоев маточной стенки));
- рубцах на матке после шеечной беременности (зародыш прикрепился к стенке шейки матки, вне полости матки).
При возникновении осложнения – разрыва матки по рубцу – показана экстренная операция кесарева сечения для скорейшего извлечения плода и спасения жизни матери и ребенка. Дефект стенки матки после извлечения ребенка ушивается.
Операция по удалению матки проводится только при крайне большом дефекте стенок матки и невозможности его ушивания.
- Плацентарная недостаточность (нарушение функций плаценты (детского места)).
- Гипоксия плода (тяжелое состояние плода, вызванное его недостаточным кровоснабжением в связи с плацентарной недостаточностью).
- Аномалии (нарушения) расположения и прикрепления плаценты:
- низкое расположение плаценты (расположение плаценты менее 6 см от внутреннего зева матки (внутреннего отверстия шейки матки));
- предлежание плаценты (низкое прикрепление плаценты, при котором она частично перекрывает внутреннее отверстие шейки матки)
- плотное прикрепление плаценты (прикрепление плаценты в базальном слое стенки матки (более глубоком слое слизистой оболочки матки, чем децидульный (где в норме должно происходить прикрепление));
- приращение плаценты (прикрепление плаценты к мышечному слою стенки матки);
- врастание плаценты (плацента врастает в мышечный слой более, чем на половину его толщины);
- прорастание плаценты (плацента прорастает мышечный слой и внедряется в самый наружный слой матки – серозный).
- Угроза прерывания беременности (угроза выкидыша, преждевременных родов).
- Разрыв матки (нарушение целостности стенок матки).
- Развитие синдрома диссеминированного внутрисосудистного свертывания (тяжелого нарушения свертывающей системы крови с возникновением тромбов (внутрисосудистых сгустков крови) и кровотечений).
- Геморрагический шок (прогрессивное нарушения жизненно важных функций нервной системы, системы кровообращения и дыхания на фоне потери значительного количества крови).
- Планирование беременности и подготовка к ней (выявление и лечение хронических заболеваний женщины, исключение нежелательной беременности). Рекомендуется планировать беременность не ранее, чем через 2 года после операций на матке.
- Своевременная постановка беременной на учет в женской консультации (до 12 недель беременности).
- Регулярное посещение акушера-гинеколога (1 раз в месяц в 1 триместре, 1 раз в 2-3 недели во 2 триместре, 1 раз в 7-10 дней в 3 триместре).
- Ранее определение факторов риска разрыва матки по рубцу у беременной.
- Тщательное наблюдение за имеющимся рубцом на матке с помощью ультразвукового исследования (УЗИ) – как мера профилактики угрозы разрыва матки по рубцу.
- Решение вопроса о плановом кесаревом сечении как методе родоразрешения при наличии рубца на матке.
ИНФОРМАЦИЯ ДЛЯ ОЗНАКОМЛЕНИЯ
Необходима консультация с врачом
« Руководство по амбулаторно-поликлинической помощи в акушерстве и гинекологии» под редакцией В.И. Кулакова. – М.:« ГЭОТАР-Медиа», 2007 г.
« Неотложная помощь в акушерстве и гинекологии: краткое руководство» под ред. В.Н. Серова. – М: « ГЭОТАР-Медиа», 2011.
« Акушерство: национальное руководство» под ред. Э.К. Айламазяна. – М.: « ГЭОТАР-Медиа», 2013.
- Выбрать подходящего врача акушер-гинеколог
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации
источник


 По мере прогрессирования беременности, даже при хорошем рубец женщина может ощущать тянущую боль в области раны, а также повышение тонуса мышечной стенки. Никаких вмешательств не предпринимается.
По мере прогрессирования беременности, даже при хорошем рубец женщина может ощущать тянущую боль в области раны, а также повышение тонуса мышечной стенки. Никаких вмешательств не предпринимается. Большую опасность представляет развитие разрыва рубца на матке в момент естественных родов. Начинается проявление разрыва с изменения симптоматики, изменяется характер как самих схваток, так и дальнейшей потужной деятельности. Изменяется не только характер схваток, которые были ранее, но также и потуг. Может проявляться усилением или ослаблением, появляется учащение, потеря ритмичности, а также их полное прекращение. После произошедшего разрыва женщина, как правило, перестаёт чувствовать на некоторое время боль, потери моментально прекращаются. Это будет обусловлено потерей импульсов в полости матки и нарушением изоэлектрический потенциалов, которые и создают родовую деятельность. Матка перестаёт выполнять свои функции. Если данный процесс происходит вначале потужной деятельности, то плод может не продвигаться по родовым путям, а следовательно не произойдёт рождения.
Большую опасность представляет развитие разрыва рубца на матке в момент естественных родов. Начинается проявление разрыва с изменения симптоматики, изменяется характер как самих схваток, так и дальнейшей потужной деятельности. Изменяется не только характер схваток, которые были ранее, но также и потуг. Может проявляться усилением или ослаблением, появляется учащение, потеря ритмичности, а также их полное прекращение. После произошедшего разрыва женщина, как правило, перестаёт чувствовать на некоторое время боль, потери моментально прекращаются. Это будет обусловлено потерей импульсов в полости матки и нарушением изоэлектрический потенциалов, которые и создают родовую деятельность. Матка перестаёт выполнять свои функции. Если данный процесс происходит вначале потужной деятельности, то плод может не продвигаться по родовым путям, а следовательно не произойдёт рождения. Стадия угрожающего разрыва. Появляется в виде незначительных болей в животе, а также тошнотой, рвотой и болями в пояснице.
Стадия угрожающего разрыва. Появляется в виде незначительных болей в животе, а также тошнотой, рвотой и болями в пояснице.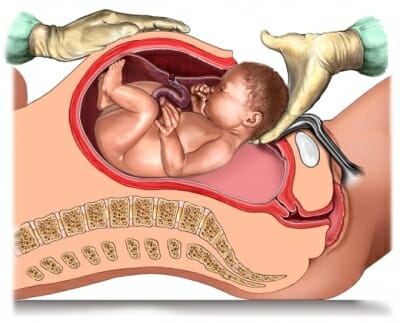 Операция кесарево сечения. Данная операция всегда может будет сопровождаться развитием в последующем рубца на матке. Качество его будет зависеть от вида операции, а также протекания послеродового периода. Это может быть плановое или экстренное родоразрешение, которое завершится наложением швов на матку. Вид рубца напрямую зависит от разновидности операции. В настоящее время кесарево сечение является наиболее часто встречаемой причиной развития рубца на матке.
Операция кесарево сечения. Данная операция всегда может будет сопровождаться развитием в последующем рубца на матке. Качество его будет зависеть от вида операции, а также протекания послеродового периода. Это может быть плановое или экстренное родоразрешение, которое завершится наложением швов на матку. Вид рубца напрямую зависит от разновидности операции. В настоящее время кесарево сечение является наиболее часто встречаемой причиной развития рубца на матке.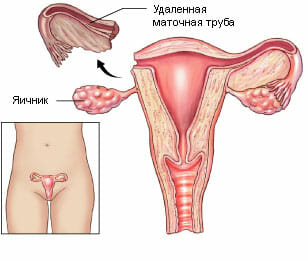 Кроме того, это может быть тубэктомия на фоне воспалительного процесса или при внематочной беременности. Анатомические дефекты органа, это могут быть аномалии строения или наличие различных перегородок, а также синехий. К наиболее часто проводимой операции, проводимой при анатомических дефектах относят удаление рудиментарной части при двурогой матке.
Кроме того, это может быть тубэктомия на фоне воспалительного процесса или при внематочной беременности. Анатомические дефекты органа, это могут быть аномалии строения или наличие различных перегородок, а также синехий. К наиболее часто проводимой операции, проводимой при анатомических дефектах относят удаление рудиментарной части при двурогой матке.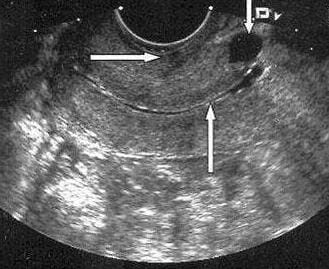 Состоятельные. При которых натронные Рубцовска ткани присутствуют участки эластичной ткани, образованные из волокон миометрия. В результате чего может происходить нормальный процесс сокращения, а также развиваться устойчивость к сокращениям и нагрузкам.
Состоятельные. При которых натронные Рубцовска ткани присутствуют участки эластичной ткани, образованные из волокон миометрия. В результате чего может происходить нормальный процесс сокращения, а также развиваться устойчивость к сокращениям и нагрузкам. Самый распространённый и неинвазивный метод — ультразвуковое исследование. Оно позволяет оценить размеры рубца, а кроме того его состояние. При наличии соединительнотканного рубца определяется неровный или прерывистый контур, а также истонченность миометрия. Рядом с участком выявляются гиперэхогенные включения. В некоторых случаях в комплексе с ультразвуковым исследованием проводится доплеровское исследование, которое определяет степень кровотока в рубец и рядом окружающих тканей.
Самый распространённый и неинвазивный метод — ультразвуковое исследование. Оно позволяет оценить размеры рубца, а кроме того его состояние. При наличии соединительнотканного рубца определяется неровный или прерывистый контур, а также истонченность миометрия. Рядом с участком выявляются гиперэхогенные включения. В некоторых случаях в комплексе с ультразвуковым исследованием проводится доплеровское исследование, которое определяет степень кровотока в рубец и рядом окружающих тканей. Предыдущие роды путём данной операции проводились с продольным разрезом.
Предыдущие роды путём данной операции проводились с продольным разрезом.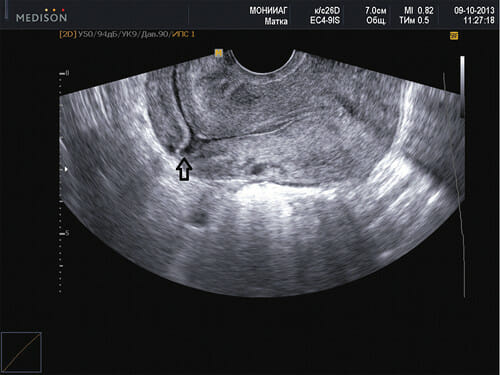 Самым опасным осложнением является развитие несостоятельности рубца на матке.
Самым опасным осложнением является развитие несостоятельности рубца на матке. Если это беременность, то на этапе планирования должны быть исключены все факторы риска и возможные патологии, которые приводят в дальнейшем к выбору оперативного способа родоразрешения.
Если это беременность, то на этапе планирования должны быть исключены все факторы риска и возможные патологии, которые приводят в дальнейшем к выбору оперативного способа родоразрешения.