По статистике 20 % людей хотя бы раз в жизни испытали на себе симптомы крапивницы.
Заболевание это крайне неприятное, так как сопровождается высыпаниями на коже и нестерпимым зудом, от которого хочется избавиться как можно скорее.
Как лечить крапивницу народными средствами у взрослых? Народная медицина имеет в своей копилке немало средств, способных помочь излечиться от этого недуга в самые короткие сроки.

При внедрении в организм аллергена происходит выброс в ткани и, в частности, в кровь гистамина, в результате чего повышается проницаемость капилляров и отекает околососудистое пространство.
Эти процессы и обуславливают развитие крапивницы в виде характерных высыпаний.
Недуг может иметь острую или хроническую форму.
Как правило, при прекращении соприкосновения с аллергеном болезнь через непродолжительное время проходит.
По причинам возникновения крапивницу делят на физическую, холодовую, тепловую, солнечную, лекарственную, вибрационную. Проявиться она может совершенно внезапно в следующих случаях:
- употребление аллергенных продуктов (цитрусовые, шоколад, яйца, клубника, сыр, грибы, в редких случаях рыба и др.);
- контакт с определенными видами растений;
- переохлаждение или наоборот перегрев тела;
- попадание солнечных лучей на чувствительную кожу;
- укусы комаров и других насекомых;
- сильный эмоциональный стресс;
- употребление продуктов, в которых содержатся красящие вещества, консерванты, различные пищевые добавки;
- прием некоторых лекарств («Аспирина», «Напроксена», «Ибупрофена» и др.);
- чрезмерные спортивные нагрузки.
Также недуг может быть постоянным спутником человека с повышенной чувствительностью к теплу и холоду. Хроническая крапивница не покидает больного в течение срока от нескольких месяцев до 5 лет, а иногда и дольше, то затухая, то возникая вновь.

Они похожи на следы от ожогов крапивой, из-за чего болезнь и была так названа. Высыпания при крапивнице сопровождаются жжением и сильным зудом.
Они могут наблюдаться на всех частях тела и даже на губах, языке, слизистой гортани и неба. В острую фазу крапивницы больные жалуются на озноб, головные боли и общее недомогание.
При сильном проявлении недуга, так называемом отеке Квинке или же гигантской крапивнице, кроме высыпаний на коже отекают слизистая оболочка гортани, губы, щеки и веки.
Если у вас такая крапивница, народные методы лечения здесь не уместны. Она требует незамедлительного вызова врача, госпитализации и срочного лечения.
Если же не все так критично, то можно пробовать какое-нибудь проверенное средство от крапивницы у взрослых и лечиться народными средствами.
Первой помощью при развитии любой формы крапивницы являются прием антигистаминных препаратов и очистка желудка с использованием порции слабительного. Заболевание требует обязательного посещения врача. Специалист выявит возможный аллерген и при необходимости назначит дополнительное исследование, если причина заключается во внутренних проблемах организма. Дальнейшее лечение крапивницы зависит от поставленного диагноза.
Крапивница — народные средства лечения. Есть немало проверенных временем народных методов, успешно помогающих в лечении крапивницы. При легкой форме заболевания они быстро снимают неприятные симптомы в виде высыпаний и сильного зуда и способствуют скорому выздоровлению, а в серьезных случаях существенно облегчают течение болезни.
«Клин клином вышибают!» — как говорится. И в самом деле — есть лучшее народное средство от крапивницы у взрослых — крапива.
Это растение обладает множеством полезных свойств и показывает отличные результаты в лечении крапивницы.
Крапива очищает кровь, выводит аллергены, устраняет раздражение и зуд. Жгучую траву можно применять в виде настоев, отваров и в качестве наружного средства.
Хорошо показали себя следующие рецепты с использованием крапивы:
- Запарить кипятком (200 мл) одну ст ложку цветочков крапивы. Укутав, настоять (30 минут), а затем профильтровать. Пить лечебный настой по 100 мл чуть теплым — до 5 приемов в сутки или по 200 мл не более 3 раз в сутки.
- Способствует лечению крапивницы чай из крапивы (ст л травы на чашку кипятка). Полезно добавить ч ложечку меда, дождавшись, когда чай немного остынет.
- Залить 50 г листочков крапивы водой объемом 500 мл и варить 3 минуты. Далее нужно дать смеси настояться в течение 50-60 минут и профильтровать ее. Отвар применять в виде примочек, прикладывая их на места высыпаний до 5 раз в сутки.
- Можно заморозить настой крапивы в специальных формочках, а затем в течение дня протирать кусочками полезного льда места высыпаний. Этот метод не рекомендуется применять при повышенной чувствительности к холоду.
- Нарвать свежей крапивы и заварить в тазу. Омывать отваром места высыпаний по несколько раз на дню. Зимой для лечения крапивницы можно использовать сухую траву.
- Свежую крапиву вместе с корнями промыть, положить в емкость, залить водой и кипятить 5 минут. Далее отвар остудить и принимать с ним ванны. В дополнение к лечению этот же отвар можно выпивать по 65 мл трижды на протяжении суток.
- Если попариться в бане крапивным веником, можно вылечиться от крапивницы намного быстрее.
В лечении крапивницы сельдерей служит эффективным болеутоляющим и мочегонным средством. Используется для этого корень растения. Применяется он следующим образом:
- Сок корня растения принимать по 2 ч ложечки трижды в сутки за 30-35 минут до еды. Сок также полезно прикладывать к пораженной коже.
- Пару ст ложек мелко порезанного корешка залить остуженной кипяченой водой (200 мл) и настаивать около 2 часов. Выпивать треть стакана настоя утром, днем и вечером за полчаса до еды.
- Выжать сок укропа, развести его чуть теплой водой в пропорции 1:2 и прикладывать компрессы со средством к коже при зуде.
- Развести ст ложку соды в стакане теплой воды, смачивать в этом растворе мягкую ткань и накладывать ее на области высыпаний на 10 минут.
- Смесь из ромашки и череды, взятых по ст ложке, заварить стаканом кипятка и делать примочки с этим отваром.
- Траву и цветочки клевера лугового измельчить с помощью блендера, отжать сок и накладывать ткань, смоченную в нем, к местам высыпаний на 3-5 минут для снятия зуда.
- При обильных высыпаниях в лечении крапивницы помогают компрессы из тертого сырого картофеля. Продолжительность такого лечения — около получаса. После нее картофельная масса смывается теплой водой.
Причины от чего бывает крапивница разные. Среди них алкоголь и нервные срывы. Она может появиться как при беременности, так и после родов.
Узнайте как навсегда избавиться от болезни с помощью мазей и средства МКБ 10. Можно ли мыться и заразно ли? Ответы на эти вопросы вы найдете на нашем сайте.
- При обильных высыпаниях хорошо помогают теплые ванны с содой (на ванну достаточно полкило соды). Принимать процедуры продолжительностью не более получаса утром и вечером. После принятия ванны рекомендуется обтирать тело соком свежего помидора, водой с разведенным в ней уксусом или миндальным маслом в смеси с ментолом.
- Еще один рецепт раствора для ванны: 250 г дубовой коры варить в 2 литрах воды 20 минут, профильтровать и добавить отвар в ванну с водой. Принимать ванну не более четверти часа раз в сутки.
- Стакан «Геркулеса» залить 400 мл кипятка, настоять и вылить в ванну, наполненную водой. Оздоравливаться овсяными ваннами можно каждый день продолжительностью около 20 минут. Они отлично снимают раздражение и зуд.
- Тысячелистником. Заварить ст ложку свежей или сухой травы крутым кипятком (200 мл), настаивать 45-50 минут и выпивать треть стакана 3 раза в сутки до трапезы. Тысячелистник улучшает кровообращение и обладает противоаллергическим, вяжущим, потогонным и мочегонным действием.
- Мятой перечной. 10 г свежей или сухой мяты перечной заварить кипятком (100 мл) и настоять в течении 20-25 минут. Принимать настой по ст ложке трижды в сутки. Мята успокаивает и снимает раздражение.
- Корнем солодки. Небольшой кусочек корня размером с фасолинку употреблять по утрам и вечерам.
- Зверобоем. Хорошо справляется с высыпаниями при крапивнице зверобойное масло. Приготовить его лучше самостоятельно. Для этого сухую траву нужно растереть в порошок и залить оливковым или подсолнечным маслом (достаточно 1 литра). Полученную смесь отправить в теплое место и настаивать на протяжении 12 суток, после чего процедить. Смазывать места высыпаний на коже за 8 часов до водных процедур и после них.
- Хреном. Смешать по паре ст ложек сока свежего хрена и меда. Принимать по ч ложечке этой смеси трижды в сутки.
- Майораном. Очень полезны при лечении крапивницы ванны с настоем майорана (200 г травы на 2 литра воды).
- Шишками хмеля. Растереть четверть стакана шишек хмеля, залить их кипятком (200 мл) и, укутав, настаивать 20-25 минут. Выпивать процеженный настой по трети стакана три раза на дню за полчаса до еды.
- Смесь череды и шишек хмеля, взятых по 1 ч ложечке, заварить 150 мл кипятка, а затем настаивать около 30 минут. Выпивать горячий настой перед сном.
- Высушенную и растертую ряску болотную употреблять по ст ложке, запивая водой, четырежды в сутки за 30-35 минут до трапезы.
- Размолоть корешок одуванчика и плоды шиповника, взятые по половинке ст ложки, и заварить эту смесь кипятком (200 мл). Пить настой по трети стакана трижды в сутки перед едой. Продолжительность курса лечения крапивницы — до 3 месяцев.
- Смешать взятые в равных частях настойку валерианы и настойку боярышника и разводить 30 капелек в 30 мл воды. Принимать перед сном в качестве укрепляющего и успокаивающего средства.
- Соединить равные части листочков грецкого ореха, листьев фиалки трехцветной и измельченного корня репейника. Пару ложек получившейся смеси заварить кипятком (200 мл), настоять и профильтровать. Выпивать треть стакана до 4 раз на протяжении суток.
- Очень полезно при крапивнице употреблять испеченную в золе картошку.
- Взять 4 морковки, пару яблок, пучочек петрушки, 2 средних соцветия цветной капусты и, смешав все овощи, выжать из них сок. Пить его дважды или трижды на дню за 30 минут до трапезы.
- Тонизирует и успокаивает кожу отвар из фасоли. Две части фасоли варить 50-60 минут в 10 частях воды.
- 4 средних луковицы измельчить, залить литром прохладной кипяченой воды и ночь настаивать. Выпивать этот настой на протяжении дня.
- Смазывание пораженных участков оливковым маслом помогает при зуде.
- Замесить на воде тесто из полкило ржаной муки и 100 г полыни и поставить отстаиваться на 30 минут. Сделать из теста плоские лепешки и прикладывать на 20-25 минут на места высыпаний, после чего смывать теплой водичкой. Процедуру можно выполнять ежедневно.
Крапивница любого происхождения требует гипоаллергенной диеты. По назначению врача, при острой форме болезни и вовсе применяется лечебное голодание в течение 3 суток с приемом достаточного объема жидкости.
После голодания в рацион пациента постепенно вводятся продукты с наблюдением за реакцией организма. Если высыпания отсутствуют, продукт разрешается употреблять.
При наличии же симптомов крапивницы организм пациента вновь подвергается очищению, а опасный продукт раз и навсегда исключается из пищевого рациона.

Продукты с высокой и даже низкой степенью аллергенности способны осложнять течение болезни и препятствовать выздоровлению.
Диета обязательно должна быть обговорена с лечащим врачом.
При крапивнице нельзя употреблять следующие продукты:
- ягоды, фрукты и овощи красного цвета, цитрусовые, сухофрукты;
- мясо, рыба, морепродукты, яйца;
- молоко, кофе, чай, какао, сладкая газированная вода, спиртное;
- шоколад, различные сладости, мед, орехи;
- копчености, маринады, колбасы, консервированные продукты;
- выпечка, торты, пирожные.
Так что, если люди спрашивают что настаивают на водке чтобы вылечить крапивницу, то ответ однозначен — спиртное и спиртосодержащие лекарства противопоказаны.
- кисломолочные продукты;
- отварную и печеную картошку;
- цельнозерновой хлеб, макароны из пшеницы твердых сортов;
- каши из овса, пшена, гречки, риса;
- нежирное мясо в отварном или тушеном виде;
- овощные супы, вареные овощи, печеные яблоки;
- оливковое и подсолнечное масло;
- несладкие галеты.
По мере выздоровления после выявления аллергена пищевой рацион можно пополнять другими продуктами.
Фото крапивницы, симптомы и лечение у взрослых народными средствами которой посвящена эта статья:
Полезное видео здесь:
При всех неприятных симптомах крапивница является заболеванием, которое чаще всего успешно поддается лечению. Самое главное при этом — вовремя обратиться к врачу, соблюдать его рекомендации и дополнять терапию народными методами.
источник
С проблемой крапивницы хотя бы раз в жизни сталкивается близко 90% населения, и у многих из них заболевание исчезает также быстро, как и возникло. Но оно имеет свойство вскоре появиться снова. Чтобы избавиться от крапивницы раз и навсегда, можно воспользоваться рецептами народной медицины.
Крапивницей называют дерматологическое заболевание, реакцией которого чаще всего выступает аллергия. Оно может проходить в острой и хронической формах. Заболевание отличается от многих тем, что имеет свойство внезапно появляться. Крапивница является индивидуальной реакцией организма на определенный раздражитель, поэтому заболевание абсолютно не заразно для окружающих.
Чаще всего, самой распространенной причиной возникновения крапивницы является аллергическая реакция. Аллергеном могут выступать различные вещи. Например, лекарственные препараты (сыворотки, вакцина, гемедезы, ферменты) или пища (яйца, рыба, молоко, мясо), одежда (шерсть, синтетика) или вдыхаемый воздух (цвет черемухи, цвет амброзии), мороз, жара или резкая перемена температуры. Развитие заболевание в основном происходит в связи с выделением гистамина. В том числе, крапивница может развиться от перенесенного стресса или в процессе гормонального сбоя.
Хроническая форма крапивницы возникает в связи со сбоями работы печени, желудка или почек. Также к хронической форме может привести чувствительность организма к солнечному свету.
У маленьких детей крапивница может возникнуть от детских смесей или при перекармливании, а также на возникновение заболевания могут повлиять укусы насекомых.
При данном заболевании на разных участках тела возникают кожные высыпания, количество которых неограниченно. Сыпь приобретает ярко-розовый оттенок с размытыми контурами вокруг. Воспаленные кожные участки имеют плотную консистенцию. Больного преследует постоянный зуд. Возникшие воспаления держатся на теле близко двух часов, а затем просто исчезают абсолютно бесследно, а через некоторое время снова появляются. Длится подобное заболевание от нескольких дней до нескольких долгих месяцев.
Если крапивница приобретает острую форму, больные жалуются на частые головные боли, озноб и общее недомогание. При том, на теле появляется сыпь в виде волдырей, которая сопровождается сильным жжением и зудом. Волдыри появляются на различных участках кожи, даже на губах, гортани и языке.
Все симптомы крапивницы в любом возрасте проявляются практически одинаково.

Так как крапивница очень часто появляется в связи с употреблением каких либо продуктов, в первую очередь нужно очистить желудок, чтобы максимально быстро избавится от заболевания. Перед лечением нужно очистить кишечник, а для этого выпить любое проносное средство, например глоток касторового масла.
Чтобы продезинфицировать кишечник, нужно приготовить народное средство из чистотела. Для этого нужно залить кружкой воды пучочек травы чистотела, довести до кипения и настоять 10 минут. Настой нужно пить несколько раз в день.
Избавится от зуда, поможет салициловая кислота или спиртовой ментол. Одним из растворов нужно промокнуть пораженные участки тела. Делать это удобно с помощью ватного диска. Через несколько минут зуд уменьшится, а потом и вовсе исчезнет.
Как бы странно это ни звучало, но самым эффективным средством против крапивницы является крапива.
Для приготовления примочек нужно залить водой (приблизительно 500 мл) щипку листьев 
Также отвар из крапивы можно принимать во внутрь. Следует залить 0.5 л горячей воды 1 жменю листьев крапивы. Использовать можно как свежие, так и высушенные листья. Затем нужно замотать посуду полотенцем и через пол часа пропустить через ситечко. Процеженный отвар нужно принимать по 100 г 5 раз в сутки.
Если крапивница появилась летом или весной, можно нарвать ее большое количество, приблизительно полное ведро, залить водой до верха и прокипятить 10 минут, затем набрать в ванную воды и вылить туда концентрированный крапивный отвар из ведра. Принимать ванную можно от 10 минут, а дальше сколько получится.
Также, кроме этого можно попариться в бане, но вместо дубового веничка использовать веник из крапивы.
При крапивнице можно использовать глухую крапиву. Ее добавляют в летние салаты, мелко порезав. Также, из глухой крапивы можно приготовить настой. Для этого нужно измельчить сухие листья крапивы и залить их кипятком в пропорции 1:10. Пить получившийся настой нужно по 50 г утром, в обед и вечером.
Прекрасное растение, избавляющее от крапивницы — майоран. Из него следует приготовить концентрированный настой, в пропорции 1 к 1, приблизительно 300 г майорана на 3 литра воды, затем отвар нужно добавить в ванную с водой и в ней искупаться.Также, можно принимать ванны, используя подобный отвар из коры дуба или грецких орехов.
Хорошо тонизирует кожу фасолевый отвар. Для его приготовления необходимо около часа проварить фасоль в воде, в пропорции 2:10.
Достаточно эффективным средством является хрен. Его нужно смешать с медом в пропорции 1:1 и принимать 3 раза за сутки по чайной ложке.
Подобный эффект приносит и сельдерей. Овощ нужно натереть на терке и изъять из него сок. Затем употреблять его 4 раза в сутки по 20 г. Во время перорального употребления, сок сельдерея нужно прикладывать к пораженным участкам кожи.
Крапивницей называют аллергическую реакцию, которая проявляется покраснением участков кожи и появлением на ней пузырьков. Состояние развивается спустя небольшое время после контакта с аллергеном и может также быстро исчезнуть. В некоторых случаях крапивница трансформируется в отек Квинке, что чревато негативными последствиями для здоровья человека.
Первая помощь при крапивнице заключается в прекращении контакта пациента с веществом, вызвавшим аллергическую реакцию. Далее больному следует дать антигистаминный препарат (если этот эпизод не был первым) и посетить врача для консультации о последующем лечении. Специалисты не рекомендуют применять фитопрепараты без предварительно обследования аллергологом.
1. Для приготовления нужно смешать по 20 г корневища валерианы, хмеля и травы мелисы. Все продукты перемешать, из получившейся смеси изъять 1 ст. ложку и залить 200 мл горячей воды. Оставить на 50 минут, затем остывший настой процедить. Принимать настой по 70 мл 2-3 раза в день.
2. Для следующего средства нужно смешать измельченные листья грецкого ореха, 1 щепотку, 
На самом деле, чтобы вылечить крапивницу, следует лишь устранить причину ее возникновения. Например, если сыпь возникла после пребывания на солнце, нужно просто дать коже остыть. Если наоборот, сыпь появилась после переохлаждения, нужно принять горячий душ или хорошо прогреться под одеялом. Если реакция пошла на употребление пищи, нужно исключить из рациона данный вид продуктов.
Часто у людей возникает вопрос, можно ли купаться при крапивнице. Ответ — да. Главное, не пользоваться мочалками и косметическими средствами, например кремом или гелем для душа.
Крапивница лечится достаточно просто, но в любом случае, это сыпь и ее очень легко можно спутать с другим заболеванием, поэтому при появлении сыпи нужно обратиться к доктору и только потом начинать лечение народными средствами.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Основной жалобой пациента с крапивницей является наличие зудящей сыпи на кожных покровах и слизистых. Сыпь представлена мелкими пузырьками, наполненными прозрачной жидкостью. При надавливании пузырьки бледнеют. Сыпь может мигрировать с одного участка тела на другой. Особенной характеристикой сыпи является ее непостоянство — сыпь может то вновь появляться, то исчезать в течение суток. Все эти жалобы пациент, как правило, описывает на приеме у врача.
Лечением крапивницы занимаются такие специалисты как дерматолог или аллерголог. При появлении высыпаний на коже следует посетить врача, который проведет обследование, чтобы доказать или опровергнуть факт наличия крапивницы. Для этого проводится осмотр пациента, и задаются специальные вопросы. Осматривая больного, врач обращает внимание на цвет, размеры и локализацию волдырей, так как по этим данным можно сделать предположение о типе крапивницы. Так, дермографическая форма проявляется линейными волдырями, для холинергического типа болезни характерны очень мелкие пузыри, при солнечной крапивнице высыпания появляются на частях тела, которые не прикрыты одеждой. Дополнить информацию, полученную в ходе осмотра, помогает опрос пациента.
Существуют следующие вопросы, которые задает врач при обследовании:
- как давно беспокоят пациента высыпания и зуд на коже;
- на какой части тела, и при каких обстоятельствах сыпь возникла в первый раз;
- контактирует ли больной с потенциальными аллергенами (химическими веществами, пыльцой, шерстью животных);
- принимает ли человек какие-нибудь лекарства, витамины или биологически активные добавки;
- были ли внесены изменения в привычный рацион;
- страдает ли больной какими-нибудь хроническими заболеваниями;
- есть ли среди родственников пациента лица, болеющие крапивницей.
После осмотра и опроса пациента могут быть назначены различные анализы, аллергологические пробы и аппаратные исследования внутренних органов. Это необходимо, для того чтобы медик смог установить факторы, провоцирующие болезнь и назначить правильный курс лечения.
Если крапивница возникает у взрослого или ребенка на фоне имеющегося заболевания группы коллагенозов (например, ревматоидный артрит, ревматизм, системная красная волчанка, системная склеродермия, узелковый периартериит, дерматомиозит), то лечением крапивницы занимается не столько аллерголог (записаться) или дерматолог (записаться), сколько врач-ревматолог (записаться), так как в подобной ситуации кожный симптом является проявлением иного, системного заболевания. Соответственно, успех в лечении крапивницы определяется эффективностью терапии основной патологии группы коллагенозов. Это означает, что при крапивнице на фоне заболеваний группы коллагенозов следует обращаться и к ревматологу, и к дерматологу или аллергологу, и врачи этих специальностей будут вести больного коллегиально.
Кроме того, если крапивница сочетается с заболеванием желудочно-кишечного тракта (например, гастрит, целиакия, язвенный колит и т.д.) или нарушением питания, то, помимо врача-дерматолога или аллерголога, следует обращаться к гастроэнтерологу (записаться), который занимается лечением органов пищеварительного тракта. Обращаться к врачам двух специальностей необходимо, поскольку успех лечения крапивницы зависит также от эффективной и правильно подобранной терапии заболеваний органов пищеварительного тракта.
Если же у человека на фоне крапивницы обнаружен гельминтоз, то дерматолог или аллерголог назначает консультацию инфекциониста (записаться), паразитолога (записаться) или гельминтолога (записаться), который должен назначить правильное и эффективное лечение имеющейся глистной инвазии, так как это важный этап в успешной терапии крапивницы.
Большую диагностическую значимость в диагностике крапивницы приобретают кожные контактные тесты и анализы крови на определения специфических иммуноглобулинов.
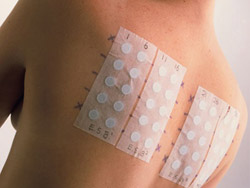
При контактных кожных пробах аллергены (вещества, вызвавшие крапивницу) нанесены на специальные гелевые пластинки. Одна пластинка может содержать до 24 аллергенов. Количество аллергенов варьирует у различных фирм производителей. В дальнейшем эти пластинки закрепляются на спине пациента. Результат обследования оценивают по размеру образовавшейся эритемы (красного пятна) спустя 24 – 72 часа. Необходимо отметить, что истинная аллергическая реакция формируется не ранее чем 72 часа, в то время как псевдоаллергия может выявляться раньше.
В России широко распространены аппликационные пробы, в ходе которых аллерген наносится на кожу больного в жидком виде. Так, на кожу предплечья пациента наносят каплю аллергена и спустя некоторое время определяют реакцию. Формирование большого красного пятна в месте нанесения аллергена говорит о наличии у пациента аллергии. Одновременно можно провести тест с десятью аллергенами.
В диагностике аллергии не менее информативны и анализы крови. Как правило, проводят общий анализ крови на определение количества эозинофилов, а также анализы на определение уровня иммуноглобулинов.
Анализы, которые проводятся при крапивнице
Все вышеуказанные анализы применяются для выявления аллергического компонента крапивницы. Если результаты окажутся положительными, то это означает, что крапивница представляет собой вариант аллергической реакции, и ее нужно лечить, как аллергическое заболевание.
Однако, помимо анализов на аллергическую природу крапивницы, врач может назначить следующие анализы и обследования при данном симптоме, которые необходимы для выявления его иной, неаллергической возможной причины:
- Биохимический анализ крови (билирубин, холестерин, АсАТ, АлАТ, амилаза, щелочная фосфатаза, ЛДГ и т.д.);
- Анализ крови на инфекционные вирусные гепатиты В и С (записаться);
- Анализ крови на сифилис (записаться);
- Анализ кала на яйца глист;
- Анализ крови на наличие антител к паразитам (шистосомы, трихинеллы, описторхи, аскариды);
- УЗИ внутренних органов (записаться);
- Фиброгастродуоденоскопия (ФГДС) (записаться);
- Электрокардиограмма (ЭКГ) (записаться);
- Рентген грудной клетки (записаться).
Указанные анализы назначаются для того, чтобы выяснить, имеются ли у человека какие-либо заболевания, способные вызывать крапивницу. Это необходимо для того, чтобы правильно в дальнейшем проводить лечение, так как при наличии не только аллергического компонента, но и других патологий, способных вызывать крапивницу, следует назначать терапию не только аллергии, но и этих заболеваний. Ведь даже при успешном лечении аллергического компонента крапивницы, она может оставаться, если отсутствует терапия заболевания, также способного провоцировать кожный симптом.

Во время анафилактического шока происходит отек мягких тканей, в том числе и тканей дыхательных путей. Поэтому основную опасность при этом составляет затрудненное дыхание, вследствие отека гортани. Воздух в этом случае перестает попадать в дыхательные пути и развивается острая дыхательная недостаточность. Также под действием гистамина (основного медиатора аллергических реакций) происходит спадение (по-научному коллапс) сосудов. Вследствие этого резко падает артериальное давление и нарушается кровообращение. Это еще больше усугубляет гипоксию (кислородное голодание) организма. Резко развивается расстройство сердечной и дыхательной деятельности, у пациента мутнеет сознание и наступает обморочное состояние.
К этапам оказания первой медицинской помощи относятся:
- Вызов скорой помощи – анафилактический шок является экстренным состоянием, требующий незамедлительной помощи, поэтому, как только у пациента появились первые признаки анафилаксии (он покраснел, начал задыхаться), необходимо вызвать скорую помощь.
- Обеспечение доступа кислорода к дыхательным путям – во время анафилактического шока, происходит отек дыхательных путей, вследствие чего просвет их сужается и создает препятствие для проникновения воздуха. До приезда скорой, надо положить пациента горизонтально и выпрямить шею, чтобы восстановить проходимость дыхательных путей. Также необходимо проверить полость рта на наличие жвачки или других предметов, которые могут вызывать закупорку дыхательных путей.
- Обеспечение поддержки кровяного давления – для этого необходимо придать горизонтальное положение пациенту с приподнятыми ногами, чтобы увеличить приток венозной крови.
- Инъекция адреналина и других препаратов. Как правило, люди подверженные аллергическим реакциям носят при себе необходимые медикаменты. Чаще всего это одноразовый шприц с адреналином или дексаметазоном. Адреналин ставится внутримышечно в верхнюю треть бедра. Если же необходимых препаратов при себе нет, необходимо дожидаться приезда скорой помощи.
Все лекарства, применяемые при этом, как правило, используются в инъекционной форме, то есть в виде уколов.
Уколы, используемые в оказании первой помощи при крапивнице
|
|
|
При крапивнице и других аллергических заболеваниях антибиотики не назначаются. Более того, нередко антибиотики сами провоцируют аллергические реакции. Чаще всего крапивницу могут вызывать антибиотики пенициллинового ряда, а именно пенициллин и ампициллин. Также причиной крапивницы могут быть сульфаниламидные препараты бисептол и бактрим.
Именно поэтому антибиотики назначаются с большой осторожностью лицам с предрасположенностью к аллергии. В тех случаях, когда крапивница является сопутствующим симптомом какого-либо бактериального заболевания, выбор антибиотика должен осуществляться очень осторожно. При любых обстоятельствах следует избегать пенициллиновых и сульфаниламидных препаратов. В данном случае антибиотики могут усугубить течение крапивницы и стимулировать развитие анафилактического шока.
Снизить аллергию и устранить проявления крапивницы могут помочь некоторые витамины и минералы. Например, витамины группы В считаются природными антигистаминами, то есть они способны устранять эффект гистамина – основного медиатора аллергической реакции.
К витаминам, назначаемым при крапивнице, относятся:
- Бета-каротин или витамин А – по 25 000 МЕ (международных единиц) этого витамина ежедневно (что является суточной нормой) поможет уменьшить симптомы крапивницы. Выпускается витамин А в капсулах.
- Витамин РР (никотинамид) – препятствует выделению гистамина, который, в свою очередь, определяет симптомы крапивницы. Суточная норма 100 миллиграмм. Как правило, данный витамин всегда содержится в комплексе витаминов.
- Витамин С – уменьшает проницаемость капилляров и, тем самым, уменьшает развитие отека. Средняя суточная доза равняется 500 миллиграммам, а при обильных высыпаниях при крапивнице дозу можно увеличить до 1000 миллиграмм.
- Магний – недостаток этого элемента в организме может спровоцировать развитие крапивницы. Поэтому рекомендуется принимать магний по 250 миллиграмм ежедневно.
- Витамин В12 – предотвращает высвобождение гистамина. Снижает симптомы крапивницы, дерматита и других видов аллергий. Назначается по одной ампуле внутримышечно на протяжении месяца.
Хроническая крапивница значительно снижает качество жизни пациентов, так как зуд является причиной сильного дискомфорта, особенно в ночное время. Высыпания на коже представляют собой видимый косметический дефект, который провоцирует нарушение эмоционального фона и различные психологические проблемы. Отсутствие полноценного отдыха в сочетании с эмоциональными расстройствами приводит к тому, что пациенты становятся раздражительными, жалуются на головные боли, у них снижается трудоспособность. Все это в результате приводит к прогрессированию заболевания, поэтому некоторым больным назначают антидепрессанты и другие препараты для нормализации работы нервной системы.
К препаратам местного действия относятся различные мази, крема и гели, которые используются наружно и помогают уменьшить зуд и другие симптомы болезни. Использование мазей и гелей не позволяет устранить основную причину крапивницы, но значительно облегчает состояние больного. Все наружные средства, которые применяются в борьбе с этой патологией, условно делятся на две категории. В первую группу входят препараты на основе гормонов, которые снижают воспалительный процесс и ускоряют заживление.
Существуют следующие виды гормональных мазей для лечения крапивницы:
- преднизолон;
- акридерм (другое название дипроспан);
- адвантан;
- элоком;
- флуцинар;
- гистан-Н;
- лоринден С.
Такие средства дают быстрый результат, но обладают достаточным количеством противопоказаний и могут провоцировать незначительные побочные эффекты (сухость кожи, шелушение). Поэтому гормональные средства не рекомендуется использовать длительный период. Также не следует применять мази на основе гормонов для обработки обширных участков тела.
Во вторую группу входят негормональные средства, которые содержат различные компоненты для увлажнения и питания поврежденной кожи. Большую роль в лечении крапивницы играют мази на основе цинка, которые обладают противомикробным и подсушивающим действием.
При крапивнице рекомендуют следующие негормональные мази:
- цинковая мазь;
- салицилово-цинковая мазь;
- скин-кап (на основе цинка);
- бепантен;
- незулин;
- фенистил;
- ла-кри.
Соблюдение диеты – это важное условие успешной борьбы с хронической крапивницей. Тем пациентам, у которых причиной заболевания является пищевой аллерген, необходимо исключить этот продукт из меню. Также следует отказаться от тех пищевых товаров, которые могут спровоцировать перекрестную аллергию.
Различают следующие схемы развития перекрестной аллергии:
- коровье молоко – соя, телятина и говядина;
- куриные яйца – мясо птицы (курицы, утки, перепелки), яйца других птиц;
- клубника – смородина, малина;
- лесные орехи – кунжут, мак, овсяная и гречневая мука;
- арахис – картофель, соя, слива, персики.
Кроме исключения из меню продукта-аллергена, пациентам с крапивницей необходимо соблюдать гипоаллергенную диету. Также этого принципа питания должны придерживаться и те больные, у которых крапивница спровоцирована другими факторами. Это необходимо, для того чтобы в организме высвобождалось меньшее количество гистамина, и симптомы болезни проявлялись менее значительно.
Существуют следующие положения гипоаллергенной диеты:
- ограниченное потребление традиционных аллергенов (молока, яиц, морепродуктов, меда);
- отказ от экзотических продуктов (моллюсков, мяса редких животных, фруктов типа гуавы, личи);
- минимальное потребление пищевых красителей, усилителей вкуса, ароматизаторов (в большом количестве содержатся в полуфабрикатах, продуктах яркого цвета с выраженным ароматом);
- снижение количества потребляемой соли (в большом объеме присутствует в чипсах, соленых крекерах, сухих закусках к пиву);
- отказ от консервированных овощей домашнего или промышленного производства;
- использование таких методов приготовления пищи как отваривание, запекание;
- употребление в день не менее 2 литров воды.
Физиотерапия помогает повысить барьерную функцию организма, вследствие чего периоды ремиссии становятся более длительными. Некоторые процедуры проводятся во время обострения заболевания в целях уменьшения зуда и более быстрого заживления кожных покровов.
При хронической крапивнице показаны следующие физиопроцедуры:
- электрофорез с различными лекарственными препаратами;
- воздействие ультразвуком на зоны с высыпаниями;
- дарсонвализация (воздействие слабыми токами);
- лечебные ванны (на основе сульфида и радона);
- облучение ультрафиолетом.
Элиминационная диета необходима тем больным, которые по ряду причин не могут сдать аллергологические пробы для выявления продукта, провоцирующего крапивницу. Различают 2 типа элиминационной диеты – строгая и щадящая. Строгий рацион позволяет точно и быстро определить аллерген, но ввиду особенностей, не рекомендуется некоторым пациентам. Щадящая диета отличается более продолжительным течением, но не обладает какими-либо ограничениями и достаточно проста в исполнении. Несмотря на существующие различия, строгий и щадящий рацион обладают рядом идентичных правил.
Общие правила элиминационной диеты
Принцип элиминационной диеты заключается в том, что на определенное время пациент полностью отказывается от пищи или изымает из меню традиционные продукты-аллергены. Затем в рацион постепенно вводятся пищевые товары, и задачей больного является отслеживание реакции организма на употребляемые продукты. Для этого нужно вести пищевой дневник, в котором фиксируются данные о составе рациона и возможных реакциях организма.
Перечень данных, которые надо вносить в дневник, включает следующие позиции:
- время трапезы;
- продукты, которые употреблялись в пищу;
- метод термической обработки;
- объем съеденных продуктов;
- реакция организма (сыпь, зуд) если появилась.
Данные о продуктах, которые употребляются в пищу, необходимо вносить в пищевой дневник подробно. Например, если был съеден творог, то необходимо указать жирность продукта, производителя, время изготовления.
Кроме пищевого дневника есть ряд положений, которые обязательны к соблюдению при элиминационной диете. Система принятия пищи должна быть дробной, что подразумевает не менее 5 трапез в день. Порции должны быть небольшими, в обратном случае на пищеварительную систему создается большая нагрузка. Все блюда готовятся с минимальным количеством соли и специй. Продукты, приготовленные методом жарки, копчения, вяления запрещены. Несезонные овощи и фрукты, а также пищевые товары экзотического происхождения не разрешены.
Продолжается элиминационная диета до того момента, как будет установлена реакция организма на все продукты, из которых состоит рацион человека. После этого пациент переводится на гипоаллергенную диету, при которой полностью исключаются продукты, установленные как аллергены для этого больного.
Правила строгой элиминационной диеты
Строгая диета начинается с голодания, которое должно продолжаться от 3 до 5 суток. Поэтому прибегать к этому виду элиминационного рациона разрешается только взрослым людям, которые прошли комплексное обследование. В большинстве случаев строгая диета назначается пациентам, которые находятся в больнице и все правила выполняются под руководством медицинского персонала.
Ввод продуктов осуществляется в следующей последовательности:
- овощи (кабачок, морковь, картофель);
- кисломолочные продукты (творог, кефир, йогурт);
- каши (овсяная, гречневая, рисовая);
- нежирные сорта рыбы;
- нежирные сорта мяса;
- яйца;
- молоко и изделия из него.
Первые несколько дней разрешены только блюда из овощей. Затем в меню следует вводить последовательно кисломолочные продукты, каши и остальные пищевые товары в соответствии с вышеуказанным списком. На каждый новый продукт полагается 2 дня. То есть, если пациент перешел на такую пищевую группу как каши, то на первые 2 дня ему следует включать в рацион овсянку, следующие два дня – гречку, затем – рис. Все продукты, которые требуют термической обработки, необходимо отваривать. Первые 7 – 10 дней, чтобы уменьшить нагрузку на органы пищеварительной системы, пищу рекомендуется употреблять в протертом виде.
Последовательность ввода продуктов, не указанных в списке, определяется пациентом. Но при этом необходимо продолжать придерживаться того правила, что новый продукт можно пробовать раз в 2 дня. После завершения голодания пациенту необходимо начать вести пищевой дневник, в котором следует отображать реакцию организма на каждый новый съеденный продукт. Соблюдение всех правил строгой элиминационной диеты позволяет выявить пищевые аллергены и составить базовое меню, которого впоследствии должен придерживаться пациент с крапивницей.
Правила щадящей элиминационной диеты
Щадящая элиминационная диета актуальна для маленьких детей, а также для пациентов, которые по состоянию здоровья или по другим причинам не могут соблюдать строгий рацион. Вначале из меню больного необходимо исключить все продукты, которые современная медицина относит к группе традиционных аллергенов.
Различают следующие пищевые аллергены:
- молоко и продукты, из него изготовленные (сливочное масло, сыр, ряженка, сливки);
- злаковые культуры (пшеница, рожь, ячмень);
- бобовые культуры (горох, нут, чечевица);
- яйца (куриные, гусиные, утиные);
- все виды морской рыбы (семга, камбала, лосось);
- все разновидности морепродуктов (креветки, мидии, икра);
- мясо (говядина и телятина, курица, мясо диких животных и птиц);
- овощи (томаты, болгарский перец, сельдерей, баклажаны);
- фрукты (все цитрусовые, персики, яблоки красного цвета);
- ягоды (клубника, малина, красная и черная смородина);
- орехи (арахис, грецкие, миндаль, фундук);
- шоколад и любые его производные (какао, глазурь);
- соусы и салатные заправки (уксус, соевый соус, майонез, горчица, кетчуп);
- любые продукты, которые содержат дрожжи (дрожжевой хлеб и другие формы выпечки);
- мед и остальные пчеловодческие товары (прополис, маточное молочко).
Все вышеуказанные продукты необходимо исключить из рациона на 3 недели. При этом следует соблюдать внимательность и отказываться не только от продуктов в чистом виде, но и готовых блюд, которые их содержат. Так, отказ от перечисленных сортов мяса подразумевает изъятие из рациона не только отбивных и котлет, но и колбас, сосисок, пельменей. Также запрещены любые блюда, приготовленные на основе мясного бульона. Ежедневное меню пациента составляется из разрешенных продуктов и, несмотря на значительные ограничения, рацион должен быть разнообразным и сбалансированным.
Различают следующие разрешенные продукты при элиминационной диете:
- кисломолочные продукты с невысокой степенью жирности (кефир, йогурт, творог);
- злаковые культуры (кукуруза, овес, пшено);
- овощи (брокколи, огурцы, кабачки, морковь, картофель);
- мясо (индейка, кролик, свинина слабой жирности);
- нежирные сорта речной рыбы (судак, щука, форель);
- фрукты (яблоки и груши зеленого цвета);
- ягоды (черешня и смородина белых сортов).
После завершения указанного срока (3 недель) в рацион постепенно вводятся продукты из списка запрещенных. Одновременно с этим необходимо начать вести пищевой дневник.
У пациентов, страдающих крапивницей, часто наблюдаются нарушения функциональности органов пищеварительной системы. Поэтому питание больного должно обеспечивать щадящее действие на желудочно-кишечный тракт.
Различают следующие положения гипоаллергенной диеты при крапивнице:
- нельзя допускать чувство переедания, поэтому за один прием следует употреблять не больше 300 граммов пищи;
- количество ежедневных трапез – не менее 5;
- температура употребляемых блюд – умеренная;
- в сутки следует употреблять не менее 300 – 400 граммов овощей и фруктов;
- рацион должен содержать много клетчатки, которая содержится в злаках, овощных и фруктовых блюдах;
- сладости, крупы, мясо и молочные изделия повышенной жирности нужно употреблять в первой половине дня;
- после обеда следует отдавать предпочтение нежирным молочным продуктам, овощам, постному мясу и рыбе;
- в день следует употреблять не менее полутора литра жидкости.
Также целью этой диеты является контроль потребления гистаминолибераторов (продуктов, способствующих выбросу гистамина). Эти пищевые товары не следует полностью изымать из рациона, но употреблять их нужно не чаще одного раза в неделю.
Различают следующие категории продуктов, способствующих выбросу гистамина:
- любые экзотические пищевые товары (те, которые не являются частью стандартного рациона пациента);
- все ягоды, фрукты и овощи красного и фиолетового цвета;
- любые ягоды, фрукты и овощи в консервированном виде (джемы, варенье, соленья);
- все сорта цитрусовых культур;
- мед и пчеловодческие изделия;
- цельное коровье молоко, твердые сыры, брынза;
- куриные яйца, яичный порошок;
- любые сорта мяса и рыбы, которые приготовлены методом копчения или вяления;
- мясные и рыбные консервы;
- любые разновидности морепродуктов;
- шоколад и все продукты, в которых он содержится;
- кофе и напитки с кофеином;
- газированные напитки.
В отдельную большую группу гистаминолибераторов входят различные консерванты (вещества, увеличивающие срок хранения продуктов), усилители вкуса и запаха и другие пищевые добавки, улучшающие пищевые характеристики продукта. Несмотря на то, что в чистом виде такие вещества непригодны в пищу, они присутствуют в составе многих ежедневно употребляемых продуктов. Поэтому консерванты и другие добавки достаточно сложно полностью исключить из рациона. Чтобы уменьшить потребление этой группы гистаминолибераторов, необходимо, по возможности, уделять внимание составу продукта (указывается на упаковке). Эти вещества обозначаются в списке ингредиентов специальным кодом (начинается с буквы Е). Наибольшую опасность представляют такие добавки как тартразин (Е102), амарант (Е123), кармуазин (Е122), бисульфит натрия (Е222).
Средства, которые изготавливаются на основе лекарственных растений по народным рецептам, называются фитопрепаратами, а процесс лечения – фитотерапия. Травы, которые применяются для производства таких лекарств, не следует приобретать в местах несанкционированной торговли. Лучше всего сырье покупать в аптеке или специализированных фитомагазинах. При самостоятельном сборе и заготовке трав необходимо соблюдать некоторые правила, которые помогут избежать изготовления некачественных и вредных для здоровья препаратов.
Существуют следующие правила сбора и подготовки сырья для фитотерапии:
- нельзя собирать влажные от дождя или росы растения;
- сбор следует проводить в зонах, которые находятся в достаточной удаленности от автомобильных трасс и производственных предприятий;
- сушить сырье следует под солнечными лучами или в духовом шкафу;
- высушенные растения необходимо измельчить, используя кофемолку или другое аналогичное оборудование;
- сырье не рекомендуется хранить в таре из пластика или металла, лучше всего для этого использовать керамические или стеклянные емкости.
Перед тем как измельчать растения, следует убедиться в том, что они хорошо высохли, так как оставшаяся влага может спровоцировать процесс гниения. Качественно высушенные листья и соцветия легко растираются в порошок пальцами, корни при нажатии ломаются с треском, а не гнутся.
Продолжительность и дозировка при фитотерапии
Положительный эффект от приема фитопрепаратов наступает, как правило, спустя 2 – 3 недели. Это не означает, что лечение следует прекращать, так как для устойчивого результата принимать народные средства необходимо не менее 3 – 4 месяцев. При этом периоды постоянного приема лекарств нужно чередовать с паузами, которые должны быть через каждый месяц и продолжаться 7 – 10 дней. Впоследствии после завершения курса лечения, в профилактических целях, 2 раза в год следует принимать фитопрепараты на протяжении 4 – 6 недель.
Начинать лечение крапивницы необходимо с тех средств, в состав которых входит 1 – 2 компонента. Если на протяжении 5 – 7 дней не отмечаются какие-либо аллергические реакции, можно переходить на препараты с более сложным составом (многокомпонентные сборы). Суточный объем лекарств для приема внутрь равен 200 миллилитрам, которые следует разделить на 2 – 3 приема. При использовании препаратов наружного действия количество определяется площадью кожи, на которой присутствуют высыпания.
Формы фитопрепаратов
В зависимости от метода изготовления и последующего применения, различают несколько форм народных препаратов.
Существуют следующие виды фитопрепаратов:
- Отвар. Показан для внутреннего применения и готовится из мягких фрагментов растения (листьев, соцветий). Для суточной нормы лекарства столовая ложка сырья запаривается стаканом воды 70 – 80 градусов и настаивается в течение получаса.
- Настой. Также предназначен для приема внутрь, но отличается от отвара тем, что готовится из твердых сегментов растения (корней, коры). Чтобы сырье в полной мере «отдало» свои полезные вещества, настой нужно выдержать на водяной бане не меньше 20 минут. Для приготовления суточной нормы применяется столовая ложка сухих компонентов на стакан воды.
- Сок. Готовится из свежих растений и принимается по 50 – 100 миллилитров в день. Выпивать напиток следует в течение 1 – 2 часов после его приготовления, так как потом он значительно утрачивает свой целебный эффект.
- Концентрированный отвар. Эта форма фитопрепарата используется для проведения лечебных ванн. Готовится отвар высокой концентрации из 6 – 7 столовых ложек сырья (мягких и/или твердых частей растений) и 2 стаканов воды 70 – 80 градусов. Водно-травяную взвесь необходимо продержать на водяной бане примерно 20 минут.
- Растворы. Применяются для примочек и готовятся по типу концентрированного отвара из растений, которые обладают подсушивающим эффектом. Также в раствор могут добавляться другие компоненты с противозудным действием. Это может быть соль (чайная ложка на стакан отвара), уксус/лимонный сок (столовая ложка на стакан отвара).
- Масляные субстанции. Используются для компрессов, которые наносятся на те участки кожи, где присутствуют волдыри. Готовятся такие препараты на основе натуральных масел (касторового, оливкового, репейного) и сухого сырья. Для изготовления субстанции следует соединить стакан масла со стаканом измельченной травы, а затем настоять взвесь 2 – 3 недели. В настоявшееся процеженное масло может быть добавлена столовая ложка какого-нибудь смягчающего компонента (глицерина, ланолина).
- Мази. Предназначены для нанесения на участки кожи, которые поражены сыпью. Готовятся из сухих растений и жировой основы, в качестве которой может быть использовано сливочное масло, несоленый свиной топленый жир. Вначале жировую основу следует растопить, добавить растительное сырье и протомить в духовом шкафу на протяжении 2 – 3 часов при невысокой температуре. Затем, в зависимости от рецепта к жировой основе могут быть добавлены различные компоненты с подсушивающим действием. Это может быть березовый деготь, белая глина, тальк. Добавляются ингредиенты с подсушивающим действием из расчета столовая ложка на стакан готовой жировой основы.
Принцип комплексности
Чтобы фитотерапия принесла максимальную пользу, лечение следует проводить комплексно. Так, средства для внутреннего применения рекомендуется дополнять препаратами, которые используются наружно. Также на период терапии следует ограничить потребление алкоголя, так как это не только снижает эффект терапии, но и может ухудшить самочувствие пациента.
В зависимости от способа применения и оказываемого эффекта фитопрепараты делятся на несколько категорий.
Различают следующие группы фитопрепаратов:
- средства для принятия ванн;
- лекарства для внутреннего применения;
- препараты для наружного использования.
Средства для принятия ванн
Лечебные ванны при крапивнице помогают уменьшить зуд и ускоряют заживление кожи, пораженной сыпью. Для проведения процедуры следует наполнить ванну теплой водой (30 – 35 градусов) и залить готовый концентрированный отвар (2 стакана на 10 литров воды). Первая лечебная ванна не должна продолжаться более 5 минут. Если после процедуры сыпь на коже не стала более выраженной, каждый следующий сеанс следует увеличивать на 1 – 2 минуты и довести, таким образом, время лечебной ванны до 15 минут. Проводить такие водные процедуры необходимо 2 – 3 раза в неделю на протяжении месяца. В течение курса можно использовать один вид концентрированного отвара или чередовать их между собой.
Различают следующие виды сырья, на базе которого проводят лечебные ванны при крапивнице:
- корень валерианы;
- кора дуба;
- крапива;
- ромашка;
- майоран;
- зверобой;
- череда;
- шалфей.
Отвары могут быть как однокомпонентными, так и содержать несколько видов лекарственных растений.
Препараты для наружного использования
В эту группу входят примочки, компрессы и мази. Для примочки отрезок марлевой ткани смачивается в приготовленном охлажденном растворе и накладывается на кожу. По такой же схеме делается и компресс, только вместо раствора используется масляная субстанция. Мазь наносится толстым слоем на участки с сыпью.
Средства наносятся на чистую кожу 2 – 3 раза в день. Примочки оставляются на 10 – 15 минут, компресс – на полчаса, мазь – до полного впитывания. После примочек и мазей кожу необходимо промыть водой, после компресса очищать кожные покровы не требуется.
источник







 Лечение крапивницы начинается с определения и устранения тех факторов, которые спровоцировали ее развитие, и в дальнейшем вызывают обострения заболевания. Борьба с этой болезнью также предполагает проведение мероприятий, направленных на уменьшение симптомов и укрепление иммунитета пациента.
Лечение крапивницы начинается с определения и устранения тех факторов, которые спровоцировали ее развитие, и в дальнейшем вызывают обострения заболевания. Борьба с этой болезнью также предполагает проведение мероприятий, направленных на уменьшение симптомов и укрепление иммунитета пациента.